Что означает низкий амг при нормальном фсг. Что такое показатель антимюллерова гормона и подготовка к анализу. Что такое АМГ
Антимюллеров гормон (АМГ) называют счётчиком яйцеклеток. У мужчин он влияет на формирование половых органов и достигает максимума в период полового созревания. У женщин – характеризует качество и количество яйцеклеток. Его уровень снижается в период климакса. Поэтому если в репродуктивном возрасте АМГ низкий, вероятен диагноз бесплодие. Внешне это не сопровождается какими-либо заметными нарушениями здоровья. Медицинские обследования тоже не показывают патологий. Если длительное время не происходит зачатие, то врач назначает расширенный «Эфорт-тест» на определение уровня ряда гормонов, в т.ч. антимюллеровского.
В норме АМГ достигает максимума в середине половозрелости. До и после этого возраста его значения ниже. Анализ уровня гормона – достижение последних лет, т.к. количество его в крови невелико. Однако оно косвенно характеризует овариальный запас.
Что такое овариальный резерв? Это количество фолликулов, в которых развиваются яйцеклетки. Оно закладывается у девочки ещё на стадии эмбриона и достигает миллиона штук. Но лишь незначительная часть фолликулов проходит все стадии развития и образует яйцеклетки, способные к оплодотворению. Большая их часть гибнет на разных этапах развития.
У половозрелой девушки нормальное количество яйцеклеток достигает 300 тысяч штук. Если снижен овариальный резерв, то вероятность процесса оплодотворения уменьшается. При АМГ выше или ниже нормы яичниковый запас пропорционально изменён. Более точное определение овариального резерва возможно по УЗИ, критерии которого позволяют увидеть и посчитать фолликулы:
- наличие 11-25 штук – хороший шанс забеременеть в течение нескольких лет;
- менее 5 штук – шансы малы, откладывать зачатие нельзя;
- более 30 штук – может указывать на поликистоз.
Ультразвуковое исследование позволяет отследить месячный цикл женщины и проанализировать, способны ли яйцеклетки к оплодотворению.
Стадии исследования на протяжении менструального цикла.
- Первые дни после менструации (не позже 10 дня) – один или несколько доминантных (15 мм) фолликулов только начинают расти.
- Каждые последующие два дня – отслеживается изменение доминат (готовые к овуляции фолликулы достигают 18-24 мм).
- Процесс овуляции – если в стенке фолликула образовалась стигма (выпячивание), стенка порвалась и яйцеклетка вышла наружу, овуляция была успешной.
- После овуляции наблюдается свободная жидкость за пределами яичника и жёлтое тело внутри него.
- При отсутствии овуляции исследование ведётся до начала менструального цикла. Не достигшая овуляции доминанта образует кистозный фолликул.
Низкий уровень АМГ и регулярное отсутствие овуляции, указывают на то, что яйцеклетки неполноценны и неспособны достичь зрелости. Если после гормональной терапии ситуация не меняется, может быть принято решение о проведении ЭКО с донорскими зародышами.
Суть теста на антимюллеров гормон и подготовка к нему
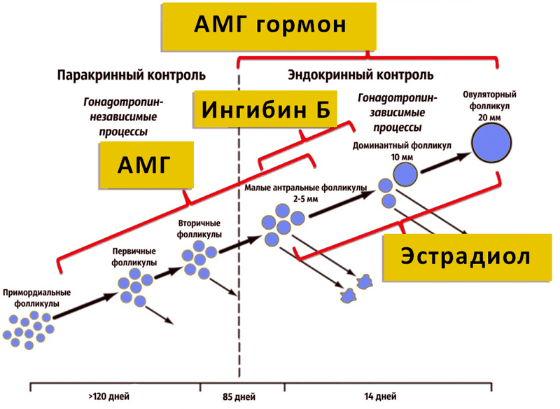
Анализ уровня АМГ указывает на количественное содержание фолликулов во 2-й стадии развития (антральных). Вторичный фолликул активно синтезирует гормоны (эстрогены, андрогены, прогестины). Он становится элементом эндокринной системы. Нормальное содержание гормона в крови 1,1-2,4 нг/мл. Если результат анализа ниже 1,0 нг/мл, то вероятность беременности минимальна. Низкий АМГ говорит о неспособности фолликул вырабатывать нужные гормоны, позволяющие женщине забеременеть, следовательно, диагноз бесплодие. Нормальный уровень АМГ даёт пациентке шанс забеременеть естественным путём.
Врач, назначивший исследование крови на АМГ с целью выявления шансов на беременность, даст рекомендации по подготовке к анализу. Вот несколько правил.
- Лучший срок сдачи – 3-5 день менструации, когда уровень гормона стабилен.
- Три дня перед забором крови избегать физических и эмоциональных перегрузок.
- Не употреблять алкоголь за 24 часа до процедуры, не курить 3 часа.
- Сдавать анализ утром натощак, перерыв в еде 8-12 часов (можно пить чистую воду).
- Повышение температуры, острые болезненные состояния – противопоказания для сдачи анализа.
Не стоит приходить в процедурный кабинет после физиолечения, массажа, рентген – и флюорографического исследования.
Основные причины изменения уровня АМГ
При наступлении менопаузы снижение уровня АМГ (до 0,05 гн/мл после 50 лет) считается естественным процессом из-за того, что фолликулярный запас яичников истощился. В репродуктивном возрасте это тревожный симптом. Он может указывать на задержку в развитии, наследственную патологию, наличие злокачественной опухоли в яичниках, гормональные сбои.
Внешним проявлением проблемы являются задержка или отсутствие менструации, скудные выделения при месячных, проблемы с зачатием.
При получении аномального результата следует сделать анализ повторно, соблюдая все правила подготовки к анализу. Целесообразно проверить результат в разных лабораториях.
АМГ выше нормального значения
Самая распространённая причина повышенного уровня АМГ – поликистоз яичников. В этом случае яйцеклетка развивается частично и не может прорвать оболочку фолликула. Она замирает, образуя кисту. Яичники при этом увеличиваются в размерах, что может вызывать болевые ощущения в брюшине. Применяется лечение приёмом эстрогенов и антиандрогенов, оперативное вмешательство и комбинация 2-х методов.
Другие причины:
- генетические дефекты и мутации рецептора ЛГ и АМГ;
- патология полового развития;
- гранулёзоклеточная опухоль яичника;
- нормогонадотропное ановуляторное бесплодие (отсутствие овуляции из-за травм, абортов, резкой потери веса, инфекций, дисфункции ЩЗ и т.п.).
У кормящих женщин может временно наступать естественное ановуляторное бесплодие.
АМГ ниже нормального значения
Чаще зачатие не наступает, когда снижен АМГ . Основная и естественная причина – зрелый возраст. Если произошло истощение яичников, спасти ситуацию может только ЭКО донорскими эмбрионами.
Другие причины низкого АМГ:
- маленькие яичники (менее 3 см³);
- дисфункция гипофиза, гипотоламуса, щитовидки;
- неправильный метаболизм, жировой обмен;
- нарушение сроков полового созревания.
Усугубляет ситуацию курение, перенесённые половые инфекции.
Тактика лечения при низком АМГ

Лечение низкого АМГ, по мнению многих медиков, невозможно. Приём препаратов не увеличит количество фолликулов. Но некоторые из них стимулирует вызревание яйцеклеток во вторичных фолликулах.
Хорошие отзывы у гелиевых капсул DHEA, растительного происхождения. Также применяют Пурегон, Гонал, Менопур, фостемон, 450 по специальным схемам.
Есть врачебное мнение, что способствует развитию яйцеклеток повышение кровообращения в малом тазу. Для этого применяют прогревание яичников, специальные массажи, упражнения, физиопроцедуры, бег в сочетании с приёмом лекарств. Больше шансов забеременеть с низким АМГ, если ФСГ (фолликулостимулирующий гормон) не превышает норму.
ЭКО при низком уровне Антимюллерова гормона
Часто репродуктологи не берут пациенток на ЭКО с низким АМГ, если уровень гормона меньше 1,0 нг/мл, а возраст близится к 40 годам. Но если пообщаться с женщинами, ставшими ЭКО-мамами, почитать комментарии в интернете, то можно найти много примеров, с АМГ 0,8-0,9 и даже 0,7 нг/мл.
Последний шанс при низком АМГ, высоком ФСГ и позднем возрасте – имплантация донорских яйцеклеток. Многие женщины этого не приемлют. Такой деликатный вопрос, конечно, решает семья.
Протоколы ЭКО при низком АМГ
АМГ для ЭКО имеет решающее значение, т.к. при показаниях меньше 0,8-1,0 нг/мл медики редко берут пациенток на процедуры, особенно по бесплатным программам и квотам. Обязательно при обследовании определяют уровень ФСГ и количество вторичных фолликулов методом УЗИ.
Протоколы ЭКО бывают длительные и короткие.
- Длительный протокол начинается за неделю до месячных. В течение 21 дня стимулируются яичники ударными дозами гормонов, берётся пункция с большим количеством яйцеклеток (до 20 штук), они оплодотворяются. Жизнеспособные эмбрионы подсаживаются в материнский организм в возрасте 3 или 5 дней. Опасность этого варианта – возможная гиперстимуляция с тяжёлыми осложнениями.
- При коротком варианте — процедуру начинают на 2-3 день менструации, стимулируют не яичник, а яйцеклетку. Отбирают несколько доминирующих фолликулов. При таком способе может не оказаться достаточно качественных яйцеклеток. Протокол используют для женщин с хорошими яичниками.
Процент удачных имплантаций в норме 20-60% в зависимости от возраста, качества яйцеклеток, гормонального состояния женского организма. Методика развивается год от года, в том числе благодаря повышению уровня обследования и диагностики. Зная уровень АМГ, врач более правильно выбирает стратегию лечения бесплодия.
Ингибирующее вещество Мюллера, или АМГ, как по-другому называют антимюллеров гормон, вырабатывается в половых железах и мужчин, и женщин. Синтез гормона идет с первых минут рождения и наивысшего пика достигает в годы половой зрелости. Затем уровень АМГ плавно снижается и держится у мужчин на одинаковой отметке до конца жизни, у женщин – до менопаузы. Если уровень вещества в репродуктивном возрасте падает ниже нормы, это явный сигнал серьезных неполадок в организме.
Что происходит в организме при снижении АМГ
Нормативный показатель АМГ для мужчин от 18 лет и старше — 0,49-5,98 нг/мл, для женщин от 18 и до 34 лет – 1,0-2,5 нг/мл. Затем концентрация АМГ у представительниц прекрасного пола потихоньку снижается и к 49 годам достигает нуля. У женщин репродуктивного возраста низкий антимюллеров гормон – это показатель в диапазоне 0,2-1,0 нг/мл. Если цифра опускается ниже 0,2, пора бить тревогу и начинать срочную терапию.
Пониженный уровень ингибирующего вещества Мюллера – это не причина, а следствие. Если анализы зафиксировали пониженный АМГ, значит в организме уже произошли опасные изменения.
О чем говорит низкий уровень АМГ у мужчин и женщин
Если антимюллеров гормон ниже нормы в репродуктивном возрасте – это однозначный признак того, что есть какая-либо патология. У женщин уровень АМГ ниже 1 нг/мл может быть следствием:
- раннего полового развития девочки;
- дисгенезии гонад (редкая хромосомная аномалия);
- гипогонадотропного гипогонадизма (одна из форм бесплодия);
- снижения овариального резерва (запас здоровых яйцеклеток на момент анализа);
- нарушенного менструального цикла;
- пришедшей менопаузы.
У юных девушек маленькая концентрация АМГ нередко появляется при дисфункции яичников, эндометриозе и гранулоклеточных опухолях яичников. Анорексия и сильная потеря веса также провоцируют уменьшение ингибирующего вещества Мюллера в крови. В позднем репродуктивном возрасте все наоборот – недостаток гормона вызывается ожирением.
У юношей низкий показатель АМГ частенько служит признаком раннего полового созревания и так называемого гормонального выгорания. У пациентов постарше причинами гормонального сбоя могут быть анорхизм (врожденное отсутствие яичек), гипогонадотропный гипогонадизм (функциональная недостаточность яичек) и редчайшая патология – синдром персистенции мюллеровых протоков. Это наследственная врожденная аномалия, при которой проявляются симптомы ложного гермафродитизма (полноценно развитые наружные половые органы и наличие гипоплазированной матки).
Как повысить антимюллеров гормон
Если обнаружен пониженный антимюллеров гормон, можно ли забеременеть, – этот вопрос мучает каждую будущую маму, которая получает на руки плохие результаты анализов.
В этом случае срочно требуется лечение проблемы, вызвавшей пониженную секрецию гормонов. Терапия позволит увеличить количество жизнеспособных яйцеклеток и обеспечит долгожданную беременность. В отдельных случаях врачи рекомендуют искусственную стимуляцию яичников для выработки активных яйцеклеток. В том числе при экстракорпоральном оплодотворении.
Уровень АМГ в пределах нормы – это важнейшее условие для зачатия. Повысить антимюллеров гормон у женщин возможно единственным путем – вылечить основное заболевание. Ряд современных гормональных препаратов способен временно увеличить объем гормона в крови, но на количество полноценных яйцеклеток это не повлияет, а значит – и бесплодие не вылечит.
Существует также «домашний» способ, как можно повысить антимюллеров гормон. Это прием витамина D3, и в таблетках, и в виде солнечных ванн. Так, при анализе на АМГ летом уровень его на 15-18% выше, чем зимой, – и в этом заслуга именно витамина D.
В гипофизе головного мозга вырабатываются тропные гормоны. Они стимулируют работу периферических эндокринных желез. Одно из таких тропных веществ – фолликулостимулирующий гормон (фоликулотропин, ФСГ).
Это сложное химическое соединение влияет на формирование, развитие и функцию половых органов у женщин и мужчин.
Строение и секреция гормона
ФСГ – это молекула из двух цепочек. В составе гормона 85% аминокислот и 15% углеводов.
На выделение в кровь этого вещества влияют три фактора:
- гонадолиберин гипоталамуса (стимулирует);
- ингибин половых органов (подавляет);
- эстрогены и андрогены (подавляют).
У взрослых максимальное влияние на гонадотропины оказывают эстрогены и андрогены. Уровень фолликулотропина регулируется половыми стероидами по принципу обратной связи. Чем меньше андрогенов или эстрогенов, тем больше выделяется в гипофизе ФСГ.
В женском организме уровень фолликулостимулирующего гормона напрямую зависит от фазы менструального цикла. Гормон в большой концентрации выделяется в первые две недели после начала менструации. В фолликулярную фазу его концентрация постоянно растет. Пик секреции приходится на дни перед овуляцией. Затем, когда созревшая яйцеклетка выходит в просвет маточной трубы, уровень ФСГ снижается.
Когда наступает беременность, фолликулостимулирующий гормон остается подавленным. Его уровень начинает возрастать только через несколько месяцев после родов.
У женщин после климакса концентрация фолликулостимулирующего гормона перестает циклически изменяться. Его уровень в крови всегда высокий. Это объясняется тем, что гипофиз продолжает стимулировать яичники. Но созревание яйцеклеток не происходит, так как половые железы после менопаузы теряют чувствительность к ФСГ.
У мужчин фолликулостимулирующий гормон вырабатывается равномерно. Никаких пиков секреции и заметных снижений концентрации гормона не наблюдается. В пожилом возрасте ФСГ у мужчин повышается. Это является естественной реакцией эндокринной системы на старение организма.
Действие ФСГ
Фолликулостимулирующий гормон отвечает за способность человека к размножению. Он поддерживает работу репродуктивной системы.

Влияние ФСГ на женский организм:
- стимулирует рост фолликулов в яичниках;
- повышает уровень эстрогенов;
- провоцирует превращение тестостерона в эстрогены;
- способствует овуляции;
- регулирует начало и завершение менструации.
Не менее важен фолликулостимулирующий гормон и для мужской репродуктивной системы.
Его роль:
- способствует развитию семенных канальцев в яичках;
- стимулирует образование зрелых сперматозоидов;
- регулирует работу клеток Сертоли в яичках.
И повышение, и снижение ФСГ приводит к нарушению детородной функции. Уровень гормона меняется при заболеваниях половых желез (яичников, яичек), гипофиза и гипоталамуса.
Какие факторы приводят к низкому или высокому ФСГ
Низкий и высокий уровень ФСГ отражает неблагополучие репродуктивной системы. Когда значение выходит за пределы нормы, вероятны различные нарушения. Чаще всего изменения нормы приводят к бесплодию.
Повышение фолликулостимулирующего гормона встречается при:
- преждевременном истощении яичников (ранний климакс);
- недоразвитии половых желез;
- эндометриоидных кистах;
- маточных кровотечениях;
- опухоли гипофиза (аденоме);
- хирургическом удалении яичников или яичек (кастрации);
- воспалении яичек;
- синдроме тестикулярной феминизации;
- злоупотреблении алкоголем.
Низкий ФСГ бывает у пациентов с:
- вторичным гипогонадизмом;
- синдромом Шихана;
- пролактиномой;
- синдромом поликистозных яичников;
- ожирением.
Кроме того, на концентрацию гормона в крови влияют гормональные средства контрацепции, некоторые другие лекарственные средства, черепно-мозговые травмы и другие факторы.
Когда лечащий врач обследует пациента с нарушенным уровнем ФСГ, он оценивает все вероятные причины этого дисбаланса.
Норма фолликулотропина
Точные границы нормальных значений ФСГ в разных лабораториях могут несколько отличаться. Они зависят от конкретных технологий, методик и реактивов в лечебном учреждении.
Обычно фолликулостимулирующий гормон измеряется в международных единицах мЕд/мл.
Норма для детей зависит от возраста и пола. У девочек до года норма должна быть от 1,8 до 20,3 мЕд/мл. Далее до пяти лет концентрация гормона укладывается в рамки 0,6-6,2 мЕд/мл. К школьному возрасту этот показатель уменьшается до 4,5 мЕд/мл и остается стабильным до начала пубертата.
У младенцев мужского пола он должен быть ниже 3,5 мЕд/мл, у мальчиков дошкольного возраста – менее 1,5 мЕд/мл, у младших школьников – до 3 мЕд/мл.
У девушек и женщин детородного возраста норма фолликулотропина меняется по фазам менструального цикла.
Если анализ сдавать в фолликулярный период, то нормы укладывается в границы от 1,37-9,9 мЕд/мл. В дни овуляции этот показатель равен 6,2-17,2 мЕд/мл. Если сдавать анализ на гормон в лютеиновую фазу цикла, то его концентрация должна быть от 1 до 9 мЕд/мл.
Для женщин репродуктивного возраста чрезвычайно важно равновесие между гонадотропинами ФСГ и ЛГ. Уровень первого из них в норме всегда выше в 1,5-2 раза. Когда фолликулостимулирующего гормона становится относительно много, то это соотношение растет.
В случае когда ФСГ превышает ЛГ в 2,5 раза и более, то вероятны:
- истощение яичников (приближение менопаузы);
- ФСГ-секретирующая аденома гипофиза.
У женщин после климакса ФСГ в норме повышается. Его уровень достигает 19-100 мЕд/л.
У юношей до 20 лет концентрация гормона в крови равна 0,4-10 мЕд/мл. У взрослых мужчин после 21 года этот показатель укладывается в границы 1-12 мЕд/мл.

Этот гормон определяют вместе с целым рядом других параметров (ЛГ, пролактин, половые стероиды и т.д.) Это позволяет врачу составить целостное представление о здоровье пациента.
Гормон исследуют:
- при бесплодии;
- при нерегулярных месячных;
- при маточных кровотечениях;
- при отсутствии овуляции;
- при самопроизвольном аборте;
- при эндометриозе;
- при поликистозе яичников;
- при снижении полового влечения;
- при импотенции;
- при хронических воспалениях половой системы;
- при задержке роста и развития детей;
- при преждевременном половом созревании.
Как сдавать гормон
У мужчин, у детей, у женщин после климакса или с аменореей другой причины, у беременных ФСГ определяют в любой день месяца.
Чтобы получить точные результаты, необходимо ограничить физические и эмоциональные нагрузки за 2-3 дня до забора крови. В день исследования рекомендуется не курить (хотя бы 60 минут до анализа). Накануне вечером стоит ограничить в меню жирную пищу. Также необходимо воздержаться от спиртного. Кровь на ФСГ сдают строго натощак. Любую пищу, сладкие напитки, кофе и чай нужно исключить на 8-12 часов. На анализ лучше всего приходить в утренние часы (с 7 до 11).
Что такое показатель антимюллерова гормона и подготовка к анализу
Что такое антимюллеров гормон знают не все, но это необходимый элемент, оказывающий значимое воздействие на факторы развития в человеческом организме.
В организме девочек он продуцируется с этапа рождения и до прихода менопаузы.
Норма АМГ равняется 0,1 нгм на 1 мл крови.
Отклонения от данных значений могут оповещать о различных патологиях в организме.
Что такое АМГ?
В пубертатном периоде показатели концентрации антимюллеровского гормона не определяются. Колебания отслеживаются примерно с середины репродуктивного периода и до наступления климакса.

Изменения показателей и их отклонения от определенных норм могут свидетельствовать о снижении фертильности.
Такие параметры являют собой первый тревожный звоночек, который проявляется до момента обособления сбоев женского цикла.
- долгие и безуспешные попытки зачатия;
- нерегулярность менструального цикла;
- самопроизвольное прерывание беременности.
Сдавать анализ на антимюллеровский гормон рекомендуют на 3-5 день менструального цикла, именно в эти дни биоматериал обладает большей информативностью.
В некоторых случаях данные о концентрации антимюллерового гормона в крови необходимы и мужчинам, для них определенных требований относительно периода и времени сдачи нет.
Антимюллеров гормон АМГ – требуемый элемент не только в женском организме, но и в мужском.
Он выполняет различные функции, именно этот компонент оказывает воздействие на процесс формирования половых признаков у мужчин.
Элемент активно продуцируется в момент полового созревания, после этого его концентрации существенно снижаются.
Несмотря на высокую степень значимости, показатели антимюллерового гормона в организме женщины не расценивают, как наиболее важные, потому не исследуют в ходе стандартных гормональных тестов.
Результаты изучения концентрации данного компонента позволят определить функциональные возможности яичников, потому прохождение подобных тестов показано в следующих случаях:
- диагностированное бесплодие, причины которого не определены;
- невозможность осуществления ЭКО;
- отклонения от нормы ФСГ;
- поликистоз яичников;
- для выявления раннего и позднего полового созревания у девушек.
Результаты полученных исследований АМГ гормона будут информативными при соблюдении методики.
Какие-либо отклонения от норм могут стать причиной существенных искажений результатов.
Как правильно подготовиться к тесту
Для того чтобы значения, полученные в ходе исследования, были наиболее информативными, к мероприятию нужно заблаговременно подготовиться. Пациентам нужно помнить следующие правила:
- Ограничение физических нагрузок за 2 — 3 дня до сдачи крови.
- Исключение риска стресса и нервных нагрузок.
- За 2 часа до проведения исследования не следует принимать пищу и курить.
- Не следует сдавать кровь при гриппе и ОРЗ.
Норма антимюллерового гормона не подвергается стандартизации, организм каждой женщины индивидуален, потому предел допустимых колебаний обширен.
Как проводится тест
Для проведения исследований производят забор венозной крови у мужчин и женщин.
Результаты исследования зачастую известны на вторые сутки, потому что при выявлении антимюллерового гормона изучают взаимодействие биоматериала пациента со специальной сывороткой.

Не следует пытаться самостоятельно интерпретировать результаты анализов. Полученные значения следует предоставить доктору, специалист сможет выявить наличие отклонений.
Допустимые показатели значений для женщин варьируются в пределах 1,0 — 2,5 нг/мл, для мужчин 0,49 — 5,98 нг/мл.
Снижение функционального резерва яичников диагностируют у женщин при отклонении показателей от нижнего предела на 1 нг/мл, но это не повод делать поспешные выводы.
Как оценивать результаты?
Серьезные отклонения показателей от норм могут свидетельствовать о наличии серьезных изменений в организме человека.
Полноценную консультацию можно получить у специалиста-эндокринолога. Повышение и понижение концентрации АМГ в крови может свидетельствовать о различных отклонениях.
Повышенному значению нужно уделить внимание и провести полное обследование.
В случае, если антимюллеров гормон повышен, не исключено проявление следующих патологий:
- дефекты title»Лютеинизирующий гормон» лютеинизирующего гормона;
- синдром поликистозных яичников;
- отклонения процессов полового созревания;
- мутация рецепторов антимюллерового гормона;
- опухоли яичников;
- бесплодие неопределенного генеза.
Если антимюллеров гормон понижен, диагностируют следующие состояния:
- уменьшение количества яйцеклеток в яичниках;
- климакс;
- ожирение на последних этапах репродуктивного возраста;
- раннее половое созревание;
- заболевания, вызванные хромосомными аномалиями;
- аномалия строения половой системы с отсутствием яичников.
Нормы показателей антимюллерового гормона у женщин репродуктивного возраста приведены в таблице.
Искусственное повышение концентрации элемента в крови не окажет положительного воздействия на репродуктивную сферу.
Подобное влияние не способно ускорить прибавление здоровых яйцеклеток.
Гонадотропные гормоны ФСГ и ЛГ оказывают действие на выработку половых гормонов организме мужчин и женщин, за их счет происходи стимуляция процесса созревания яйцеклеток и развитие сперматозоидов.
Нарушение выработки этих элементов – прямая причина бесплодия. показатели фолликулостимулирующего гормона могут существенно изменяться в течении всего периода жизни женщины.
Выраженные колебания приходятся на период полового созревания девушек.

Фолликулостимулирующий гормон продуцируется в организме девочек с момента рождения.
К окончанию первого года жизни его концентрация существенно уменьшается и становится предельно низкой, стремительное возрастание нормы отслеживается в начале периода полового созревания.
Сбои выработки данного элемента могут стать причиной развития следующих отклонений:
- нарушения менструального цикла;
- вторичная аменорея;
- бесплодие.
Фолликулостимулирующий гормон отвечает за следующие процессы:
- обеспечивает процесс созревания яйцеклетки;
- увеличивает выработку эстрогенов;
- стимулирует овуляцию;
- обеспечивает продукцию прогестерона.
Изменения концентрации гормона АМГ и ФСГ отслеживается в организме женщины в течении всего менструального цикла, на протяжении репродуктивного периода до момента наступления климакса.
Изменения показателей могут являться физиологической составляющей, но в некоторых случаях такие отклонения свидетельствуют о серьезных заболеваниях.
Повышение концентраций ФСГ отслеживается в следующих ситуациях:
- наследственные заболевания, передающиеся по женской линии;
- гонадальная дисгенезия;
- истощение резерва яичников;
- период менопаузы;
- опухоли гипоталамуса и гипофиза;
- эндометриоз шейки матки;
- аутоимунные патологии;
- серьезные травмы, радиационное облучение.
Существенное понижение ФСГ отслеживается у женщин в период беременности и лактации.
Оказывать воздействие на концентрацию этих веществ могут стероидные препараты и анаболики.
Уменьшение концентрации ФСГ отслеживается при наличии следующих патологий:
- существенное повышение концентрации пролактина в крови;
- гипогонадизм с нарушением обоняния;
- послеродовой некроз гипофиза;
- опухоль яичников;
- патологии надпочечников;
- голодание, окончившееся анорексией;
- гипоталамо-гипофизарная недостаточность.
Изменение концентрации важнейших гормонов в организме человека может произойти на фоне постоянных стрессов и психологического истощения.
В таких случаях пациенту необходима консультация не только эндокринолога, но и психолога.
При наличии отклонений такого рода основная задача – выявить причинный фактор, спровоцировавший отклонения, с устранения которого нужно начинать лечение.
К какому врачу нужно обратиться при отклонениях АМГ от нормы?
Низкий уровень АМГ является одним из диагностических признаков бесплодия, сниженного овариального резерва. Синтетических гормонов АМГ на сегодняшний день не создано.
Есть вероятность повысить его искусственным путем с помощью других гормональных препаратов, но это повышение так и останется искусственным, поскольку ни на овариальный резерв, ни на репродуктивные способности женщины это не повлияет.
То есть увеличить АМГ в организме практически невозможно, поэтому такие состояния являются показанием для методов искусственного оплодотворения. К сожалению, низкий уровень АМГ снижает и вероятность получения здоровых яйцеклеток в достаточном объеме.
Нередко во время пункции врач может собрать незрелые ооциты, не готовые к оплодотворению. В этом случае назначается стимуляция яичников или рекомендуется использование донорских яйцеклеток.
Своевременное определение концентрации антимюллерового гормона поможет предотвратить развитие серьезных патологий.
Произведение данного анализа является необходимостью в случае, если молодая женщина репродуктивного возраста на протяжении длительного времени не может зачать. Можно ли забеременеть при наличии подобных отклонений?
Если в ходе произведения комплексного исследования на содержание гормонов было выявлено бесплодие, нужно своевременно обратиться к специалистам.
Женщине необходима консультация гинеколога и эндокринолога.

В некоторых случаях необходимо обращение к психологу, потому что женщина, которая не может зачать и выносить малыша, испытывает сильнейший стресс, влияние которого на ее организм нужно минимизировать для достижения существенных сдвигов в терапии.
Медицине известны случаи, когда своевременное обращение к медикам позволило восстановить репродуктивную активность организма.
Содержание
Одной из причин невозможности успешного зачатия является сбивчивый гормональный фон. В гинекологии это распространенная причина, почему семейной паре приходится соглашаться на ЭКО. Чтобы выявить эту проблему со здоровьем, сдается анализ на АМГ. Это органическое вещество специалисты называют ценным маркером функционального запаса яичников.
Что такое АМГ
Развитие патологии уместно при гормональном дисбалансе женского организма. Антимюллеров гормон – это органический продукт, выработка которого не контролируется головным мозгом, а зависит в полном объеме от функциональности яичников. Такое вещество до начала полового созревания женского организма поддерживает постоянную концентрацию. В дальнейшем варьируется в определенных пределах, подвержено воздействию провоцирующих факторов, возрастных изменений организма. Предельной концентрации достигает к 20-30 годам, а при менопаузе практически сводится к минимуму.
Анализ АМГ
Указанное лабораторное исследование называется «Расширенный Efort-Тест», а необходимость в его проведении возникает при отсутствии желаемой беременности после многократных попыток семейной пары зачать ребенка. Кроме того, анализ на гормон АМГ гинеколог настоятельно рекомендует сдавать при следующих отклонениях, аномалиях женского организма:
- подозрение на бесплодие при невыясненных обстоятельствах;
- высокий показатель фолликулостимулирующего гормона;
- несколько неудачных попыток ЭКО;
- диагностика поликистоза яичников;
- контроль положительной динамики антиандрогенной терапии;
- обнаружение гранулёзоклеточных опухолей яичников;
- нарушенное половое развитие подростков.
АМГ гормон – норма
Показатель допустимых пределов исключает ряд причин, почему женщина не может забеременеть. Поэтому не стоит избегать проведения лабораторного исследования. Норма антимюллерова гормона у женщин зависит от возраста, а на период 20-30 лет составляет 4-6,8 нг/мл. Имеется еще нормально низкий показатель, допустимая величина которого варьируется в рамках 2,2-4 нг/мл. Врачи заявляют, что норма гормона АМГ у женщин репродуктивного возраста представляет такой диапазон – 2,2-8 нг/мл. Любые отклонения красноречиво свидетельствуют о патологическом процессе.
АМГ повышен
Любые сбои гормонального фона в женском организме не остается без внимания, поскольку при их появлении наблюдаются внешние, внутренние перемены. Кроме того, женщина не сможет забеременеть, пока полностью не вылечит основное заболевание. Характерный показатель меняется под воздействием патологических факторов, возвращается в норму после их устранения, применение терапевтических мер. Влияют на такой скачок вредные привычки, присутствующие в жизни человека. Итак, АМГ повышен в следующих клинических картинах:
- специфическая мутация АМГ рецептора;
- билатеральный крипторхизм;
- нормогонадотропное ановуляторное бесплодие;
- отсутствие ;
- мониторинг антиандрогенной терапии.
Низкий АМГ
С возрастом концентрация гормона в крови стремительно снижается, и такое явление имеет свои пределы нормы. Если же реальные показатели выходят за рамки установленных интервалов, это означает, что в организме не все в порядке со здоровьем. Низкий АМГ может взаимосвязан с нарушением менструального цикла, либо становится следствием провоцирующих факторов. Снизить антимюллеровский гормон могут:
- ожирение в старшем репродуктивном возрасте;
- анорхизм;
- задержка полового развития;
- гипогонадотропный гипогонадизм;
- дисгенезия гонад;
- снижение овариального резерва.

АМГ гормон - когда сдавать
Если женщина длительное время не может забеременеть, необходимо пройти обследование. Эта информация полезна и для мужчин, у которых никак не получается стать отцом. Это первое и основное показание, когда сдавать гормон АМГ кровь обоим половым партнерам. Если антимюллеровский гормон и дальше будет вырабатываться в недостаточной или избыточной концентрации, без дополнительного гормонального лечения не обойтись. Другие показания, когда требуется делать анализ, представлены ниже:
- нарушенный менструальный цикл;
- диагностика заболеваний по-женски;
- проведенное ранее хирургическое вмешательство;
- неоднократно неудачное ЭКО;
- поздний репродуктивный возраст планирования беременности;
- нарушенная функция яичников;
- преждевременное половое развитие.
Как правильно сдавать АМГ гормон
Если необходим анализ на АМГ гормон - что это такое, подскажет лечащий врач. От полученных результатов зависят особенности дальнейшей схемы лечения, ее терапевтическая эффективность. Чтобы увеличить достоверность результата, при этом в разы понизить необходимость повторного исследования, требуется ответственно отнестись к сдаче анализа на антимюллеровский гормон. Оптимальный период забора крови – 3-5 сутки менструального цикла.
Чтобы правильно сдавать АМГ гормон, накануне требуется исключить вредные привычки, избегать стрессовых ситуаций, не употреблять пищу за 12 часов до диагностики, понизить физические нагрузки. Плановый забор венозной крови уместен исключительно для здорового организма. После долгой болезни лучше подождать несколько недель, пока организм окрепнет.
Как повысить АМГ
Если сыворотка крови будет сдаваться по указанным правилам, результату можно доверять. Пониженный уровень АМГ – симптом патологии. Требуется стабилизировать референтные значения. Чтобы повысить АМГ, пациенту необходимо:
- придерживаться лечебной диеты;
- контролировать уровень гормонов в крови;
- дополнительный прием синтетических гормонов.

Как повысить АМГ народными средствами
Альтернативная медицина тоже участвует в обеспечении гормонального баланса. Если имеет место повышенный уровень АМГ, необходимо повторно сдать анализ. Если клиническая картина не меняется, срочно действовать. Чтобы повысить АМГ народными средствами, можно использовать на практике такие рецепты:
- Эффективный метод, как поднять АМГ, - употреблять продукты жизнедеятельности пчел. Главное – убедиться, что нет аллергии на мед.
- Прием витамина D, прогулки при солнечной погоде – еще одно народное средство, как повысить антимюллеров гормон.
Видео: за что отвечает антимюллеров гормон у женщин
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Гормоны продуцируются аденогипофизом (передней долей гипофиза), представляют собой сложные белки (гликопротеины).
Общая информация
Овариальный цикл и фертильность женщины находятся под контролем ЛГ и ФСГ, а их секрецию контролируют половые гормоны. Лютеотропин стимулирует активность яичников для секреции эстрогена. Его пиковая концентрация стимулирует овуляторный процесс, а также процесс лютеинизации, когда фолликул становится желтым телом (временная эндокринная железа). Желтое тело продуцирует прогестерон – гормон, необходимый для успешного прикрепления эмбриона к эндометриоидному слою матки. Если произошла имплантация, то ЛГ способствует нормальному функционированию желтого тела. ЛГ стимулирует тека-клетки яичников, вырабатывающих андрогены (мужские гонадостероиды) из которых образуется эстрадиол – самый активный гормон из группы эстрогенов.
Под влиянием ФСГ формируются и созревают фолликулы, происходит овуляция при пиковом выбросе фоллитропина, снижается или увеличивается половое влечение. Гонадотропные гормоны влияют на регулы, физическое развитие, половое созревание, появление вторичных половых признаков, способность забеременеть, выносить и родить ребенка.
Гормональное влияние на менструальный цикл
В зависимости от содержания в крови ЛГ, ФСГ, эстрогенов у женщин менструальный цикл разделяется на три фазы, одна сменяющая другую:
- Фолликулярная (менструальная) – средняя продолжительность 2 недели (7-22 дня), конец овариального цикла. Начинается с первого дня месячных, когда отторгается функциональный слой эндометрия, выходя наружу с менструальной кровью и секретом желез. Во время этой фазы созревает доминантный фолликул который имеет наибольшее количество рецепторов к ФСГ, более других фолликулов вырабатывает эстрадиол. Заканчивается менструальная фаза при резком выбросе гипофизом ЛГ, что дает начало следующей фазе – овуляторной.
- Овуляторная (пролиферативная) фаза – средняя продолжительность примерно 3 дня. Доминантный фолликул окончательно созревает, становится граафовым пузырьком, способным впустить яйцеклетку. Меняется соотношение ФСГ, ЛГ. Характеризуется фаза волнообразным выбросом ЛГ который стимулирует активные вещества (простагландины и ферменты), способствующие разрыву стенок граафова пузырька и выходу яйцеклетки, то есть овуляции. Для данного периода характерно снижение эстрадиола и развитие (не во всех случаях) овуляторного синдрома. Многие женщины ощущают овуляцию по появлению болезненности внизу живота, пояснице. Овуляция наступает после пикового выброса лютеинизирующего гормона в течение 16-48 часов. С яйцеклеткой выходит фолликулярная жидкость (5-10 мл).
- Лютеиновая (секреторная) фаза – средняя продолжительность 2 недели, это самый стабильный период цикла – фаза желтого тела. После овуляции граафов пузырек трансформируется в желтое тело, секретирующее прогестерон (называемый гормоном беременности), андрогены (мужские стероиды), эстрадиол. Под воздействием этих гормонов эндометрий утолщается, выделяет секрет, готовится к прикреплению ооцита.
В конце лютеиновой фазы на пике выделения половых гормонов, снижается выработка ФСГ и ЛГ. Если зачатие не происходит, то желтое тело прекращает синтезировать эстрогены и прогестерон, после чего разрушается. Прерывается отрицательная обратная связь, что способствует росту ЛГ и ФСГ, началу нового цикла.
Нормальные показатели гонадотропинов
Для секреции ФСГ и ЛГ характерен не столько циркадный ритм (суточный), сколько почасовой (цирхоральный). Их уровень зависит от времени суток, фазы цикла, возраста женщины, выработки эстрогенов.
Стабильными остаются ТТГ – 0,4-4,0 мкМЕ/мл, пролактин – 400-1000 МЕД/л.

Соотношение гонадотропинов
ЛГ и ФСГ находятся в тесной сложной «обратной» взаимосвязи с гонадостероидами – половыми гормонами, вырабатываемыми яичниками. Снижение концентрации эстрогенов стимулирует гипофиз к продуцированию ФСГ и ЛГ. Следовательно, при низкой выработке гонадостероидов уровень гонадотропинов повышается.
Для продуктивной деятельности репродуктивной системы женщины важна не только норма гонадотропинов, но также соотношение ЛГ и ФСГ которое изменяется в зависимости от фазы цикла. В фолликулярную фазу выше концентрация ФСГ, в лютеиновую – ЛГ. Соотношение ЛГ к ФСГ в норме составляет 1,5-2. Если коэффициент соотношения гонадотропных гормонов превышает 2,5, это расценивается как патологическое отклонение.
Если соотношение ЛГ и ФСГ не соответствует норме, то это может свидетельствовать о таких нарушениях:
- гипофизарные доброкачественные опухоли;
- СПКЯ;
- эндометриоз;
- нарушения функции гипоталамо-гипофизарного комплекса;
- преждевременное истощение яичников;
- ожирение.
Если соотношение ЛГ к ФСГ нарушено продолжительное время при высоких цифрах лютеотропина, то активизация работы яичников приводит к усиленной продукции андрогенов. Это нарушает овуляторный процесс, негативно влияет на менструальный цикл который становится нерегулярным. В конечном итоге неправильное соотношение ЛГ с ФСГ может привести к нарушению фертильности и бесплодию.
При соотношении гонадотропных гормонов с коэффициентом меньше 0,5 нарушается созревание яйцеклетки и примордиальных фолликулов. Соотношение ЛГ в сторону стабильного повышения гормона ФСГ может быть признаком менопаузы.
Особенности исследования
Анализ на ЛГ и ФСГ необходим для диагностики бесплодия, выявления причин расстройства менструального цикла, определения овуляции, контроля гормональной стимуляции при ЭКО.
Для анализа врач назначает женщине конкретную дату, примерно на 3-7 день начала месячных. Подготовка к процедуре проводится за 3-е суток. В это время исключаются физические и психоэмоциональные нагрузки, спортивные занятия, физиотерапевтические, тепловые процедуры, интимная близость. Забор венозной крови проводится в утренние часы натощак, нельзя курить, пить воду.
Рассчитайте овуляцию для зачатия ребенка
Продолжительность цикла
Длительность менструации
Первый день менструации
Менструальный цикл
Фертильные дни
Овуляция
Для определения уровня ЛГ, ФСГ анализируется сыворотка или плазма крови иммунохемилюминесцентным методом, позволяющим исследовать даже замороженные образцы. Если у женщины нерегулярный, слишком продолжительный либо короткий цикл, то при однократном тестировании могут получиться ложные результаты. Чтобы получить более достоверные результаты, делают 2-3 пробы с получасовым интервалом. Для анализа образцы всех сывороток соединяют.
Результаты исследования гормона ФСГ и лютеотропина могут быть искажены не только из-за нестабильного цикла. На них могут повлиять принимаемые пациенткой гормональные или радиоизотопные препараты, беременность, проведенное накануне МРТ или сеанс лучевой терапии, употребление спиртных напитков, курение, сильный стресс, прием лекарственных средств, влияющих на выработку гонадотропных гормонов, противосудорожных препаратов, оральных контрацептивов.

Причины повышения и снижения гонадотропинов
При опухолях, опухолевидных образования половых желез, доброкачественных новообразованиях гипофиза, недостаточности гипоталамо-гипофизарного комплекса, продолжительной гормонотерапии выработка ФСГ и ЛГ может как усиливаться, так уменьшаться.
На низкий уровень, а также соотношение лютеинизирующего гормона и ФСГ влияет строгая диета, голодовка, злокачественные опухоли любой локализации, опухоль надпочечников, некроз гипофиза. На повышение концентрации гонадотропных гормонов влияет алкогольная или никотиновая зависимость, пороки развития яичников, истощение их функции, удаление половых желез, менопауза, тяжелая почечная недостаточность.
Нарушение выработки гормонов приводит к эндокринному бесплодию. При расстройстве менструального цикла, невозможности зачатия ребенка обращайтесь в клинику «АльтраВита». Наши врачи специализируются на решении подобного рода проблем. Они имеют успешный опыт лечения эндокринного бесплодия. У нас можно пройти тестирование на эстрогены, лютеотропин, ФСГ.
Диагностика бесплодия включает множество исследований, но одним из главных считается анализ на гормоны у женщины. Стандартно определяют уровни эндокринных гормонов, которые регулируют работу репродуктивной системы. Если такое исследование не дает результатов, дополнительно назначают анализ на антимюллеров гормон.
Антимюллеров гормон (АМГ) – имеется в организме представителей обоих полов. Гормон вырабатывается половыми железами с рождения, но только в пубертатный период он достигает максимума.
У мужчин уровень АМГ высок в периоды роста и полового созревания, поскольку гормон участвует в развитии половых органов. При критическом снижении уровня АМГ мужчина может быть неспособен зачать ребенка. После пубертатного периода уровень снижается, но гормон продолжает вырабатываться до конца жизни.
Важность гормона для женщин иная. Концентрация АМГ сохраняется в крови от рождения до менопаузы. В женском организме антимюллеров гормон вырабатывается гранулезной тканью яичников. Соответственно, чем больше клеток будут задействованы в процессе, тем выше будет показатель гормона. При наступлении климакса.
Как определяют количество яйцеклеток
Специалисты называют антимюллеров гормон «счетчиком яйцеклеток», ведь его уровень отражает количество дееспособных яйцеклеток. Количество половых клеток, способных к оплодотворению, закладывается в организме девочки еще на этапе внутриутробного развития.
В пубертатный период их насчитается до 300 тысяч, если у девушки нет серьезных патологий. Это количество клеток называют овариальным резервом. Каждый менструальный цикл у здоровой женщины знаменуется созреванием половых клеток, из которых выделяется самая дееспособная и качественная.
Процесс созревания половых клеток в организме половозрелой женщины не прекращается во время беременности и применения контрацептивов. Сам по себе антимюллеров гормон не играет важной роли в процессе оплодотворения, но его диагностический потенциал огромен.
Определить концентрацию АМГ в крови женщины и оценить ее овариальный резерв можно в ходе расширенного Efort-теста. Когда назначают Efort-тест:
- отсутствие беременности при ведении нормальной половой жизни без использования средств контрацепции;
- бесплодие по неясным причинам;
- неудачное ЭКО в анамнезе;
- позднее половое созревание;
- определение результатов антиандрогенного лечения;
- синдром поликистоза яичников;
- подозрение на опухоль яичников;
- повышенный уровень фолликулостимулирующего гормона.
Современная медицина позволяет спрогнозировать преждевременное истощение запасов яйцеклеток и спланировать беременность так, чтобы успеть вовремя. Для проведения исследования необходимо собрать анамнез и определить показатели ФСГ , ЛГ и АМГ.

Количество фолликулов подсчитывают при помощи УЗИ . Дополнительно исследуют гены-кандидаты преждевременного истощения яичников. Молодые девушки, у которых есть риск раннего истощения яичников, должны вовремя реализовать репродуктивные планы и спланировать семью.
Существует дополнительная мера предохранения: социальное и биологические сохранение фертильности, то есть криоконсервация ооцитов. Этот метод рекомендован тем женщинам, которые откладывают рождение детей из-за временных медицинских противопоказаний.
Однако у женщин с повышенным ФСГ, пониженным АМГ, объемом яичников до 3 мл и количеством антральных фолликулов до одного получить ооциты для хранения не всегда удается. Таким пациентам рекомендуют воспользоваться донорским материалом.
Подготовка к анализу
Чтобы результаты теста были информативными и точными, необходимо выполнить все предписания по подготовке к исследованию. Для определения уровня АМГ нужна венозная кровь. Efort-тест проводят строго на третьи или пятые сутки цикла.
За несколько дней до теста необходимо минимизировать физические и психоэмоциональные нагрузки. За час до анализа нельзя есть и курить. Сдачу крови откладывают, если незадолго до этого женщина перенесла острую инфекцию или другое тяжелое заболевание.
Норма антимюллерова гормона
Правильно интерпретировать результаты любого анализа способен только врач, поскольку множество разных факторов может повлиять на полученные данные. Показатель гормона почти не зависит от внешних факторов вроде питания и образа жизни. Возраст также роли не играет. У некоторых женщин старше 40 лет уровень АМГ значительно выше, чем у девушек репродуктивного возраста.
Нормы АМГ:
- для женщины: 1-2,5 нг/мл;
- для мужчины: 0,49-5,98 нг/мл.
Когда уровень отклоняется от нормы у женщины репродуктивного возраста, важно первоочередно проверить репродуктивную систему на предмет патологий и нарушений. Антимюллеров гормон отображает функциональность яичников, поэтому состояние других органов и концентрация других гормонов на результаты исследования, как правило, не влияют. При выявлении отклонений от нормы нарушения необходимо искать именно в яичниках и процессах, которые регулируют их работу.

Пониженный антимюллеров гормон
Пониженным считается показатель меньше 1 нг/мл у женщин репродуктивного возраста. До полового созревания и после менопаузы низкий уровень АМГ считается нормой, поскольку в этом возрасте отсутствует активность первичных фолликулов.
Низкая концентрация АМГ у женщины в репродуктивном возрасте указывает на малое количество первичных фолликулов, готовых к оплодотворению, а также на истощение яичников. Обе эти причины приводят к одному результату – трудности при зачатии естественным путем и минимальный ответ на стимуляцию препаратами.
Атимюллеров гормон влияет на процесс роста и дифференцировки тканей. Дифференцировкой называют формирование генотипа клеток. У женщины с нормальным гормональным фоном на один цикл выпадает дифференцировка, созревание и высвобождение одной яйцеклетки. При наличии нарушений проявляются ановуляторные, нерегулярные и другие сбои в менструальном цикле.
Показатель АМГ является только индикатором количества дееспособных яйцеклеток, причины же их сокращения совсем иные. При понижении уровня АМГ необходимо найти и лечить причину, а не следствие. Только так можно исправить такие последствия, как бесплодие и ранние климатические изменения.
Причины снижения АМГ:
- менопауза;
- дисгенезия гонад (неполное развитие желез);
- раннее половое созревание;
- ожирение и другие нарушения обмена веществ;
- гипогонадотропный гипогонадизм.
Снижение уровня АМГ после 30 лет может быть сигналом ранней менопаузы. Понижение обусловливается разными факторами, поэтому женщине потребуется консультация не только гинеколога, но также эндокринолога и репродуктолога. Обычно изменения концентрации АМГ обнаруживают именно при подготовке к оплодотворению или при выяснении причин, по которым зачатие не удается.
Естественное зачатие при низком АМГ
Вопрос естественного зачатия при низком АМГ остается спорным. Критическим считается показатель менее 0,2 нг/мл, низким – до 1 нг/мл. При очень низком уровне АМГ шансы на самостоятельное зачатие минимальные.
При низкой концентрации гормона необходимо дополнительно сдать анализ на ФСГ. Если уровень фолликулостимулирующего гормона окажется в пределах нормы, шансы на естественное зачатие сохраняются.

Серьезная проблема – сочетание пониженного АМГ и повышенного ФСГ. Снижение уровня АМГ у женщин от 40 лет говорит о том, что резерв яйцеклеток заканчивается, а заставить организм вырабатывать дополнительные нет возможности.
Если причиной снижения АМГ стала менопауза, но женщина еще хочет забеременеть, возможно потребуется заместительная гормональная терапия. Это поможет отстрочить климакс и повысит шансы на естественное зачатие.
Способность к зачатию зависит от количества ооцитов, количества генетических и хромосомных мутаций, степени чувствительности эндометрия матки, наличия гинекологических и других патологий.
Экстракорпоральное оплодотворение при низком АМГ
Низкий АМГ определяет шансы на беременность естественным путем. Если этот показатель не сочетается с другими тревожными сигналами, ЭКО позволяет добиться созревания яйцеклеток и успешного зачатия даже при минимальной стимуляции. Поэтому пониженный показатель АМГ не становится противопоказанием к экстракорпоральному оплодотворению.
Напротив, ЭКО будет наиболее вероятным способом зачатия при пониженном уровне антимюллерова гормона. Японский протокол ЭКО рекомендован при сочетании низкого АМГ и высокого ФСГ (от 15 МЕ/л). Минимальная стимуляция разделяется перерывами, чтобы получить 1-2 дееспособные яйцеклетки в каждом цикле. Полученные клетки замораживают и переносят в матку в благоприятное время.
Проток ЭКО в естественном цикле применяют в тех случаях, когда овариальный резерв женщины истощен по тем или иным причинам. Стимуляцию овуляции проводят минимально или вовсе не проводят. В течение нескольких циклов врачи пытаются получить хоть одну яйцеклетку, которую оплодотворяют и переносят в маточную полость.

Короткий протокол ЭКО с овариальной стимуляцией показан при незначительном снижении АМГ, который не указывает точно на дефицит яйцеклеток. Нужно учитывать уровень ФСГ, возраст пациентки, результаты предыдущих протоколов и стимуляций. Если все эти показатели в норме, шансы на зачатие высоки, поэтому проводят короткий протокол.
Подготовка к ЭКО при низком уровне АМГ может включать применение трансдермального тестостерона, андрогенов, эстрогенов, ДГЭФ, ХЧГ, ЛГ, Л-аргинина, кортикостероидов, ароматозы. Рекомендованы фитотерапия и гирудотерапия.
Когда нужно использовать донорские яйцеклетки
Треть женщин старшего репродуктивного возраста не могут забеременеть даже посредством ЭКО. Требуется использование донорских яйцеклеток. Проведение искусственной стимуляции яичников чаще всего неэффективно при пониженном АМГ в сочетании с другими нарушениями. Напротив, дополнительная стимуляция может сильнее истощать резервы яйцеклеток.
Показания к донации ооцитов:
- повышенный ФСГ;
- пониженный антимюллеров гормон;
- недостаточный объем яичников (менее 3 мл);
- отсутствие антральных фолликулов или наличие всего одного.
Если женщина не желает использовать донорский материал, задействуют наиболее перспективный протокол ЭКО, хотя стимуляция у таких пациенток чаще всего неэффективна. В этом случае наилучшим вариантом будет прислушаться к рекомендациям своего репродуктолога.

Повышение уровня АМГ
Уровень АМГ у женщины считается повышенным, когда превышает показатель в 2,5 нг/мл. Необходимо учитывать, что при подготовке к ЭКО этот показатель должен быть немного превышен. Повышение будет говорить, что стимуляция работает и шансы на успешное оплодотворение высоки. Причины повышения уровня АМГ:
- опухоль;
- поликистоз яичников;
- задержка полового развития;
- дефекты рецепторов лютеинизирующего гормона.
Все причины повышения уровня АМГ можно разделить на две группы. В первую относят состояния, при которых фолликулы созревают нормально, но яйцеклетки не выходят за пределы желез. Это можно наблюдать при поликистозе яичников, когда фолликул растет и развивается, но преодолеть кистозную поверхность не способен.
Во вторую группу относят увеличение концентрации АМГ на фоне разрастания гранулезной ткани яичников. Самой очевидной причиной является опухолевая трансформация половых желез. При выявлении повышенного АМГ в первую очередь назначают УЗИ яичников. После обнаружения опухолей или поликистоза необходимо пройти длительное лечение и повторно сдать анализ. Скорее всего, результаты значительно улучшатся.
Терапия при повышенном АМГ
Лечение причин повышения АМГ проводится с учетом возраста женщины и целей, которые нужно таким образом достигнуть. Терапия синдрома поликистоза яичников включает нормализацию массы тела, коррекцию питания, адекватные физические нагрузки, режим отдыха и труда.
Женщине следует нормализовать гормональный фон и углеводный обмен. После этого возможна стимуляция овуляции или хирургическое обеспечение выхода яйцеклетки за пределы яичников. Тактику лечения при гиперпластических процессах в яичниках согласовывают с онкологом. В случае обнаружения злокачественных новообразований вопрос зачатия откладывают до полного выздоровления.

Как повысить АМГ
Повышение показателей АМГ не приводит к повышению шансов на естественное зачатие. Стимуляция выработки гормона препаратами не меняет количество дееспособных яйцеклеток, а, значит, не решает проблему бесплодия. В этом случае лечение заключается в выявлении и устранении причин понижения гормона.
Часто искусственная стимуляция оказывается неэффективна, поскольку снижение АМГ указывает на преждевременный климакс. Таким пациенткам рекомендуют обратить внимание на вспомогательные репродуктивные технологии. Даже если результаты анализа на АМГ отклоняются от нормы, нельзя паниковать раньше времени.
Пониженный или повышенный антимюллеров гормон не является показателем абсолютного бесплодия и невозможности самостоятельно зачать ребенка. Нужно учитывать множество других факторов и лишь после этого принимать решение об искусственной стимуляции и экстракорпоральном оплодотворении.






