Что значит пролапс митрального и трикуспидального. Проявления пролапса сердца и возможные осложнения. Причины пролапса клапанов сердца
К одной из аномалий сердечного развития относится пролапс митрального клапана (ПМК). Он характеризуется тем, что его створки продавливаются внутрь левопредсердной полости в момент, когда левый желудочек сокращается (систола). У этой патологии есть еще одно название - синдром Barlow, по имени врача, который первым определил причину возникновения позднесистолического апикального шума, сопровождающего ПМК.
Значение этого сердечного порока пока еще изучено недостаточно. Но большинство медицинских светил считают, что для жизни человека он не представляет особой угрозы . Обычно эта патология не имеет ярко выраженных клинических проявлений. Для нее не требуется проведения медикаментозной терапии. Потребность в лечении возникает, когда вследствие ПМК развивается нарушение сердечной деятельности (например, ), которое сопровождается определенными клиническими проявлениями. Поэтому задача кардиолога убедить пациента не паниковать и обучить его основным упражнениям миорелаксации и аутотренинга. Это поможет ему справиться с возникающим состоянием тревоги и нервными расстройствами, успокоить сердечное волнение.
Что такое пролапс митрального клапана?
Чтобы понять это, необходимо представить, как работает сердце. Обогащенная кислородом кровь из легкого поступает в левопредсердную полость, которая служит для нее своего рода хранилищем (резервуаром). Оттуда она поступает в левый желудочек. Его назначение с силой выталкивать всю поступившую кровь в устье аорты, для распределения по органам, расположенным в зоне основного кровообращения (большой круг). Поток крови вновь устремляется к сердцу, но уже в правое предсердие, а затем в полость правого желудочка. При этом кислород израсходован, а кровь насыщена углекислым газом. ПЖ (правый желудочек) выбрасывает ее в малый круг кровообращения (легочную артерию), где происходит новое обогащение ее кислородом.
При нормальной сердечной деятельности в момент возникновения систолы предсердия полностью освобождаются от крови, и митральный клапан закрывает вход в предсердия, обратного оттока крови не происходит. Пролапс не дает возможности провисшим, растянутым створкам полностью сомкнуться. Поэтому в устье аорты во время сердечного выброса попадает не вся кровь. Часть ее возвращается назад в полость левого предсердия.
Процесс ретроградного тока крови получил название . Пролапс, сопровождающийся прогибом меньше 3 мм, развивается без регургитации.
Классификация ПМК
От того, насколько сильна регургитация (степень заполнения левого желудочка остаточной кровью) различают:
1 степень
Минимальный прогиб обеих створок составляет 3 мм, максимальный - 6 мм. Обратный кровоток незначительный. Он не приводит к патологическим изменениям кровообращения. И не вызывает связанных с этим неприятных симптомов. Считается, что состояние больного при ПМК 1 степени находится в пределах нормы. Выявляется эта патология случайно. Медикаментозного лечения не требуется. Но пациенту рекомендовано периодическое посещение кардиолога. Спорт и физкультура - не противопоказаны. Хорошо укрепляет сердечную мышцу бег, спортивная ходьба, плавание, лыжный и конькобежный виды спорта. Полезны фигурное катание и аэробика. Допуск к занятиям этими видами спорта на профессиональном уровне выдается лечащим врачом-кардиологом. Но существуют и ограничения. Категорически запрещаются:
- Тяжелоатлетические виды спорта, связанные с динамическим или статическим поднятием тяжестей;
- Занятия на силовых тренажерах.
2 степень
Максимальный прогиб створок – 9 мм. Он сопровождается клиническими проявлениями. Требуется симптоматическое медикаментозное лечение. Занятия спортом и физкультурой разрешаются, но только после консультации с кардиологом, который подберет оптимальную нагрузку.
3 степень
3-я степень пролапса диагностируется при прогибании створок более чем на 9 мм. При этом проявляются серьезные изменения в строении сердца. Полость левого предсердия расширяется, желудочковые стенки утолщаются, наблюдаются аномальные изменения в работе кровеносно-сосудистой системы. Они приводят к следующим осложнениям:
- Развитию нарушений сердечного ритма.
При 3-ей степени требуется хирургическое вмешательство: ушивание створок клапана или . Рекомендуются специальные гимнастические упражнения, которые подбирает врач лечебной физкультуры.

По времени возникновения пролапс делится на ранний и поздний. В ряде европейских стран, в том числе и в России, в классификации заболевания присутствуют:
- Первичный (идиопатический или изолированный) пролапс МК наследственного, врожденного и приобретенного генеза, который может сопровождаться миксоматозной дегенерацией различной выраженности;
- Вторичный , представленный недифференцированной дисплазией соединительной ткани и возникающий в результате наследственной патологии (болезнь Элерса-Данло, болезнь Марфана) или других сердечных заболеваний (осложнение , гипертрофическая , дефект межпредсердной перегородки).
Симптомы ПМК
Первая и вторая степени ПМК чаще всего протекают бессимптомно и заболевание обнаруживается случайно, когда человек проходит обязательный медицинский осмотр. При 3-ей степени отмечаются следующие симптомы пролапса митрального клапана:
- Появляется слабость, недомогание, длительное время держится субфебрильная температура (37-37,5°С);
- Отмечается усиление потоотделения;
- По утрам и в ночное время болит голова;
- Возникает ощущение, что нечем дышать и человек инстинктивно пытается вобрать в себя, как можно больше воздуха, делая глубокий вдох;
- Появляющиеся боли в сердце, не снимаются ;
- Развивается устойчивая аритмия;
При аускультации четко прослушиваются (среднесистолические щелчки, вызванные большим натяжением хорд, которые перед этим были сильно расслаблены). Их еще называют синдромом хлопающего клапана.

При проведении УЗИ сердца с допплером возможно выявление обратного тока крови (регургитации). ПМК не имеет характерных ЭКГ-признаков.
Видео: ПМК на УЗИ
1 степень, мальчик 13 лет, вегетации на концах створок.
Этиология
Считается, что в формировании ПМК определяющую роль играют две причины:
- Врожденные (первичные) патологии, передающиеся путем наследования аномальной структуры волокон, составляющих основу клапанных створок. При этом хорды, соединяющие их с миокардом, постепенно удлиняются. Створки приобретают мягкость и легко растягиваются, что и способствует их прогибанию. Течение и прогноз врожденного ПМК - благоприятные. Он редко вызывает осложнения. Случаев развития сердечной недостаточности отмечено не было. Поэтому его не считают заболеванием, а просто относят к анатомическим особенностям.
- Приобретенный (вторичный) пролапс сердца. Он вызывается рядом причин, в основе которых лежит воспалительно-дегенеративный процесс соединительной ткани. К таким процессам можно отнести ревматизм, сопровождаемый повреждением створок митрального клапана с развитием в них воспаления и деформации.
Терапия ПМК
Лечение пролапса митрального клапана зависит от степени регургитации, причин вызывающих патологию и возникающих осложнений, однако в большинстве случаев пациенты обходятся без всякого лечения . Таким больным нужно объяснить суть заболевания, успокоить и при необходимости назначить седативные препараты.
Немаловажное значение имеет нормализация режима труда и отдыха, достаточный сон, отсутствие стрессов и нервных потрясений. Несмотря на то, что тяжелые физические нагрузки им противопоказаны, проведение умеренных гимнастических упражнений, пеших прогулок, наоборот, рекомендуется.
Из медикаментозных препаратов больным ПМК назначают:
- При (учащенном сердцебиении) возможно применение бета-адреноблокаторов (Пропранолол, Атенолол и пр.);
- Если ПМК сопровождается клиническими проявлениями используют магнийсодержащие препараты (Магне-В6), адаптагены (Элеутерококк, Женьшень и др.);
- Обязателен прием витаминов группы В, РР (Неуробекс Нео);
- ПМК 3 и 4 степени могут потребовать хирургического лечения (ушивание створок или протезирование клапана).
ПМК у беременных
ПМК гораздо чаще развивается у женской половины населения. Это - одна из наиболее распространенных патологий сердца, выявляемых при обязательном обследовании беременных (), поскольку многие женщины, имея ПМК 1-2 степени, могли и не знать о существующей у них аномалии. Пролапс митрального клапана при беременности может уменьшаться, что связано с увеличенным сердечным выбросом и сниженным периферическим сопротивлением сосудов. При беременности в большинстве случаев пролапс протекает благоприятно, однако у беременных чаще возникают нарушения ритма сердца (пароксизмальная тахикардия, желудочковая ). ПМК в период вынашивания чаще сопровождается , что чревато гипоксией плода с задержкой его роста. Иногда беременность заканчивается преждевременными родами или возможна слабость родовой деятельности. В этом случае показано кесарево сечение.

Медикаментозное лечение ПМК у беременных проводится только в исключительных случаях при средней или тяжелой степени течения с высокой вероятностью возникновения аритмии и нарушения гемодинамики. Он сопровождается четырьмя большими синдромами.
Вегетативно-сосудистой дисфункции:
- Боли в груди в области сердца;
- Гипервентиляция, центральный симптом которой выражается в острой нехватке воздуха;
- Нарушение сердечного ритма;
- Чувство озноба или усиление потоотделения из-за снижения терморегуляции;
- Расстройства ЖКТ (желудочно-кишечного тракта).
Синдромом сосудистых нарушений:
- Частые головные боли; отеки;
- Понижение температуры в конечностях (ледяные руки и ноги);
- Мурашки.
Геморрагическим:
- Появление синяков при малейшем надавливании,
- Частые носовые или десневые кровотечения.
Психопатологическим синдромом:
- Чувство тревоги и страха,
- Частая смена настроения.
В этом случае беременная женщина входит в группу риска. Она должна наблюдаться, получать лечение и рожать в специализированных перинатальных центрах.
Будущая мама с диагнозом ПМК 1-ой степени может рожать естественным способом в обычных условиях. Однако ей необходимо соблюдать следующие рекомендации:
- Она должна избегать длительного пребывания на жаре или в холоде, в душных помещениях с повышенной влажностью, там, где имеются источники ионизирующего излучения.
- Ей противопоказано слишком долго сидеть. Это приводит к в малом тазу.
- Отдыхать (читать книги, слушать музыку или смотреть телевизор) лучше полулежа.
Женщина, у которой выявлен пролапс митрального клапана с регургитацией, весь период беременности должна наблюдаться у кардиолога, чтобы развивающиеся осложнения были распознаны вовремя и своевременно приняты меры по их устранению.
Осложнения при пролапсе МК
Большинство осложнений пролапса митрального клапана развиваются с возрастом. Неблагоприятный прогноз при развитии многих из них дается в основном пожилым людям. К наиболее серьезным, представляющим угрозу для жизни пациента осложнениям относятся следующие:
- Разного рода аритмии, вызываемые дисфункцией вегетативно-сосудистой системы, усилением активности кардиомиоцитов, чрезмерной натянутостью папиллярных мышц, нарушением антриовентрикулярной проводимости импульса.
- Недостаточность МК, вызванная ретроградным (в обратном направлении) током крови.
- . Это осложнение опасно тем, что может вызвать разрыв хорд, соединяющих МК со стенками желудочка или отрыв части клапана, а также (микробная, тромбоэмболия, эмболия фрагментом клапана).
- Осложнения неврологического характера, связанные с (инфаркт мозга).
Пролапс в детском возрасте
В детском возрасте пролапс МК встречается гораздо чаще, чем у взрослых. Об этом свидетельствуют статистические данные, основанные на результатах проводимых исследований. При этом отмечается, что в подростковом возрасте ПМК в два раза чаще диагностируется у девочек. Жалобы детей носят однотипный характер. В основном это острая нехватка воздуха, тяжесть в сердце и боли в груди.
Наиболее часто диагностируется пролапс передней створки 1-ой степени. Он был выявлен у 86% обследованных детей. Заболевание 2-ой степени встречается всего у 11,5 %. ПМК III и IV с регургитацией степени имеют очень редкое распространение, не более чем у 1 ребенка из 100.
Симптомы ПМК проявляются у детей по-разному. Одни практически не ощущают аномальной работы сердца. У других она проявляется достаточно сильно.
- Так боль в груди испытывают почти 30% детей подросткового возраста, у которых выявлен ПСМК (пролапс створок митрального клапана). Ее вызывают различные причины, среди которых наиболее распространены следующие:
- слишком сильно натянутые хорды;
- эмоциональный стресс или физическое перенапряжение, приводящее к тахикардии;
- кислородное голодание.
- У стольких же детей возникает учащенное сердцебиение.
- Часто подростки, проводящие много времени за компьютером, предпочитая умственную деятельность физическим нагрузкам, подвержены быстрой утомляемости. У них нередко возникает одышка на занятиях физкультурой или при выполнении физической работы.
- У детей с диагнозом ПМК во многих случаях проявляются симптомы нейропсихологического характера. Они склонны к частой смене настроения, агрессивности, нервным срывам. При эмоциональных стрессах у них возможны кратковременные обмороки.
Кардиолог во время осмотра пациента использует различные диагностические тесты, посредством которых выявляется наиболее точная картина ПМК. Диагноз устанавливается при выявлении во время аускультации шумов: голосистолического, изолированного позднесистолического или в сочетании со щелчками, изолированных кликов (щелчков).

Затем заболевание диагностируется эхокардиографией. Она дает возможность определить функциональные отклонения миокарда, структуру створок МК и их пролабирование. Определяющими признаками ПМК по ЭхоКГ являются следующие:
- Створки МК увеличены на 5 и более мм.
- Левый желудочек и предсердие увеличены.
- При сокращении желудочка створки МК прогибаются в камеру предсердия.
- Митральное кольцо расширено.
- Хорды удлинены.
К дополнительным признакам относятся:
- Корень аорты расширен.
На рентгеновском снимке видно, что:
- Рисунок легких не изменен;
- Выбухание дуги артерии легкого - умеренное;
- Миокард выглядит, как «висячее» сердце с уменьшенными размерами.
ЭКГ в большинстве случаев не показывает каких-либо изменений сердечной деятельности, связанных с ПМК.
Пролапс сердечного клапана в детском возрасте нередко развивается на фоне . Магниевый дефицит нарушает процесс выработки коллагена фибробластами. Наряду со снижением содержания магния в крови и тканях, отмечается повышение в них бета-эндорфина и нарушение электролитного баланса. Отмечено, что дети с диагнозом ПМК имеют недостаточный вес (несоответствующий росту). У многих из них выявляется миопатия, плоскостопие, сколиоз, слабое развитие мышечной ткани, плохой аппетит.
Лечить ПМК с высокой степенью регургитации у детей и подростков рекомендуется с учетом их возрастной группы, половой принадлежности и наследственности. Исходя из того, насколько выражены клинические проявления заболевания, выбирается методика лечения, назначаются лекарственные препараты.
Но основной упор делается на изменение условий жизни ребенка. Необходимо скорректировать их умственную нагрузку. Она обязательно должна чередоваться с физической. Дети должны посещать кабинет лечебной физкультуры, где квалифицированный специалист подберет оптимальный комплекс упражнений, с учетом индивидуальных особенностей течения заболевания. Рекомендуются занятия плаванием.
При метаболических изменениях сердечной мышцы ребенку могут быть назначены физиотерапевтические процедуры:
- Гальванизация рефлекторно-сегментной зоны, с внутримышечным введением тиотриазолина минимум за два часа до начала процедуры.
- Электрофорез с кальцием при ваготонических расстройствах.
- Электрофорез с бромом при дисфункциях симпатикотонических.
- Дарсонвализация.
Из лекарственных препаратов используются следующие:

Используются также препараты фитотерапии: отвар хвоща полевого (он содержит кремний), экстракт женьшеня и прочие средства с седативным (успокаивающим) действием.
Все дети с МПК должны состоять на диспансерном учете у кардиолога и регулярно (не реже двух раз в год) проходить обследование, направленное на своевременное выявление всех изменений гемодинамики. В зависимости от степени ПМК определяется возможность занятий спортом. При пролапсе 2-ой степени некоторым детям требуется перевод в физкультурную группу со сниженной нагрузкой.
При пролапсе существует ряд ограничений для занятий спортом на профессиональном уровне с участием в ответственных соревнованиях. Ознакомиться с ними можно в специальном документе, разработанном Всероссийским обществом кардиологов. Он называется «Рекомендации по допуску спортсменов с нарушениями СС системы к тренировочно-соревновательному процессу». Основным противопоказанием для усиленных тренировок спортсменов и участия их в соревнованиях является пролапс, осложненный:
- Аритмией, зарегистрированной холтеровским мониторингом (суточная ЭКГ);
- Рецидивами желудочковой и наджелудочковой тахикардии;
- Регургитацией выше 2-ой степени, зарегистрированной на ЭхоКГ;
- Большим снижением выброса крови - до 50 % и ниже (выявляется на ЭхоКГ).
Всем людям с пролапсом митрального и трикуспидального клапанов противопоказаны занятия следующими видами спорта:
- При которых необходимо выполнять толчкообразные движения - толкание ядра, метание диска или копья, различные виды борьбы, прыжки и т.п.;
- Тяжелоатлетические, связанные с поднятием тяжестей (гиревой и пр.).
Видео: мнение фитнес-тренера о ПМК
Пролапс в призывном возрасте
У многих молодых людей призывного возраста с диагнозом пролапс митрального или трикуспидального клапана возникает вопрос: «Берут ли с таким диагнозом в армию?» Ответ на этот вопрос неоднозначный.
При ПМК 1-ой и 2-ой степени без регургитации (или с регургитацией 0-I-II степени), которые не вызывают нарушения сердечной деятельности призывник считается пригодным к службе в армии. Так как пролапс этого вида относится к анатомическим особенностям строения сердца.
Исходя из требований «Расписания болезней» (статья 42), призывник признается непригодным к прохождению военной службы в следующих случаях:
- У него должен быть поставлен диагноз: «Первичный пролапс МК 3-ей степени. I-II функционального класса» .
- Подтверждение диагноза эхокардиографическим исследованием, холтеровским мониторингом. Они должны зарегистрировать следующие показатели:
- скорость укорачивания волокон миокарда во время циркуляции крови снижена;
- над аортальным и митральным клапанами возникают потоки регургитации;
- предсердия и желудочки имеют увеличенные размеры, как во время систолы, так и диастолы;
- выброс крови во время сокращения желудочка значительно снижен.
- Показатель переносимости физической нагрузки по результатам велоэргометрии должен быть низким.
Но здесь есть один нюанс. Состояние под названием «Сердечная недостаточность» классифицируется 4-мя функциональными классами. Из них только три могут дать освобождение от военной службы.
- I ф.к. - призывник считается годным к службе в РА, но с небольшими ограничениями. В этом случае на решение военно-призывной комиссии могут повлиять сопровождающие заболевание симптомы, вызывающие непереносимость физических нагрузок.
- При II ф.к. призывнику присваивается категория годности «В». Это означает, что он годен к службе в армии только в военное время или при возникновении чрезвычайных ситуаций.
- И только III и IV ф.к. дают полное и безоговорочное списание с военной службы.
Пролапс митральный, трикуспидальный, аортальный и здоровье человека
Сердечные клапаны - это заслонки, которые регулируют движение крови по сердечным камерам, которых у сердца четыре. Два клапана расположены между желудочками и кровеносными сосудами (легочная артерия и аорта) и два других находятся на пути тока крови из предсердий в желудочки: слева – митральный, справа – трикуспидальный. Митральный клапан состоит из передней и задней створок. Патология может развиваться на любой из них. Иногда это происходит сразу на обеих. Слабость соединительной ткани не позволяет удерживать их в сомкнутом состоянии. Под давлением крови они начинают выгибаться внутрь камеры левого предсердия. При этом часть кровяного потока начинает двигаться в обратном направлении. Ретроградный (обратный) ток может осуществляться при патологии даже одной створки.

Развитие ПМК может сопровождать пролапс трикуспидального клапана (трехстворчатого) , расположенного между правым желудочком и предсердием. Он защищает правое предсердие от возвратного поступления венозной крови в его камеру. Этиология, патогенез, диагностирование и лечение ПТК аналогичны пролапсу МК. Патология, при которой возникает пролапс сразу двух клапанов, считается комбинированным .
Пролапс МК небольшой и умеренной степени выявляется довольно часто и у абсолютно здоровых людей. Он не опасен для здоровья, если при этом выявлена регургитация 0-I-II степени. Первичный пролапс 1-ой и 2-ой степени без регургитации относится к . При его выявлении паниковать не стоит, так как в отличие от других патологий прогрессирования ПМК и регургитации не происходит.
Причиной для беспокойства является приобретенный или врожденный ПМК с регургитацией III и IV степени. Он относится к тяжелым порокам сердца, требующим хирургического лечения, так как при его развитии за счет увеличения объема остаточной крови растягивается камера ЛП, увеличивается толщина стенки желудочка. Это приводит к значительным перегрузкам в работе сердца, что становится причиной сердечной недостаточности и ряда других осложнений.
К редко встречающимся сердечным патологиям относятся пролапс аортального клапана и клапана легочной артерии . Они также обычно не имеют выраженных симптомов. Лечение направлено на устранение причин, вызывающих эти аномалии, и профилактику развития осложнений.
Если вам поставили диагноз пролапс митрального или любого другого сердечного клапана, не надо вдаваться в панику. В большинстве случаев эта аномалия не вносит серьезных изменений в сердечную деятельность. А значит, можно продолжать привычный образ жизни. Разве, что только раз и навсегда отказаться от вредных привычек, которые укорачивают жизнь даже абсолютно здоровому человеку.
(часто задаваемые вопросы)
Объясните пожалуйста заключение ЭхоКГ: "Гемодинамически незначительный систолический прогиб передней створки МК и створок ТК
." На это исследование послали дочку для получения справки, что можно ходить в спортивную секцию.
Является ли это патологией
, каковы причины этого прогиба, что необходимо (или запрещено) делать, чтобы это явление не прогрессировало. Требуется ли обращение к кардиологу, какое-либо лечение, наблюдение у врача? Можно ли заниматься физкультурой?
Патологии нет, лечения не требуется. Небольшой прогиб (пролапс) створки митрального клапана (ПМК) встречается очень часто у практически здоровых людей, чаще всего не прогрессирует и к заболеванию сердца не приводит. "Гемодинамически не значимый" - означает не нарушающий работу сердца и не сказывающийся на здоровье.
Возникать может из-за особенностей свойств тканей (например, врожденной соединительнотканной дисплазии), из которых состоят структуры сердца, их строения и работы. Относится к малым аномалиям развития сердца, которые пороком сердца не являются.
Повлиять на его "поведение" вряд ли возможно, да и не нужно. Физкультурой и спортом заниматься можно, противопоказаний нет.
В остальном - полноценное питание; здоровый, физически активный образ жизни; закалка; отказ от вредных привычек - все, что необходимо, чтобы быть крепким и здоровым.
Я часто слышу от врачей, что у меня пролапс митрального клапана 1 степени
. Насколько серьезно такое отклонение и где можно получить грамотное объяснение по этому поводу или лечение?
Маленький пролапс митрального клапана встречается часто и ничем не грозит человеку. Повсеместное выявление его в последнее время связано с бумом эхокардиографии (УЗИ сердца)
: ее делают всем и обнаруживают некоторые особенности строения и работы сердца, о которых раньше не знали. Определяет значимость пролапса для здоровья (гемодинамическую значимость) не столько его собственная степень, сколько степень связанной с ним митральной регургитации (недостаточности). Если она не превышает 0-I-II, пролапс внимания не заслуживает
. Если более II-ой, пролапс может нарушать работу сердца и потребовать оперативного лечения. Других способов его устранения нет. Главный признак нарушения работы сердца по причине митральной регургитации - расширение полостей сердца (в первую очередь - левого предсердия), определяемое на УЗИ.
Чаще степень митральной регургитации не прогрессирует. Если же это происходит, нередко это означает присоединение какого-либо приобретенного с возрастом заболевания сердца.
Что такое митральная недостаточность, трикуспидальная недостаточность
?
Клапаны между предсердиями и желудочками сердца закрываются во время его сокращения (систолы), когда происходит изгнание крови из желудочков сердца в крупные сосуды. Закрытие митрального и трикуспидального клапанов необходимо для того, чтобы предотвратить в этот момент обратное попадание крови из желудочков в предсердия. Недостаточность клапанов (митрального, трикуспидального) - это явление, при котором при их закрытии не происходит полного смыкания створок, и через клапан возникает струя обратного тока крови в сердце - ее регургитация. По выраженности регургитации и судят о степени недостаточности клапана.
Маленькая или умеренная регургитация (недостаточность) I-II cтепени на работе сердца не отражается и ее возникновение, как правило, не связано с наличием болезней сердца.
Если степень регургитации (недостаточности) больше II-ой, сердце работает с большой перегрузкой, постепенно развивается сердечная недостаточность. Поэтому в такой ситуации необходима консультация кардиохирурга: устранить недостаточность клапана можно только хирургически.
Года три назад мне поставили диагноз пролапс митрального клапана. Меня ничего не беспокоит. Хотелось бы знать, грозит ли мне это чем-нибудь при беременности и родах
?
Повторите УЗИ сердца. Если никаких изменений по сравнению с предыдущим исследованием нет, митральная недостаточность отсутствует или не превышает I-II степени, не грозит ничем.
Мне 22 года. У меня вегето-сосудистая дистония по смешанному типу (беспокоят головокружения, боли в области сердца, перебои и "кувыркания", повышение давления, чувство нехватки воздуха, дрожь), пролапс передней створки митрального клапана. Скажите, может ли пролапс быть причиной изменения давления и самочувствия
? Насколько это серьёзно для здоровья?
На давление пролапс не влияет. Все остальное тоже возникает по причине вегетативной дисфункции, а не пролапса. Сейчас модно связывать дистонию (точнее, вегетативный невроз)
с пролапсом митрального клапана. В действительности у невроза свои причины, и они "в голове", а не в сердце. Никакой связи между картиной УЗИ сердца и Вашими ощущениями нет.
Серьезности для Вашего здоровья пролапс не представляет. Куда более масштабной проблемой являются тревога и страхи по этому поводу, которые закрепляют и многократно усиливают описанные Вами ощущения
. Это и есть вегетативные проявления развернутого невроза, но с самим сердцем они никак не связаны и отражаются только на его нервной регуляции, но не на его здоровье и состоянии.
Подробно все эти проблемы, а также наиболее эффективный способ их преодоления описан в чрезвычайно полезных книгах А.Курпатова "Средство от вегетососудистой дистонии" и "Средство от страха"
.
Моему сыну сейчас 15 лет. У него пролапс митрального клапана с регургитацией 0-1+. И пролапс трикупсидального клапана, с регургитацией 0-1+. Функция миокарда в норме. Хотела бы точно узнать, есть ли опасность для его здоровья? А также он занимается плаванием, можно ли ему заниматься спортом, участвовать в соревнованиях
? Об этом все врачи говорят по-разному, как узнать это точно?
И нужно ли какое-то лечение?
Опасности для здоровья сына нет. Лечить тут нечего - клапаны "имеют право" на маленькую дисфункцию, никак не отражающуюся на работе сердца
. Раз в год-два повторяйте сыну УЗИ сердца, чтобы убедиться, что степень выявленных особенностей определена правильно и картина не меняется. Плавать и заниматься спортом можно.
Наиболее точно допустимость спортивных нагрузок при пролапсе митрального клапана сформулирована в "Рекомендациях по допуску спортсменов с нарушениями сердечно-сосудистой системы к тренировочно-соревновательному процессу" Всероссийского национального общества кардиологов
.
Они таковы:
1. Спортсмены, имеющие ПМК, могут быть допущены к занятиям всеми соревновательными видами спорта при условии отсутствия
любого из нижеперечисленных состояний:
а) обмороки
, наиболее вероятная причина которых - нарушения ритма
;
б) следующие нарушения ритма, зарегистрированные на ЭКГ
(суточном мониторировании):
устойчивые или непрерывно рецидивирующие приступы наджелудочковой тахикардии, частые и/или устойчивые желудочковые тахиаритмии
;
в) тяжелая (более 2 степени) митральная регургитация на ЭхоКГ
;
г) нарушение функции левого желудочка на ЭхоКГ (снижение фракции выброса ФВ менее 50%
);
д) предшествующие тромбоэмболии
;
е) случаи внезапной смерти в семье, у близких родственников с ПМК
.
2. Спортсмены с ПМК и любым из вышеуказанных факторов
могут заниматься соревновательными видами спорта только низкой интенсивности
(бильярд, керлинг, боулинг, гольф и т.п.).
При наличии митральной регургитации
:
Спортсмены, имеющие митральную регургитацию по данным ЭхоКГ от незначительной до умеренной (1-2 степень)
, при наличии синусового ритма на ЭКГ, нормальных величин размера левого желудочка и давления в легочной артерии на ЭхоКГ могут заниматься всеми соревновательными видами спорта
.
У меня пролапс митрального клапана и ещё трикуспидального, т.е. пролапс двух клапанов. Могу ли с таким диагнозом "откосить" от армии
?
Если пролапсы не влияют на работу сердца - маловероятно. Такие особенности, выявляемые на УЗИ сердца, встречаются у практически здоровых людей довольно часто.
Мне 57 лет. По результатам эхокардиографии у меня пролапс митрального клапана, митральная регургитация 3 степени. Расширение обоих предсердий.
Мне предлагают лечь в стационар, как вы считаете, необходимо ли это?
В этой ситуации нужно решать вопрос об операции, поскольку пролапс митрального клапана в Вашем случае сопровождается большой митральной недостаточностью, которая нарушает работу сердца и может привести к развитию сердечной недостаточности.
Если для решения вопроса об операции требуется госпитализация, значит, так и следует поступить.
Мне 28 лет, случайно обнаружили пролапс митрального клапана 6 мм с регургитацией 1 ст., створки митрального клапана утолщены и уплотнены. Трикуспидальная регугритация 1 ст. Три года назад на ЭхоКг этого не было. Врач сказал, что всё в порядке, но прочитав в интернете статьи про осложнения пролапса в 2-4% (тромбоэмболия, инфекционныйэндокардит, внезапная смерть) я очень переживаю. Действительно ли опасна эта патология?
Не переживайте, много чего пишут, но далеко не всему можно верить. Эти самые осложнения бывают совсем при другом пролапсе, нежели Ваш; при тяжелом заболевании сердца, либо при выраженных нарушениях строения клапана, проявляющихся значимой и тяжелой митральной регургитацией - более 2 степени. Поэтому при таких пролапсах и показана операция, чтобы избежать осложнений. Но встречаются такие случаи несравнимо реже, чем выявляется ПМК, который на здоровье не влияет никак.
Профилактика инфекционного эндокардита - воспаления створок клапана - с помощью антибиотиков показана только в случае прооперированного ПМК. При непрооперированном пролапсе в этом необходимости нет, т.к. доказано, что риск эндокардита при этом не выше, чем без ПМК.
Пролапс митрального клапана
, как у Вас, с маленькой регургитацией 1-2 степени встречается очень часто у здоровых людей, регистрируется непостоянно, и, как правило, не прогрессирует. Выявляется он, чаще всего, как случайная находка на УЗИ сердца. Главный вред от него - страхи и невротизация. А в отношении прочих серьезных опасностей, приписываемых ПМК - они не выше, а ниже многих других болезней, подстерегающих человека на протяжении жизни. Например, избыточный вес и курение неизмеримо вреднее для здоровья, чем небольшой пролапс митрального клапана.
И об этом, кстати, не так мало пишут. Но к сожалению, на это не обращают столько внимания, сколько на ПМК.
Ведите здоровый образ жизни, питайтесь полноценно, следите за зубами, чтобы не создавать входные ворота инфекции. Не поддавайтесь увлечению пирсингом и татуажем из тех же соображений. Больше ничего не нужно.
Мне 16 лет, по результатам Эхо-КГ поставили диагноз двустворчатого аортального клапана
с недостаточностью 1-ой степени. Сказали, что с этим я не годен к службе.
Расскажите, пожалуйста, что это такое и надо ли с этим что-то делать?
Это врожденная аномалия строения аортального клапана: две створки вместо должных трех. Сама по себе пороком сердца не является, так как двустворчатый клапан может работать вполне успешно - как у Вас, и не оказывать влияние на здоровье.
Иногда с возрастом двустворчатые клапаны оказываются в большей степени подвержены дегенеративным и воспалительным процессам, чем обычные. В результате этих процессов может постепенно (как правило, медленно) развиться аортальный порок, аортальный стеноз или недостаточность, в некоторых случаях происходит расширение аорты. Если порок становится значимым и начинает нарушать работу сердца, приходится оперироваться. Если это происходит, то чаще - во второй половине жизни.
Поэтому нужно ежегодно повторять УЗИ сердца, чтобы контролировать ситуацию: работу клапана и размеры аорты. Больше делать ничего не нужно, выявленная у Вас аортальная недостаточность I степени нередко встречается и при трехстворчатом аортальном клапане у практически здоровых людей, проявлением значимого порока не является. Несмотря на то, что наличие двустворчатого аортального клапана влияет на годность к службе в армии, в обычной жизни ограничения физической активности, оздоровительного и досугового спорта не требуется. Чрезмерные нагрузки "большого" соревновательного спорта высоких достижений нецелесообразны.
У меня обнаружили на УЗИ сердца открытое овальное окно
. Чем это мне грозит? Нужно ли что-то делать?
Пороком сердца открытое овальное окно (ООО)
в межпредсердной перегородке не считается, поскольку это не нарушение развития сердца, а остаточное явление внутриутробного его состояния. У плода оно функционирует, а после рождения ребенка в нем необходимость отпадает, и оно закрывается, обычно к первому году жизни. Но иногда (в 25-30% случаев) это не происходит, и тогда оно выявляется на УЗИ, чаще случайно, и у детей, и у взрослых. ООО никак не нарушает работы сердца, поэтому операции оно не подлежит
, делать с ним ничего не нужно. Ограничения физической активности не требуется, противопоказан только дайвинг (глубоководные погружения). На большой глубине это окно между предсердиями может приобрести патологическое значение.
Иногда, уже во взрослом возрасте, возникает ситуация, когда имеет смысл закрытие ООО, обычно с помощью малой операции внутрисосудистым способом. Она связана с повторными инсультами, не имеющими прямой объяснимой причины, и не поддающимися профилактике антиагрегантными препаратами. Тогда можно подозревать, что причиной инсульта является унос (эмболия) тромбов из вен (при тромбофлебите нижних конечностей, например), которые в обычных условиях (при закрывшемся овальном окне) попасть в мозг (и вызвать тем самым инсульт) не могут в силу строения кровотока. Если же существует ООО - такой (парадоксальный) путь тромба возможен. Поэтому в подобном случае проводят более углубленное обследование для решения вопроса о закрытии ООО. Но нужно правильно понимать: не само по себе наличие ООО - причина инсульта. Причина инсульта - тромбоэмболия, попадание в мозговой сосуд тромба, образовавшегося в венозной системе, чаще всего, глубоких сосудах ног. А если нет венозного тромбоза - неоткуда взяться тромбу, нет источника для парадоксальной тромбоэмболии через ООО.
У моего ребенка нашли аневризму межпредсердной перегородки
и добавочные хорды
на УЗИ сердца. Я очень напугана. Нужно ли что-то предпринимать?
Нет. Эти особенности никакого значения для здоровья не имеет
. Многих пугает слово "аневризма". Но нужно понимать, что аневризма аневризме рознь. Тяжелым заболеванием является, например, аневризма аорты или постинфарктная аневризма левого желудочка сердца, опасность может представлять аневризма мозговой артерии. Поэтому зачастую и боятся самого этого слова.
Однако в случае аневризмы МПП - небольшого выпячивания межпредсердной перегородки в зоне овальной ямки (утончения перегородки, где во внутриутробном периоде функционирует овальное окно, необходимое для кровообращения плода), имеет место лишь констатация на УЗИ сердца безобидного явления, не имеющего никакого влияния на здоровье.
Иногда не слишком грамотно в описаниях пишут "аневризма МПП со сбросом крови (или без него)". Если имеет место сброс крови через перегородку, значит, существует межпредсердное сообщение в зоне аневризмы, открытое овально окно, либо дефект (ДМПП), и вот оно-то и со сбросом. И дело, опять-таки, не в аневризме, сама по себе она ни на целостность перегородки не влияет, ни на работу сердца.
Так же и хорды
(добавочные, поперечные, диагональные, фальшхорды) - присутствие этих подробностей в заключении УЗИ сердца никакого значения не имеет, является вариантом нормы здорового сердца.
Ходили с сыном на ЭхоКГ, у него нашли ДПМ митрального клапана
. Как это расшифровывается и вообще, что это такое.
ДПМ - добавочная папиллярная мышца
. Это врожденная малая аномалия, которая на здоровье и работе сердца не сказывается.
Митральный клапан – один из четырех сердечных клапанов, которые регулируют давление в камерах и поддерживают правильное направление кровотока. Он состоит из двух створок и находится между левым желудочком и левым предсердием. Случается, что одна или обе створки выбухают в левое предсердие, и это приводит к неполному их смыканию. В результате кровь из левого желудочка поступает не только в аорту, но часть ее возвращается в левое предсердие. Выпячивание створок – это и есть пролапс митрального клапана, а обратное движение крови называют регургитацией.
Это одна из самых распространенных аномалий клапанного аппарата, которая обычно обнаруживается случайно во время обследования по другому поводу. Как правило, это происходит при УЗИ сердца, которое позволяет определить степень пролабирования и объем регургитации.
Классификация
По международной классификации – МКБ–10 – принято разделение пролапса митрального клапана по происхождению. Различают первичный, не связанный с какой-либо патологией, и вторичный, являющийся осложнением другого заболевания.
Первичный пролапс бывает немым и аускультативным. Немая форма никак не проявляется и обнаруживается только при эхокардиографии. Во втором случае симптоматика бывает выраженной.
Принято указывать локализацию дефекта: передняя створка, задняя или обе. Чаще выбухает передняя стенка клапана.
Выделяют три степени пролабирования:
- Пролапс митрального клапана 1 степени – небольшое выбухание створок – до 6 мм.
- При – от 6 мм до 9 мм.
- При пролапсе 3 степени – более чем на 9 мм.
Степень выбухания створок никак не показывает уровень регургитации. Кардиологи при прогнозировании и назначении лечения, как правило, ориентируются на величину регургитации, то есть на количество крови, вернувшейся обратно в левое предсердие.
Принята отдельная классификация пролапса митрального клапана по уровню регургитации, который может не соответствовать степени выбухания створок:
- При струя достигает створок.
- При второй – кровь доходит до середины левого предсердия.
- При третьей – поток доходит до задней стенки предсердия.
Незначительный пролапс встречается у 20% здоровых людей и обычно не прогрессирует
. При пролапсе митрального клапана с регургитацией 1 степени или без нее симптомы и жалобы, как правило, отсутствуют. В этом случае дефект не приводит к нарушению кровообращения, не представляет угрозы здоровью и не требует лечения. Человек может прожить долгую жизнь и даже не подозревать о его присутствии.
Почему возникает?
Пролапс митрального клапана чаще бывает врожденным. Но могут быть и другие причины его возникновения.
Врожденный пролапс
Развивается при ослабленной от рождения соединительной ткани, из которой клапан сердца состоит. В этом случае быстрее растягиваются створки и удлиняются хорды, их удерживающие. В результате створки митрального клапана провисают и неплотно закрываются. Пролапс может развиться при таких генетических заболеваниях, как болезнь Элерса-Данлоса и синдром Марфана.
В случае врожденного пролапса обычно нет симптомов. Считать, что он опасен для здоровья нельзя, поэтому лечения не назначают. Такое явление, скорее, расценивается как особенность организма, а не как патология.
Приобретенный пролапс
Развитие данной аномалии на фоне других болезней наблюдается достаточно редко. К пролапсу митрального клапана приводят следующие заболевания, при которых нарушается структура клапанного аппарата:
- Ревматическая лихорадка, или ревматизм. Развитие пролапса связано с воспалением соединительной ткани. В основном наблюдается у детей, как правило, после перенесенной ангины или скарлатины с последующим осложнением в виде острой ревматической лихорадки. Появляются отеки, покраснение и боли в области крупных суставов, утренняя скованность.
- и ИБС – причины развития пролапса у пожилых людей. Возникновение его обусловлено плохим кровоснабжением сосочковых мышц и разрывом хорд, удерживающих створки и регулирующих их работу. Обычно пациенты обращаются к врачу с жалобами на одышку, утомляемость, боли в сердце.
- Гипертрофическая и дилатационная кардиомиопатия .
- Дегенеративные и воспалительные заболевания миокарда и эндокарда.
- Дегидратация (обезвоживание).
- Легочная гипертензия.
- Эндокринные патологии, например гипертиреоз.
- Травмы грудной клетки. При этом возможен разрыв хорд, что и приводит к пролапсу. В данном случае требуется обязательное лечение, иначе прогноз может быть плохим.
Диагностика
При постановке диагноза «пролапс митрального клапана» проводят инструментальные исследования. Решающими являются диагностические признаки, выявленные при эхокардиографии и выслушивании.
При выслушивании обнаруживают систолические шумы, сопровождающиеся систолическими щелчками.
Самый эффективный метод диагностики пролапса митрального клапана – УЗИ сердца, который дает полную картину: и объем забрасываемой в левый желудочек крови, и степень выбухания створки.

Дополнительно могут назначить ЭКГ для обнаружения возможных изменений в работе сердца, связанных с выбуханием створок митрального клапана.
Кроме этого, применяют рентгенографию грудной клетки и фонокардиографию.
Следует проводить дифференциальную диагностику с пороками сердца (врожденными и приобретенными), бактериальным эндокардитом, миокардитами, аневризмой межпредсердной перегородки , кардиомиопатиями. Важно отличать пролапс от врожденной или вторичной митральной недостаточности .
В последние годы наблюдается более частое выявление пролабирования створок митрального клапана, а объясняется это внедрением эхокардиографии, позволяющей обнаружить даже бессимптомные формы.
Симптомы
Признаки пролапса митрального клапана могут быть различными, зависят от причин появления и степени регургитации.
Нередко в случае врожденного пролапса наблюдаются нарушения в работе нервной системы, а именно вегето-сосудистая дистония. Именно ее признаки иногда принимают за проявления пролапса. Это могут быть:
- головные боли, как при мигрени;
- одышка;
- общая слабость;
- понижение физической работоспособности;
- панические атаки;
- предобморочное состояние;
- резкая смена настроения.

Выбухание створок клапана
Люди с врожденным провисанием створок митрального клапана в связи с нарушениями развития соединительной ткани обладают высоким ростом, слаборазвитой мускулатурой, худощавым телосложением.
Самой частой жалобой при данной аномалии митрального клапана считается сжимающая или колющая боль в сердце, которая длится не более 5 минут. Возникает обычно в покое, повторяется неоднократно в течение дня. Она может усиливаться при вдохе и при эмоциональном напряжении, но не связана с физической активностью. Наоборот, при физической нагрузке боль исчезает.
Если появление пролапса является следствием острой ревматической лихорадки, развившейся как осложнение после ангины, присутствуют следующие признаки:
- пассивность и вялость ребенка, повышенная утомляемость, отказ от подвижных игр;
- одышка даже при умеренных физических нагрузках;
- частое сердцебиение;
- головокружение.
Если выбухание створок митрального клапана связано с ишемической болезнью сердца или инфарктом миокарда, то жалобы такие:
Если причиной пролапса митрального клапана стала травма грудной клетки, то больной испытывает:
- частое сердцебиение;
- сбои в работе сердца;
- слабость;
- иногда кашель с мокротой розового цвета.
Последствия
Осложнения пролапса митрального клапана случаются редко. Они возможны в случае приобретенного и тяжелого врожденного дефекта. Среди них можно назвать:
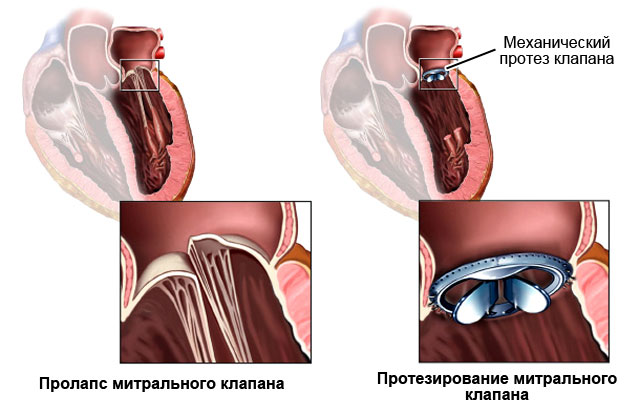
- , при которой значительное количество крови попадает назад в левое предсердие. Характеризуется одышкой, кашлем, быстрой утомляемостью, общей слабостью. Лечится хирургическим путем: проводится протезирование клапана или его пластическая реконструкция.
- Инфекционный эндокардит – это воспалительное заболевание сердечного клапана. Возникновение его связано с тем, что клапан становится менее устойчивым к действию микробов при развитии пролапса. При данном осложнении повышается температура тела, появляется боль в суставах, слабость, сердцебиение. Это заболевание считается тяжелым и лечится в стационаре.
- Нарушение сердечного ритма проявляется перебоями в работе сердца, головокружениями, слабостью, в редких случаях обмороками. Назначают антиаритмические медикаменты.
Противопоказания
Обычно при пролапсе митрального клапана не требуется никаких ограничений, что касается физкультуры и спорта. При аускультативной форме допускаются занятия физкультурой, но следует избегать прыжков и бега. При выраженной регургитации и наличии нарушений в работе сердца имеются противопоказания в плане физических нагрузок: в этом случае показана ЛФК с индивидуальным подбором упражнений.
Прогноз
Прогноз в случае пролапса митрального клапана, как правило, благоприятный. Чаще всего наблюдается пролабирование 1 или 2 степени с незначительной регургитацией или без нее. Симптомов и проблем со здоровьем обычно нет, большинство людей с данным синдромом в лечении и наблюдении не нуждаются.
1 степени, его причины и симптомы. Лечение и прогноз при заболевании.
Дата публикации статьи: 25.11.2016
Дата обновления статьи: 25.05.2019
Пролапс митрального клапана (сокращенно ПМК) – это самая распространенная врожденная или приобретенная патология строения клапанного аппарата сердца. Это прогиб (провисание, проваливание) одной из створок в период сокращения сердца, который может сопровождаться забросом крови обратно в предсердие.
Если по данным УЗИ сердца створка проваливается на 3–6 миллиметров, то говорят о пролапсе (или пороке) 1 степени. Если к этой ситуации присоединяется заброс крови обратно в левое предсердие, то говорят о пролапсе митрального клапана 1 степени с регургитацией 1 степени.
Пролапс встречается у мужчин не более чем в 2,5% случаев, а у женщин около 8% – это данные среди всех людей с .
В старшей возрастной группе женщин распространенность пролапса в 4 раза ниже. У женщин с возрастом данный порок проходит, для мужчин показатель частоты встречаемости патологии остается в пределах 2–3%.

Лечением и наблюдением пациентов с этим диагнозом занимаются: кардиолог, аритмолог, кардиохирург, невропатолог.
Кратко об анатомии клапанного аппарата
Понимание механизма и причин пролапса невозможно без знаний анатомии клапанного аппарата. Митральный клапан состоит из двух створок: передней и задней; хорд и папиллярных мышц.


Пролапс чаще бывает задней створки, немного реже – передней, но симптоматика всегда схожая. Для этой патологии нет никакой разницы, какая из створок прогибается в левое предсердие.
От створок идут хорды, которые переходят в папиллярные мышцы и фиксируются изнутри полости левого желудочка к стенкам. Створки покрыты соединительной тканью.
 Параметры, на основе которых определяется степень пролапса задней створки митрального клапана
Параметры, на основе которых определяется степень пролапса задней створки митрального клапана
Причины патологии
Причины развития порока бывают врожденные и приобретенные.
Врожденные причины
Аномалии развития соединительной ткани (синдромы Марфана и Элерса-Данло). Эта ситуация предопределена генетически.
Встречаются семейные случаи патологии. В таких семьях у всех родственных членов подтвержден этот диагноз.
Приобретенные причины

Самая частая причина митрального пролапса – ревматические пороки. Ревматизм – это аутоиммунная патология, которая приводит к изменению внешнего вида створок и развитию пролапса и (или) стенозированию – сужению отверстия митрального клапана.
При ревматизме говорят о комбинированном пороке митрального клапана, регургитация (обратный ток крови в предсердие) у которого может преобладать над стенозированием.
Характерные симптомы пролапса
Жалобы, которые предъявляют пациенты при ПМК 1 степени без обратного тока крови в левое предсердие (то есть без регургитации) очень неспецифичные. Чаще они скудные, то есть больных ничего не беспокоит.
Симптомы появляются, когда развивается регургитация, то есть заброс крови обратно в предсердие.
Болезнь не препятствует обычному ритму жизни, если причиной не является инфаркт миокарда или инфекционный эндокардит наркоманов.
Какие возникают симптомы при пролапсе митрального клапана 1 степени с регургитацией:
1. Сердечные признаки
- Боли в области сердца, непродолжительные и кратковременные.
- Нарушения ритма, которые сопровождаются увеличением частоты сердечных сокращений. Симптом характерен для врожденной патологии.
2. Несердечные жалобы
Несердечные причины связаны с нарушением работы нервной системы.
- Повышенное потоотделение.
- Панические атаки. Это приступы страха, пугающие человека (сопровождаются неконтролируемым увеличением частоты сердечных сокращений, потливостью, покраснением кожных покровов).
- Одышка при физических нагрузках. Важно понимать, что одышка в данном случае не является , а возникает не нервной почве. Этот симптом обнаруживают у половины больных
- Снижение артериального давления (гипотония), которое сопровождается обмороками и предобморочными состояниями. Наблюдают симптом у 10–15% пациентов среди всех больных с пролапсом митрального клапана 1 степени.

Методы лечения
При пролапсе митрального клапана 1 степени применяют: общеукрепляющие мероприятия (режим дня, закаливание, физические нагрузки), медикаменты, возможно проведение операции по протезированию митрального клапана.
Какие применяют лекарства:
В зависимости от причины, которая привела к пролапсу митрального клапана (их мы рассматривали выше), доктора выбирают тактику лечения:
- Если причина пролапса – ревматическая болезнь, то нужна профилактика, которую проводят ревматологи в межсезонье, чтобы поражение митрального клапана не усугубилось.
- Инфекцию на створках митрального клапана лечат антибиотиками. Болезнь можно полностью вылечить, пролапс уйдет, а регургитации не будет.
- Тупая травма (удар в грудь кулаком или удар грудью на большой скорости о руль машины) может привести к отрыву одной из хорд створки митрального клапана. Тогда тоже будет ПМК. Врачи оперируют этих больных – пришивают хорду. Створка перестает проваливаться в левое предсердие и болезнь уходит.
- При гипертонии (повышенном артериальном давлении), инфаркте миокарда (гибели части миокарда) проводят комплексное лечение этих заболеваний.
Прогноз
Прогноз сильно зависит от причины, которая вызвала болезнь.
- При гипертонии прогноз зависит от основного заболевания и степени выраженности сердечной недостаточности.
- Ревматические пороки МК наблюдают длительное время (могут и год, и десятилетия). Они способны годы не беспокоить человека. А если появляются жалобы, то врачи назначают медикаменты. Лекарства принимают курсами (месяц или два) на протяжении жизни. Когда медикаменты неэффективны, то рекомендуют операцию – протезирование митрального клапана (пришивают искусственный клапан сердца на место митрального).
- Инфекционный эндокардит даже консервативно излечивается полностью. Лечение долгое – месяцы. Прогноз хороший.
- Лечение у наркоманов при инфекционном эндокардите носит очень кратковременный эффект. Летальность крайне высока, даже после операции протезирования МК. Выживают единицы в течение первых двух лет. Прогноз плохой.
Сам по себе пролапс митрального клапана (без осложнений) имеет хороший прогноз.
Пролапс митрального клапана – это патология, при которой нарушается функция клапана, расположенного между левым желудочком сердца и левым предсердием. При наличии пролапса во время сокращения левого желудочка выпячивается одна или обе створки клапана и возникает обратный ток крови (выраженность патологии зависит от величины этого обратного потока).
| МКБ-10 | I34.1 |
|---|---|
| МКБ-9 | 394.0, 424.0 |
| OMIM | 157700 |
| DiseasesDB | 8303 |
| MedlinePlus | 000180 |
| eMedicine | emerg/316 |
| MeSH | D008945 |
Общие сведения
Митральный клапан – это две соединительнотканные пластинки, расположенные между предсердием и желудочком левой части сердца. Данный клапан:
- препятствует возникающему при сокращении желудочков обратному току крови (регургитации) в левое предсердие;
- отличается овальной формой, размер в поперечнике колеблется от 17 до 33 мм, а продольный составляет 23 – 37 мм;
- обладает передней и задней створками, при этом передняя лучше развита (при сокращении желудочка выгибается по направлению к левому венозному кольцу и совместно с задней створкой закрывает это кольцо, а при расслаблении желудочка закрывает аортальное отверстие, прилегая к межжелудочковой перегородке).
Задняя створка митрального клапана шире передней. Распространены вариации числа и ширины частей задней створки — может делиться на латеральную, среднюю и медиальную фалды (наиболее длинной является средняя часть).
Возможны вариации расположения и количества хорд.
При сокращении предсердия клапан находится в открытом состоянии и в желудочек в этот момент поступает кровь. При наполнении желудочка кровью клапан закрывается, желудочек сокращается и выталкивает кровь в аорту.
При изменении сердечной мышцы или при некоторых патологиях соединительной ткани строение митрального клапана нарушается, в результате чего при сокращении желудочка створки клапана прогибаются в полость левого предсердия, пропуская часть поступившей в желудочек крови обратно.
Патологию впервые описали в 1887 г. Cuffer и Borbillon как аускультативный феномен (выявляется при выслушивании сердца), проявляющийся в виде среднесистолических кликов (щелчков), которые не связаны с изгнанием крови.
В 1892 году Griffith выявил связь апикального позднесистолического шума с митральной регургитацией.
Выявить причину позднего шума и систолических щелчков удалось только при ангиографическом обследовании больных с указанной звуковой симптоматикой (проводилось в 1963- 1968 гг. J. Barlow с коллегами). Проводившие обследование специалисты обнаружили, что при данной симптоматике во время систолы левого желудочка происходит своеобразное провисание створок митрального клапана в полость левого предсердия. Выявленное сочетание баллоновидной деформации створок митрального клапана с систолическим шумом и щелчками, которое сопровождается характерными электрокардиографическими проявлениями, авторы обозначили как аускультативно-электрокардиографический синдром. В процессе дальнейших исследований этот синдром стали называть синдромом щелчка, синдромом хлопающего клапана, синдромом щелчка и шума, синдромом Barlow, синдромом Энгла и др.
Наиболее распространенный термин «пролапс митрального клапана» впервые был использован J Criley.
Хотя принято считать, что пролапс митрального клапана чаще всего наблюдается у лиц молодого возраста, данные Фремингемского исследования (самого продолжительного эпидемиологического исследования в истории медицины, которое длится 65 лет) показывают, что существенной разницы во встречаемости этого нарушения у лиц различных возрастных групп и пола нет. Согласно данным этого исследования, данная патология встречается у 2.4 % людей.
Частота выявленного пролапса у детей составляет 2-16% (зависит от метода его выявления). У новорожденных наблюдается редко, чаще обнаруживается в 7-15 лет. До 10 лет патология одинаково часто наблюдается у детей обоих полов, но после 10 лет чаще выявляется у девочек (2:1).
При наличии кардиальной патологии у детей пролапс выявляется в 10-23% случаев (высокие значения наблюдаются при наследственных заболеваниях соединительной ткани).
Установлено, что при небольшом возврате крови (регургитации) эта самая распространенная клапанная патология сердца никак себя не проявляет, отличается хорошим прогнозом и в лечении не нуждается. При значительной величине обратного потока крови пролапс может представлять опасность и требует хирургического вмешательства, так как у некоторых пациентов развиваются осложнения (сердечная недостаточность, разрыв хорд, инфекционный эндокардит, тромбоэмболия с миксоматозным изменением митральных створок).
Формы
Пролапс митрального клапана может быть:
- Первичным. Связан со слабостью соединительной ткани, которая возникает при врожденных заболеваниях соединительной ткани и часто передается генетическим путем. При данной форме патологии створки митрального клапана растягиваются, а удерживающие створки хорды удлиняются. В результате этих нарушений при закрытии клапана створки выпячиваются и не могут плотно сомкнуться. Врожденный пролапс в большинстве случаев на работу сердца не влияет, но часто сочетается с вегетососудистой дистонией – причиной появления симптомов, которые пациенты связывают с патологией сердца (периодически возникающие за грудиной функциональные боли, нарушения ритма сердца).
- Вторичным (приобретенным). Развивается при различных сердечных заболеваниях, вызывающих нарушение структуры створок клапана или хорд. Во многих случаях пролапс провоцируется ревматическим поражением сердца (воспалительное заболевание соединительной ткани инфекционно-аллергического характера), недифференцированной дисплазией соединительной ткани, болезнями Элерса-Данло и Марфана (генетические заболевания) и др. При вторичной форме пролапса митрального клапана наблюдаются проходящие после приема нитроглицерина боли, перебои в работе сердца, одышка после физической нагрузки и другие симптомы. При разрыве сердечных хорд в результате травмы грудной клетки требуется экстренная медицинская помощь (разрыв сопровождается кашлем, во время которого отделяется пенистая розовая мокрота).
Первичный пролапс в зависимости от наличия/отсутствия шумов при аускультации подразделяется на:
- «Немую» форму, при которой симптоматика отсутствует или скудная, типичные для пролапса шумы и «клики» не выслушиваются. Обнаруживается только при помощи эхокардиографии.
- Аускультативную форму, которая при выслушивании проявляется характерными аускультативными и фонокардиографическими «кликами» и шумами.
В зависимости от выраженности прогибания створок выделяют пролапс митрального клапана:
- I степени — створки прогибаются на 3-6 мм;
- II степени — наблюдается прогиб до 9 мм;
- III степени — створки прогибаются более чем на 9 мм.
Наличие регургитации и степень ее выраженности учитывается отдельно:
- I степень – регургитация выражена незначительно;
- II степень – наблюдается умеренно выраженная регургитация;
- III степень — присутствует выраженная регургитация;
- IV степень – регургитация выражена в тяжелой форме.
Причины развития
Причина выпячивания (пролабирования) створок митрального клапана — миксоматозное перерождение клапанных структур и внутрисердечных нервных волокон.
Точная причина миксоматозных изменений створок клапана обычно остается нераспознанной, но так как эта патология часто сочетается с наследственной соединительнотканной дисплазией (наблюдается при синдромах Марфана, Элерса-Данло, пороках развития грудной клетки и др.), предполагается ее генетическая обусловленность.
Миксоматозные изменения проявляются диффузным поражением фиброзного слоя, деструкцией и фрагментацией коллагеновых и эластических волокон, усиленным накапливанием во внеклеточном матриксе гликозаминогликанов (полисахаридов). Кроме того, в створках клапана при пролапсе выявляется коллаген III типа в избыточном количестве. При наличии этих факторов плотность соединительной ткани снижается и створки при сжатии желудочка выпячиваются.
С возрастом миксоматозная дегенерация усиливается, поэтому риск перфорации створок митрального клапана и разрыва хорд у людей после 40 лет возрастает.
Пролабирование створок митрального клапана может возникать при функциональных явлениях:
- региональном нарушении сократимости и релаксации миокарда левого желудочка (нижнебазальной гипокинезии, которая является вынужденным уменьшением объема движений);
- аномальном сокращении (неадекватное сокращение длинной оси левого желудочка);
- преждевременной релаксации передней стенки левого желудочка и др.
Функциональные расстройства являются следствием воспалительных и дегенеративных изменений (развиваются при миокардитах, асинхронизме возбуждения и проведения импульсов, нарушении ритма сердца и др.), нарушений вегетативной иннервации подклапанных структур и психоэмоциональных отклонений.
У подростков причиной дисфункции левого желудочка может являться нарушение кровотока, которое вызывают фибромускулярная дисплазия малых коронарных артерий и топографические аномалии левой огибающей артерии.
Пролапс может возникать на фоне электролитных расстройств, которые сопровождаются внутритканевым дефицитом магния (влияет на выработку в створках клапана фибробласт неполноценного коллагена и отличается тяжелыми клиническими проявлениями).
В большинстве случаев причиной пролабирования створок считают:
- врожденную соединительнотканную недостаточность структур митрального клапана;
- незначительные анатомические аномалии клапанного аппарата;
- нарушения нейровегетативной регуляции функции митрального клапана.
Первичный пролапс является самостоятельным наследственным синдромом, который развился как следствие врожденного нарушения фибриллогенеза (процесса выработки коллагеновых волокон). Относится к группе изолированных аномалий, которые развиваются на фоне врожденных нарушений соединительной ткани.
Вторичный пролапс митрального клапана встречается редко, возникает при:
- Ревматическом поражении митрального клапана, которое развивается как следствие бактериальных инфекций (при кори, скарлатине, ангине различных типов и др.).
- Аномалии Эбштейна, которая является редким врожденным пороком сердца (1% от всех случаев).
- Нарушении кровоснабжения папиллярных мышц (возникает при шоке, атеросклерозе коронарных артерий, тяжелой анемии, аномалии левой кронарной артерии, коронарите).
- Эластической псевдоксантоме, которая является редким системным заболеванием, связанным с поражением эластической ткани.
- Синдроме Марфана — аутосомно-доминантном заболевании, относящемся к группе наследственных патологий соединительной ткани. Вызывается мутацией гена, который кодирует синтез гликопротеина фибриллина-1. Отличается различной степенью выраженности симптомов.
- Синдроме Элерса-Данлоу – наследственном системном заболевании соединительной ткани, которое связано с дефектом синтеза коллагена III типа. В зависимости от конкретной мутации степень выраженности синдрома варьируется от умеренного до опасного для жизни.
- Влиянии токсинов на плод в последнем триместре внутриутробного развития.
- Ишемической болезни сердца, для которой характерно абсолютное или относительное нарушение кровоснабжения миокарда, возникающее в результате поражения коронарных артерий.
- Гипертрофической обструктивной кардиомиопатии — аутосомно-доминантном заболевании, для которого характерно утолщение стенки левого и иногда правого желудочка. Чаще всего наблюдается асимметричная гипертрофия, сопровождающаяся поражением межжелудочковой перегородки. Отличительной чертой заболевания является хаотичное (неправильное) расположение мышечных волокон миокарда. В половине случаев выявляется изменение систолического давления в выносящем тракте левого желудочка (в некоторых случаях – правого желудочка).
- Дефекте межпредсердной перегородки. Является вторым по частоте распространенности врожденным пороком сердца. Проявляется наличием отверстия в перегородке, которая разделяет правое и левое предсердие, что приводит к сбросу крови слева направо (аномальное явление, при котором нарушается нормальный круг кровообращения).
- Вегетососудистой дистонии (соматоформной вегетативной дисфункции или нейроциркулярной дистонии). Этот комплекс симптомов является следствием вегетативной дисфункции сердечно-сосудистой системы, возникает при заболеваниях эндокринной системы или ЦНС, при нарушении кровообращения, поражении сердца, стрессах и психических расстройствах. Первые проявления наблюдаются обычно в подростковом возрасте в связи с гормональной перестройкой организма. Может присутствовать постоянно или проявляться только в стрессовых ситуациях.
- Травмах грудной клетки и т.д.
Патогенез
Створки митрального клапана являются трехслойными соединительнотканными образованиями, которые прикреплены к фиброзно-мышечному кольцу и состоят из:
- фиброзного слоя (состоит из плотного коллагена и непрерывно продолжается в сухожильные хорды);
- спонгиозного слоя (состоит из незначительного количества коллагеновых волокон и большого количества протеогликанов, эластина и соединительнотканных клеток (формирует передние края створки));
- фиброэластического слоя.
В норме створки митрального клапана являются тонкими, податливыми структурами, которые свободно движутся под влиянием протекающей через отверстие митрального клапана крови в период диастолы или под влиянием сокращения кольца митрального клапана и папиллярных мышц в период систолы.
Во время диастолы раскрывается левый предсердно-желудочковый клапан и перекрывается конус аорты (предотвращается вброс крови в аорту), а в период систолы створки митрального клапана смыкаются по утолщенной части створок атриовентрикулярных клапанов.
Существуют индивидуальные особенности строения митрального клапана, которые связаны с разнообразием строения всего сердца и являются вариантами нормы (для узких и длинных сердец характерна простая конструкция митрального клапана, а для коротких и широких – сложная).
При простой конструкции фиброзное кольцо тонкое, с малой окружностью (6-9 см), есть 2-3 створки небольших размеров и 2-3 папиллярные мышцы, от которых к створкам отходят до 10 сухожильных хорд. Хорды почти не разветвляются и прикрепляются преимущественно к краям створок.
Для сложной конструкции характерна большая длина окружности фиброзного кольца (около 15 см), 4 — 5 створок и от 4 до 6 многоглавых папиллярных мышц. Сухожильные хорды (от 20 до 30) разветвляются на множество нитей, которые крепятся к краю и телу створок, а также к фиброзному кольцу.
Морфологические изменения при пролапсе митрального клапана проявляются разрастанием мукозного слоя створки клапана. Волокна мукозного слоя проникают в фиброзный слой и нарушают его целостность (при этом поражаются находящиеся между хордами сегменты створок). В результате створки клапана провисают и во время систолы левого желудочка куполообразно прогибаются в сторону левого предсердия.
Значительно реже куполообразное выгибание створок происходит при удлинении хорд или при слабом хордальном аппарате.
При вторичном пролапсе наиболее характерно местное фиброэластическое утолщение нижней поверхности выгибающейся створки и гистологическая сохранность ее внутренних слоев.
Пролапс передней створки митрального клапана и при первичной, и при вторичной форме патологии встречается реже, чем поражение задней створки.
Морфологические изменения при первичном пролапсе являются процессом миксоматозной дегенерации митральных створок. Миксоматозная дегенерация не имеет признаков воспаления и является генетически обусловленным процессом разрушения и утраты нормальной архитектоники фибриллярных коллагеновых и эластических структур соединительной ткани, которое сопровождается накоплением кислых мукополисахаридов. Основой развития данной дегенерации является наследственный биохимический дефект синтеза коллагена III типа, который приводит к снижению уровня молекулярной организации коллагеновых волокон.
Поражается в основном фиброзный слой – наблюдается его истончение и прерывистость, одновременное утолщение рыхлого спонгиозного слоя и снижение механической прочности створок.
В ряде случаев миксоматозная дегенерация сопровождается растяжением и разрывом сухожильных хорд, расширением митрального кольца и корня аорты, поражением аортального и трикуспидального клапанов.
Сократительная функция левого желудочка при отсутствии митральной недостаточности не изменяется, но из-за вегетативных нарушений возможно появление гиперкинетического кардиального синдрома (усиливаются тоны сердца, наблюдается систолический шум изгнания, отчетливая пульсация сонных артерий, умеренная систолическая гипертензия).
При наличии митральной недостаточности сократительная способность миокарда снижается.
Первичный пролапс митрального клапана в 70% сопровождается пограничной легочной гипертензией, которая подозревается при наличии болевых ощущений в правом подреберье при продолжительном беге и занятии спортом. Возникает из-за:
- высокой сосудистой реактивности малого круга;
- гиперкинетического кардиального синдрома (вызывает относительную гиперволемию малого круга и нарушение венозного оттока из легочных сосудов).
Наблюдается также склонность к физиологической артериальной гипотензии.
Прогноз течения пограничной легочной гипертензии благоприятен, но при наличии митральной недостаточности пограничная легочная гипертензия может перейти в высокую легочную гипертензию.
Симптомы
Симптомы пролапса митрального клапана варьируют от минимальных (в 20-40 % случаев вообще отсутствуют) до значительных. Выраженность симптоматики зависит от степени соединительнотканной дисплазии сердца, наличия вегетативных и психоневрологических отклонений.
К маркерам соединительнотканной дисплазии относят:
- миопию;
- плоскостопие;
- астенический тип телосложения;
- высокий рост;
- пониженное питание;
- слабое развитие мускулатуры;
- повышенную разгибаемость мелких суставов;
- нарушение осанки.
Клинически пролапс митрального клапана у детей может проявляться:
- Выявленными в раннем возрасте признаками диспластического развития соединительнотканных структур связочного и опорно-двигательного аппарата (включает дисплазию тазобедренных суставов, пупочные и паховые грыжи).
- Предрасположенностью к простудным заболеваниям (частые ангины, хронический тонзиллит).
При отсутствии каких-либо субъективных симптомов у 20-60% пациентов в 82-100% случаев выявляются неспецифические симптомы нейроциркуляторной дистонии.
Основными клиническими проявлениями пролапса митрального клапана являются:
- Кардиальный синдром, сопровождающийся вегетативными проявлениями (не связанные с изменениями в работе сердца периоды болей в области сердца, которые возникают при эмоциональном напряжении, физической нагрузке, переохлаждении и по характеру напоминают стенокардию).
- Сердцебиение и перебои в работе сердца (наблюдаются в 16-79% случаев). Субъективно ощущаются тахикардия (учащенное сердцебиение), «перебои», «замирание». Экстрасистолия и тахикардия отличаются лабильностью и обусловлены волнением, физической нагрузкой, употреблением чая, кофе. Чаще всего выявляются синусовая тахикардия, пароксизмальная и непароксизмальная наджелудочковая тахикардия, наджелудочковые и желудочковые экстрасистолии, более редко выявляют синусовую , парасистолию, мерцание и трепетание предсердий, синдром WPW. Желудочковые аритмии в большинстве случаев не представляют угрозы для жизни.
- Гипервентиляционный синдром (нарушение в системе регуляции дыхания).
- Вегетативные кризы (панические атаки), которые являются пароксизмальными состояниями неэпилептической природы и отличаются полиморфными вегетативными расстройствами. Возникают спонтанно или ситуационно, не связаны с угрозой для жизни или сильным физическим напряженим.
- Синкопальные состояния (внезапная кратковременная потеря сознания, сопровождающаяся потерей мышечного тонуса).
- Нарушения терморегуляции.
У 32 – 98% пациентов наблюдается не связанная с поражением артерий сердца боль в левой части груди (кардиалгия). Возникает спонтанно, может быть связана с переутомлением и стрессами, купируется приемом валокордина, корвалола, валидола или проходит самостоятельно. Предположительно провоцируется дисфункцией вегетативной нервной системы.
Клинические симптомы пролапса митрального клапана (тошнота, ощущение «кома в горле», повышенная потливость, синкопальные состояния и кризы) чаще наблюдаются у женщин.
У 51-76 % пациентов выявляются периодически повторяющиеся приступы головной боли, по характеру напоминающие головную боль напряжения. Затрагиваются обе половины головы, боль провоцируется изменением погоды и психогенными факторами. У 11-51% наблюдаются боли мигренозного характера.
В большинстве случаев отсутствует корреляция между наблюдающейся одышкой, утомляемостью и слабостью и выраженностью гемодинамических нарушений и толерантностью к физической нагрузке. Данные симптомы не связаны со скелетными деформациями (имеют психоневротическое происхождение).
Одышка может носить ятрогенный характер или быть связана с синдромом гипервентиляции (изменения со стороны легких отсутствуют).
У 20 — 28% наблюдается удлинение интервала QT. Обычно протекает бессимптомно, но если пролапс митрального клапана у детей сопровождается синдромом удлиненного интервала QT и обморочными состояниями, следует определить вероятность развития жизнеугрожающей аритмии.
Аускультативными признаками пролапса митрального клапана являются:
- изолированные щелчки (клики), которые не связаны с изгнанием крови левым желудочком и выявляются в период мезосистолы или поздней систолы;
- сочетание щелчков с позднесистолическим шумом;
- изолированные позднесистолические шумы;
- голосистолические шумы.
Происхождение изолированных систолических щелчков связано с чрезмерным натяжением хорд при максимальном прогибании в полость левого предсердия створок митрального клапана и внезапным выбуханием атриовентрикулярных створок.
Щелчки могут:
- быть единичными и множественными;
- выслушиваться постоянно или транзиторно;
- менять свою интенсивность при изменении положения тела (нарастать в вертикальном положении и ослабевать или исчезать в положении лежа).
Выслушиваются щелчки обычно на верхушке сердца или в V точке, в большинстве случаев не проводятся за пределы границ сердца, по громкости не превышают II тон сердца.
У пациентов с пролапсом митрального клапана увеличена экскреция катехоламинов (адреналиновая и норадреналиновая фракции), причем днем наблюдаются пикообразные повышения, а в ночное время выработка катехоламинов снижается.
Часто наблюдаются депрессивные состояния, сенестопатии, ипохондрические переживания, астенический симптомокомплекс (непереносимость яркого света, громких звуков, повышенная отвлекаемость).
Пролапс митрального клапана у беременных
Пролапс митрального клапана – часто встречающаяся патология сердца, которая выявляется при обязательном обследовании беременных.
Пролапс митрального клапана 1 степени при беременности протекает благоприятно и может уменьшаться, поскольку в этот период увеличивается сердечный выброс и снижается периферическое сопротивление сосудов. При этом у беременных чаще выявляют нарушения ритма сердца (пароксизмальную тахикардию, желудочковую экстрасистолию). При пролапсе 1 степени роды происходят естественным способом.
При пролапсе митрального клапана с регургитацией и пролапсе 2-й степени будущая мама весь период беременности должна наблюдаться у .
Медикаментозное лечение проводят только в исключительных случаях (средняя или тяжелая степень с высокой вероятностью возникновения аритмии и нарушения гемодинамики).
Женщине с пролапсом митрального клапана в период беременности рекомендуется:
- избегать длительного воздействия жары или холода, не находится долгое время в душном помещении;
- не вести сидячий образ жизни (длительное сидячее положение приводит к застою крови в малом тазу);
- отдыхать в полулежащем положении.
Диагностика
Диагностика пролапса митрального клапана включает:
- Изучение анамнеза заболевания и семейного анамнеза.
- Аускультацию (прослушивание) сердца, которое позволяет выявлять систолический клик (щелчок) и поздний систолический шум. При подозрении на наличие систолических кликов выслушивание проводится в положении стоя после небольшой физической нагрузки (приседания). У взрослых пациентов возможно проведение пробы с вдыханием амилнитрита.
- Эхокардиографию – основной метод диагностики, позволяющий выявить пролабирование створок (применяется только парастернальная продольная позиция, с которой начинают эхокардиографическое обследование), степень регургитации и наличие миксоматозных изменений створок клапана. В 10 % случаев позволяет выявить пролапс митрального клапана у пациентов, не имеющих субъективных жалоб и аускультативных признаков пролабирования. Специфический эхокардиографический признак — провисание створки в середине, конце или на протяжении всей систолы в полость левого предсердия. Глубина провисания в настоящее время особо не учитывается (ее прямая зависимость от наличия или выраженности степени регургитации и характера нарушения ритма сердца отсутствует). В нашей стране многие врачи продолжают ориентироваться на классификацию 1980 года, подразделяющую пролапс митрального клапана на степени в зависимости от глубины пролабирования.
- Электрокардиографию, которая позволяет выявить изменения конечной части желудочкового комплекса, нарушения сердечного ритма и проводимости.
- Рентгенографию, которая позволяет определить наличие митральной регургитации (при ее отсутствии не наблюдается расширения тени сердца и отдельных его камер).
- Фонокардиографию, которая документально подтверждает выслушиваемые звуковые феномены пролапса митрального клапана при аускультации (графический метод регистрации не заменяет чувственного восприятия звуковых колебаний ухом, поэтому предпочтение отдается аускультации). В отдельных случаях фонокардиография используется для анализа структуры фазовых показателей систолы.
Так как изолированные систолические щелчки не являются специфическим аускультативным признаком пролапса митрального клапана (наблюдаются при аневризмах межпредсердной или межжелудочковой перегородок, пролапсе трикуспидального клапана и плевроперикардиальных спайках), необходима дифференциальная диагностика.
Позднесистолические клики лучше выслушиваются в положении лежа на левом боку, усиливаются при проведении пробы Вальсальвы. Характер систолического шума при глубоком дыхании может изеняться, наиболее отчетливо выявляется после физических нагрузок в вертикальном положении.
Изолированный позднесистолический шум наблюдается примерно в 15% случаев, выслушивается на верхушке сердца и проводится в подмышечную область. Продолжается до II тона, отличается грубым,»скребущим» характером, лучше определяется лежа на левом боку. Не является патогномоничным признаком пролапса митрального клапана (может выслушиваться при обструктивных поражениях левого желудочка).
Выявляющийся в некоторых случаях при первичном пролапсе голосистолический шум является свидетельством наличия митральной регургитации (проводится в подмышечную область, занимает всю систолу и почти не изменяется при перемене положения тела, усиливается при пробе Вальсальвы).
Необязательными проявлениями являются «писки», обусловленные вибрацией участка хорд или створки (чаще выслушиваются при сочетании систолических щелчков с шумом, чем при изолированных щелчках).
Пролапс митрального клапана в детском и подростковом возрасте может в фазу быстрого наполнения левого желудочка выслушиваться как III тон, но диагностического значения этот тон не имеет (у худых детей может выслушиваться при отсутствии патологии).
Лечение
Лечение пролапса митрального клапана зависит от степени выраженности патологии.
Пролапс митрального клапана 1 степени при отсутствии субъективных жалоб в лечении не нуждается. Ограничения на занятия физкультурой отсутствуют, но заниматься спортом профессионально не рекомендуется. Так как пролапс митрального клапана 1 степени с регургитацией не вызывает патологических изменений кровообращения, при наличии данной степени патологии противопоказаны только тяжелая атлетика и занятия на силовых тренажерах.
Пролапс митрального клапана 2 степени может сопровождаться клиническими проявлениями, поэтому возможно применение симптоматического медикаментозного лечения. Занятия физкультурой и спортом разрешаются, но оптимальную нагрузку подбирает для пациента кардиолог во время консультации.
Пролапс митрального клапана 2 степени с регургитацией 2 степени нуждается в регулярном наблюдении, а при наличии признаков недостаточности кровообращения, аритмии и случаев синкопальных состояний – в индивидуально подобранном лечении.
Пролапс митрального клапана 3 степени проявляется серьезными изменениями в строении сердца (расширением полости левого предсердия, утолщением желудочковых стенок, появлением аномальных изменений в работе кровеносно-сосудистой системы), которые приводят к недостаточности митрального клапана и нарушениям сердечного ритма. Данная степень патологии требует хирургического вмешательства — ушивания створок клапана или его протезирования. Спорт противопоказан – вместо занятий физкультурой пациентам рекомендуются подобранные врачом лечебной физкультуры специальные гимнастические упражнения.
При симптоматическом лечении пациентам с пролапсом митрального клапана назначают следующие препараты:
- витамины группы В, РР;
- при тахикардии бета-адреноблокаторы (атенолол, пропранолол, и пр.), устраняющие учащенное сердцебиение и позитивно воздействующие на синтез коллагена;
- при клинических проявлениях вегетососудистой дистонии — адаптагены (препараты элеутерококка, женьшень и др.) и содержащие магний препараты (Магне-В6 и др.).
При лечении применяются также методы психотерапии, снижающие эмоциональное напряжение и устраняющие проявление симптомов патологии. Рекомендуется принимать успокоительные настои (настой пустырника, корня валерианы, боярышника).
При вегетативно-дистонических нарушениях применяется иглорефлексотерапия и водные процедуры.
Все пациентам с наличием пролапса митрального клапана рекомендуется:
- отказаться от алкоголя и табака;
- регулярно, не менее получаса в день, заниматься физической активностью, ограничивая чрезмерные физические нагрузки;
- соблюдать режим сна.
Выявленный у ребенка пролапс митрального клапана может исчезнуть с возрастом самостоятельно.
Пролапс митрального клапана и спорт совместимы, если у пациента отсутствуют:
- эпизоды потери сознания;
- внезапные и устойчивые нарушения ритма сердца (определяются при помощи суточного мониторирования ЭКГ);
- митральная регургитация (определяется по результатам УЗИ сердца с доплерографией);
- сниженная сократительная способность сердца (определяется по данным УЗИ сердца);
- ранее перенесенные тромбоэмболии;
- в семейном анамнезе случаи внезапной смерти среди родственников, имевших диагностированный пролапс митрального клапана.
Пригодность к армейской службе при наличии пролапса зависит не от степени прогибов створок, а от функциональности клапанного аппарата, то есть количества крови, которое клапан пропускает назад в левое предсердие. Молодых людей берут в армию с пролапсом митрального клапана 1-2 степени без возврата крови или с регургитацией 1 степени. Противопоказана служба в армии при пролапсе 2 степени с регургитацией выше 2-ой степени либо при наличии нарушенной проводимости и аритмии.






