От чего появляется чума у людей. Лечение чумы. Здравоохранение против чумы
Меркуцио: - Чума на оба ваших дома!
(Ромео и Джульетта, 3 акт, сцена 1. Уильям, наш Шекспир).
” Немного о современном взгляде на заболевание: оно вызываемое чумной палочкой -Yersenia pestis. Чума - тяжелое, особо опасное заболевание. Но оно, тем не менее, хорошо изучено, очаги распространения известны и контролируются надзорными органами.
Итак, на прошлой неделе десятилетний школьник поступил в инфекционное отделение городской больницы Кош-Агачского района с диагнозом «бубонная чума». Что это, эпидемиологическая катастрофа?
Источники заражения человека чумой

Чума - это эпизоотическое заболевание (т.е. им болеют животные), человек в цепь размножения возбудителя попадает случайно. Основной природный резервуар возбудителя заболевания - это грызуны (суслики, тушканчики, мыши-полевки, в городских условиях крысы и домовые мыши). Но могут быть инфицированы и другие теплокровные животные, например верблюды, собаки и кошки - в условиях тесного контакта с блохами.

Как чума перекроила историю
Чума, наряду с оспой и холерой, одно из тех заболеваний, которые буквально перекроили историю: пандемия XIV века (три волны заболевания, следовавших одна за другой), опустошили Европу на четверть! Целые города, районы, области обезлюдели; болезнь бушевала от Китая до Гренландии, а число умерших, по приблизительным подсчетам, достигло 60 миллионов человек! Подумайте, если бы не было чумы, отбросившей европейскую цивилизацию сразу на пару сотен лет назад, кто знает, может мы с вами уже колонизировали бы Марс и звездолеты бороздили бы просторы далеких галактик? Кто знает...
Последствия «Черной смерти» были столь ужасными, что многие современные исследователи усомнились - да могла ли вообще чума вызвать такое количество жертв? Но вскрытие чумных захоронений семисотлетней давности подтвердили: причина заболевания все та же Yersenia pestis.

Высокая смертность не удивляет современных медиков - вероятность спонтанного (без лечения) выздоровления от чумы колеблется от 5 до 1% (в зависимости от формы заболевания). А вот с причинами столь массового заражения все обстоит несколько сложнее. В их числе называют и Малый ледниковый период, когда резкое похолодание и последовавший за ним неурожай вынудили грызунов вплотную подобраться к человеческим жилищам; и возросшую мобильность населения (из своего природного очага, пустыни Гоби на территории современной Монголии, заболевание добралось на Аппенины через Крым за несколько месяцев). И даже нелюбовь христианского духовенства к кошкам - независимых животных, главных врагов грызунов, обвиняли в пособничестве дьяволу.
Но главное, конечно, то, что пациенты болели сразу всеми возможными формами чумы: и бубонной, и легочной, и септической. Начнем с бубонной, с которой, к несчастью, близко познакомился алтайский школьник.
Бубонная форма чумы
Передача чумной палочки от блохи к теплокровному животному происходит в момент укуса. Блоха при этом отрыгивает часть содержимого желудка, оно попадает в ранку, далее в местный кровоток и, из-за неполного фагоцитоза и большого размера, чумная палочка или «застревает» в ближайшем к ранке лимфатическом узле, или туда ее приносит фагоцит, который не в состоянии разрушить плотную оболочку бактерии и растворить ее внутри себя.
Лимфатический узел становится очагом размножения микроба - микроб продуцирует токсины, нарушает отток лимфы, появляется местный отек, покраснение в месте пораженного узла, растет температура - формируется пакет из увеличенных лимфоузлов, которые видно под кожей невооруженным глазом и можно легко прощупать. В старину такое образование называлось «бубон». Отсюда и название «бубонная чума».
Если вы не контактируете непосредственно с больным, и на вас не прыгают с него блохи, то ваши шансы на заражение - минимальны. Только если блоха все-таки прыгнет.
Легочная форма чумы
Бывает, что сумная палочка попадает не в лимфу, а в легкие (если первичное заражение происходит через слизистые оболочки, либо бубонная чума осложняется пневмонией). Больной при этом кашляет и харкает кровью, активно распространяя инфекцию воздушно-капельным путем. Чума начинает распространяться как ОРЗ, причем окружающие, вдохнув микробы, тоже заболевают именно легочной формой чумы.
Здесь до эпидемии уже рукой подать - вспомните, как легко мы заболеваем гриппом. К счастью, заразиться легочной чумой случайно практически невозможно. Во всяком случае, постарайтесь не есть сырых сусликов.
Септическая форма чумы
Без лечения и бубонная, и легочная чума завершаются септической формой, но бывает, что зловредная чумная палочка сразу попадает в кровоток. Это самая опасная форма чумы, не только для окружающих, но, в первую очередь, для самого больного. Токсины, вырабатываемые размножающимися бактериями, вызывают свертывание крови прямо в сосудах, так что заболевание протекает молниеносно: заболевший утром почти не имеет шансов без медицинской помощи дожить до вечера. Но, как вы понимаете, нужно очень постараться, чтобы чумная палочка попала вам в открытую рану.
В Средние века зачастую все три формы чумы шли рука об руку. Без современных медикаментов, без вакцинации, без возможности проведения эффективных профилактических мер наши бедные предки были обречены. Какое счастье, что сейчас не XIV век!
Чума: это лечится!
Случаи заболевания чумой очень редки, но ситуация это штатная. К ней все готовы, процедуры стандартны и отработаны годами. Каждое медицинское учреждение имеет инструкции на случай выявления заболевания чумой и противочумные укладки, включающие костюмы, перчатки, хлорку и тазы. Учения по чуме проходят почти каждый год. Поэтому в Кош-Агаче в районной больнице «наконец-то праздник» - пригодилось.

При лечении чумы сегодня используют антибиотики, причем эффективны самые простые, привычные и недорогие лекарства: пенициллинового и тетрациклинового ряда, а также сульфаниламиды. Чума легко поддается терапии и, как правило, при своевременном обращении в больницу проходит без последствий.

Прививка от чумы
Без своевременного лечения, как мы уже упоминали люди погибали, смертность достигала 99%, но у оставшихся формировался устойчивый иммунитет. Именно поэтому сейчас существует эффективная вакцина от чумы.

Вакцинации от чумы нет в плановом календаре прививок, как и от холеры, от гепатита А и других опасных, но не распространенных повсеместно заболевании; людей прививают в зонах повышенного риска или при угрозе заражения.

Если ваша профессия - погонщик верблюдов в Туркмении или охотник на сусликов, то в советские времена вас бы привили профилактически. Но без прямой угрозы делать этого не стоит, даже если вам предстоит поездка в Кош-Агачский район.
«Федя, дичи не надо!..»
 Страх перед чумой, «черной смертью» так глубоко сидит в нашем подсознании, что мы пугаемся одного-единственного случая заболевания (случившегося не здесь, не с нами и вообще говоря - никакой сложности для современной медицины не представляющего) и игнорируем куда более реальные угрозы, с которыми сталкиваемся регулярно.
Страх перед чумой, «черной смертью» так глубоко сидит в нашем подсознании, что мы пугаемся одного-единственного случая заболевания (случившегося не здесь, не с нами и вообще говоря - никакой сложности для современной медицины не представляющего) и игнорируем куда более реальные угрозы, с которыми сталкиваемся регулярно.
Еще раз напоминаем, что дикие животные, проживающие на территории Новосибирской области и за ее пределами - природные резервуары большого числа возбудителей заболеваний!
Не стремитесь поймать и съесть случайно попавшую в поле зрения мышку, зайку, суслика или лисичку. Не надо заставлять детей трогать диких животных, находящихся в естественной среде обитания. Помните что «дикое» мясо, зверей и птиц - не синоним здорового и полезного. Если за качество мяса приобретенного в магазине или на рынке несет ответственность ветеринарный надзор, то самостоятельно освежевав и приготовив дичь, вы употребляете ее на свой страх и риск.
То же самое можно сказать об использовании изделий (одежды, головных уборов, сувениров) изготовленных кустарным способом из шкур диких и даже домашних животных, и купленных без надлежащих документов подтверждающих их биологическую безопасность. Это, в первую очередь, касается еще одного местного опасного заболевания - сибирской язвы. Ее споры сохраняются десятилетиями, в том числе и в необработанных шкурах.
В связи с эпидемиологической обстановкой на Горном Алтае разумно предпринимать следующие меры предосторожности:
Не ввозите домашних животных в карантинную зону. Оставьте своих питомцев дома.
Не спите на голой земле, не разбивайте походных лагерей в степи, где много грызунов. Продукты и пищевые отходы храните в герметичных емкостях. Не разбрасывайте объедки вокруг временных и стационарных жилищ, этим вы привлекаете грызунов - переносчиков блох.
Воздержитесь от употребления мясных продуктов, в происхождении которых вы не уверены. Не покупайте у местных жителей шкурки животных и изделия из них.
Не надейтесь на самолечение, при любом недомогании всегда и сразу обращайтесь за медицинской помощью!
Чума - потенциально тяжёлое инфекционное заболевание, вызываемое чумной палочкой, патогенной для человека и животных. До изобретения антибиотиков болезнь вызывала очень высокий уровень смертности и в Средневековой Европе бесповоротно изменила социальную и экономическую структуру общества.
Большие пандемии
Чума оставила неизгладимый мрачный след в истории человечества, и недаром у множества народов она ассоциируется со смертью. Даже краткое содержание перенесённых несчастий может занять несколько томов, а история насчитывает тысячелетия.
В источниках античного времени указывается, что заболевание было известно в Северной Африке и на Ближнем Востоке. Предполагается, что именно оно описывается в библейской книге Царств как мор. Но бесспорное доказательство её раннего существования - анализ ДНК людей бронзового века, подтверждающих присутствие чумной палочки в Азии и Европе между 3 тыс. и 800 годами до нашей эры. К сожалению, природу этих вспышек проверить невозможно.
Во времена Юстиниана
Первая достоверно подтверждённая пандемия произошла в период правления византийского императора Юстиниана в VI веке нашей эры.

По сообщениям историка Прокопия и других источников, вспышка началась в Египте и двигалась по морским торговым путям, поразив Константинополь в 542 году. Там за короткий срок болезнь унесла десятки тысяч жизней, а смертность росла так быстро, что у властей возникли проблемы с избавлением от трупов.
Судя по описаниям симптомов и способов передачи болезни, вполне вероятно, в Константинополе свирепствовали все формы чумы одновременно. В течение следующих 50 лет пандемия распространилась на запад в портовые города Средиземноморья и на восток в Персию. Христианские авторы, например, Иоанн Эфесский, считали причиной эпидемии гнев Божий, а современные исследователи уверены в том, что её причиной были крысы (неизменные пассажиры морских судов) и антисанитарные условия жизни той эпохи.

Чёрная смерть Европы
Следующая пандемия накрыла Европу в XIV веке и была ещё ужасней предыдущей. Число погибших достигло, по разным данным, от 2/3 до ¾ населения в пострадавших странах. Есть данные, что во времена разгула Чёрной смерти умерло около 25 миллионов человек , хотя определение точного количества сейчас невозможно. Чуму, как и в прошлый раз, привезли негоцианты на кораблях. Исследователи предполагают, что в южные порты нынешних Франции и Италии хвороба попала из генуэзских колоний Крыма, распространившись из Средней Азии.
Последствия этой катастрофы не только наложили отпечаток на религиозно-мистические особенности мировосприятия европейцев, но и привели к смене общественно-экономической формации.
Крестьян, составлявших основную рабочую силу, стало критически мало. Для сохранения прежнего уровня жизни потребовалось увеличение производительности труда и изменение технологического уклада. Эта необходимость послужила толчком к развитию капиталистических отношений в феодальном обществе.
Великая Чума Лондона
В течение следующих трёх веков небольшие очаги заболевания наблюдались на всём континенте от Британских островов до России. Очередная эпидемия вспыхнула в Лондоне в 1664-1666 гг. Число смертей предполагается между 75 и 100 тысячами человек. Чума стремительно распространялась:
- в 1666-1670 гг. - в Кёльне и по территории долины Рейна;
- в 1667-1669 гг. - в Нидерландах;
- в1675−1684 гг. - в Польше, Венгрии, Австрии, Германии, Турции и Северной Африке;

Кратко о потерях: на Мальте - 11 тысяч человек умерших, в Вене - 76 тысяч, в Праге - 83 тысячи. К концу XVII века эпидемия стала понемногу затухать. Последняя вспышка была в портовом городе Марселе в 1720 г., где убила 40 тысяч человек. После этого болезнь в Европе не регистрировалась (за исключением Кавказа).
Отступление пандемии можно объяснить прогрессом в области санитарии и применением карантинных мер, борьбой с крысами как переносчиками чумы, отказом от старых торговых путей. Во время вспышек в Европе причины заболевания были недостаточно понятны с медицинской точки зрения. В 1768 г. первое издание Британской энциклопедии опубликовало распространённое среди современников научное мнение о возникновении чумной лихорадки из «ядовитых миазмов» или паров, принесённых из восточных стран с воздухом.
 Лучшим лечением считалось изгнание «яда», которое достигалось с помощью либо естественного разрыва опухолей, либо, в случае необходимости, их надреза и дренирования. Другими рекомендуемыми средствами были:
Лучшим лечением считалось изгнание «яда», которое достигалось с помощью либо естественного разрыва опухолей, либо, в случае необходимости, их надреза и дренирования. Другими рекомендуемыми средствами были:
- кровопускания;
- рвота;
- потение;
- очищение кишечника.
На протяжении XVIII и в начале XIX вв. чума фиксировалась в странах Ближнего Востока и Северной Африки, а в 1815−1836 гг. появляется в Индии. Но это были только первые искры уже новой пандемии.
Последняя в новое время
Перебравшись через Гималаи и набрав обороты в китайской провинции Юньнань, в 1894 г. чума достигла Гуанчжоу и Гонконга. Эти портовые города стали распределительными центрами новой эпидемии, которая к 1922 г. импортировалась морскими судами по всему миру - более широко, чем в любую предыдущую эпоху. В результате погибло около 10 миллионов человек из самых разных городов и стран:

Почти все европейские порты были поражены, но из пострадавших регионов Индия оказалась в самой ужасной ситуации. Только к концу XIX в микробная теория получила своё развитие, и было наконец установлено, какой именно возбудитель виновен в таком количестве смертей. Осталось только определить, каким образом бацилла инфицирует человека. Уже давно было замечено, что во многих районах эпидемий необычная гибель крыс предшествует вспышкам чумы. Болезнь у людей появлялась некоторое время спустя.
В 1897 году японский врач Огата Масанори, исследуя очаг заболевания на острове Фармоза, доказал, что бациллу чумы переносят крысы. В следующем году француз Поль-Луи Симон продемонстрировал результаты опытов, которые показали, что в популяции крыс носителями чумы являются блохи вида Xenopsylla cheopis. Так были окончательно описаны пути заражения людей.
С тех пор в мире начали проводиться мероприятия по уничтожению крыс в портах и на морских судах, а инсектициды использоваться для травли грызунов в районах вспышек инфекции. Начиная с 1930-х годов у врачей для лечения населения появились серосодержащие препараты, а позже - антибиотики. Об эффективности принятых мер говорит сокращение числа смертей на протяжении следующих десятилетий.
Особо опасная инфекция
Чума - одно из самых смертоносных заболеваний в истории человечества. Людской организм чрезвычайно восприимчив к болезни, заражение может произойти как прямым, так и косвенным образом. Побеждённая чума может появиться после десятилетий молчания с ещё бо́льшим эпидемическим потенциалом и значительно повлиять на население целых регионов. В связи с лёгким распространением она, наряду с , ботулизмом, оспой, туляремией и вирусными геморрагическими лихорадками (Эбола и Марбург) входят в группу А угроз биотерроризма.
Способы инфицирования
Возбудитель чумы - Y. Pestis, неподвижная палочкообразная анаэробная бактерия с биполярным окрашиванием, способная производить антифагоцитарную слизистую оболочку. Наиболее близкие родственники:

Сопротивление внешней среде у возбудителя чумы невысоко. Высушивание, солнечный свет, конкуренция с гнилостными микробами убивают его. Минутное кипячение палочки в воде приводит к её гибели. Но она способна выжить на влажном белье, одежде с мокротой, гноем и кровью, долгосрочно хранится в воде и продуктах питания.
В дикой природе и сельской местности бо́льшая часть распространения Y. Pestis приходится на передачу между грызунами и блохами. В городах главными переносчиками являются синантропные грызуны, в первую очередь серые и коричневые крысы.
Палочка чумы легко мигрирует из городской среды в природу и обратно. Человеку она передаётся, как правило, через укусы инфицированных блох. Но также есть сведения о более чем 200 видах млекопитающих (включая собак и кошек), способных быть носителями палочки. Половина из них - грызуны и зайцеобразные.

Поэтому главными правилами поведения на территориях риска вспышки заболевания будут:
- исключение контактов с дикими животными;
- осторожность при кормлении грызунов и кроликов.
Патогенез и формы заболевания
Для бациллы чумы характерна удивительно стабильная и сильная способность размножаться в тканях носителя и приводить его к смерти. После попадания в организм человека Y. Pestis мигрирует по лимфатической системе до лимфоузлов. Там бацилла начинает производить белки, нарушающие работу воспалительных реакций, блокируя борьбу макрофагов с инфекцией.
 Таким образом, иммунный ответ хозяина ослабляется, бактерии быстро колонизируют лимфатические узлы, вызывая болезненные отёки, и в итоге разрушают поражённые ткани. Иногда они попадают в кровоток, что приводит к заражению крови. При патолого-анатомических исследованиях их скопления обнаруживают в следующих органах:
Таким образом, иммунный ответ хозяина ослабляется, бактерии быстро колонизируют лимфатические узлы, вызывая болезненные отёки, и в итоге разрушают поражённые ткани. Иногда они попадают в кровоток, что приводит к заражению крови. При патолого-анатомических исследованиях их скопления обнаруживают в следующих органах:
- в лимфоузлах;
- селезёнке;
- в костном мозге;
- печени.
Заболевание у человека имеет три клинические формы: бубонную, лёгочную и септическую. Пандемии чаще всего вызывают первые две. Бубонная без лечения переходит в септическую или лёгочную. Клинические проявления для этих трёх видов выглядят так:

Лечение и прогнозы
В момент, когда диагноз чумы заподозрен на клинических и эпидемиологических основаниях, соответствующие образцы для диагностики должны быть получены немедленно. Антибактериальную терапию назначают без ожидания ответа из лаборатории. Подозрительных больных с признаками пневмонии изолируют и лечат с мерами предосторожности в отношении воздушно-капельного заражения. Наиболее применимые схемы:


Другие классы антибиотиков (пенициллины, цефалоспорины, макролиды) имеют переменный успех в лечении этого заболевания. Их применение неэффективно и сомнительно. В ходе терапии необходимо предусмотреть возможность появления осложнений в виде сепсиса. При отсутствии медицинской помощи прогнозы не утешительны:
- лёгочная форма - летальность 100%;
- бубонная - от 50 до 60%;
- септическая - 100%.
Препараты для детей и беременных
При правильной и ранней терапии можно предотвратить осложнения чумы во время беременности. В этом случае выбор антибиотиков основывается на анализе побочных эффектов наиболее действенных лекарств:

Опыт показал, что грамотно назначенный аминогликозид наиболее эффективен и безопасен как для матери, так и для плода. Его рекомендуется применять и для лечения детей. Из-за относительной безопасности, возможности внутривенного и внутримышечного введения гентамицин является предпочтительным антибиотиком для лечения детей и беременных женщин.
Профилактическая терапия
Лица, находящиеся в личном контакте с больными пневмонией или лица, которые, вероятно, подвергались воздействию блох, инфицированных Y. Pestis, имели прямой контакт с жидкостями организма или тканями заражённого млекопитающего или подверглись заражению во время лабораторных исследований инфекционных материалов, должны проходить антибактериальную профилактическую терапию в случае, если контакт состоялся в предыдущие 6 дней. Предпочтительными противомикробными средствами для этой цели являются тетрациклин, хлорамфеникол или один из эффективных сульфонамидов.

Введение антибиотика до заражения может быть показано в тех случаях, когда люди должны в течение коротких периодов находиться в зонах, подверженных воздействию чумы. Это также относится и к пребыванию в условиях, где заражение трудно или невозможно предотвратить.
Меры предосторожности для больниц предусматривают карантинный режим для всех заболевших чумой. К ним относятся:

Кроме того, больной с подозрением на инфекцию лёгочной чумы должен находиться в отдельном помещении и лечиться с мерами предосторожности в отношении возможности заражения персонала воздушно-капельным путём. Кроме перечисленных, они включают ограничение передвижения пациента за пределы комнаты, а также обязательное ношение маски в присутствии других лиц.
Возможность вакцинации
Во всём мире живые аттенуированные и формалин-убитые вакцины Y. Pestis по-разному доступны для использования. Они отличаются иммуногенной и умеренно высокой реакционной способностью. Важно знать, что они не защищают от первичной пневмонии. В целом вакцинация сообществ от эпизоотических воздействий не представляется возможной.

Кроме того, эта мера мало используется во время вспышек чумы человека, поскольку для развития защитного иммунного ответа требуется месяц или более. Вакцина показана людям, непосредственно контактирующим с бактерией. Это могут быть сотрудники исследовательских лабораторий или лица, изучающие инфицированные колонии животных.
Чумка плотоядных
Это заболевание (Pestis carnivorum) известно среди домашних собак под названием чумка и не имеет отношения к Y. Pestis. Оно проявляется поражением центральной нервной системы, воспалением слизистых оболочек глаз и дыхательных путей. В отличие от чумы человека имеет вирусную природу.
 В настоящее время чума плотоядных регистрируется среди домашних, диких и животных промышленного разведения во всех странах мира. Экономический ущерб выражается в потерях от выбраковки и забоя, снижении объёма и качества меха, затратах на проведение профилактических мероприятий, нарушении технологического процесса выращивания.
В настоящее время чума плотоядных регистрируется среди домашних, диких и животных промышленного разведения во всех странах мира. Экономический ущерб выражается в потерях от выбраковки и забоя, снижении объёма и качества меха, затратах на проведение профилактических мероприятий, нарушении технологического процесса выращивания.
Болезнь вызывается РНК-содержащим вирусом размером 115−160 нм из семейства Paramyxoviridae. К нему восприимчивы собаки, лисы, песцы, уссурийские еноты, выдры, шакалы, гиены и волки. Для разных видов животных патогенность вируса различна - от скрытого бессимптомного течения заболевания до острого со 100% смертностью. Наиболее чувствительны к нему хорьки. Вирус чумы плотоядных очень вирулентен, но для человека опасности не представляет.
В настоящее время чума - болезнь, симптомы которой хорошо изучены. Её очаги остались в дикой природе и законсервированы в постоянных ареалах обитания грызунов. Современная статистика такова: во всём мире за один год приблизительно до 3 тысяч человек контактируют с этим заболеванием и около 200 из них умирают. Большинство случаев приходится на Центральную Азию и Африку.
Чума - одно из самых опасных инфекционных заболеваний с тяжелым течением, при котором поражаются лимфатические узлы, внутренние органы с развитием тяжелого сепсиса. Болезнь очень заразна и имеет высокий уровень летальности. В мировой истории описаны три пандемии чумы или "черной смерти", во время которых погибло более 100 миллионов человек. Возбудителя чумы так же использовали, как биологическое оружие во время войн. Чума - тяжелое заболевание, которое быстро распространяется и поражает всех, кто встретится на пути. На сегодня уровень заболевания чумой значительно снизился, но все же болезнь продолжает ежедневно поражать людей.
Этиология и патогенез заболевания
Возбудитель чумы - чумная палочка или Yersinia pestis. Бактерия устойчива во внешней среде, многие годы сохраняет свою жизнеспособность в инфицированных трупах и мокроте. Но быстро погибает при температуре 55-60° С.
Блохи Xenopsylla cheopis - основной источник чумной палочки. При укусе блохи больного чумой животного, возбудитель попадает в её организм сохраняется там. Блоха кусает здоровое животное или человека, заражая его чумой. Грызуны - переносчики этих блох. Они быстро плодятся и передвигаются, распространяя большое количество инфицированных блох, и заражая большое количество людей и животных.
Основной механизм передачи заболевания - трансмиссивный. Также возбудитель передается воздушно-капельным, алиментарным и контактным путями.
У людей входные ворота для инфекции чумы - поврежденная кожа, слизистые, пищеварительный тракт. Человек очень восприимчив к чуме, поэтому заражается сразу. После попадания чумной палочки в организм, на месте укуса блохи формируется маленькая папула с кровяным содержимым, которая быстро проходит. Возбудитель с места укуса попадает в кровоток, а далее оседает в лимфатических узлах. В лимфоузлах иерсиния размножается, развивается воспаление. Без лечения возбудитель из лимфатических узлов выходит снова в кровоток с развитием бактериемии и оседает уже на других органах, что в дальнейшем приводит к тяжелому сепсису.
Причины развития чумы
Резервуары Yersinia pestis, например захоронения больных чумой, - главная причина её развития. Возбудитель сохраняет патогенные свойства десятки лет. Поэтому вскрытие таких захоронений - главная причина развития вспышек чумы на сегодня. Также к причинам развития заболевания относятся:
- контакт с животными, больными чумой;
- укусы блох, клещей;
- раскопки старых захоронений, исторические раскопки;
- контакт с больными чумой людьми.
Данные факторы значительно способствуют быстрому распространению возбудителя чумы, увеличивая количество заболевших. Поэтому можно выделить группы риска, которые более склонны к заражению чумой. Это:
- ветеринары;
- археологи;
- медработники;
- фермеры, лесники, работники зоопарков, работники полей;
- сотрудники научных лабораторий, которые работают с грызунами.
Такие лица часто контактируют с животными, которые переносят чуму или зараженных блох, а также с людьми, которые больны чумой.
Совет врача. Основные переносчики чумы - крысы. Старайтесь избегать любого контакта с ними. Так же необходимо в жилых домах контролировать наличие крыс и мышей в подвалах, и сразу ликвидировать их норы
Классификация заболевания
Чуму подразделяют на такие виды в зависимости от обширности патологического процесса:
- локальная;
- генерализованная;
- внешне диссеминированная.
Выделяют такие формы чумы в зависимости от пораженных органов:
- бубонная;
- легочная:
- кожная;
- кишечная;
- смешанная.
Сепсис - это тяжелое осложнение любой из форм чумы. Он приводит к циркуляции большого количества возбудителей в крови и поражении всех органов в организме. Вылечить такой сепсис тяжело. Зачастую он приводит к летальному исходу.
Клиническая картина чумы и осложнения
Инкубационный период длится 1-7 дней, после чего начинают появляться симптомы. Заболевание начинается резко, с появления сильной лихорадки, озноба, интоксикации и общей слабости. Симптомы быстро прогрессируют, к ним добавляются боли в мышцах и суставах. Такие больные часто возбуждены, они видят галлюцинации или бредят. С прогрессированием заболевания у людей нарушается координация, а чрезмерное возбуждение сменяется апатией. Такие пациенты чаще всего даже не могут встать с постели.
Важный симптом чумы - «меловой язык». Он становится сухим, толстым с большим слоем белого налета. Давление у таких больных обычно пониженное, также характерно уменьшение количества мочи вплоть до ее отсутствия.
Клиника заболевания может меняться в зависимости от формы. Например, для бубонной - характерно поражение лимфатических узлов. Пораженные лимфоузлы значительно увеличиваются в объеме, выступают над кожей. Они болезненные и горячие на ощупь, спаянные с окружающими тканями.
Для кожной чумы характерно появление пустул с кровянистым содержимым. Со временем пустулы вскрываются сами и на их месте появляются язвы с неровными черными краями и желтым дном. В дальнейшем дно покрывается струпом и тоже приобретает черный окрас. Такие язвы появляются по всему телу и долго заживают с формированием шрамов.

При кишечной чуме появляются резкие боли в животе, которые ничем не снимаются. Появляется рвота и диарея с кровью, частые позывы к дефекации.
При легочной форме у больных появляется тяжелый кашель, мокрота с кровью. Кашель ничем не купируется, к нему добавляется затруднение дыхания.
Для всех форм чумы характерна тяжелая лихорадка, интоксикация и стремительное нарастание симптомов.
Наиболее тяжелое осложнение чумы - сепсис. Для него характерно резкое ухудшение состояния, лихорадка, озноб, геморрагическая сыпь по всему телу. Нередко могут начинаться легочные или кишечные кровотечения. При сепсисе поражаются все органы, в первую очередь мозг, сердце и почки.
К каким врачам обращаться и прогноз заболевания
Больные могут обратиться к участковым терапевтам, пульмонологам или дерматовенерологам. Или такие пациенты вызывают скорую помощь при тяжелом состоянии. При подозрении на чуму всех больных направят к инфекционисту. Лечат чуму в условиях стационара в отдельных закрытых блоках, вход в который посторонним запрещен.
Прогноз для жизни при правильном и своевременном лечении благоприятный. Возможно полное выздоровление при ранней диагностике чумы. Но существует высокий риск летального исхода при позднем начале терапии.
Важно! При появлении первых симптомов заболевания обратитесь к доктору как можно раньше. Чума - быстротечное заболевание, которое самостоятельно вылечить невозможно, поэтому от времени обращения в больницу и будет зависеть жизнь
Диагностика чумы
Для точной диагностики у больного собирают детальный анамнез заболевания и проводят полный осмотр. Чаще всего, таких мероприятий достаточно, чтобы заподозрить чуму и изолировать больного.

Для подтверждения диагноза необходимо выделить возбудителя из организма пострадавшего. Для этого используют мокроту больного, гной из язв, содержимое пораженных лимфатических узлов и кровь.
Для определения возбудителя в биологических материалах больного, используют такие реакции как ИФА, ПЦР, реакцию непрямой гемагглютинации. Цель таких исследований состоит в том, чтобы при помощи антител выявить наличие антигенов иерсинии в организме человека. Также определяют наличие антител к чумной палочке в крови больного.
Методы лечения заболевания
Больных изолируют от окружающих. При подозрении на чуму доктор прекращает прием других пациентов, больницу закрывают на время установления диагноза. Доктор, который заподозрил чуму, отправляет экстренное сообщение в эпидемиологическую станцию. Больного с чумой транспортируют машиной скорой помощи в инфекционную больницу. В больнице их помещают в отдельные боксы с отдельным входом с улицы, а так же отдельным санузлом.
Доктор, который контактировал с больным чумой, обрабатывает себя раствором стрептомицина для предотвращения чумы. Кабинеты тоже подлежат дезинфекции. В бокс к больному чумой заходят в специальной одежде, которую надевают непосредственно перед входом.

Также проводится дезинфекция помещения, где живет больной, детальный осмотр контактных лих.
Этиотропное лечение чумы - антибиотики. Чаще всего используют Стрептомицин или Тетрациклин и их производные. Также используют симптоматическую терапию. Для снижения лихорадки вводят жаропонижающие. Для уменьшения симптомов интоксикации больному делают капельницы с солевыми растворами, реосорбилактом, гемодезом, растворами альбумина и т.п. Также проводят плазмаферез. Применяют хирургическую обработку язв на коже, накладывают стерильные повязки. При необходимости больным дают обезболивающие, противовоспалительные препараты и останавливают кровотечение.
Профилактика чумы
Сегодня в большинстве стран возбудитель чумы отсутствует. Поэтому основная мера защиты - предупреждение завоза возбудителя из опасных по данному заболеванию стран. К таким мерам относятся:
- обучение людей, которые путешествуют в эпидемиологические очаги чумы;
- специфическая вакцинация от чумы лиц, которые живут в неблагоприятных зонах, лиц, которые путешествуют в данные зоны;
- осмотр лиц, приезжающих из неблагоприятных эпидемических зон по чуме.
Также к важным мерам профилактики относится:
- изоляция больных чумой;
- дезинфекция помещений и осмотр контактных лиц;
- ликвидация крысиных и мышиных гнезд.
Перечисленные мероприятия не дают стопроцентной защиты от чумы. Поэтому важно беречь свое здоровье, соблюдая простые правила личной гигиены. Помните, ваше здоровье только в ваших руках.
Болезнь чума – это особо опасное инфекционное заболевание. Чума известна в двух основных формах – бубонной и легочной. Возбудителем чумы является палочка чумы, устойчивая к воздействию низких температур, но погибающая при кипячении.
Переносчиками чумы являются мелкие грызуны, крысы, сурки, суслики. Передача инфекции от одного животного к другому осуществляется при укусах блох. От них микробы передаются человеку, а затем дальнейшее распространение эпидемии происходит воздушно-капельным путем. Известны так случаи заражения чумой при разделке мяса и снятии шкур, а также употреблении в пищу инфицированных продуктов питания.
Восприимчивость человека к этому заболеванию очень высока, особенно это касается легочной формы чумы, которая является очень опасной. Инкубационный период при чуме продолжается 3-6 дней. Заболевание характеризуется острым началом: у больного быстро поднимается температура тела, появляется сильный озноб, и головокружение. Помимо этого, больной жалуется на слабость, тошноту и боли в мышцах. В результате сильнейшей интоксикации организма у больного начинается рвота и появляются пищеварения.
У многих больных наблюдается затемнение сознания, возникновениегал-люцинаций.
Больные часто бредят и у них отмечается психомоторное возбуждение. У больного чумой наблюдается специфическая шатающаяся походка, покрасневшая конъюнктива и невнятная речь. Черты лица становятся заостренными, а под глазами появляются черные круги.
Кожа при пальпации сухая и горячая, на ней имеются обширные кровоизлияния. Чума особенно опасна тем, что в результате этого заболевания происходит поражение сердечно-сосудистой системы. При аускультации выявляются расширение границ сердца и глухость сердечных тонов.
Кроме того, появляются аритмия и тахикардия, а также падение артериального давления. Язык больного увеличивается в размерах, покрывается плотным белым налетом. Слизистые оболочки рта сухие. При осмотре заметно значительное увеличение миндалин. Они покрыты язвами, а на мягком нёбе видны кровоизлияния.
Тяжелые формы
Тяжелые формы заболевания характеризуются сильной рвотой и учащенным стулом с примесью крови и слизи. При исследовании мочи в ней обнаруживается примесь крови и следы белка.
При бубонной форме чумы поражаются регионарные мышечные узлы в местах укуса блох. Пациент жалуется на сильные боли, в частности в области паховых лимфатических желез, даже когда не наблюдается их увеличения.
Затем в лимфатических железах начинает прогрессировать геморрагическое воспаление некротического характера. В результате железы спаиваются между собой, а также с кожей и подкожной клетчаткой, в результате чего появляются бубоны. Кожа над пораженным участком выглядит гиперемированной, а затем на ней появляется язва, через которую вскрывается бубон, в содержимом которого находится большое количество чумных палочек.
Легочная форма чумы дает геморрагическое воспаление легочных очагов с мелкими некрозами. Пациент жалуется на боли в области груди, одышку и сердцебиение. Вскоре после начала заболевания у больного появляется кашель с отделением вязкой прозрачной мокроты.
На фоне общей интоксикации организма у больного развивается токсический шок. При легочной форме чумы летальный исход наступает на третий-пятый день от начала заболевания.
При подозрении на чуму больного следует госпитализировать. При бубонной форме чумы назначаются внутримышечные инъекции стрептомицина 3 раза в сутки. Суточная доза препарата составляет 3 г. Помимо этого, внутривенно вводят антибиотики тетрациклинового ряда – вибромицин, морфоциклин, суточная норма которых составляет 4-6 г. При интоксикации организма необходимо введение солевых растворов, гемодеза. При легочной форме чумы больному показан стрептомицин в количестве 5 г в сутки и 6 г тетрациклина в сутки.
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается . Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, туляремия и натуральная оспа считается (ООИ).
Рис. 1. Картина «Триумф смерти». Питер Брейгель.
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.

Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.
Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
Php?post=4145&action=edit#
Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Резервуар инфекции
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.

Рис. 5. Грызуны — резервуар и источник возбудителя чумы.
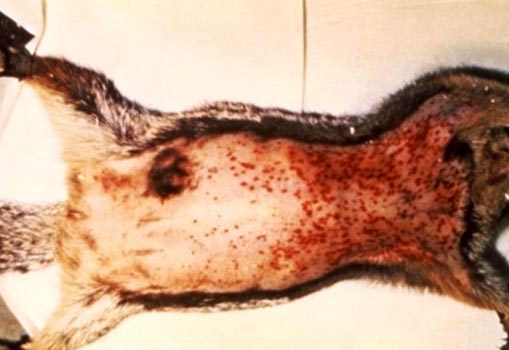
Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.

Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.

Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
Пути заражения
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.

Рис. 9. На фото блоха на коже человека.

Рис. 10. На фото момент укуса блохи.
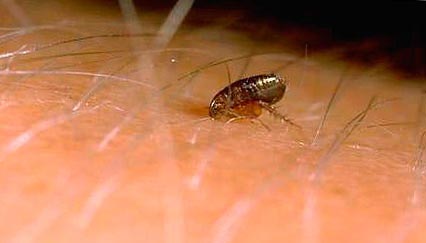
Рис. 11. Момент укуса блохи.
Переносчики возбудителя
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.

Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.

Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания. При размножении бактерий в кишечной трубке блохи под воздействием коагулазы (фермента, выделяемого возбудителями) образуется «пробка», которая препятствует поступлению крови человека в ее организм. В результате чего блоха срыгивает сгусток на кожные покровы укушенного. Инфицированные блохи остаются высокозаразными в течение от 7 недель и до 1 года.

Рис. 14. На фото вид укуса блохи – пуликозное раздражение.
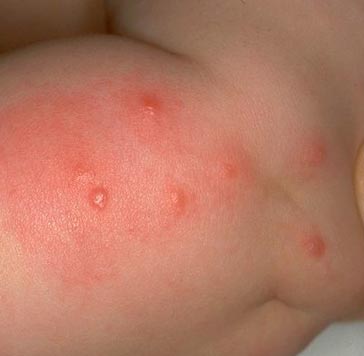
Рис. 15. На фото характерная серия укусов блохи.
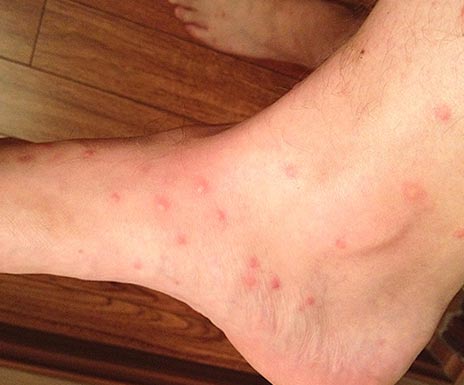
Рис. 16. Вид голени при укусах блох.

Рис. 17. Вид бедра при укусах блох.
Человек, как источник инфекции
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
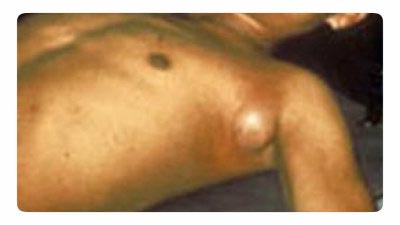
Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
- Острое начало, большие цифры температуры и ознобы.
- Миалгии (мышечные боли).
- Мучительная жажда.
- Сильное проявление слабости.
- Быстрое развитие психомоторного возбуждения («очумелыми» называют таких больных). На лице появляется маска ужаса («маска чумы»). Реже отмечается заторможенность и апатия.
- Лицо становится гиперемированным и одутловатым.
- Язык густо обложен белым налетом («меловой язык»).
- На коже появляются множественные геморрагии.
- Значительно учащается сердечный ритм. Появляется аритмия. Падает артериальное давление.
- Дыхание становится поверхностным и учащенным (тахипноэ).
- Количество выделяемой мочи резко снижается. Развивается анурия (полное отсутствие выделения мочи).

Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
Локальные формы заболевания
Кожная форма
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Бубонная форма
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.

Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
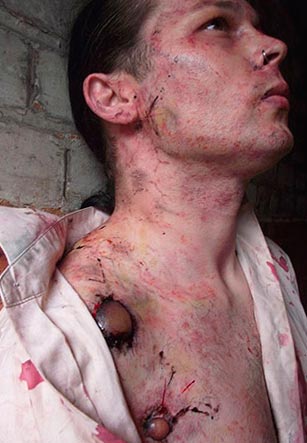
Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.

Рис. 22. На фото бубонная форма чумы.
Распространенные (генерализованные) формы
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Первично-септическая форма
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Вторично-септическая форма заболевания
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.
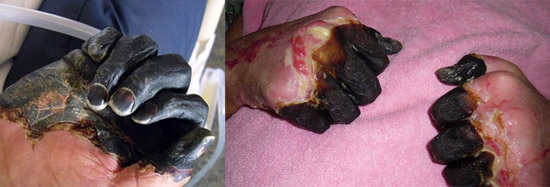
Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.

Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.
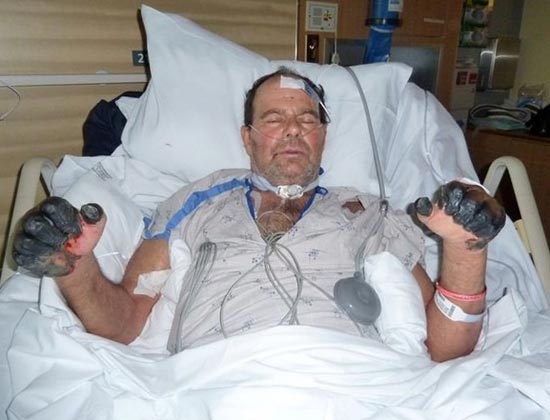
Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.

Рис. 26. Последствия ДВС-синдрома.
Внешнедиссеминированные формы заболевания
Первично-легочная форма
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Вторично-легочная форма
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Кишечная форма
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Бактериоскопия
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Посевы биологического материала
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с . Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Серологические методы
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.

Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.
Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.

Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Лечение, направленное на разные этапы развития патологического процесса
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации и развитии сепсиса.
Симптоматическое лечение
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению , которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.

Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
Статьи раздела "Особо опасные инфекции" Самое популярное