Порок сердца: что представляет собой данная болезнь? Пороки сердца – виды, причины и лечение Сколько лет живут люди с пороком сердца
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.

Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |

Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
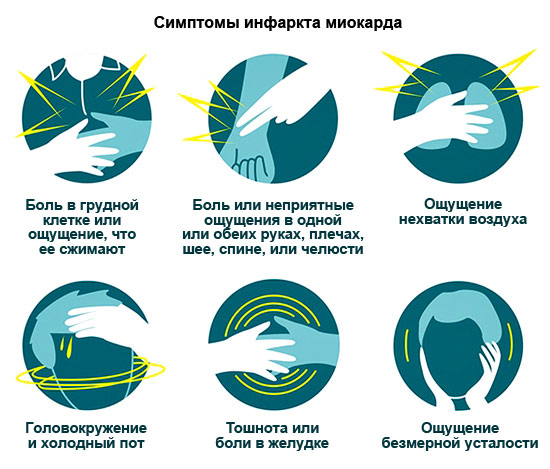
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |
Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана

Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.
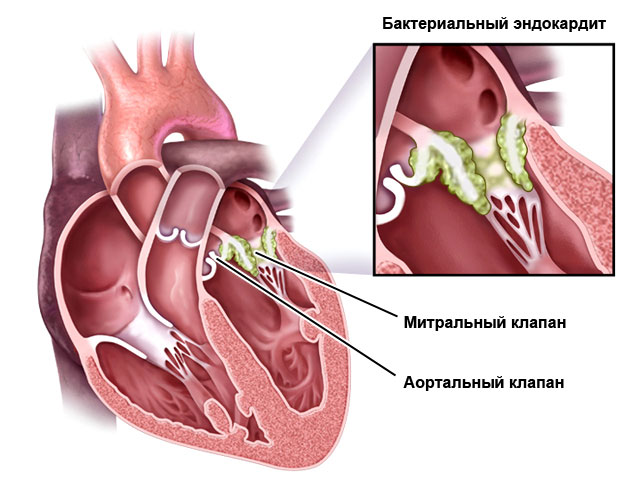
Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |

Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Тем, кто задается вопросами выживаемости с диагнозом – тот или иной врожденный порок сердца, следует понимать, что дефекты строения, структуры или функциональности сердечной мышцы бывают самыми разными.
Ни одному, даже самому опытному и квалифицированному врачу в мире, совершенно не под силу дать однозначный ответ на обобщенный вопрос: «Сколько живут с пороком сердца?».
А дело все в том, что существует огромное количество различных внешних и внутренних факторов, влияющих на продолжительность жизни ребенка или взрослого человека с обнаруженным пороком сердца врожденного типа.
Насколько опасны врожденные дефекты?
Прежде всего, следует напомнить, что пороком сердца медики называют патологию, характеризующуюся самыми различными дефектами строения (структуры) сердца или примыкающих к нему сосудов, которые ведут к развитию сердечной недостаточности. Кардиологи выделяют врожденные или приобретенные сердечные пороки.
И те, и другие патологические состояния, чаще всего, носят хронический характер и могут быть полностью устранены только посредством радикального оперативного лечения. Консервативная терапия в случаях, когда имеет место врожденный либо тяжелый приобретенный порок сердца может считаться лишь вспомогательной, предотвращающей развитие осложнений.
Интересующие нас сегодня, дефекты строения сердца, носящие врожденный характер, также могут быть кардинально различными, более или менее опасными для пациента:

Порок сердца
- Бледными. При которых дефекты строения сердца не приводят к смешению потоков крови венозного и артериального типа;
- Синими. Ппервично проявляющиеся явным цианозом, при которых структурные дефекты сердечной мышцы приводят к смешению венозного и артериального потоков.
Кроме того, врожденный порок сердечной мышцы может быть различной степени тяжести, и от этого также будут зависеть прогнозы выживаемости пациента.
Чем более серьезные дефекты строения сердца имеют место, тем более опасен тот или иной порок для пациента.
Нельзя не сказать, что любые дефекты структуры сердца, существующие с рождения, опасны, прежде всего, своими осложнениями: развитием сердечной недостаточности, бактериального эндокардита, тяжелых затяжных пневмоний, возникновением инфаркта миокарда, анемий и прочих серьезнейших патологий.
Прогнозы для тех, кто имеет порок с рождения
Врожденные формы дефектов строения сердца, согласно данным статистики, встречаются приблизительно у одного процента всех детей, появляющихся на свет. При этом достаточно часто могут встречаться патологии относительно легких, компенсированных форм, с которыми дети успешно растут, становятся взрослыми и доживают до преклонных лет, без каких-либо серьезных ограничений и, главное, без серьезного лечения!
 К сожалению, такие формы патологии встречаются не всегда. Приблизительно 40% всех врожденных пороков, обнаруженных у детей при рождении, могут оказываться несовместимыми с дальнейшей жизнью новорожденного.
К сожалению, такие формы патологии встречаются не всегда. Приблизительно 40% всех врожденных пороков, обнаруженных у детей при рождении, могут оказываться несовместимыми с дальнейшей жизнью новорожденного.
Порядка 60% тяжелых сердечных пороков у новорожденных приводят к смертности пациентов в первые двенадцать месяцев жизни. А вот смертность детей (с врожденными сердечными дефектами сердца) старше одного года заметно снижается,не превышая пяти процентов случаев.
При условии своевременного обнаружения патологии у новорожденного ребенка, при условии, что обнаруженный врожденный дефект строения сердца можно своевременно успешно прооперировать (устранить) – прогнозы выживаемости и дальнейшего полного восстановления такого пациента могут быть самыми позитивными!
Но, если обнаруженные при рождении или на эмбриональном этапе дефекты строения сердца слишком глобальны, если по тем или иным причинам радикальное оперативное лечение проблемы невозможно – прогнозы выживаемости таких новорожденных оказываются сомнительными либо же откровенно неблагоприятными.
Иногда, сердечные пороки с рождения бывают настолько тяжелыми, что новорожденные дети не доживают даже до года.
Пациент Артемий, 3 года. Из анамнеза: в возрасте шести месяцев ребенок был прооперирован по поводу декомпенсированного стеноза аорты. На сегодняшний день пациент проходит профилактическое лечение в отделении кардиологии.
Поскольку имеет место развитие хронического бронхита, пациент получает курс антибактериальной терапии, дополненной противовоспалительными, отхаркивающими, общеукрепляющими средствами и витаминами. Рекомендован дальнейший диспансерный учет и регулярное наблюдение у кардиолога.
Перспективы для пациентов с приобретенным пороком
Прежде всего, следует сказать, что приобретенные сердечные пороки существенно отличаются от патологий врожденного характера.
Приобретенные сердечные пороки – это патологии, образовавшиеся не на эмбриональном этапе, а в течение жизни, как правило, поражающие клапанный аппарат сердца.
Они могут быть связаны с недостаточностью того или иного клапана, либо же со стенозом отверстий, прилежащих к клапанным структурам.
Прогнозы выживаемости и качества дальнейшей жизни могут зависеть от различных факторов:

При условии, что возраст пациента не слишком преклонен, при своевременности обнаружения патологии (на ранних этапах), при возможности проведения адекватного радикального лечения – прогнозы могут быть вполне благоприятными. При успешно и своевременно проведенной операции, по устранению приобретенной патологии такие пациенты полноценно доживают до преклонных лет.
Пациентка Мирослава, 34 года. На профилактическом осмотре у кардиолога у женщины обнаружена недостаточность митрального клапана в стадии компенсации. При осмотре кардиолога женщина не предъявляла каких-либо жалоб и чувствовала себя вполне здоровой, за исключением факта часто возникающего сухого кашля.
Поскольку обнаружена компенсированная форма приобретенного порока сердца, женщине рекомендовано: профилактическое противовоспалительное и общеукрепляющее лечение, диспансерный учет и регулярное наблюдение у кардиолога.
Одновременно с этим, бывают ситуации, когда пациенты с приобретенными сердечными пороками не спешат обращаться к врачам, занимаются самолечением, что часто приводит к быстрому развитию осложнений первичной проблемы. Осложняться такие пороки могут: развитием ишемии, сердечной недостаточности, кардиогенным шоком и прочими экстренными состояниями, часто приводящими к летальному исходу.

Ишемическая болезнь
От чего зависит продолжительность жизни после операции?
Мы уже не раз говорили, что единственно эффективным (устраняющим причины патологии) лечением тяжелых пороков сердца, приобретенного или врожденного характера является радикальное хирургическое лечение. Несомненно, прогнозы выживаемости, а также качества дальнейшей жизни зависят от множества факторов, прежде всего:

Но все же, как бы не старались медики или иные люди прогнозировать ситуацию после проведенного оперативного лечения, сделать это абсолютно точно не представляется возможным.
А все потому, что каждый человеческий организм уникален, медицинская практика знает массу примеров, когда в самых сложных и, казалось бы, безнадежныхслучаях прооперированные пациенты не только выживали, но и проживали в дальнейшем полноценную жизнь!
 Подводя итоги, хочется заметить, что в действительности, каждая человеческая жизнь непредсказуема. Вероятно, именно поэтому, практикующие кардиохирурги крайне редко берутся делать какие-либо прогнозы, относительно сроков и качества жизни пациентов с теми или иными пороками сердца.
Подводя итоги, хочется заметить, что в действительности, каждая человеческая жизнь непредсказуема. Вероятно, именно поэтому, практикующие кардиохирурги крайне редко берутся делать какие-либо прогнозы, относительно сроков и качества жизни пациентов с теми или иными пороками сердца.
Знакомясь с тем или иным неприятным диагнозом в отделении кардиологии, однозначно не следует паниковать или опускать руки. Важно помнить, что возможности современной медицины поистине обширны, а это означает, что вполне вероятно, что ваша конкретная проблема в итоге будет разрешена максимально удачно!
Вконтакте
Невозможно предугадать продолжительность жизни людей с пороком сердца. Патологию диагностируют еще в утробе или при рождении малыша. Но иногда болезнь может протекать незаметно до 3-летнего возраста. Это значительно ухудшает дальнейший прогноз жизни и эффективность лечения. Иногда человек долго живет с пороком сердца, не догадываясь о наличии заболевания. Все зависит от вида анатомического нарушения у пациента.
- прием некоторых медикаментов;
- инфекционные болезни;
- алкоголизм, употребление больших доз спиртного во время беременности;
- радиационное облучение;
- возраст матери от 35;
- плохая наследственность;
- употребление наркотиков;
- патологии деятельности эндокринной системы;
- сильный токсикоз при беременности.
- дефекты сердечных клапанов;
- аортальный стеноз;
- аномалия Эпштейна;
- отверстие в сердечной мышце;
- нарушения кровотока;
- дефекты клапанов;
- тетрада Фалло;
- общий ствол артерий;
- патологии кровеносных сосудов.
- Бледность и синюшность кожных покровов.
- Одышка во время даже несильного физического напряжения.
- Замедление физического развития.
- Атеросклероз сосудов.
- Системные поражения соединительных тканей.
- Инфекционный эндокардит.
- Системные болезни суставов.
- Некоторые венерические болезни, сифилис.
- Митральный - характеризуется провисанием створок клапана, которые называются пролапсом. Лечение симптоматическое, направлено на устранение причин возникновения болезни. В особо серьезных случаях требуется хирургическая коррекция.
- Аортальный - в этом случае речь идет о патологии аортального клапана. Дефект более серьезный, часто требующий оперативного вмешательства, в том числе и пересадки клапана.
- Комбинированный - поражение двух и более сердечных клапанов. Диагностика затруднена, поскольку любой из клапанов может быть поврежден. Наиболее частое сочетание - митральный стеноз и недостаточность митрального клапана. Сопровождается тяжелой одышкой и цианозом.
- Сочетанный - один клапан подвергается нескольким нарушениям, например, стенозам и недостаточности. При диагностике определяется, какая патология наиболее опасна - от этого зависит характер лечения и вид оперативного вмешательства.
- Компенсированный - трудная для постановки диагноза патология, поскольку протекает бессимптомно. Нарушения функции одной части сердца в полной мере компенсируются другими. Для постановки диагноза необходима сложнейшая аппаратура и опытный кардиолог.
- постоянные отеки верхних и нижних конечностей;
- одышка при незначительной физической нагрузке;
- синюшность кожи вокруг губ или глаз;
- стремительный набор лишнего веса;
- потливость и головокружение;
- потеря сознания;
- беспричинное повышение или понижение температуры тела;
- зуд и покалывание в руках и ногах;
- боль в области сердца.
- ангиограмма;
- ультразвуковое исследование сердца;
- электрокардиограмма.
Показать всё
Что такое порок сердца
Под термином "порок сердца" понимают любые патологии, которые представляют собой анатомические нарушения структур клапанов, перегородок, сердечной мышцы, крупных сосудов. При таких патологиях сердце не справляется со своими функциями, органы испытывают кислородное голодание, что подвергает их серьезной опасности. Различают два основных типа порока сердца - врожденный и приобретенный.
Стентирование сердца - сколько живут пациенты после операции?
Врожденные пороки
К врожденным порокам относят аномалии в структуре сосудов и самого сердца, которые возникли на этапе внутриутробного развития плода. Они занимают одно из первых мест среди врожденных патологий органов, которые могут привести к летальному исходу.
Зачастую такие пороки не проявляются во внутриутробной фазе развития. Иногда их сложно заметить и в первые годы жизни малыша. Но со временем патология проявляется ухудшением общего самочувствия ребенка.
Во многих случаях ответственность лежит на родителях. Их образ жизни влияет на развития порока сердце у ребенка. К провоцирующим факторам относят:
Различают несколько врожденных пороков сердца:
Наилучшим прогнозом обладают заболевания, которые были выявлены сразу же после рождения или в утробе. Врачи предлагают перед планированием беременности пройти обследование и выявить, насколько будущие родители здоровы, нет ли у них генетических аномалий и врожденных пороков сердца у ближайших родственников.
Если при формировании у плода были обнаружены пороки, то матери во время беременности назначат соответствующую терапию для поддержания деятельность сердца ребенка до рождения.

Порок сердца у детей
Современная диагностика и лечение патологии снижает риск осложнений практически до нуля. Дети с подобными нарушениями растут и развиваются наравне с ровесниками. Далеко не все пороки сердца нуждаются в срочной операции. Иногда применяется выжидательная тактика и наблюдение за здоровьем ребенка, но в этом случае ему будут необходимы особые условия жизни.
Внешние признаки патологии становятся заметны с 3-летнего возраста. Появляется:
Таким детям свойственны сильные переживания, связанные с проблемами в учебе, поскольку они отстают от своих сверстников. Все этапы развития - начало хождения, первые слова - начинаются позже. Со временем ситуация усугубляется появлением лишнего веса, хотя при рождении дети с пороком сердца часто маловесные. Постепенно снижается иммунитет.
Появление приобретенного порока возможно и в подростковом возрасте. Патология возникает как следствие обострения других заболеваний, вызванных инфекционными поражениями.

Синие и белые
Различают синие и белые сердечные пороки. Первые характеризуются забросом в артериальное русло венозной крови. Сердечная мышца перекачивает кровь, обедненную кислородом, в повышенном количестве. Это приводит к ранним проявлениям симптомов сердечной недостаточности.

Заброс венозной крови в русло артерий
Белые пороки не подразумевают смешивания венозной и артериальной крови, не наступает кислородного голодания органов. Характеризуются отсутствием синюшности кожных покровов.
По данным медицинской статистики, люди с пороком сердца нередко живут обычной жизнью, не испытывая неприятных ощущений.
Приобретенные
Приобретенные пороки сердца оказывают воздействие на его клапаны. Спусковым механизмом являются такие серьезные заболевания, как:
Встречаются компенсированные и декомпенсированные пороки. При первых явных симптомах недостаточности кровообращения не наблюдается.
Симптомы порока сердца схожи с другими патологиями и заболеваниями сердца и сосудов. Поэтому диагноз ставится на основе результатов и обследований, которые в обязательном порядке включают ЭХО и электрокардиографии.
Приобретенные пороки сердца:

Дефект митрального клапана
Простые пороки встречаются реже, чем комбинированные. Инфекционные заболевания преследуют пациента годами, вызывая впоследствии дополнительные пороки.
Продолжительность жизни
Прогнозировать, сколько проживет человек с тем или иным пороком сердца, не возьмется даже опытный кардиолог. Продолжительность жизни таких больных зависит от субъективных и объективных факторов. Медицинское обследование помогает определить диагноз патологии, а своевременное назначение лекарственных препаратов и физиопроцедур - улучшить состояние и дальнейший прогноз.
Осложненные формы патологии
Многие виды сердечных пороков неоперабельны или не нуждаются в срочном хирургическом вмешательстве. При данных обстоятельствах необходима медикаментозная поддержка. В случае отсутствия лечения наблюдается прогресс патологии. Единственный исход - летальный. Со временем сердечная мышца отказывается выполнять свои функции, нарушается снабжение организма кровью и питательными веществами.
Не стоит отказываться от операции, только небольшой процент хирургического лечения пороков сердца приводит к смерти пациента. Более 97% прооперированных больных живут нормальной жизнью. Со временем появляются новые технологии, что приводит к увеличению количества положительных исходов даже для людей с более тяжелыми формами пороков сердца.
Самое большое осложнение врожденного порока - это внезапная остановка сердца. Также существует риск инсульта, что может закончиться параличом. Есть вероятность развития тяжелого заболевания почек, печени внутренних органов, что вызывается хроническим кислородным голоданием и нестабильностью кровообращения.
Симптомы и диагностика патологии
Врожденный порок сердца определяется внутриутробно или сразу после рождения ребенка. В этом случае перинатальная диагностика очень важна. Беременных с подозрением на нарушения развития сердца отправляют в роддомы, которые специализируются на сердечных патологиях.
Если болезнь не была замечена сразу, развивается сердечная недостаточность. Она определяется следующими симптомами:
Для точной постановки диагноза проводится ряд диагностических мероприятий:
Кроме инструментальных методов, собирается подробный анамнез, данные о наличии сердечно-сосудистых патологий в роду.
Заключение
Методы лечения индивидуальны в каждом случае. Проводится большое количество исследований и тестов для снижения возможных рисков во время операции. Изучается работа сердца и других органов, реакция организма на медикаменты, которые будут необходимы в послеоперационный период.
Вопрос: сколько живут с пороком сердца, волнует не только тех людей, которым диагностирована сердечная недостаточность, но и их родственников и близких людей. Ведь нередко только помощь врача или близкого человека позволяет прожить полноценную и яркую жизнь с этим неутешительным диагнозом.
Люди с врождённым пороком сердца автоматически включаются в группу риска, к ним с самого рождения оказывается повышенное внимание врачей и родственников. Только при условии постоянного контроля и соблюдения врачебных рекомендаций, человек может прожить долгую и счастливую жизнь. То же касается и больных с развившейся в течении жизни сердечной недостаточною. К этому могут привести самые различные причины:
- гипертоническая болезнь;
- злоупотребление алкоголем и курение сигарет;
- употребление наркотиков;
- ведение малоподвижного образа жизни;
- злоупотребление жирной и острой пищей;
- ожирение;
- неправильно или не вовремя проведенное лечение инфекционных заболеваний.
Из причин, приведших к сердечным патологиям, вытекает вполне логичные выводы о том, что нужно делать, чтобы они не развивались:
- В первую очередь следует отказаться от вредных привычек, опасных для здоровья – употребление наркотиков, алкоголя и курения сигарет.
- Следует регулярно заниматься спортом и вести активный образ жизнь, больше двигаться и ходить пешком.
- Правильное питание, отказ от жирных острых блюд, умеренность в еде.
- Постоянный контроль за своим весом.
- Соблюдение режима дня, на сон должно отводиться не меньше 7-8 часов, при этом рекомендуется ложиться и просыпаться в одно и то же время.
Если же врождённый порок сердца, был диагностирован в раннем детстве, следует также придерживаться ряда рекомендаций:
- Следует регулярно проверять состояние сердца у специалиста кардиолога, на предмет ухудшения состояния и развития патологии.
- Обязательно нужно неукоснительно соблюдать все рекомендации лечащего врача.
- Нельзя допускать появления вредных привычек – курения и употребления алкоголя.
- В течение всей жизни пациент регулярно должен проходить профилактическое лечение и оздоровительные процедуры.
Следует понимать, что врожденный порок сердца или приобретённые патологии сердечных клапанов и мышц, протекают и проявляются сугубо индивидуально, что лишний раз подтверждает необходимость находиться под постоянным контролем кардиолога.

Не существует, какой-то общей схемы лечения или процедур, даже лечебная гимнастика назначается в соответствии с индивидуальными физическими возможностями пациента, его полом, возрастом и формы заболевания. Так что выполнение врачебных рекомендаций позволит значительно повысить шанс прожить долгие годы без симптомов ВПС и тем более без его последствий.
К чему может привести порок сердца
Насколько опасен врождённый прок сердца, любой человек имеет представление. Это разумеется, опасность внезапной остановки сердца и как следствие – смерти.
Однако не только в этом заключается опасность сердечно-сосудистых заболеваний. Порок сердца может привести, например, к инсульту, это кровоизлияние в мозг. Оно может закончиться не только смертью человека, но и к его частичному или полному параличу.
Также на фоне порока сердца, могут развиться различные по тяжести заболевания почек, печени и других внутренних органов. Это вызвано нестабильным кровообращением и хроническим кислородным голоданием.
К счастью современная медицина, способна даже безнадёжный случай привести к почти полному выздоровлению, правда в большинстве случаев не обходится безе хирургической операции. Но после неё человек получает второй шанс, и может прожить ещё долгие годы, если конечно бережно относится к своему организму.
Симптомы и диагностика сердечной патологии
Врождённый порок сердца определяется ещё в роддоме, если не проводилась внутриутробная диагностика. Но, как правило, проблемы с сердцем выявляются ещё до рождения человека. Таким образом, к моменту его появления на свет и родители малыша, и лечащий кардиолог уже готовы к лечебным мероприятиям.

Что же касается приобретенных в течение жизни сердечных патологий, они имеют вполне конкретные симптомы, по ним можно диагностировать сердечную недостаточность:
- Одышка, человек начинает задыхаться даже при не значительной физической нагрузке, подъём на лестничный пролёт или просто ускорение шага при ходьбе.
- Верхние и нижние конечности подвергаются постоянным отёкам.
- Кожа вокруг губ или глаз, там она наиболее тонкая, синюшного цвета. Иногда синеют и сами губы.
- Нередко порок сердца сопровождается стремительным набором излишнего веса.
- Повышенная потливость.
- Человек часто теряет сознание или испытывает головокружение.
- Быстрая утомляемость, человек чувствует постоянную слабость в руках и ногах.
- Температура тела может беспричинно повышаться или наоборот, понижаться.
- В руках и ногах периодически возникает зуд и покалывание.
- Резкая боль в области сердца.
Если симптомы начались с острой боли, и человек потерял сознание, медицинская помощь оказывается немедленно, в такой ситуации счёт времени идёт на секунды. Только своевременная помощь может спасти человеку жизнь, это надо понимать очень чётко.
При диагностике, разумеется, не только симптомы говорят о развитии патологии. Для точного определения заболевания проводится ряд диагностических мероприятий:
- электрокардиограмма;
- ультразвуковое исследование сердца;
- ангеограмма.
Все эти инструментальные исследования проводятся как в спокойном состоянии, так и под определенной нагрузкой.
Кроме того, собирается подробный анамнез, в который входит подробный опрос пациента о его образе жизни, привычках, режиме дня. Также выясняется, были ли в роду пациента родственники с сердечными заболевания, так как предрасположенность к ним, может передаваться по наследству на генетическом уровне.
Методы лечения порока сердца
По результатам лечения назначается лечение. Оно индивидуально в каждом отдельном случае. Чем раньше была определена патология, тем выше вероятность полного выздоровления. В тяжёлых случаях тоже нельзя отчаиваться, ведь наука не стоит на месте, и практически ежегодно разрабатываются новейшие методики лечения порока сердца.
И если ещё несколько лет назад пациент с определенной тяжестью заболевания был обречён на инвалидность, то сегодня ему может быть проведена инновации оная операция способная вылечить его полностью.
Так что живут люди с пороком сердца не только в режиме ожидания ухудшения состояния, но и в надежде на развитие науки, до такой степени, что найдётся методика лечении и их конкретного случая заболевания. Другими словами, с каждым годом процент выздоровевших людей, неуклонно растёт. Много людей после операции вернули себе стопроцентное здоровье.
Одной из таких операций является замена сердечного клапана. На сегодняшний день эта самая распространённая операция на сердце, так как аортальный стеноз, один из самых известных причин порока сердца. Такой диагноз встречается в 80% всех случаев заболевания сердца.

Так как операция довольно сложная и опасная, пациента готовят к ней заранее. Он проходит самые различные исследования и тесты, для того чтобы снизить возможные риски вовремя операции. Изучается не только работа его сердца, но и других органов. Также врачи должны знать реакцию организма на различные медикаменты, применяемые в послеоперационный период. Операция проводится только после полного изучения организма пациента.
Операция не проводится на сердце маленьких детей и подростков, так как их сердце ещё растет, а имплантированный клапан этого делать не может. Клапаны, имплантируемые в сердце, бывают двух видов – биологические или механические.
Биологический клапан, отличаются хорошей приживаемостью, но служат сравнительно не долго, от 10 до 15. После этого клапан необходимо менять.
Механический клапан гораздо долговечнее, но так как является предметом искусственного происхождения, организм пытается его отторгнуть. Для того чтобы этого не произошло, человек должен на протяжении всей жизни принимать ряд медикаментов препятствующих этому.
Какой именно клапан применять следует в том или ином случае, решает врач, ведь существует ряд показателей, учесть которые может только специалист. Пациента ставят в известность обо всех рисках и осложнениях при том, или ином способе операции.
Реабилитационный период и последствие операции по замене клапана
После того как операция по замене клапана проведена, пациент ещё какое-то время находится под наблюдением врача. Реабилитационный период включает в себя постоянный контроль над уровнем жидкостей в организме, пациент проходит курс лечебной физкультуры, приводящей в нормальное состояние его сердце и мышечный тонус.
В дальнейшем, больной, перенёсший операцию по пересадке клапана, вынужден соблюдать ряд обязательных предписаний, для поддержания правильной работы сердца.
В первую очередь человек прекращает курить и употреблять алкоголь. Соблюдает строгую диету, которая, в том числе, снижает употребление соли. Снижается употребление животных и растительных жиров. Рацион питания человека с пересаженным клапаном, включает в себя обилие свежих фруктов и овощей.
Потребление воды строго контролируется - не более 1,5 литра в сутки. Обязательно на протяжении всей жизни человек обязан выполнять ежедневные физические упражнения, предписанные врачом, это укрепляет сердечные мышцы и держит их в тонусе.
С этой же целью предписывается ежедневный пеший моцион, километраж такой прогулки также назначает врач. Человек должен всю оставшуюся жизнь избегать стрессовых ситуаций и беречь свою нервную систему.
Распорядок сна и бодрствования, также главное условие выздоровления. Это также необходимо для укрепления нервной системы организма. На протяжении всей оставшейся жизни, человек будет вынужден принимать препараты, содержащие минеральные соли, поддерживающие нормальную работу сердца, это магний, натрий и цинк. Дозировку и схему применения определяет лечащий врач по индивидуальным показателям.
Заключение и выводы
Сердце - это единственный орган в организме человека, который работает бесперебойно и без остановки на протяжении всей жизни. В связи с этим оно требует наибольшего к себе внимания, особенно если есть предпосылки к нарушению его работы.
Так после 40 лет следует хотя бы раз в пол года проходить обследование у кардиолога, для того чтобы можно было заметить развивающуюся патологию на начальной стадии. И даже если с ним, с сердцем, всё в порядке, обследование может выявить нарушение работы какой-либо другой системы в организме, приводящей в итоге, к осложнению на сердце. Например, частые ангины или ревматизм, могут вызвать заболевание сердца, недаром говорят что ревматизм «хватает за кости, а жалит в сердце». Относитесь к своему организму бережнее, и он прослужит вам долгие годы.
Различные пороки сердца достаточно широко распространены во всех возрастных категориях.
Они приводят к ранним инвалидизациям, снижают качество жизни пациентов.
Поэтому важно знать, что это такое порок сердца, сколько живут с пороком сердца и как его лечить.
Основные определения
Порок сердца представляет собой врожденное или приобретенное морфологическое изменение клапанного аппарата, перегородок между отделами и крупных сосудов, отходящих от них. Видов таких патологий очень много. Основные причинные факторы также различны для каждой группы.
Механизм развития у врожденных и приобретенных пороков схожий. В основе лежит неспособность миокарда обеспечивать адекватный кровоток в связи с анатомическими дефектами. Результатом таких процессов является рефлекторное расширение полостей сердца. Следствием усиленной физической нагрузки является увеличение мышечного слоя камер и сосудов – гипертрофия.
На поздних стадиях порока присоединяются признаки нарушений в большом и малом кругах кровообращения с развитием хронической сердечной недостаточности. Формируется легочная гипертензия. Ее развитие свидетельствует о тяжелом течении заболевания и определяет, сколько живут с пороком сердца.
 В результате воздействия определенных факторов в сердце происходят патологические анатомические изменения клапанного аппарата.
В результате воздействия определенных факторов в сердце происходят патологические анатомические изменения клапанного аппарата.
Приобретенные пороки могут развиваться у здорового человека либо быть следствием хронического заболевания. Основными причинами для их развития считают:
- острую ревматическую лихорадку;
- инфекционный эндокардит;
- болезнь Бехтерева;
- острый инфаркт миокарда;
- ишемическую болезнь;
- старческий возраст при избыточном отложении солей кальция;
- аутоиммунные заболевания (склеродермия, ревматоидный артрит);
- специфическая инфекция (третичный сифилис, туберкулез);
- артериальная гипертензия.
В связи с большим количеством патологий, способных вызывать приобретенный порок, важное значение в диагностическом поиске отдается поиску основной причины развития заболевания. У здоровых лиц внимание уделяется профилактике ревматических атак, инфекционного эндокардита и специфических инфекций. Актуально это в связи с широким возрастным охватом этих патологий.
Классификация
Основу любого приобретенного порока составляют 2 ситуации:
- стеноз – сужение клапанного отверстия, через которое проходит кровь при сокращении сердца;
- недостаточность – укорочение створок клапана.
 Степень регургитации (патологического тока крови в обратном направлении) определяет то, насколько выражен стеноз или недостаточность. Этот показатель обязательно вносится в диагноз.
Степень регургитации (патологического тока крови в обратном направлении) определяет то, насколько выражен стеноз или недостаточность. Этот показатель обязательно вносится в диагноз.
По локализации дефектов выделяют следующие виды пороков:
- Митральные – самые часто диагностируемые.
- Аортальные.
- Трикуспидальные.
Приобретенные пороки по площади поражения разделяются на 3 группы:
- Изолированные - поражение одного клапана.
- Комбинированные. Часто бывают при хронической ревматической болезни сердца (ХРБС). В основе их лежит сочетание стеноза и недостаточности на одном клапане.
- Сочетанные характеризуются множественными поражениями.
Такие классификации необходимы для правильной формулировки диагноза и имеют важное значение при выборе тактики ведения пациента.
Врожденные пороки
 Элементы сердечно-сосудистой системы начинаются формироваться уже на 3 неделе внутриутробной жизни.
Элементы сердечно-сосудистой системы начинаются формироваться уже на 3 неделе внутриутробной жизни.
Если процесс этот нарушается, то формируются врожденные пороки.
Возникать они могут под действием следующих факторов:
- Внешних – радиационное облучение.
- Внутренних со стороны матери и плода:
- фетоплацентарная недостаточность;
- аномалии сосудов плаценты или уменьшение их количества;
- тяжелое течение беременности (токсикозы, обострение хронических процессов);
- перенесенные вирусные инфекции на ранних сроках (коревая краснуха, корь, ветрянка);
- прием некоторых снотворных и седативных препаратов в I триместре;
- злоупотребление алкоголем и наркотиками, курение;
- хромосомные аномалии;
- «семейный» характер кардиальной патологии.
Однако бывают случаи развития детских врожденных пороков при нормально протекающей беременности у здоровой женщины. Поэтому важно своевременно посещать врача и выполнять все его рекомендации, не заниматься самолечением.
У взрослых врожденный порок практически не диагностируется. Обусловлено это тем, что выживаемость больных с ним очень низкая, а хирургическое лечение проводят в раннем возрасте.
Классификация
 Врожденные пороки сердца условно можно разделить на 3 большие группы:
Врожденные пороки сердца условно можно разделить на 3 большие группы:
- Патология с сохраненным легочным кровотоком:
- стеноз устья аорты;
- коарктация аорты.
- Пороки с увеличением легочного кровотока:
- дефект межжелудочковой или межпредсердной перегородки;
- открытый артериальный проток.
- Состояния, сопровождающиеся снижением легочного кровотока:
- триада или тетрада Фалло;
- стеноз устья легочной артерии.
Кроме того, среди врачей бытует выделение «белых» и «синих» пороков по скорости развития акроцианоза. Однако, эта классификация условна, ведь любой порок на последних стадиях вызывает синюшность кожных покровов и слизистых оболочек.
Клиническая картина
Симптоматика у больных с любым сердечным пороком схожая. При небольших дефектах она может не проявляться несколько лет. Пациент предъявляет следующие жалобы на начальных стадиях:
- одышку;
- постоянную слабость;
- для детей характерна задержка развития;
- быстрая утомляемость;
- снижение устойчивости к физическим нагрузкам;
- сердцебиение;
- дискомфорт за грудиной.
По мере прогрессирования порока (дни, недели, месяцы, годы) присоединяются другие симптомы:
- отеки ног, рук, лица;
- кашель, иногда с прожилками крови;
- нарушения сердечного ритма;
- головокружения.
 Тяжелее определить симптоматику у грудничков. Может определяться:
Тяжелее определить симптоматику у грудничков. Может определяться:
- вялость;
- частые срыгивания;
- плохая прибавка веса;
- отказ от груди;
- задержка физического развития.
Родителям нужно более внимательно относиться к малышу, ведь только они могут заподозрить патологии при начальных ее проявлениях.
Диагностика
Врожденные и приобретенные пороки сердца определяются специалистом, который суммирует результаты всех проведенных исследований. К ним относят:
- выявление всех клинических симптомов;
- анамнез жизни и болезни;
- объективный осмотр;
- дополнительные методы обследования.
При общем осмотре обращают на себя внимание такие показатели:
- цвет кожных покровов;
- деформация грудной клетки;
- внешние изменения на кистях;
- повышенная частота дыхательных движений;
- при аускультации сердца выслушиваются различные шумы, патологические тоны, акценты над тем или иным сосудом. Для каждого порока характерна своя картина. Также отмечают тахикардию и неправильное биение сердца при нарушениях ритма.
При проведении анализа крови у больных с врожденным пороком сердца отмечается большое количество красных элементов – эритроцитоз. Анемия появляется при терминальных стадиях приобретенных дефектов.
 Из инструментальных методов диагностики назначают:
Из инструментальных методов диагностики назначают:
- рентгенографию легких;
- катетеризацию полостей сердца;
- ангиографию;
- ЭКГ и его суточное мониторирование.
Именно при проведении УЗИ обнаруживаются дефекты, определяется их вид, размеры, степени стеноза и недостаточности клапанов. Это «золотой» стандарт диагностики пороков сердца.
Варианты терапии
Лечение любого порока всегда состоит из 2 компонентов:
- консервативного;
- оперативного.
Если дефект не имеет больших размеров, отсутствуют признаки поражения сердца и нет клинической симптоматики, то врачи просто наблюдают таких пациентов. При первых признаках прогрессирования заболевания – выполняется оперативное лечение. Живут люди в таких случаях долгое время.
Если у больного имеются жалобы и расширение полостей сердца, то хирургическое вмешательство проводится независимо от величины дефекта. Таким пациентов также в обязательном порядке назначают медикаментозную терапию по поводу сердечной недостаточности и нарушений ритма.
Выживаемость таких больных диктуется своевременным выявлением патологии, ранним ее лечением и профилактикой тяжелых нарушений. Люди живут после операции достаточно долго при правильно подобранной лекарственной поддержке.
 В случаях, когда степень порока выраженная, прогноз неблагоприятный. Обусловлено это большой вероятностью развития жизненно опасных аритмий и внезапной смертью. Эти пациенты часто не доживают до операции, несмотря на активную консервативную терапию.
В случаях, когда степень порока выраженная, прогноз неблагоприятный. Обусловлено это большой вероятностью развития жизненно опасных аритмий и внезапной смертью. Эти пациенты часто не доживают до операции, несмотря на активную консервативную терапию.
Вариантов хирургического вмешательства при врожденных и приобретенных пороках очень много. К ним относят:
- пластику дефектов заплатой;
- протезирование искусственных клапанов;
- иссечение стенозированного отверстия;
- в тяжелых случаях – трансплантация комплекса сердце-легкие.
 Какая именно операция будет проведена, решается кардиохирургом в индивидуальном порядке. Наблюдают пациента после хирургического вмешательства в течение 2–3 лет.
Какая именно операция будет проведена, решается кардиохирургом в индивидуальном порядке. Наблюдают пациента после хирургического вмешательства в течение 2–3 лет.
Однако на вопрос, сколько можно проживать без повторного ухудшения после коррекции порока, ответить не может никто.
Пороков сердца известно много. Их можно и нужно лечить.
Поэтому не откладывайте визит к врачу при подобных симптомах, особенно если это касается ребенка. С учетом уровня современной медицины, прожить пациенты с пороками могут до глубокой старости.






