Заболевание кровеносных сосудов головного мозга. Сосудистые заболевания головного мозга. Как устроено кровоснабжение мозга
Заболевания сосудов головного мозга -одна из наиболее частых причин инвалидности и смерти. Эти тяжелые недуги всегда приковывали внимание врачей, а особенно в наше время, когда увеличилась продолжительность жизни: стало больше людей пожилого и преклонного возраста. В связи с этим возросло и число расстройств мозгового кровообращения.
Какие известны заболевания сосудов головного мозга
Головной мозг нуждается в непрерывном и достаточном притоке кислорода и различных питательных веществ. Доставляет их кровь, идущая по сосудам. При трех широко распространенных заболеваниях - атеросклерозе, гипертонической болезни и ревматизме - кровеносные сосуды головного мозга теряют эластичность, становятся ломкими, узкими. А суженные места сосудов могут закупориться кровяным сгустком - тромбом . Тогда кровь уже не поступит в ту или иную часть мозга, и разовьется инсульт.
Бывает, что тромб заносится кровью в сосуды головного мозга из других сосудов или сердца. Это чаще всего происходит у больных ревматизмом , когда поражены сердечные клапаны. Могут быть и кроноизлияния: из разорвавшегося, потерявшего эластичность сосуда кровь попадает в мозг. Или же сосуд остается целым, на его стенки становятся такими тонкими, что кровь просачивается в мозг. Это, как правило, бывает при высоком кровяном давлении, то есть при гипертонической болезни.
Поражение кровеносных сосудов головного мозга не всегда ведет к инсульту . Столь страшный недуг можно предотвратить, если внимательнее относиться к собственному здоровью. При гипертонической болезни , например, иногда происходят спазмы сосудов, нарушающие нормальное снабжение мозга кровью. В этих случаях у больного возникают головная боль, головокружение, тошнота, рвота; бывает, что слабеют руки, ноги, расстраивается зрение, немеет лицо. Больного следует поскорее уложить в постель, создать ему полный покой, поставить на затылок и икроножные мышцы горчичники. Такова первая самопомощь - до врача.
Если человек не ляжет в постель и не будет соблюдать полного покоя, преходящие мозговые расстройства могут перейти в стойкие; как и при тромбозе или кровоизлиянии, произойдет паралич , чаще всего половины тела, нарушится речь, расстроится зрение. Нередко подобные состояния протекают очень тяжело, угрожают жизни.
Причинами поражений сосудов головного мозга часто оказываются:
— заболевания крови;
— сахарный диабет;
— опухоли;
— гипертония;
— пороки сердца;
— атеросклероз;
— заболевания позвоночника;
Характерными симптомами для сосудистых заболеваний являются:
— регулярные головные боли, мигрени;
— гипертония или, напротив, гипотония;
— обмороки и головокружения;
— нарушение координации движений и равновесия;
— нарушения зрения и слуха;
— проблемы с памятью
— нарушение сна;
— общая слабость и недомогание;
— потеря чувствительности и онемение конечностей.
Наблюдаются и другие заболевания кровеносной системы и сосудов головного мозга . Дело в том, что сосуды, питающие мозг, делятся на внутричерепные (сонные и позвоночные артерии) и внечерепные, называемые также магистральными. У многих больных магистральные сосуды оказываются сильно суженными, ненормально извитыми, иногда закупоренными, и тем не менее инсульт не наступает. Существуют окольные пути, по которым мозг и при этих условиях может получать достаточное количество крови.
Более того, при относительно малом поражении магистральных сосудов не нарушается мозговое кровообращение, люди чувствуют себя вполне здоровыми. Врачи называют это компенсированной стадией сосудистой мозговой недостаточности. В дальнейшем она становится менее стойкой, могут возникать, все чаще повторяясь, преходящие расстройства мозгового кровообращения. Если поражение магистральных сосудов нарастает, то кровоснабжение головного мозга быстро ухудшается, развивается инсульт .
Магистральные сосуды в отличие от внутричерепных доступны хирургическому лечению. Восстановление нормального кровотока достигается удалением тромба, иссечением пораженного участка сосуда и заменой его синтетическим протезом, выпрямлением извитого сосуда. Возможны и другие операции, избавляющие больных от угрозы инсульта.
Современные методы диагностики позволяют распознать нарушения мозгового кровообращения в самом начале его возникновения. А это очень важно, так как своевременно принятые меры избавляют больного от осложнений, появляющихся в ходе развития болезни. Поэтому люди с любыми признаками сосудистых заболеваний должны периодически обследоваться у врача, который не только назначит нужное лечение, но и даст совет, как правильно питаться, каким должен быть распорядок дня.
Профилактика заболеваний сосудов головного мозга
Установлено, что люди, занимающиеся физическим трудом, гораздо реже болеют гипертонической болезнью и атеросклерозом . Но еще реже эти заболевания встречаются у лиц, сочетающих физический труд с умственным. Объясняется это тем, что при смене одной работы другой предоставляется отдых нервным центрам, которые работали раньше,- они быстрее и лучше восстанавливают свою работоспособность. Таким образом, нагрузка на нервные клетки головного мозга становится равномерной, не наступает их переутомления. Да и сердце работает полноценнее; улучшается обмен веществ, клетки и ткани организма полнее усваивают питательные вещества, кислород.
Разгрузкой и отдыхом для нервной и сосудистой систем является ежедневная утренняя зарядка, любые виды спорта, а также последующие водные процедуры: обтирание или душ. Привыкать к прохладной воде следует постепенно; для определения комплекса физических упражнений и водных процедур надо посоветоваться с лечащим врачом.
Одно из необходимых условий профилактики заболеваний сосудов головного мозга -правильный режим дня. Следует в одно и то же время ложиться спать и вставать, стараться, чтобы ночной сон длился не менее 7-8 часов, вовремя и регулярно питаться, но не чрезмерно. Лучше есть помалу, но чаще; поменьше мучных, жирных блюд, сладкого, побольше овощей, ягод, фруктов, молочных продуктов. Никотин и алкоголь - губительнейшие яды для сосудистой и нервной систем. Поэтому надо отказаться от курения и спиртного, особенно лицам, у которых обнаружены пусть даже самые незначительные симптомы сосудистых заболеваний.
На разных стадиях любых сосудистых поражений, а мозговых особенно, большую роль играет правильное трудоустройство человека. Часто перевод на более легкую работу, требующую меньшей затраты сил, способствует укреплению его здоровья. Трудовые рекомендации может дать врач, регулярно наблюдающий за больным. Очень важен врачебный совет перед отпуском.
В последние годы значительно вырос процент смертности от патологических поражений сосудов головного мозга, которые раньше были связаны со старением организма и диагностировались только у людей преклонного возраста (после 60-ти лет). Сегодня симптомы нарушения мозгового кровообращения омолодились. И от инсульта нередко умирают люди моложе 40 лет. Поэтому, важно знать причины и механизм их развития, чтобы , диагностические и лечебные мероприятия давали максимально эффективный результат.
Что такое нарушения мозгового кровообращения (МК)
Сосуды головного мозга имеют своеобразную, совершенную структуру, которая идеально регулирует кровоток, обеспечивая стабильность кровообращения. Они устроены таким образом, что при увеличении поступления крови в коронарные сосуды примерно в 10 раз во время физической активности, количество циркулирующей крови в головном мозгу, при возрастании умственной активности, остается на прежнем уровне. То есть происходит перераспределение кровотока. Часть крови из отделов мозга с меньшей нагрузкой перенаправляется на участки с усиленной мозговой деятельностью.
Однако этот совершенный процесс кровообращения нарушается, если поступающее в головной мозг количество крови не удовлетворяет его потребности в ней. Надо отметить, что ее перераспределение по участкам мозга необходимо не только для его нормальной функциональности. Оно происходит и при возникновении различных патологий, например, (сужения) или обтурации (закрытия). В результате нарушенной саморегуляции происходит замедление скорости движения крови на отдельных участках мозга и их .
Виды нарушений МК
Существуют следующие категории нарушения кровотока в головном мозгу:
- Острые (инсульты), возникающие внезапно с длительным течением, и преходящие, основные симптомы которых (нарушения зрения, потери речи и пр.) длятся не более суток.
- Хронические, вызываемые . Они делятся на два вида: происхождения и вызванные .
Острые нарушения мозгового кровообращения (ОНМК)
Острое нарушение мозгового кровообращения вызывает устойчивые расстройства мозговой деятельности. Оно бывает двух типов: и (его еще называют инфарктом мозга).
Геморрагическое
Этиология
Кровоизлияние (геморрагическое нарушение кровотока) может быть вызвано различными артериальными гипертензиями, врожденными и др.
Патогенез
В результате повышения артериального давления происходит выход плазмы и белков в ней содержащихся, который влечет плазматическое пропитывание стенок сосудов, вызывая их деструкцию. На сосудистых стенках откладывается своеобразное гиалиноподобное специфическое вещество (белок, по своей структуре напоминающий хрящ), что ведет к развитию гиалиноза. Сосуды напоминают стеклянные трубки, теряют свою эластичность и способность удерживать давление крови. Кроме этого, повышается проницаемость сосудистой стенки и кровь свободно может проходить сквозь нее, пропитывая нервные волокна (диапедезное кровотечение). Результатом таких превращение может стать образование микроаневризм и разрыв сосуда с кровоизлиянием и попаданием крови в белое мозговое вещество. Таким образом, кровоизлияние происходит в результате:
- Плазматического пропитывания стенок сосудов белового мозгового вещества или зрительных бугров;
- Диапедезного кровотечения;
- Образования микроаневризм.

Кровоизлияние в остром периоде характеризуется развития гематом при вклинивании и деформации ствола мозга в тенториальное отверстие. При этом мозг набухает, развивается обширный отек. Возникают вторичные кровоизлияния, более мелкие.
Клинические проявления
Обычно возникает днем, в период физической активности. Внезапно начинает сильно болеть голова, возникают тошнотворные позывы. Сознание - спутанное, человек дышит часто и со свистом, возникает , сопровождающаяся гемиплегией (односторонний паралич конечностей) или гемипарезом (ослабление двигательных функций). Утрачиваются основные рефлексы. Взор становится неподвижным (парез), возникает анизокория (зрачки разного размера) или косоглазие расходящегося типа.
Лечение
Лечение нарушения мозгового кровообращения этого типа включает интенсивную терапию, основная цель которой снизить АД, восстановить витальные (автоматическое восприятие внешнего мира) функции, остановить кровотечение и устранить отек головного мозга. При этом используются следующие медикаменты:
- Снижающие - ганлиоблокаторы (Арфонад, Бензогексаний , Пентамин ).
- Для уменьшения проницаемости стенок сосудов и повышения свертываемости крови - Дицинон , витамин С, Викасол , Глюконат кальция .
- Для повышения реологии (текучести) крови - Трентал, Винкатон, Кавинтон, Эуфиллин, Циннаризин.
- Угнетающие фибринолитическую активность - АКК (аминокапроновая кислота ).
- Противоотечное - Лазикс .
- Седативные препараты.
- Для уменьшения внутричерепного давления назначается спинномозговая пункция.
- Все препараты вводятся в виде инъекций.
Ишемическое
Этиология

ишемическое НМК из-за атеросклеротической бляшки
Нарушение кровообращения ишемическое чаще всего вызывается атеросклерозом. Его развитие может спровоцировать сильное волнение (стресс и т.п.) или чрезмерная физическая нагрузка. Может возникать во время ночного сна или сразу после пробуждения. Часто сопровождает предынфарктное состояние или .
Симптомы
Могут возникать внезапно или нарастать постепенно. Они проявляются в виде головных болей, гемипареза на стороне противоположной очагу поражения. Нарушение координации движения, а также зрительные и речевые расстройства.
Патогенез
Ишемическое нарушение возникает, когда на отдельный участок головного мозга поступает недостаточное количество крови. При этом возникает очаг гипоксии, в котором развиваются некротические образования. Этот процесс сопровождается нарушением основных мозговых функций.
Терапия
В лечении используются инъекции лекарственных препаратов для восстановления нормального функционирования сердечно-сосудистой системы. К ним относятся: Коргликон, Строфантин, Сульфокамфокаин, Реополиклюкин, Кардиамин. Внутричерепное давление снижается Маннитолом или Лазиксом .
Преходящее нарушение мозгового кровообращения

Преходящее нарушение мозгового кровообращения (ПНМК) возникает на фоне артериальной гипертензии или атеросклероза. Иногда причиной ее развития становится их сочетание. Основные симптомы ПНМК проявляются в следующем:
- Если очаг патологии расположен в бассейне каротидных сосудов, у больного немеет половина туловища (с противоположной очагу стороны) и часть лица вокруг губ, возможен паралич или кратковременный парез конечностей. Нарушается речь, может возникнуть эпилептический припадок.
- При нарушении кровообращения у больного слабеют ноги и руки, ему трудно глотать и произносить звуки, возникает фотопсия (появление в глазах светящихся точек, искр и т.п.) или диплопия (раздвоение видимых предметов). Он теряет ориентацию, у него возникают провалы в памяти.
- Признаки нарушения мозгового кровообращения на фоне гипертонии проявляются в следующем: начинает сильно болеть голова и глазные яблоки, человек испытывает сонливость, у него возникает заложенность ушей (как в самолете во время взлета или посадки) и тошнотворные позывы. Лицо краснеет, усиливается потоотделение. В отличие от инсультов все эти симптомы проходят в течение суток. За это они получили название .
Лечение ПНМК осуществляется гипотензивными, тонизирующими и кардиотоническими средствами. Используются спазмолитики, и . Назначаются следующие лекарства:
Дибазол, Трентал, Клофелин, Винкамин, Эуфиллин, Циннаризин, Кавинтон, Фурасемид , бета-адреноблокаторы. В качестве тонизирующих - спиртовые настойки женьшеня и лимонника китайского.
Хронические нарушения мозгового кровообращения
Хроническое нарушение мозгового кровообращения (ХНМК) в отличие от острых форм развивается постепенно. При этом различают три стадии заболевания:
- На первой стадии симптомы носят расплывчатый характер. Они больше напоминают синдром хронической усталости. Человек быстро утомляется, у него нарушается сон, часто болит и кружится голова. Он становится вспыльчивым и рассеянным. У него часто меняется настроение. Он забывает некоторые малозначительные моменты.
- На второй стадии хроническое нарушение мозгового кровообращения сопровождается значительным ухудшением памяти , развиваются небольшие нарушения двигательных функций, вызывающие шаткость походки. В голове возникает постоянный шум. Человек плохо воспринимает информацию, с трудом концентрируя на ней свое внимание. Он постепенно деградирует, как личность. Становится раздражительным и не уверенным в себе, теряет интеллект, неадекватно реагирует на критику, часто впадает в депрессию. У него постоянно кружится и болит голова. Ему всегда хочется спать. Работоспособность - снижена. Он плохо адаптируется в социальном плане.
- На третьей стадии все симптомы усиливаются. Деградация личности переходит в , страдает память. Выйдя из дома один, такой человек никогда не найдет дороги обратно. Двигательные функции нарушены. Это проявляется в треморе рук, скованности движений. Заметно нарушение речи, раскоординированность движений.

Нарушение мозгового кровообращения опасно тем, что если лечение не проведено на ранних стадиях, погибают нейроны - основные единицы структуры мозга, воскресить которую невозможно. Поэтому так важна диагностика заболевания на ранних стадиях. В нее входят:
- Выявление заболеваний сосудов, способствующих развитию нарушений мозгового кровообращения.
- Постановка диагноза на основании жалоб пациента.
- Проведение нейропсихологического обследования по шкале MMSE. Оно позволяет обнаружить когнитивные нарушения методом тестирования. Об отсутствии нарушений свидетельствуют 30 баллов, набранных пациентом.
- Дуплексное сканирование с целью выявления поражений сосудов головного мозга атеросклерозом и прочими заболеваниями.
- Магниторезонансная томография, позволяющая выявить в мозге небольшие гиподенсивные (с патологическими изменениями) очаги.
- Клинические анализы крови: общий анализ крови, липидный спектр, коагулограмма, глюкоза.
Этиология
Основные причины нарушения мозгового кровообращения следующие:
- Возраст. В основном они возникают у людей, которые шагнули в пятый десяток лет.
- Генетическая предрасположенность.
- Черепно-мозговые травмы.
- Излишний вес. Тучные люди нередко страдают гиперхолестеринемией.
- Гиподинамия и повышенная эмоциональность (стресс и т.п.).
- Вредные привычки.
- Заболевания: сахарный диабет (инсулинозависимый) и атеросклероз.
- Гипертония. Повышенное давление - самая распространенная причина возникновения инсультов.
- В старости к нарушениям кровотока в головном мозге могут привести:
- мерцательная ,
- различные заболевания кроветворных органов и крови,
- хронический ,
Лечение
 При хроническом нарушении кровотока в головном мозге все лечебные мероприятия направлены на то, чтобы защитить нейроны головного мозга
от гибели в результате гипоксии, стимулировать метаболизм на уровне нейронов, нормализовать ток крови в тканях мозга. Лекарственные средства для каждого больного подбираются индивидуально. Принимать их следует в строго указанной дозировке, постоянно контролируя АД.
При хроническом нарушении кровотока в головном мозге все лечебные мероприятия направлены на то, чтобы защитить нейроны головного мозга
от гибели в результате гипоксии, стимулировать метаболизм на уровне нейронов, нормализовать ток крови в тканях мозга. Лекарственные средства для каждого больного подбираются индивидуально. Принимать их следует в строго указанной дозировке, постоянно контролируя АД.
Кроме этого, при нарушениях мозгового кровообращения, сопровождающихся проявлениями неврологического характера, используются антиоксиданты, вазодилататоры, препараты, повышающие микроциркуляцию крови, седативные средства и поливитамины.
Лечить хроническое нарушение мозгового кровообращения можно и средствами народной медицины, используя различные сборы и фиточаи. Особенно полезен настой цветков боярышника и сбор, в состав которого входит ромашка аптечная, сушеница болотная и пустырник. Но они должны использоваться в качестве дополнительного лечебного курса, усиливающего основную медикаментозную терапию.
Людям с повышенным весом, которые входят в группу риска по развитию атеросклероза из-за , необходимо обратить свое внимание на питание. Для них существуют специальные диеты, узнать о которых можно у врача-диетолога, который следит за организацией питания больных, пребывающих на лечении в стационаре любой больницы. К диетическим продуктам относятся все, имеющие растительное происхождение, морепродукты и рыба. А вот продукты из молока, наоборот, должны быть с низким содержанием жира.
Если холестеринемия значительная, и диета не дает необходимых результатов, назначаются лекарственные средства, входящие в группу : Липримар , Аторвакар, Вабарин, Торвакард, Симватин . При большой степени сужения просвета между стенками сонных артерий (более 70%) требуется проведение каротидной (хирургической операции), которая выполняется только в специализированных клиниках. При стенозе менее 60% достаточно консервативного лечения.
Реабилитация после острого нарушения мозгового кровообращения
Лекарственная терапия может остановить течение болезни. Но вернуть возможность двигаться она не в силах. Помочь в этом могут только специальные гимнастические упражнения. Надо быть готовым к тому, что этот процесс достаточно длительный и запастись терпением. Родственники больного должны научиться выполнять массаж и упражнения лечебной гимнастики, так как именно им придется делать их ему на протяжении полугода и больше.
В основе ранней реабилитации после динамического нарушения мозгового кровообращения с целью полного восстановления двигательных функций показана кинезотерапия. Особенно она необходима в восстановлении моторики, так как способствует созданию новой модели иерархии нервной системы для осуществления физиологического контроля двигательных функций организма. В кинезотерапии используются следующие методики:
- Гимнастика «Баланс», направленная на восстановление координации движений;
- Система рефлекторных упражнений Фельденкрайза.
- Система Войта, направленная на восстановление двигательной активности методом стимулирования рефлексов;
- Микрокенизотерапия.
Пассивная гимнастика «Баланс» назначается каждому больному с нарушениями мозгового кровообращения, как только к нему вернется сознание. Обычно выполнять ее пациенту помогают родственники. Она включает разминание пальцев рук и ног, сгибание и разгибание конечностей. Упражнения начинают выполнять с нижних отделов конечностей, постепенно передвигаясь вверх. В комплекс также входит разминание головы и шейных отделов. Перед началом выполнения упражнений и заканчивать гимнастику следует легкими массирующими движениями. Обязательно надо контролировать состояние больного. Гимнастика не должна вызывать его переутомления. Самостоятельно пациент может выполнять упражнения для глаз (зажмуривание, вращение, фиксация взгляда в одной точке и некоторые другие). Постепенно, с улучшением общего состояния больного нагрузку увеличивают. Для каждого больного подбирается индивидуальная методика восстановления, с учетом особенностей течения заболевания.
Фото: базовые упражнения пассивной гимнастики

Метод Фельденкрайза - это терапия, мягко воздействующая на нервную систему человека. Она способствует полному восстановлению умственных способностей, двигательной активности и чувственности. В нее входят упражнения, требующие плавности движения при выполнении. Пациент должен сосредоточиться на их координации, делать каждое движение осмысленно (осознанно). Эта методика заставляет отвлечь внимание от существующей проблемы со здоровьем и сконцентрировать его на новых достижениях. В результате, мозг начинает «вспоминать» прежние стереотипы и возвращается к ним. Пациент постоянно изучает свое тело и его возможности. Это позволяет найти быстрые способы заставить его двигаться.
Методика основывается на трех принципах:
- Все упражнения должны быть легкими для освоения и запоминания.
- Каждое упражнение надо выполнять плавно, без перенапряжения мышц.
- Выполняя упражнение, больной человек должен получать удовольствие от движения.
Но самое главное, никогда нельзя разделять свои достижения на высокие и низкие.
Дополнительные реабилитационные меры
Широко практикуется выполнение дыхательной гимнастики, которая не только нормализует кровообращение, но и снимает возникающее под воздействием гимнастической и массажной нагрузки напряжение мышц. Кроме этого, она регулирует дыхательный процесс после выполнения лечебной гимнастики и дает расслабляющий эффект.
При нарушениях мозгового кровообращения больному предписан постельный режим в течение длительного времени. Это может привести к различным осложнениям, например, нарушению естественной вентиляции легких, появлению пролежней и контрактур (в суставе ограничивается подвижность). Профилактика пролежней заключается в частой смене положения больного. Его рекомендуется переворачивать на живот. Стопы при этом свисают, голени расположены на мягких подушках, под коленками - диски из ваты, обшитые марлей.
- Телу больного придавать специальное положение. В первые дни его переводят из одной позы в другую ухаживающие за ним родственники. Делается это через каждые два или три часа. После стабилизации артериального давления и улучшения общего состояния пациента учат делать это самостоятельно. Раннее усаживание больного в постель (если позволяет самочувствие) не даст развиться контрактурам.
- Делать массаж, необходимый для поддержания тонуса мышц в норме. Первые дни он включает легкие поглаживания (при повышенном тонусе) или разминание (если тонус мышц снижен) и длится всего несколько минут. В дальнейшем массажные движения усиливаются. Разрешается использовать растирания. Увеличивается и продолжительность массажных процедур. К концу первого полугодия они могут выполняться в течение часа.
- Выполнять упражнения ЛФК, которые кроме всего прочего эффективно борются с синкинезиями (непроизвольными сокращениями мышц).
- Хороший эффект дает вибростимуляция парализованных частей тела с частотой колебаний от 10 до 100 Гц. В зависимости от состояния больного продолжительность этой процедуры может варьировать в пределах от 2 до 10 минут. Рекомендовано проводить не более 15 процедур.

При нарушениях мозгового кровообращения применяют также альтернативные методы лечения:
- Рефлексотерапию, включающую:
- Лечение запахами (ароматерапия);
- классический вариант иглорефлексотерапии;
- иглоукалывания в рефлекторные точки, расположенные на ушных раковинах (ауриколотерапия);
- иглоукалывание биологически активных точек на кистях рук (су-Джек);
- Хвойные ванны с добавлением морской соли;
- Кислородные ванны.
Видео: реабилитация после инсульта, программа “Жить здорово!”
Подробнее о комплексной реабилитации после инсультов и ишемических атак .
Последствия НМК
Острое нарушение мозгового кровообращения имеет тяжелые последствия. В 30 случаях из ста человек, перенесший это заболевание, становится полностью беспомощным.
- Он не может самостоятельно кушать, выполнять гигиенические процедуры, одеваться и т.д. У таких людей полностью нарушена способность мыслить. Они теряют счет времени и совершенно не ориентируются в пространстве.
- У кого-то сохраняется способность двигаться. Но немало людей, которые после нарушения мозгового кровообращения навсегда остаются прикованными к постели. Многие из них сохраняют ясный ум, понимают, что происходит вокруг них, но лишены речи и не могут передать словами свои желания и выразить чувства.

Инвалидность - печальный итог острого и во многих случаях хронического нарушения мозгового кровообращения. Около 20% острых нарушений мозгового кровообращения заканчиваются смертельным исходом.
Но есть возможность оградить себя от этого тяжелого заболевания, независимого от того, к какому разряду классификации оно относится. Хотя многие люди пренебрегают ею. Это - внимательное отношение к своему здоровью и всем изменениям, происходящим в организме.
- Согласитесь, что у здорового человека не должно возникать головных болей. А если вдруг закружилась голова, значит, возникло какое-то отклонение в функционировании систем, отвечающих за этот орган.
- Свидетельством неполадок в организме служит повышенная температура. А ведь многие ходят на работу, когда она составляет 37°С, считая ее нормальной.
- Возникает кратковременное ? Большинство людей растирает их, не задаваясь вопросом: а почему это происходит?
Между тем, это - спутники первых незначительных изменений в системе кровотока. Нередко острому нарушению мозгового кровообращения предшествует транзиторное. Но так как его симптомы проходят в течение суток, далеко не каждый человек торопиться на прием к врачу, чтобы пройти обследование и получить необходимое медикаментозное лечение.
Сегодня на вооружение медиков имеется эффективные препараты - . Они буквально творят чудеса, растворяя тромбы и восстанавливая мозговое кровообращение. Однако есть одно «но». Для достижения максимального эффекта они должны быть введены больному в течение трех часов, после появления первых симптомов инсульта. К сожалению, в большинстве случаев обращение за медицинской помощью осуществляется слишком поздно, когда заболевание перешло в тяжелую стадию и использование тромболитиков уже бесполезно.
Видео: кровоснабжение мозга и последствия инсульта
Поражение сосудов головного мозга – распространенная проблема, с которой сталкиваются не только пожилые, но и люди трудоспособного возраста. Сосудистые заболевания головы отличаются высоким процентом летальных исходов: по некоторым данным, на них приходится до 14% от общей смертности. В нашей стране смерть от инсультов мозга наступает в 2-3 раза чаще, чем от инфарктов миокарда.
По статистике, от нарушений кровоснабжения мозга в той или иной мере страдает до 75% населения. Медики связывают такое положение дел с современным образом жизни – гиподинамией и обилием нездоровой пищи. Многие сосудистые заболевания головного мозга в начальной стадии развития не имеют выраженных симптомов. Нередко появившиеся признаки люди связывают с усталостью, стрессом, переменой погоды, поэтому не спешат на прием к врачу.
К числу наиболее часто встречающихся патологий сосудов головного мозга можно отнести:
- аневризму;
- атеросклероз;
- инсульт;
- мигрень;
- дисциркуляторную энцефалопатию;
- мальформацию.
Аневризма сосудов головного мозга
Это одна из самых опасных болезней, при которой в любой момент может произойти разрыв утратившего эластичность сосуда и, как следствие, сильное кровоизлияние в подпаутинную область или в мозговое вещество. Аневризма представляет собой выпячивание сосудистой стенки (чаще артериальной) из-за ее растяжения или истончения. Главная причина заболевания – врожденный или приобретенный дефект стенки артерии (реже вены). Аневризма может себя никак не проявлять до момента разрыва, что и представляет особую опасность. В случае разрыва человека спасти в большинстве случаев не удается, поэтому важно диагностировать болезнь как можно раньше. Проявления патологии, как правило, появляются не сразу и нарастают постепенно.
Основные из них:
- головные боли;
- слабость;
- тошнота и позывы к рвоте;
- боязнь шума и света;
- нарушения слуха и речи;
- онемение, покалывания в каком-либо участке;
- парезы;
- мелькание мушек перед глазами, нечеткость изображения, птоз, косоглазие.
При появлении подобных симптомов нужно немедленно обратиться к терапевту. Если будет диагностирована аневризма сосуда головного мозга, врач, скорее всего, назначит хирургическое лечение. Операция заключается в укреплении сосуда в месте его поражения и блокировке шейки аневризмы. Иногда обходятся без хирургического вмешательства. Пациент постоянно наблюдается у врача и принимает лекарственные препараты, но в этом случае риск разрыва сохраняется.
Это заболевание характеризуется образованием в артериях головного мозга холестериновых бляшек, которые сужают или полностью перекрывают просвет сосудов, что приводит к кислородному голоданию. Симптоматика появляется не сразу и выражена она неярко, поэтому к врачу обращаются слишком поздно, когда болезнь уже запущена: сформировались тромбы, произошел некроз участков коры головного мозга, образовались рубцы или кисты, деятельность мозга нарушена.
Как правило, атеросклероз развивается на фоне высокого уровня холестерина в крови, артериальной гипертензии и других хронических заболеваний. Чаще им страдают пожилые люди.
Заподозрить развитие атеросклероза можно по следующим признакам:
- головные боли;
- тревожность;
- шум в ушах;
- раздражительность;
- снижение концентрации внимания;
- нарушения сна;
- подавленность;
- обмороки;
- снижение умственной работоспособности и интеллекта в целом.
При атеросклерозе назначают препараты, которые понижают уровень холестерина, расширяют сосуды, улучшают работу мозга.
Большое внимание медики уделяют профилактике. Рекомендуется вести здоровый образ жизни, питаться правильно, отказаться от вредных пристрастий (курения, употребления алкоголя), больше двигаться.

Инсульт
Инсульт – распространенное заболевание, приводящее к инвалидности и смерти. Характеризуется острым нарушением кровообращения в головном мозге. Выделяют два вида инсультов – ишемический и геморрагический. В первом случае происходит закупорка или сужение артерии, питающей головной мозг, во втором – разрыв сосуда и кровоизлияние в мозг.
Ишемический инсульт более распространен (до 80% всех случаев) и поражает в основном людей старше 60 лет. Обычно возникает на фоне таких заболеваний, как инфаркт миокарда, сахарный диабет, нарушение сердечного ритма, ревматические пороки сердца. Его развитию способствуют патологии артерий и нарушения текучести крови.
Геморрагический инсульт встречается реже, но он более опасен. В основном наблюдается у лиц 45-60 лет. Обычно развивается у людей, страдающих артериальной гипертензией и/или атеросклерозом. Гипертония считается самой частой причиной геморрагического инсульта (до 85% случаев), реже он связан с атеросклерозом, воспалением сосудов мозга, заболеваниями крови, интоксикацией.
Проявления инсульта включают общемозговую и очаговую неврологическую симптоматику.
К общемозговым признакам относятся:
- сонливость или, наоборот, повышенное возбуждение;
- кратковременная потеря сознания;
- ощущение оглушенности;
- сильная головная боль, сопровождающаяся тошнотой (рвотой);
- головокружение;
- потеря ориентации в пространстве и времени;
- потливость;
- сухость во рту;
- сердцебиение.
Очаговые признаки зависят от того, какая часть мозга поражена. Если пострадал участок, отвечающий за движение, появляется слабость, потеря чувствительности или паралич конечностей с правой или левой стороны. Возникают нарушения речи, снижается зрение в одном глазу, походка становится шаткой, человек теряет равновесие.
При появлении признаков нарушения мозгового кровообращения нужно немедленно вызвать скорую помощь – при инсульте дорога каждая минута.

Мигрень характеризуется периодически возникающими приступами сильных головных болей. Их появление обусловлено спазмом мелких сосудов головы . Приступ может длиться от 30 минут до нескольких суток и его невозможно снять обычными обезболивающими препаратами. Головная боль при мигрени, как правило, локализуется с одной стороны головы, сопровождается тошнотой и рвотой, светобоязнью и непереносимостью шума.
Для лечения разработаны специальные препараты, которые подбираются индивидуально. В некоторых случаях для устранения боли принимают сразу несколько лекарственных средств.
Приступ мигрени быстрее пройдет, если лежать не двигаясь в полной тишине и темноте.

Локализация головной боли при мигрени
Дисциркуляторная энцефалопатия
Дисциркуляторная энцефалопатия – это хроническая недостаточность кровообращения в головном мозге и связанные с этим изменения. Основные причины развития заболевания – артериальная гипертензия и атеросклероз. Энцефалопатия может быть связана с остеохондрозом, если деформированные позвоночные диски сдавливают артерии, отвечающие за кровоснабжение мозга.
Основные симптомы болезни – неврологические. Обычно они связаны с эмоционально-личностными нарушениями, которые характерны для дисциркуляторной энцефалопатии. В начале болезни человек становится раздражительным, испытывает слабость, плохо спит. Иногда развивается депрессия. В дальнейшем появляется такая черты личности, как эгоцентризм, больной возбуждается без причины, ведет себя неадекватно. Затем повышенная возбудимость сменяется апатией. Кроме этого, человека мучают частые головные боли, может нарушиться речь.
Если болезнь не лечить, могут развиться необратимые процессы в организме. Дисциркуляторная энцефалопатия может спровоцировать возникновение тяжелых заболеваний головного мозга, таких как инсульт и эпилепсия. Если вовремя обнаружить патологию и начать лечение, можно предотвратить прогрессирование и появление тяжелой симптоматики.

Повышение внутричерепного давления, как правило, свидетельствует о наличии серьезного заболевания. Это может быть гематома головного мозга или быстро растущая опухоль. Основные признаки повышенного внутричерепного давления:
- ночные и утренние головные боли;
- синюшность кожи лица;
- отчетливая сосудистая сетка;
- тошнота и рвота по утрам;
- повышенное артериальное давление;
- метеочувствительность.
Перед тем как начать лечение, выясняют причину внутричерепной гипертензии и принимают меры по ее устранению. Обычно больным назначают специальную диету, лекарственные препараты и комплекс специальных упражнений. В тяжелых случаях показано оперативное вмешательство.

Мальформация
Это врожденное заболевание, характеризующееся патологией отдельных участков сосудистой системы, а именно нарушением анатомического строения кровеносной системы из-за неправильного соединения сосудов. Среди возможных причин развития патологии медики выделяют генетическую предрасположенность, травмы плода при вынашивании.
Проявления болезни связаны с нарушением поступления в ткани мозга кислорода и питания и сдавлением мозга. Симптоматика тем выраженнее, чем значительнее отклонения от нормы.
Лечение мальформации – хирургическое, и заключается оно в удалении патологического участка или его эмболизации (прекращении в нем кровообращения путем закупоривания).

Преходящие нарушения кровообращения в головном мозге
Преходящие нарушения возникают неожиданно, и неврологические расстройства, которые они вызывают, быстро проходят. Основные причины таких расстройств – это мелкие кровоизлияния, сужение магистрального сосуда, начинающийся тромбоз, микроэмболии, при этом кровоток может быть восстановлен.
Симптоматика зависит от продолжительности расстройств и их локализации. Проявления нарушений могут присутствовать несколько минут или несколько часов, затем происходит полное восстановление функций.
Признаки преходящих нарушений мозгового кровообращения зависят от того, в каких сосудах они произошли:
- в сонной артерии – тошнота, головокружения, забывчивость;
- во внутренней сонной артерии, где от нее отходит глазничная – снижение зрения, слепота глаза;
- в вертебрально-базилярной области – шум в ушах, головокружения, нарушение равновесия в покое, непроизвольные движения глазными яблоками.
При преходящих нарушениях кровообращения необходимо исследование магистральных сосудов головы и шеи. Возможно, потребуется хирургическое вмешательство.
Заключение
Сосудистые заболевания мозга легче предотвратить, чем лечить, поэтому важно прислушиваться к организму, не игнорировать изменения в самочувствии и сразу обращаться к врачу. Сосудистые патологии лучше поддаются лечению на ранних стадиях, а если упустить время, начнутся необратимые процессы.
Слово "аневризма" происходит от латинского "aneurysma", что означает расширение. Аневризма - это абнормальное локальное расширение стенки кровеносного сосуда, обычно - артерии из-за дефекта, заболевания или травмы.
Аневризма могут быть истинными и ложными. Ложная аневризма - это полость, заполненная кровяным сгустком. Различают два вида истинных внутричерепных аневризм: мешотчатые и фузиформные (веретенообразные).
Типы аневризм головного мозга
Частыми причинами внутричерепных аневризм являются гемодинамически индуцированные или дегенеративные повреждения сосудов, атеросклероз (обычно приводящий к формированию фузиформных аневризм), сопутствующая васкулопатия (например, фибромускулярная дисплазия). Редкими причинами являются травма, инфекция, некоторые вещества и опухоли (первичные или метастатические).
Мешотчатые аневризмы это округлые, похожие на ягоду выпячивания, которые как правило, развиваются в месте бифуркации (развилки) артерии, чаще всего в области артериального круга мозга (Виллизиев круг). Это истинные аневризмы, то есть дилатация сосудистой стенки происходит из-за слабости всех ее слоев.
Нормальная стенка артерии состоит из трех слоев: интима (представлена эндотелием - самый внутренний слой); медиа, которая состоит из гладкой мускулатуры и адвентиция, - самый наружный слой, состоящий из соединительной ткани. Аневризматический мешок сам по себе обычно состоит только из двух слоев - интимы и адвентиции. Интима обычно нормальная, тем не менее, можно обнаружить субинтимальную клеточную пролифирацию. Внутренняя эластическая мембрана обычно истончена или полностью отсутствует, и медиа заканчивается в том месте, где образуется шейка аневризматического мешка в непосредственной близости от несущего сосуда.
Этиология
Большинство мешотчатых внутричерепных аневризм ранее представлялись результатом постепенного выпячивания в области врожденного дефекта сосудистой стенки, которое развивается в течение жизни.
Текущие исследования обнаружили доказательства врожденных, приобретенных и наследственных дефектов артериальной стенки. Несмотря на существование генетических синдромов, сопровождающихся образованием аневризм, большинство из них, скорее всего, развиваются из-за гемодинамических и дегенеративных повреждений сосудистой стенки. Распространенность, рост, наличие тромбов в полостях и даже разрыв аневризм могут быть объяснены с помощью гемодинамической теории.
Менее частыми причинами мешотчатых аневризм являются травма, опухоли, наркотики (кокаин).
Распространенность
Истинная распространенность внутричерепных аневризм неизвестны, однако считается, что составляет 1 - 6 % от всей популяции. Опубликованные данные варьируют в зависимости от того, что считают аневризмой и в зависимости от того, на каком материале были выполнены исследования (данные аутопсий или ангиографические данные). В одном исследовании среди пациентов, которым была проведена ангиография, случайные аневризмы были найдены в 5.6% of cases, а в другом - в 1% пациентов, которым проводилась панангиография по поводу субарахноидального кровоизлияния. Семейный анамнез носительства интракраниальных аневризм также был описан.
Сопутствующие заболевания
Врожденные аномалии интракраниальных сосудов, такие как фенестрация вертебро-базилярного сочленения или наличие персистирующей тройничной артерии сочетаются с повышенной встречаемостью мешотчатых аневризм. Аневризмы в сочетании с фенестрацией были обнаружены как на стороне фенестрации, так и на противоположной.
Васкулопатии, такие как фибромускулярная дисплазия, заболевания соединительной ткани и спонтанная расслойка артерий также сочетаются с повышенным риском образования аневризм.
Заболевания, при которых существует повышенный риск аневризм головного мозга:
- Поликистоз почек
- Коарктация аорты
- Аномальные сосуды
- Фибромускулярная дисплазия
- Заболевания соединительной ткани (синдром Марфана, синдром Элерса - Данло)
- Наличие сосудистых мальформаций и фистул в других органах
Множественность
Множественные внутричерепные аневризмы встречаются в 10 - 30%. Около 75% пациентов с множественными аневризмами имеют две аневризмы, 15% - три и 10% - более трех. Множественные аневризма чаще встречаются у женщин. Соотношение мужчин и женщин при множественных аневризмах составляет 5:1, а при наличии трех и более аневризм - 11:1.
Множественные аневризма также встречаются при васкулопатиях.
Множественные аневризмы могут быть билатерально симметричными (зеркальные аневризмы) или локализоваться симметрично на разных сосудах. На одной артерии может находиться несколько аневризм.

Возраст начала заболевания
Аневризмы обычно проявляются симптоматически у людей в возрасте 40-60 лет, с пиком заболеваемости САК (субарахноидальными кровоизлияниями) в возрасте 55-60 лет. У детей внутричерепные аневризмы - редкость и насчитывают не более 2% всех случаев. Аневризмы в педиатрии чаще всего встречаются после травм или перенесенных микозов, и несколько чаще у мальчиков. Аневризмы, обнаруживаемые в детском возрасте также несколько крупнее, чем аневризмы, обнаруживаемые у взрослых, их средний диаметр составляет 17 мм.
Локализация и клинические признаки аневризм
Аневризмы чаще развиваются в области бифуркаций основных артерий мозга. Большинство мешотчатых аневризм встречаются в области Виллизиева круга или бифуркации средней мозговой артерии (СМА).
Аневризмы передних отделов Виллизиева круга: Примерно 86.5% всех внутричерепных аневризм встречаются в этом отделе артериального круга. Частые локализации аневризм включают переднюю соединительную артерию (ПСА)-30%, внутреннюю сонную артерию the internal carotid artery (ВСА) в области отхождения задней соединительной артерии (25%), и область бифуркации СМА (20%). Аневризма бифуркации ВСА наблюдается в 7.5%, а перикаллезной/каллезомаргинальной артерии в 4%.
Аневризмы задних отделов Виллизиева круга: составляют около10% всех аневризм головного мозга. 7% составляют аневризмы бифуркации основной артерии, и оставшиеся 3% - аневризма задней нижней мозжечковой артерии (ЗНМА) в области ее отхождения от позвоночной артерии (ПА).
Более редкие локализации аневризм: составляют 3.5% всех аневризм. Сюда относят аневризмы верхней мозжечковой артерии и передней нижней мозжечковой артерии в месте их отхождения от основной артерии. Мешотчатые аневризмы этих локализаций достаточно редки.
Клинические признаки
Большинство аневризм не вызывают клинических симптомов до из разрыва, который сопряжен с высоким риском летального исхода.
Субарахноидальное кровоизлияние
Наиболее частым осложнением течения аневризм является нетравматическое субарахноидальное кровоизлияние (САК). В России 80-90% нетравматических САК происходят вследствие разрыва внутричерепных аневризм. Другие 5% ассоциированы с АВМ (артерио-венозными мальформациями) или опухолями и оставшиеся 5-15% - идиопатические.
В момент разрывая аневризмы пациент обычно испытывает резкую сильную головную боль, которую часто сравнивает с ударом. Наличие менингеального синдрома подтверждает возможный диагноз САК. Субгиалоидные кровоизлияния, часто двухсторонние, которые локализуются между сетчаткой и стекловидным телом, могут наблюдаться в 25% случаев.
 Наиболее широко используемая шкала для оценки степени тяжести клинических симптомов кровоизлияния - это шкала Ханта-Хесса, которая также коррелирует с исходом заболевания.
Наиболее широко используемая шкала для оценки степени тяжести клинических симптомов кровоизлияния - это шкала Ханта-Хесса, которая также коррелирует с исходом заболевания.
Клинические симптомы аневризм, не ассоциированные с кровоизлияниями достаточно редки. Некоторые внутричерепные аневризма сопровождаются нейропатиями черепных нервов. Наиболее яркий пример - нейропатия III черепного нерва (глазодвигательного) при аневризмах задней соединительной артерии. Другие, более редкие симптомы - нарушения полей зрения при офтальмических аневризмах ВСА, вызывающих компрессию зрительных нервов, припадки, головная боль, транзиторные ишемические атаки вследствие вторичной эмболии (обычно встречаются при гигантских, частично тромбированных аневризмах СМА). Так называемые гигантские аневризмы (диаметром >2.5 см) более часто проявляются различными неврологическими симптомами из-за оказываемого ими масс-эффекта.
Диагностика аневризм
Три основных методики используются, чтобы определить размер, локализацию и морфологию внутричерепных аневризм: компьютерная томография с использованием контрастного вещества (КТ-ангиография), МРТ, и церебральная пункционная ангиография. Предпочтительными методами для скриннинговой диагностики неразорвавшихся аневризм являются МРТ и КТ-агниография, тогда как пункционная ангиография является методом выбора у больных, перенесших САК.
Пункционная ангиография
 Этот метод продолжает являться стандартом для определения основных характеристик внутричерепных аневризм. Существующие в настоящее время методики селективной трехмерной пункционной ангиографии существенно расширили возможности изучения анатомии аневризм. Эта техника, введенная в конце 90-х годов, в настоящее время широко используется во многих клиниках. Изображения могут быть изучены под любым углом, обеспечивая более детальное представление об анатомии аневризм по сравнению с двухмерными изображениями.
Этот метод продолжает являться стандартом для определения основных характеристик внутричерепных аневризм. Существующие в настоящее время методики селективной трехмерной пункционной ангиографии существенно расширили возможности изучения анатомии аневризм. Эта техника, введенная в конце 90-х годов, в настоящее время широко используется во многих клиниках. Изображения могут быть изучены под любым углом, обеспечивая более детальное представление об анатомии аневризм по сравнению с двухмерными изображениями.
Роль церебральной ангиографии у пациентов с нетравматическими САК заключается в идентификации любых аневризм, определении ее взаимоотношений с несущим сосудом и прилежащими артериями, выявлении сосудистого спазма и что более важно, определить, какой вариант лечения наиболее подходит пациенту.
Технически правильно проведенная церебральная ангиография считается важнейшим и наиболее точным методом диагностики САК, однако многие авторы сообщают об успешном использовании КТ-ангиографии.
Компьютерная томография
Аневризмы, достаточно большие по размеру (обычно более 10 мм) или аневризмы, содержащие в своей полости кальцинаты, могут быть визуализированы при проведении бесконтрастной КТ. Во время исследования могут быть обнаружены эрозии костей основания черепа в месте прилежания больших аневризм.
При проведении бесконтрастной КТ типичные нетромбированные аневризмы видны как хорошо ограниченные изоденсные или слегка гиперденсные образования, локализованные в супраселлярном арахноидальном пространстве или в области Сильвиевой щели. Аневризмы хорошо контрастируются после введения контрастного вещества. Изображения сосудов головного мозга, напоминающие ангиографические снимки, могут быть получены при быстром введении контраста с одновременным выполнением тонко-срезовой КТ (так называемая КТ-ангиография). Различные 3D техники обработки изображений позволяют получать достаточно четкие и детальные снимки. Подобные исследования позволяют решать многие задачи, включая детальную оценку взаимоотношения аневризмы и окружающих структур.
Точность КТ ангиографии высокого разрешения в диагностике аневризм диаметром 3 мм и более достигает 97%.

 Выявление аневризм при помощи МРТ может быть достаточно сложным. МР - сигнал зависит от наличия и направления кровотока в аневризме, от присутствия тромбов, фиброза и кальцинатов.
Выявление аневризм при помощи МРТ может быть достаточно сложным. МР - сигнал зависит от наличия и направления кровотока в аневризме, от присутствия тромбов, фиброза и кальцинатов.
Аневризмы могут давать сигнал как высокой интенсивности, так и низкой при проведении рутинной МРТ, в зависимости от перечисленных характеристик и используемой пульсовой последовательности. Типичные аневризмы с быстрым кровотоком в них видны как хорошо ограниченные образования, демонстрирующие потерю высокоскоростного сигнала на T1- and T2-взвешенных изображениях. Некоторая гетерогенность сигнала может быть обусловлена наличием турбулентных потоков в полости аневризмы. Внутривенное введение контрастного вещества обычно не приводит к его накоплению в полости аневризм с высокой скоростью кровотока, однако может наблюдаться его накопление в стенках аневризмы.
Макроскопическое движение спинов в движущейся крови одновременно с подавлением сигнала от неподвижных тканей может быть использовано для получения изображения сосудов головного мозга. Эти изображения могут быть оценены индивидуально или в виде МР - ангиограмм.
Лечение аневризм головного мозга
1. Хирургическое клипирование
Задачей хирургического вмешательства обычно является наложение специального клипса на шейку аневризмы для исключения аневризмы из кровотока без окклюзии нормального сосуда. Когда аневризма не может быть клипирована из-за ее особенностей или тяжелого состояния пациента, могут быть произведены следующие альтернативные вмешательства:
Окутывание: несмотря на то, что окутывание никогда не должно быть целью хирургического вмешательства, обстоятельства могут вынудить хирурга прибегнуть к этому методу (например, при фузиформных аневризмах основной артерии). Пластичная резина может быть лучше в этой ситуации, чем мышца или марля. Окутывание может быть проведено с помощью шелка или муслина, с помощью мышцы или с пластиком или другим полимером. Некоторые исследование демонстрируют лучшие результаты при применении пластика, однако другие указывают на отсутствие различий при использовании натуральных тканей.
Триппинг: эффективность процедуры требует проведения клипирования или лигирования (перевязки) проксимального и дистального участков несущей артерии. Операция может быть дополнена наложением интра-экстракраниальных анастомозов для обеспечения кровотока дистальнее лигированного сегмента артерии.
Проксимальное лигирование: проксимальное лигирование было использовано с некоторым успехом для гигантских аневризм, обычно расположенных в вертебробазилярном бассейне. В настоящее время предпочтительнее использовать существующие эндоваскулярные методы лечения для аневризм данных локализаций.
После проведения краниотомии (трепанации черепа) используются микрохирургические техники под контролем микроскопа, для того, чтобы освободить шейку аневризмы от питающих сосудов, не вызывая при этом разрыв аневризмы. Операция заканчивается клипированием шейки аневризмы с целью предупреждения в ней кровотока. Существуют клипсы различных типов, конфигурации, размера и длины, которые являются МРТ - совместимыми.
Интраоперационные осложнения и летальность, ассоциированные с операцией клипирования, зависят от наличия предшествующего разрыва в анамнезе. Разорвавшиеся аневризмы более сложны для хирургического лечения и частота развития осложнения выше. При хирургическом лечении неразорвавшихся аневризм частота осложнений составляет примерно 4-10.9%, а летальность - 1-3%.
2. Эндоваскулярное лечение
Методика эндоваскулярного лечения аневризм получила широкое распространение за последние 15 лет. Изначально метод заключался в эмболизации питающего сосуда баллоном. Вскоре процедура была заменена на прямую облитерацию просвета аневризмы сначала отделяемым баллоном, а затем микроспиралями. Отделение обычно происходит через 2-10 минут после удовлетворительной установки катетера в шейке аневризмы.
 А
А  B
B 
Эндоваскулярное лечение аневризм (А - схема, В - контрастирующаяся аневризма развилки основной артерии, С - после введения в полость аневризмы 6 спиралей аневризма выключена из кровотока)
Облитерация аневризмы спиралями становится предпочтительной методикой лечения аневризм во многих центрах. Если изначально эмболизация использовалась только для аневризм, недоступных для прямого хирургического вмешательства, то сейчас эта техника применима для большинства аневризм.
Артериовенозные мальформации головного мозга
 АВМ - это врожденные аномалии, состоящие из сложного клубка артерий и вен, соединенных одной или более фистулами. Сосудистый конгломерат называется узлом АВМ. Узел не имеет капиллярного русла, и питающие артерии дренируются напрямую в вены. Артерии имеют недостаточно развитый мышечный слой. Дренирующие вены зачастую расширены из-за высокой скорости кровотока через фистулы. Процесс образования аномальных сосудов до сих пор остается неизвестным.
АВМ - это врожденные аномалии, состоящие из сложного клубка артерий и вен, соединенных одной или более фистулами. Сосудистый конгломерат называется узлом АВМ. Узел не имеет капиллярного русла, и питающие артерии дренируются напрямую в вены. Артерии имеют недостаточно развитый мышечный слой. Дренирующие вены зачастую расширены из-за высокой скорости кровотока через фистулы. Процесс образования аномальных сосудов до сих пор остается неизвестным.
АВМ вызывают неврологические симптомы благодаря трем механизмам. Первый из них - геморрагии, которые могут быть субарахноидальными, интравентрикулярными или, чаще всего, - паренхиматозными. Второе - даже при отсутствии кровоизлияния, АВМ могут проявиться судорогами. Примерно 15 - 40% пациентов обращаются по поводу судорог. И, наконец, прогрессирующий на протяжении нескольких месяцев или лет неврологический дефицит, может развиться у 6 - 12% пациентов. Этот медленно прогрессирующий неврологический дефицит развивается из-за недостатка кровотока в окружающих АВМ функционально значимых зонах головного мозга (так называемый феномен обкрадывания). В некоторых случаях неврологический дефицит может быть спровоцирован масс-эффектом увеличивающейся АВМ или венозной гипертензией в дренирующих венах.
Частота встречаемости
По мировым данным частота встречаемости АВМ составляет от 0.89 до 1.24 на 100 000 населения в год, согласно сообщениям из Австралии, Швеции и Шотландии. В Шотландии частота встречаемости АВМ достигает 18 на 100 000 населения в год.
В США распространенность АВМ, согласно данным проспективного исследования, составила 1.34 на 100 000 населения в год.
Заболеваемость и смертность
Несмотря на то, что только в США 300 000 пациентов имеют выявленные АВМ, только 12% из них становятся симптоматическими. Смерть наступает у 10-15% пациентов, у которых развивается кровоизлияние.
1) Кровоизлияние. В популяционном исследовании 38-70% всех АВМ проявляются кровоизлиянием. Общий риск развития кровоизлияния у пациентов с выявленными АВМ составляет примерно 2-4% в год. Пациенты со свершившимся кровоизлиянием находятся в группе повышенного риска по развитию повторных геморрагий, особенно в течение первого года после первого перенесенного эпизода. Частота геморрагических осложнений прогрессивно растет после первого года от начала заболевания. Клинические и ангиографические признаки, ассоциированные с высоким риском повторных кровоизлияний, включают в себя мужской пол пациента, маленький размер АВМ, локализацию в базальных ганглиях мозга и задней черепной ямке, дренирование в глубокие вены мозга, одна или малое количество дренирующих вен, высокое давление в питающих артериях, измеряемое при ангиографии.
Таблица 1. Риск кровоизлияний из АВМ
2) Припадки и симптоматическая эпилепсия. Судороги, не ассоциированные с геморрагиями, развиваются у 15-40% пациентов с АВМ головного мозга. Они могут быть локальными или генерализованными. Удовлетворительный контроль судорог обычно может быть достигнут при помощи обычных антиконвульсантов. Судорожные проявления, как правило, наблюдаются у пациентов молодого возраста, при АВМ большого размера, лобарной локализации АВМ (особенно, в височной доле), и при АВМ питающихся из средней мозговой артерии.
3) Головная боль и мигрень. В общей популяции головная боль вследствие АВМ очень необычный симптом. Головная боль, не связанная с геморрагией встречается у 4-14% пациентов и может быть персистирующей. Она может быть мигренеподобной или менее специфической и более генерализованной.
Диагностика АВМ
Компьютерная томография (КТ)
- во время этого исследования рентгеновские лучи используются для получения плоских или 3D-изображений головного мозга. КТ может определить наличие кровоизлияния, которое указывает на наличие АВМ.

Магнитная резонансная томография (МРТ)
- Используя сильное магнитное поле, МРТ позволяет генерировать плоские или 3D-изображений головного мозга и диагностировать наличие любой сосудистой патологии. Процедура МР-ангиографии помогает получить детальное изображение сосудов мозга. Процедура безболезненная и не вызывает повреждений тканей человека.

Ангиография - это специальная рентгенологическая процедура, показывающая точную анатомическую структуру сосудов мозга пациента и являющаяся крайне важной в диагностике и лечении АВМ. Во время этого исследования безопасное контрастное вещество, которое может быть видно при рентгеновском облучении, вводится в артерии, питающие АВМ.

Лечение
Планирование лечения АВМ зависит от риска развития геморрагических осложнений, которые определяются демографическими, ангиографическими и другими признаками, о которых говорилось выше. Предыдущие кровоизлияния, АВМ меньшего размера, наличие дренирования в глубокие вены мозга и относительно высокое давление в питающих артериях делают риск повторного кровоизлияния более вероятным.
В настоящее время не существует рандомизированных исследований, демонстрирующих преимущества инвазивных методов лечения (радиохирургия, эмболизация или открытые вмешательства) по сравнению с медикаментозными методами лечения. Тем не менее, в настоящее время большинство пациентов с неразорвавшимися АВМ рассматриваются как кандидаты для хирургического лечения с целью предупреждения возможного опасного для жизни кровоизлияния. Эта концепция была пересмотрена из-за низкой ежегодной частоты кровоизлияний у пациентов, которые не имели геморрагических осложнений в анамнезе.
Для ответа на этот вопрос организовано многоцентровое исследование (ARUBA), проводимое в США, Канаде, Европе и Австралии. В исследование будут включены 800 пациентов из 90 центров. Пациенты будут наблюдаться от 5 до 7.5 лет от начала лечения. Результаты этого исследования будут известны не ранее 2012 года.
Хирургическое лечение
Инвазивные методы лечения АВМ могут включать в себя эндоваскулярную эмболизацию, хирургическую резекцию и локальное облучение, как по отдельности, так и в различных комбинациях. Риск хирургического лечения оценивается по специальной шкале Шпетцлера - Мартина. Эта шкала присваивает 1 балл для АВМ менее 3 см в диаметре, 2 балла для АВМ от 3 до 6 см, и 3 балла для АВМ более 6 см в диаметре. В дальнейшем баллы присваиваются, если АВМ локализована в функционально значимом участке головного мозга (например, речевые, двигательные, чувствительные или зрительные центры) и 1 балл, если АВМ дренируется в глубокие вены мозга. Обычно АВМ, набирающие 4 и более баллов по этой шкале, считаются недоступными для прямого хирургического лечения.
1) Хирургическая резекция
Хирургическая резекция наиболее эффективная методика для легкодоступных АВМ маленького размера. АВМ может быть доступна после краниотомии в области поверхности полушарий, через основание черепа или трансвентрикулярно (через желудочковую систему мозга). Питающие артерии и дренирующие вены изолируются и перевязываются, после чего производится резекция узла. В послеоперационном периоде проводится ангиография с целью выявления возможной остаточной АВМ, однако были сообщения об обнаружении АВМ через несколько лет после получения отрицательного результата на пост-операционных ангиограммах.
2) Эндоваскулярная эмболизация
Суперселективная эндоваскулярная эмболизация заключается в доставке тромбирующего агента, например такого, как акриловый клей (N-бутил цианоакрилат ), тромбоиндуцирующих спиралей, или маленьких баллонов в узел АВМ.
3) Радиохирургия
Радиохирургическое лечение используется для АВМ, достигающих 3 см в диаметре или менее. Для облучения высокими дозами радиации используются протонные пучки, линейный ускоритель или гамма-нож, обычно однократно.
Сосудистые заболевания – главная тема этой статьи. Основные данные по встречаемости, причинам появления, симптомам заболеваний и принципам их лечения. Прогнозы при разных патологиях вен и артерий.
Дата публикации статьи: 01.07.2017
Дата обновления статьи: 07.08.2019
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
Патологии сосудистой системы – обширная группа заболеваний с частотой распространения от 0,0014 до 30 %. Оказывают большое влияние на трудоспособное население, являясь основной причиной преждевременной смерти при поражении сердечных или мозговых сосудов.
Большая часть сосудистой патологии не подлежит полному излечению, требует постоянной поддерживающей терапии и наблюдения. Значительно снижает качество жизни, способность к физическим нагрузкам и является причиной инвалидизации пациентов.
Патология вен превалирует над заболеваниями артерий, но поражение несущих кровь сосудистых структур миокарда и головного мозга часто заканчивается фатально (более 70 % в зависимости от степени нарушения кровотока).
Не все причины возникновения заболеваний известны, но ряд факторов риска объединяет сосудистую патологию:
- Семейная предрасположенность.
- Большой вес.
- Гипертония.
- Курение.
- Лечение гормональными препаратами.
- Диабет.
Болезни сосудов лечат многие врачи, основными специалистами являются: сосудистые и эндоваскулярные хирурги, ревматологи, кардиологи и неврологи.
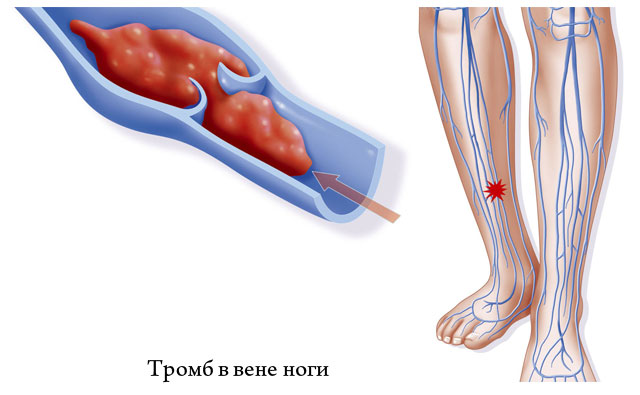
1. Острый венозный тромбоз, или тромбофлебит
Заболевание связано с образованием в просвете сосуда сгустка или , который вызывает воспалительный процесс и нарушение нормального тока крови в этой зоне.
Другое название болезни связано с воспалительными изменениями – тромбофлебит, флеботромбоз.
| Характеристика патологии | Описание |
|---|---|
| Встречаемость | 27–30 % |
| Причины | Длительный период без активной ходьбы
Врожденные особенности строения стенки вен Изменения свертывающей системы крови Травмы и инфекции |
| Симптомы | Болевой синдром различной степени выраженности
Отек части конечности Тяжесть в руке, ноге Кожные изменения: покраснения, формирование изъязвлений, омертвение тканей |
| Лечение |
|
| Прогноз | Полного излечения нет |
2. Посттромбофлебитический синдром
Патологическое состояние, которое развивается как осложнение после тромбозов и тромбофлебитов. Связано с нарушением строения стенок вен и приводит к хроническому нарушению оттока венозной крови.
3. Варикозное расширение вен нижних конечностей
Заболевание, ведущее к деформации венозных сосудов со значительным увеличением просвета. Процесс прогрессирует со временем, ведет к нарушению кровотока как местно, так и во всем организме.
| Характеристика патологии | Описание |
|---|---|
| Встречаемость | До 25 % |
| Причины | Основные причины не установлены
Играют роль только факторы риска |
| Симптомы | Тяжесть и усталость в ногах
Умеренные отеки, на первых этапах – непостоянного характера Похолодание кожи Позже появляется подкожная сеть извитых, узловатых вен Кожные изменения (воспаления, язвы) |
| Лечение | Лекарственная терапия:
Хирургические способы лечения:
|
| Прогноз | Полного излечения нет |

4. Ишемическая болезнь сердца
- Узелковые.
- Некротизирующие.
| Характеристика патологии | Описание |
|---|---|
| Встречаемость | До 0,0014 % в разных странах |
| Причины | Повреждение стенки сосуда инфекцией или собственным иммунитетом по неизвестной причине |
| Симптомы | Высокая температура тела
Снижение массы тела Болевой синдром различной локализации Учащение сердцебиения Высыпания на коже Мутная, кровянистая моча Болевой синдром в миокарде Нарушения сознания и психики Изменение чувствительности Нарушения стула |
| Лечение | Терапия лекарственными препаратами:
|
| Прогноз | Полного излечения от заболевания нет |






