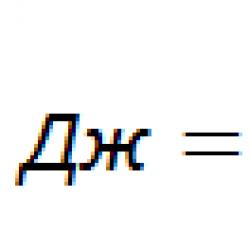Доступность медицинской помощи для населения рф. Правовое обеспечение доступности медицинской помощи Как обеспечивается качество и доступность медицинской помощи
Лекарственная помощь — неотъемлемая часть помощи медицинской. Иногда ее можно оценивать по тем же критериям качества и доступности, что и действия врача во время осмотра пациента. Однако даже очевидные признаки качества лечения представляются организаторам здравоохранения достаточно спорными. Например, в 2013 г. высказывали мнение, что не следует оценивать качество медицинской помощи по… результату лечения. То есть если больной не выжил, то это еще не означает, что медпомощь была недостаточно качественной. Медики вполне могли действовать по всем правилам и стандартам.
Доступность в сегодняшних реалиях оказалась еще более спорным понятием, чем качество: с перекрытым доступом к доктору российский пациент сталкивается почти постоянно. Где-то закрыли больницу, где-то приходится месяц ждать бесплатного приема эндокринолога или ревматолога (хотя в порядке «платных услуг» на прием к узкому специалисту можно попасть в тот же день), где-то не удается получить медикаменты по программе льготного лекарственного обеспечения.
"ДОСТУПНО" — ЕЩЕ НЕ ЗНАЧИТ "БЕСПЛАТНО"
Вернемся к ФЗ-323 «Об основах охраны здоровья граждан». В соответствии со ст. 10 этого закона, доступность и качество медицинской помощи обеспечиваются «применением порядков оказания медицинской помощи и стандартов медицинской помощи», «предоставлением медицинской организацией гарантированного объема медицинской помощи в соответствии с программой государственных гарантий бесплатного оказания гражданам медицинской помощи» и еще рядом параметров, в числе которых «транспортная доступность медицинских организаций» и «возможность беспрепятственного и бесплатного использования медицинским работником средств связи или транспортных средств для перевозки пациента в ближайшую медицинскую организацию в случаях, угрожающих его жизни и здоровью».
На каком расстоянии от дома пациента должна находиться «ближайшая медицинская организация», не уточняется. Если ближайшая поликлиника или больница расположена в ста километрах от поселка, это не противоречит законодательству. При условии, что между населенным пунктом и медучреждением есть дорога, по которой в состоянии проехать автомобиль или автобус. Если же у пациента нет автомобиля, а автобус ходит три раза в неделю - по понедельникам, средам и пятницам, закон все равно не нарушен: ведь транспортная доступность (в виде наличия дороги) имеется. Да и «скорой помощи» никто не мешает «воспользоваться транспортным средством», чтобы довезти опасно больного человека до стационара.
ПОМОЩЬ ВРАЧА ГАРАНТИРОВАНА НЕ ВСЕГДА
Понятие «гарантированный объем медицинской помощи» вносит противоречие в, казалось бы, очевидные критерии доступности и качества. В соответствии с Конституцией, право на бесплатную медицинскую помощь в государственных медучреждениях имеет каждый. Однако ст. 19 ФЗ «Об основах охраны здоровья граждан» уточняет: право на помощь врача действительно есть у каждого гражданина, однако бесплатно ее оказывают «в гарантированном объеме», «в соответствии с программой государственных гарантий». Все, что находится за пределами этого гарантированного объема, по всей видимости, относится к категории платных медицинских услуг — право на которые у граждан РФ тоже имеется. Такое предположение подтверждает ст. 80 того же ФЗ-323, касающейся непосредственно программы государственных гарантий. В соответствии с этой статьей, в рамках программы госгарантий устанавливаются:
- перечень форм и условий медицинской помощи, оказание которой осуществляется бесплатно;
- перечень заболеваний и состояний, оказание медицинской помощи при которых осуществляется бесплатно;
- категории граждан, оказание медицинской помощи которым осуществляется бесплатно;
- перечень видов, форм и условий медицинской помощи, оказание которой осуществляется за счет бюджетных ассигнований федерального бюджета;
- перечень заболеваний, состояний, оказание медицинской помощи при которых осуществляется за счет бюджетных ассигнований федерального бюджета;
- категории граждан, оказание медицинской помощи которым осуществляется за счет бюджетных ассигнований федерального бюджета.
За все, что не входит в эти списки, российским пациентам приходится платить. На совершенно законных основаниях. Но с учетом финансового положения многих наших соотечественников ценовая доступность — все равно, что доступность физическая.
СЕЛЬСКАЯ ЖИЗНЬ: МЕДИКИ ПРЕВРАЩАЮТСЯ В АПТЕКАРЕЙ
Еще в конце 2011 г. преподаватель Пятигорского медико-фармацевтического института Юлия Вощанова писала: в Ставрополье, в малонаселенных труднодоступных районах с длительной сезонной изоляцией населения, медицинские работники ФАП — фельдшеры, акушерки, медсестры — выполняли ряд не свойственных им функций. И вынуждены были заниматься даже вопросами обеспечения населения лекарственными средствами. Для улучшения доступности лекарственной помощи в ФАП были организованы аптечные пункты для реализации ЛС и изделий медицинского назначения, а также выдачи рецептурных препаратов по программе ОНЛС отдельным категориям граждан.
По данным переписи населения 2002 г., почти треть россиян (38,8 млн) живет в сельской местности. А сельских населенных пунктов — около 150 тыс. Очень многие жители деревень и других небольших поселений — старше трудоспособного возраста. Иными словами, пенсионеры. Те, кому лекарства жизненно необходимы. Выручить их могли бы аптечные отделы (или, по крайней мере, холодильники с ЛС) в сельских магазинах. Однако вопрос продажи лекарственных препаратов вне аптек чаще рассматривают в другом контексте.
ЕЩЕ РАЗ ПРО ПРОДУКТОВЫЙ РИТЕЙЛ
17 июня 2014 г. на заседании Правительственной комиссии по вопросам конкуренции и развития малого и среднего предпринимательства вновь рассмотрели «дополнительные меры, направленные на развитие конкуренции на рынке лекарств». Точнее, меры по увеличению «доступности» лекарственных препаратов. Еще точнее, возможность продажи лекарств в розничных продовольственных торговых сетях. Минздраву, Минпромторгу, Минэкономразвития России и Роспотребнадзору было дано поручение определить ограниченный перечень ЛС и порядок их реализации в розничных продовольственных торговых сетях. Сегодня перечень уже представлен. Эксперты медицинского и фармацевтического сообществ дали заключение: реализация лекарственных препаратов вне аптек в настоящее время недопустима.
КОГДА МАГАЗИННЫЙ АССОРТИМЕНТ ПРИХОДИТ В АПТЕКУ
Можно возразить — а как же успешный зарубежный опыт? Аптеки США, например, давно функционируют как супермаркеты товаров для здоровья. Помимо привычного всем нам аптечного ассортимента, в них можно найти даже канцтовары, газеты, журналы, открытки, игрушки, фототовары, бытовую химию и даже галантерею. Однако подобное разнообразие — не пример для подражания, а один из способов выжить. И чуть-чуть увеличить ту самую рентабельность. И самое главное: не лекарства уходят в магазин, а товары из магазина — в аптеку. Покупатель может одновременно приобрести все, что нужно, при этом медицинские препараты остаются на своих местах — и под контролем фармацевта.
КОГДА ЛЕКАРСТВО СТАНОВИТСЯ ЯДОМ
В США из-за выписанных врачами таблеток каждый год умирают 100-200 тыс. человек. Это больше, чем число погибших в автокатастрофах. В стране даже существует норма, обязывающая фармпроизводителя определять токсичную дозу своих лекарственных препаратов и проводить для этого специальные эксперименты. Кстати, и в Европе, и за океаном на первом месте по количеству случаев передозировки и отравлений — обычный парацетамол. Отравиться можно даже «безопасными» лекарствами.
По данным ВОЗ, смертность от лекарств — в первой пятерке причин гибели людей на планете. Медикаменты занимают пятое место и уступают только:
- травмам;
- сердечно-сосудистым заболеваниям;
- злокачественным опухолям;
- пульмонологическим болезням.
Все остальные заболевания оказались более безопасны для пациента, чем отравление ЛС.
По сведениям московского НИИ скорой помощи имени Н.В. Склифосовского, острые отравления лекарствами — на втором месте в структуре острых отравлений. Медицинские препараты уступают только алкоголю и его суррогатам. В санкт-петербургском НИИ скорой помощи им. И.И. Джанелидзе в 2013 г. из 8252 пациентов отделения токсикологии 1174 оказались в стационаре с нарушенными жизненно важными функциями и получали интенсивную терапию. Половина этих тяжелых больных отравилась лекарствами. В том числе такими, как корвалол, парацетамол, — самыми простыми и доступными.
Далеко не всегда в отравлениях лекарствами виновен их производитель. Мечтая поскорее выздороветь, многие пациенты принимают двойную, а то и тройную дозу препарата…
ЛЕКАРСТВА И СУПЕРМАРКЕТЫ: РОСТ ЦЕН — ДАЛЕКО НЕ ГЛАВНАЯ ОПАСНОСТЬ
Вопреки ожиданиям, реализация медицинских препаратов в торговой сети не приведет к росту их доступности. Крупные продуктовые супермаркеты, планирующие продавать лекарства, находятся там, где аптеки уже есть. В сельской местности, в малонаселенных районах, «фарммаркет» американского образца мог бы стать спасением - при условии, что в нем работал бы специалист-фармацевт. Или, по крайней мере, медик. Ведь даже ФАП, вынужденные брать в дополнение к своей нагрузке функции лекарственного обеспечения пациентов, есть далеко не везде.
Однако с медикаментами в продуктовом супермаркете складывается совершенно иная ситуация. В отличие от фармацевта, продавец вряд ли сможет объяснить покупателю, как правильно принимать лекарство. Вот и первая предпосылка для самолечения и последующих отравлений.
Вторая предпосылка — нарушение условий хранения. Если медикаменты хранятся вместе с едой или при несоблюдении температурного режима, за их эффективность и безопасность поручиться сложно. «Поручиться-то сложно, но можно же проконтролировать!» — может возразить читатель. Однако нагрузка на контрольно-надзорные органы и так велика. А нарушения режима хранения препаратов - одни из самых частых нарушений, выявляемых в аптеках. И если задачу, с которой не всегда могут справиться специалисты-провизоры, передадут людям, никогда в жизни не занимавшимся фармацией, — Росздравнадзору срочно понадобится дополнительный кадровый ресурс. А стационарам — новые койки… Не следует забывать и об экологической обстановке. Ведь неспециалисты вряд ли умеют правильно утилизировать лекарства.
Что касается доступности, то она снизится. Если часть аптечного ассортимента будет «переправлена» в магазины — рост цен в аптеках неизбежен. Кстати, одна только компания «X5 Retail Group», которую представляют супермаркеты «Перекресток», «Пятерочка» и «Карусель», имеет годовой оборот, равный годовому обороту всего российского аптечного бизнеса!
КОГДА ПЕРЕЧНИ НЕ СОВПАДАЮТ СО СТАНДАРТАМИ
С ценовой доступностью лекарственной помощи так или иначе связаны программа госгарантий, стандарты медицинской помощи и перечни лекарственных средств. Взаимосвязь этих документов не всегда ясна. Например, что связывает стандарты медпомощи и перечень ЖНВЛП, если многие препараты, которые врачи используют чаще всего (и обязаны использовать в соответствии со стандартами), не включены в число жизненно необходимых (а значит, и бесплатных для пациента)? Правда, стандартов лечения, которые должны были стать главными документами для врача, на сегодняшний день вчетверо меньше, чем заболеваний (24,29%). А если необходимое лекарство не включено в стандарт или перечень ЖНВЛП, у больного человека очень высоки шансы заплатить за него из собственного кармана. Так противоречие на бумаге приводит к дополнительным расходам в жизни.
ЖИЗНЕННО ВАЖНЫЕ И… ВСЕ ОСТАЛЬНЫЕ
Постановлением Правительства РФ №871 от 28.08.14 утверждены Правила формирования перечней лекарственных препаратов: ЖНВЛП, дорогостоящих ЛП, ЛП для отдельных категорий граждан и минимального ассортимента. Первый из списков должен обновляться ежегодно. Остальные три — по меньшей мере, раз в три года.
Для включения препарата в перечень ЖНВЛП необходимо, чтобы это лекарство:
- было зарегистрировано в стране в установленном порядке;
- применялось с целью диагностики, профилактики, лечения и реабилитации заболеваний, синдромов и состояний, в том числе преобладающих в структуре заболеваемости в РФ;
- имело преимущество по сравнению с другими ЛП при лечении определенного заболевания или состояния;
- было терапевтически эквивалентно ЛП со схожим механизмом фармакологического действия.
Чтобы оказаться в списке дорогостоящих ЛП, лекарственное средство должно:
- иметь преимущество по сравнению с другими ЛП при лечении больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными новообразованиями лимфоидной, кроветворной и родственных им тканей, рассеянным склерозом, а также пациентов после трансплантации органов и/или тканей.
Для включения в перечень ЛП для отдельных категорий граждан препарату необходимо:
- быть зарегистрированным в стране в установленном порядке;
- входить в перечень важнейших ЛП;
- иметь преимущество по сравнению с другими ЛП при лечении лиц, имеющих право на получение государственной социальной помощи в виде набора социальных услуг.
Чтобы попасть в минимальный ассортимент, лекарство должно соответствовать следующим требованиям:
- быть зарегистрированным в стране в установленном порядке;
- входить в перечень важнейших ЛП;
- находясь в обращении на территории РФ, иметь не менее 2 соответствующих ему по МНН, либо заменяющему такое наименование группировочному или химическому наименованию воспроизведенных ЛП в аналогичных лекарственных формах и дозировках, производимых двумя и более производителями (за исключением ЛП, производимых единственным отечественным производителем);
- согласно данным об объемах продаж на отечественном фармацевтическом рынке, быть востребованным системой здравоохранения и населением в течение всего календарного года.
Исключение препаратов из перечней происходит по общим правилам:
- при включении в перечень альтернативных ЛС, обладающих доказанными клиническими, и/или клинико-экономическими преимуществами, и/или особенностями механизма действия, и/или большей безопасностью при диагностике, профилактике, лечении или реабилитации заболеваний, синдромов и состояний;
- при появлении сведений о токсичности или высокой частоте нежелательных побочных явлений при применении препарата;
- при приостановлении применения ЛП в стране;
- при отмене государственной регистрации средства;
- при прекращении производства ЛП либо его поставок в РФ и/или отсутствие ЛП в гражданском обороте в РФ в течение периода, превышающего один календарный год.
Кроме этого, препарат, вычеркнутый из перечня важнейших ЛП, подлежит исключению и из остальных списков - перечня дорогостоящих ЛП, перечня ЛП для обеспечения отдельных категорий граждан и минимального ассортимента.
Послужат ли новые правила улучшению доступности медицинской помощи, и станет ли помощь лекарственная более доступной в ценовом отношении, покажет время.
ЕЩЕ ОДНА СТОРОНА ДОСТУПНОСТИ
По сравнению с российским рынком лекарств (а он в 2014 г. составил 827 млрд руб.), рынок медицинских изделий в нашей стране сравнительно невелик (всего 241 млрд). Даже в Москве пациенты далеко не всегда обеспечены техникой для лечения и обследований. Например, в стоматологическом отделении одной из столичных поликлиник не действует аппаратура для рентгена зубов. Жителям района пломбируют каналы на ощупь.
Сегодняшний рынок медицинских изделий характеризуется не только преобладанием зарубежного производителя (доля отечественных товаров на этом рынке составляет 19%), но и несформированной регуляторной базой, отсутствием структур, проводящих оценку медицинских изделий для нужд государства, а также разбросом цен. Стоимость ультразвукового сканера колеблется от 651 300 до 2 887 000 руб., стоимость МРТ-сканера — от 8 230 000 до 48 000 000 руб., стоимость маммографа — от 1 050 000 руб. до 5 350 000 руб.
Чтобы установить действительное соотношение цены и качества, необходима независимая экспертиза. ВОЗ рекомендует проводить ее в форме оценки технологий здравоохранения: нельзя изучать технику и препараты при помощи одних и тех же методов. Ведь неэффективный аппарат заменить значительно сложнее, чем малоэффективное лекарство. А технически совершенное изобретение может оказаться абсолютно бесполезным для врача и пациента или настолько сложным в применении, что не допустить ошибку будет трудно и специалисту.
Первый шаг к оценке технологий здравоохранения уже сделан: в июле Росздравнадзор представил проект нового номенклатурного классификатора медицинских изделий, разработанный на основе GMDN (Международной номенклатуры медизделий). В дальнейшем для объективной экспертизы потребуется создание единых методологических рекомендаций, сбор и анализ данных по сравнительной эффективности технологий, улучшение действующих механизмов экономической оценки, а также мониторинг регуляторных требований и степени влияния оценки технологий здравоохранения при экспертизе медицинской техники в европейских странах. Качественное медицинское оборудование и специалисты, умеющие работать с ним, — еще одна сторона проблемы доступности…
По материалам сессии «Механизмы обеспечения доступности лекарственной помощи» в рамках конференции «ФармМедОбращение 2014»
УДК 614.2+26.89
ДОСТУПНОСТЬ МЕДИЦИНСКОЙ ПОМОЩИ НА ЭТАПАХ ЕЁ ОКАЗАНИЯ
М.А. СТЕПЧУК1 Т.М. ПИНКУС ^В. АБРАМОВА1 Д.П. БОЖЕНКО2
В статье авторы осветили вопросы доступности медицинской помощи на этапах её оказания в России и Белгородской области: дано определение понятия доступности, факторов, влияющих на её оказание, встречающиеся трудности и пути их решения, различия в уровнях доступности медицинской помощи городского и сельского населения региона.
Медицинский информационноаналитический центр, г. Белгород
Чернянская центральная районная больница, Белгородская область
Ключевые слова: доступность медицинской помощи.
Обеспечение качества и доступности медицинской помощи - одна из наиболее важных и наиболее сложно решаемых проблем здравоохранения. По определению Всемирной организации здравоохранения (ВОЗ), "гарантией качества медицинской помощи является обеспечение каждому больному того комплекса диагностической и терапевтической помощи, который привел бы к оптимальным для здоровья этого пациента результатам в соответствии с уровнем медицинской науки".
Доступность медицинской помощи - это свободный доступ к службам здравоохранения вне зависимости от географических, экономических, социальных, культурных, организационных или языковых барьеров. Обеспечение всеобщей доступности эффективных служб здравоохранения приемлемого качества рассматривается ВОЗ как обязательное требование на современном этапе развития общества [Доклад о состоянии здравоохранения в Европе. 2002 г. Копенгаген]. Таким образом, доступность медицинской помощи является важнейшим условием оказания медицинской помощи населению во всех странах мира, отражающим как экономические возможности государства в целом, так и возможности конкретного человека. Нигде не обеспечивается всеобщий, равный и неограниченный доступ ко всем видам медицинских услуг. Считается, что выходом из такой ситуации является сокращение расходов на неэффективные виды медицинских вмешательств и концентрация усилий на предоставлении равного доступа гражданам к самым эффективным медицинским услугам. Этот подход к рациональному использованию ограниченных ресурсов называется рационированием и практикуется в разной степени во всех государствах мира.
Готовность государства повышать доступность медицинской помощи во многом зависит от экономического состояния страны. Но ни одна страна не может расходовать на здоровье граждан более 15% ВВП, так как эти расходы негативно отразятся на стоимости производимой продукции и услуг, которые могут потерять конкурентоспособность. Страны мира расходуют на здравоохранение от 17 до 2% ВВП, в среднем - 8,7%. В США расходы на здравоохранения составляют 13-16%, Швейцарии - 11,6%, Германии
9,9-10,9%, Франции - 9-10,6%, Великобритании - 6,7% от ВВП. Суммарные расходы федерального бюджета, консолидированных бюджетов субъектов Российской Федерации и фондов обязательного медицинского страхования на финансирование здравоохранения, по отношению к валовому внутреннему продукту страны, в последние годы снижаются (3,1% - в 2002 году, 2,9% - в 2003 году, 2,8% - в 2004 году), тогда как по рекомендациям ВОЗ расходы на здравоохранение должны составлять не менее 5% ВВП. Поэтому признание ограниченности ресурсов, используемых для оказания медицинской помощи, является фундаментальным для понимания возможностей медицины в обществе [Малева Т.М. 2007]. В связи с реализацией приоритетного национального проекта «Здоровье» и пилотного проекта финансирование здравоохранения увеличилось и достигло в 2008 г. апогея - 5,3% ВВП, а к 2010 г. снизилось до 3,3%
(325 млрд. рублей). При дефиците финансирования важно, чтобы рационирование при распределении средств в системе оказания медицинской помощи было эффективным, справедливым, профессиональным и гарантировало возможность получения качественной медицинской помощи.
В значительной степени механизмом, реализующим право на доступность медицинской помощи, является ее стандартизация. Медицинские стандарты (протоколы ведения больных) составляются с учетом ограниченности средств и особенностей оказания помощи в различных лечебно-профилактических организациях, поэтому в них закладывается минимальный уровень необходимой помощи. Иногда это входит в противоречие с целью оказания технологически «современной» помощи. Доступность медицинской помощи может реализоваться путем разделения требований на минимальные (обязательные) и требования оптимальной помощи, выполняемые по медицинским показаниям и включающие дорогостоящие виды помощи [Власов В. В. 2007]. Однако второй путь, закрепляющий в стандартах дорогостоящие высокотехнологичные виды медицинской помощи, снижает ее доступность.
В Российской Федерации доступность медицинской помощи законодательно рассматривается как один из основных принципов охраны здоровья населения (ст. 2 Основ законодательства Российской Федерации об охране здоровья граждан). При этом под доступностью услуг здравоохранения понимается не просто возможность обратиться в медицинское учреждение, а своевременное получение помощи, адекватной потребности и обеспечивающей наилучшие результаты для здоровья, при условии, что личные расходы потребителей на медицинские услуги не должны являться непосильным бременем для семейного или личного бюджета и тем более становиться причиной отказа от лечения. Доступность медицинской помощи в Российской Федерации определяется:
Сбалансированностью необходимых населению РФ объемов медицинской помощи с возможностями государства, медицинскими и финансовыми ресурсами страны;
Возможностью свободного выбора пациентом лечащего врача и медицинской организации;
Наличием и уровнем квалификации медицинских кадров;
Наличием на территориях необходимых медицинских технологий;
Имеющимися транспортными возможностями;
Организацией медицинской помощи на всех этапах её оказания (доврачебная помощь, врачебная, специализированная);
Наличием передвижных подразделений для оказания медицинской помощи в отдаленных (малодоступных) населенных пунктах;
Стоимостью медицинских услуг;
Уровнем общественного образования по проблемам сохранения и укрепления здоровья, профилактики заболеваний.
Исходя из этого, основным стратегическим направлением повышения доступности и качества медицинской помощи является обеспечение всех необходимых условий с целью удовлетворения потребностей населения РФ в качественном медицинском обслуживании на всех его этапах - от амбулаторно-поликлинического звена до специализированной помощи. В этой связи правительство России определило задачу повышения доступности и качества медицинской помощи для всего населения страны, и она поставлена в качестве главной задачи политики в области здравоохранения [Концепция развития здравоохранения РФ до 2020 года и программа госгарантий на 2011 год].
В РФ существуют значительные различия в возможностях получения медицинской помощи для разных групп населения. Они обусловлены самой историей формирования российской системы здравоохранения (наличие помимо сети общедоступных государственных учреждений здравоохранения параллельных ей систем ведомственного здравоохранения), сокращением государственного финансирования здравоохранения, децентрализацией государственных финансов и существенными различиями в экономическом потенциале разных территорий, ростом неравенства в распределении доходов между различными социальными и территориальными группами. Начавшийся выход России из экономического кризиса характеризуется различными уровнями
экономического развития и возможностям финансирования здравоохранения в разных регионах, что требует дальнейших изменений государственной политики в обеспечении доступности медицинской помощи.
Анализ данных проводимых социологических исследований показывает различия: в обращаемости за медицинской помощью; доступности бесплатной помощи и обращаемости за платными медицинскими услугами для мужчин и женщин; групп с разным уровнем образования и дохода; для населения, проживающего в разных регионах и в разных типах населенных пунктов [Овчарова Л.Н. 2005; Рсздравнадзор. 2008]. С целью выбора приоритетов для нивелирования существующего неравенства требуется более детальный анализ ситуации и разработка конкретных предложений в программу модернизации здравоохранения на 2011-2012 годы.
Здравоохранение Белгородской области не является исключением. Как и в других регионах имеет место несбалансированность гарантированных объемов медицинской помощи с объемом финансирования и медицинских ресурсов. Бюджетом Белгородской области на 2010 год предусмотрено общей строкой «Здравоохранение, физическая культура и спорт» всего 2 655,8 млн. рублей (5,8% от бюджета области). В этой связи территориальная программа госгарантий бесплатной медицинской помощи населению области в 2010 году имела дефицит финансирования в размере 38,6%. Соответственно тарифным соглашением утверждены заниженные расценки на медицинские услуги. Это отрицательно сказалось на доступности и качестве бесплатной медицинской помощи населению, и в первую очередь, ПМСП, высокотехнологичной помощи мало защищённых слоев населения и жителей малодоступных населенных пунктов, расположенных вдали от ЦРБ, районных, участковых больниц и центров ВОП. Не закончено строительство и капитальные ремонты многих ЛПУ, не приобреталось новое медицинское оборудование, недостаточно обеспечивалось лечение больных, с применением эффективных дорогостоящих лекарственных средств. По-прежнему около 60% средств направлялось на обеспечение стационарного лечения.
Доступность медицинской помощи в области зависит от возможности свободного выбора пациентом лечащего врача и медицинской организации. В соответствии с Законом «О страховании граждан Российской Федерации» от 1990 г. и от 28.11.2010 г. жителям это право предоставлено. Приказамы Минздравсоцразвития РФ от 29 июля 2005 г. N 487 «Об утверждении Порядка организации оказания первичной медикосанитарной помощи» и от 4 августа 2006 г. N 584 «О порядке организации медицинского обслуживания населения по участковому принципу» предоставлен инструмент руководителям ЛПУ для организации оказания населению в зоне обслуживания ПМСП с соблюдением права граждан на выбор лечащего врача и медицинской организации. Главный врач имеет право прикреплять на медицинское обслуживание не более 15% пациентов с участков, обслуживаемых другими участковыми врачами (Приказ министерства здравоохранения СССР от 07.08.1987 г. №938 «О свободном выборе участкового врача») или другими поликлиниками. Этим правом широко пользуются жители городов области. В населённых пунктах области и большинстве районных центров, где расположено всего одно учреждение здравоохранения, это право ограничено, однако сохраняется возможность выбора лечащего врача. Кроме того, пациенты имеют возможность, обратиться к специалистам в частные медицинские организации или частнопрактикующим медицинским работникам, численность которых в области ежегодно увеличивается, и превысила 12% от общей численности врачей области, а стоматологов (зубных врачей) - более 50%. В государственных и муниципальных ЛПУ организованы кабинеты платных услуг, где медицинскую услугу можно получить без очереди, в удобное для пациента время и с повышенным комфортом. Однако платные услуги могут позволить себе далеко не все группы населения (пенсионеры, безработные, учащиеся и др.). Кроме того, цена медицинских услуг ежегодно растет. К примеру, за УЗИ исследование сегодня в среднем необходимо заплатить более 800 рублей, а два года назад - 260 руб. За посещение к врачу ЛПУ из средств ОМС перечисляют не более 150 руб., а посещение к частному врачу стоит не менее 300 руб. и т.д.
Доступность медицинской помощи зависит от наличия и уровня квалификации медицинских кадров. Медицинские кадры, являясь наиболее ценной и значимой частью ресурсов здравоохранения, в конечном итоге обеспечивают результа-
тивность и эффективность деятельности всей системы здравоохранения. В здравоохранении области работает 35 367 сотрудников, число врачей в 2009 г. в сравнении с 2005 годом увеличилось на 3,9% и составило 5 514 человек (2005 г. - 5 305). Число средних медицинских работников увеличилось на 1,9% и составило 16 796 человек (2005 г. - 16 485). Соответственно увеличился на 1,1% показатель обеспеченности врачами, и составил 35,5 на 10 000 населения (2005 г. - 35,1, РФ - 44,1). Обеспеченность средним медицинским персоналом увеличилась на 0,6%, показатель составил 109,8 (2005 г. - 109,1, РФ - 94,3).
Анализируя укомплектованность врачами учреждений здравоохранения области необходимо отметить низкую обеспеченность врачами в сельских районах, что объяснялось отменой государственного распределения выпускников и социальной неустроенностью медицинских работников. Отсутствие нормальных социально-бытовых условий и особенно жилья, делало весьма затруднительным закрепление квалифицированных специалистов на селе. Однако за последние годы (2005-2010) в результате реализации приоритетного национального проекта «Здоровье» и социальных льгот для врачей сельских участков, предоставленных правительством области (предоставление жилья, выделение бесплатно участков и беспроцентных ссуд на строительство жилья с частичной оплатой строительства и др.), дали положительный результат. Дефицит врачей в ЛПУ области уменьшился на 25% и составил 30,2% (2005 г. - 55,2), в том числе специалистов оказывающих амбулаторную медицинскую помощь - 28,0%, стационарную медицинскую помощь - 37,8%, скорую медицинскую помощь - 34,6%. Кроме того, в отрасли работают около 19% врачей и 11% средних медицинских работников пенсионного возраста. Штаты средних медицинских работников укомплектованы на 100%. Почти все сельские участки в регионе укомплектованы врачами, а коэффициент совместительства врачей участковой службы в целом по области снизился до 1,1, в то время когда (на муниципальном уровне) среди врачей всех специальностей он составляет - 1,3, а в отдельных (отдаленных) районах -1,5-1,6. При этом число участковых терапевтов уменьшилось на 72,5%, и составило 425 человек (2005 г. - 733), обеспеченность ими составила 3,4 на 10 000 населения (2005 г. - 4,8). В то же время, число врачей общей (семейной) практики (без учета находящихся в декретном отпуске) возросло в 2,6 раза и составило 246 (2005 г. - 96), а обеспеченность ими составила 1,6 (2005 г. -0,6), что значительно превышает средний показатель по РФ.
Доля врачей, имеющих сертификаты специалиста, увеличилась с 91,3% в 2005 году до 94,1% в 2009 году, средних медицинских работников - соответственно с 85,9 до 89,9%. Аттестацию на получение квалификационных категорий ежегодно проходят около 1 000 врачей и 3 000 работников со средним медицинским и фармацевтическим образованием. Квалификационную категорию имеют 48,6% врачей (2005 г. - 53,2) и 59,2% - средних медицинских работников (2005 г. - 60,4). В здравоохранении работают более 120 кандидатов и более 20 докторов медицинских наук.
В целях обеспечения социальной сферы региона кадровыми ресурсами в соответствии с потребностями и приоритетами социально-экономического развития постановлением правительства Белгородской области от 23 октября 2010 года №357-пп утверждена долгосрочная целевая программа «Формирование и развитие системы региональной кадровой политики» на 2011-2015 годы. В числе мероприятий программы по отрасли здравоохранения - целевая контрактная подготовка абитуриентов и интернов из числа жителей области, особенно сельских территорий.
В области действует система непрерывного профессионального образования медицинских кадров. Ежегодно на основе заявок учреждений здравоохранения формируется и реализуется за счет средств областного бюджета план повышения квалификации и сертификации врачей и средних медицинских работников, позволяющий в 5-летний срок охватить обучением 100% специалистов.
На базе Института последипломного медицинского образования Белгородского государственного национального исследовательского университета (БелГУ) и Старооскольского медицинского колледжа ежегодно проходили обучение более 3 000 среднего, младшего и прочего медицинского персонала. Больше 1 000 врачей проходили подготовку на базе БелГУ и выездных циклах. Доля врачей и средних медицинских работников, прошедших последипломное обучение в 2010 году, составила 18,6% и 19,4% от
общего количества специалистов соответственно. В 2011 году запланировано последипломное обучение на курсах общего усовершенствования и профессиональной переподготовки 19,1% врачей и 19,7% средних медицинских работников. Стратегической задачей на ближайшие годы является дальнейшее повышение квалификации врачей первичного звена здравоохранения в рамках реализации приоритетного национального проекта. Предусмотрено внедрение в процесс обучения информационных технологий, а также разработка и внедрение кредитно-накопительной системы дополнительного последипломного образования.
Вывод: За последние пять лет, наметилась положительная тенденция в повышении укомплектованности первичного звена здравоохранения области и повышении квалификации медицинских работников, что сказалось на динамике выравнивания доступности медицинской помощи в сельской местности и городах. Однако эта проблема продолжает существовать.
Сказывается на доступности медицинской помощи наличие в ЛПУ области необходимых медицинских технологий. За последние 5 лет материально-техническая база лечебных учреждений улучшена, на строительство объектов здравоохранения направлено более 3 млрд. рублей. Только в 2009 году на строительство, реконструкцию и капитальные ремонты 27 объектов здравоохранения израсходовано 624,3 млн. руб. Завершено строительство кардиохирургического центра областной клинической больницы святителя Иоасафа, что обеспечивает возможность более масштабного оказания высокотехнологичной медицинской помощи жителям не только области, но и других регионов РФ. Проводилось дальнейшее создание и оснащение оборудованием центров общей врачебной практики (семейной медицины), расположенных в сельской местности. Эти мероприятия только частично решили проблему. В настоящее время в области функционируют 412 зданий, в которых размещены медицинские учреждения (стационары, поликлиники, центры), из которых 9,7% требуют капитального ремонта и 9,2% -текущего ремонта, завершения ранее начатого строительства требуют 7 объектов. Это особенно выражено в сельской местности. Не имеют централизованного водоснабжения 18 зданий, отсутствует горячее водоснабжение в 130 зданиях, центральное отопление - в 50 зданиях. Автономное энергоснабжение имеют только 33 здания (8%). Кроме того, функционируют 565 зданий фельдшерско-акушерских пунктов, из которых 49% требуют капитального ремонта. Соответственно тормозится применение современных медицинских технологий и не только из-за отсутствия средств на их приобретение, но и отсутствия в ряде ЛПУ соответственных помещений для их размещения.
В 2007-2008 гг. в рамках реализации приоритетного национального проекта «Здоровье» было поставлено в амбулаторно-поликлинические учреждения области за счёт федеральных средств медицинское оборудование, а за счет средств федерального и регионального бюджетов (в рамках пилотного проекта) - в небольшое количество лечебно-диагностических приборов и инструментарий для стационаров. Однако вопрос оснащения учреждений современным оборудованием остается до конца не решенным. В настоящее время более 17% медицинского оборудования имеет срок эксплуатации свыше 10 лет и 100% износ, около 22% - от 6 до 10 лет с более чем 50% износом, и только 61% оборудования эксплуатируется не более 5 лет и имеет износ 3040%. В этой связи фондовооруженность учреждений здравоохранения области составляет всего 449,9 руб. на штатную численность врачей и фондооснащенность -3 540,3 руб. на 1 квадратный метр площади. Из-за этого страдает доступность населения в современных методах обследования и лечения, особенно сельского населения.
Сказывается на доступности медицинской помощи, имеющиеся транспортные возможности. В областном центре, городах и большинстве районных центров этот вопрос решен удовлетворительно. Однако в часы пик появляются трудности доехать до поликлиники и растут цены за проезд (10 рублей в один конец), что сдерживает часть населения в своевременности обращения к врачу. Значительно хуже транспортные возможности в сельской местности. Рейсовым автобусом (рейс до райцентра 1 -утром и 1 - вечером) можно добраться до поликлиники ЦРБ, однако в это время прибывают автобусы из всех крупных сёл района, и в поликлинике образуется большая очередь. Более того, в эти же утренние часы массовое обращение жителей самого райцентра. В лучшем случае можно попасть на приём к врачу, но сдать анализы и пройти некоторые
инструментальные обследования (без соответствующей подготовки) не представиться в этот день возможным. Приезжать на следующий день многие сельские жители не могут из-за специфики уклада жизни (сезонные сельхоз работы, кормление живности, дойка и др.) и дороговизне проезда. Автобусы до райцентра из малодоступных хуторов и сёл ходят 1-2 раза в неделю при их значительном удалении от поликлиник. Еще сложнее съездить на консультацию в областной центр. Так, поездка с Ровеньского района по времени занимает более 8 часов и стоимость проезда свыше 600 рублей. В среднем по области стоимость проезда обходится около 300 рублей и по времени занимает более 4 часов, не считая времени перемещения по областному центру. Таким образом, транспортные возможности затрудняют доступность медицинской помощи, особенно для жителей сельских населённых пунктов, расположенных вдали от поликлиник.
Кроме того, на доступность медицинской помощи большое влияние оказывает организация медицинской помощи на всех этапах её оказания (доврачебная, врачебная, специализированная). В целях доступности медицинской помощи сельским жителям развита сеть ФАП-ов, врачебных амбулаторий, центров (отделений) общей врачебной практики.
Как видим из таблицы, реструктуризация здравоохранения области коснулась больничных учреждений, и их число за 5 лет уменьшилось на 9,8%, уменьшилось на 12,8% количество коек круглосуточного пребывания и обеспеченность населения койками - на 14,6%. Таким образом, часть объёмов стационарной помощи перемещены на амбулаторно-поликлиническое звено.
Сельское здравоохранение развивалось по следующей схеме: в ряде участковых больниц неэффективно работающие койки сокращены или переданы социальной защите, и на их базе организованы дома сестринского ухода. Таким образом, участковая больница реорганизовывалась во врачебную амбулаторию и дом сестринского ухода или просто - во врачебную амбулаторию. На втором этапе - врачебная амбулатория реорганизовывалась в центр общей врачебной практики (семейной медицины) или отделение общей врачебной практики ЦРБ. Ряд ФАП-ов также были реконструированы, оснащены и реорганизованы в центры общей врачебной практики. В этой связи почти в 2 раза уменьшилось число участковых больниц, на 30% - врачебных амбулаторий и на 3,6% число ФАП-ов и увеличилось в 2,9 раза количество центров и отделений ОВП. С целью компенсации сокращённых объемов стационарной помощи при врачебных амбулаториях, центрах общей врачебной практики и оставшихся участковых больницах развёрнуты дневные стационары. Тем более что стационарозамещающие виды медицинской помощи были востребованы в связи с тем, что сельские жители, получив лечение, могли продолжать выполнять работу по хозяйству. Востребованы они также в районных центрах и городах области. В результате число койко-дней в дневных стационарах области составило 774 на 1 000 населения или 0,8 на 1 жителя в год, при нормативе 557 и 0,6 соответственно.
Доврачебная помощь сельскому населению, работникам предприятий оказывается медработниками ФАП-ов, здравпунктов, скорой медицинской помощи (СМП). Всего в области работает 706 средних медицинских работников на ФАП-ах, здравпунктах и 893 средних медицинских работника - на скорой медицинской помощи. Число посещений к среднему персоналу составило 2,6 млн., что составляет 22,6% от числа посещений к врачам, в том числе 1,6 млн. - к средним медицинским работникам ФАП-ов (включая посещения на дому). Фельдшерами скорой помощи оказана доврачебная медицинская помощь 345 317 пациентам при выездах, что составляет 75,3% от числа пациентов, которым оказана медицинская помощь СМП. Из них жители сельской местности составили всего 19,0%. Кроме того, в 3,0% случаев в далекие хутора и сёла время доезда СМП составила от 40 до 60 минут и в 2,2% - свыше 60 минут.
До введения дневника учета работы средних медицинских работников мы по журналу учета амбулаторных обращений и книге учёта посещений на дому могли видеть только число посещений, и оно было небольшим (в среднем 8-10 обращений на ФАП и 1 вызов на дом). Сегодня, по ежемесячным отчетам, мы имеем возможность анализировать их работу и рационально использовать не только для оказания доврачебной помощи, но и активного проведения профилактической работы.
С целью изучения состояния здоровья прикреплённого населения, выявления инфекционных заболеваний, санитарно-просветительной работы, оказания неотложной доврачебной помощи проводились подворные обходы. Подворные обходы осуществлялись медицинскими сёстрами участковой сети и медработниками ФАП-ов. В 2010 году подворными обходами охвачено свыше 480 000 человек. Во время проведения подворных обходов оказана неотложная доврачебная медицинская помощь более 160
000 пациентам. Практически всем гражданам даны рекомендации по образу жизни, питанию и др.
Таким образом, в связи с отдаленностью многих населенных пунктов в сельской местности от учреждений здравоохранения и отсутствием дорожных возможностей необходимо пока сохранить ФАП-ы, активизировать работу фельдшеров с целью обеспечения качественной доврачебной помощи сельскому населению и проведения профилактической работы. В отдаленных крупных селах необходимо открывать отделения (подстанции) СМП с целью уменьшения времени доезда СМП и увеличения доступности сельского населения в скорой медицинской помощи.
Организация и доступность врачебной помощи населению в сельской и городской местности области имеет свои особенности. По данным Всероссийской переписи населения 2010 года численность населения области по состоянию на 01.01.2011 г. составила 1 532 497 человек. Все население распределено на 1 017 участков (2006 г. -
1 013). Среди них: 429 терапевтических участков (из них 91 - комплексный и 5 - малокомплектных); 295 - участков врача общей (семейной) практики; 293 - педиатрических (из них 1 - малокомплектный). Укомплектованность участков врачами (физическими лицами) составила 91,7%, остальные участки укомплектованы совместителями. В среднем по области на 1 участок приходится 1 500 жителей. В сельской местности проживает 520 023 (33,9%) человек. В связи с наличием множества хуторов и сел с небольшим количеством населения, находящихся на удалении друг от друга и учреждений здравоохранения, количество населения на 23 терапевтических участках и участках ВОП составляет от 2 001 до 2 500 человек, на 4-х - свыше 2 500 (2006 г. - 13). На 14 педиатрических участках число детей составляет от 1001 до 1 500 (2006 г. -10). Это снижает доступность врачебной помощи населению этих хуторов и сёл.
Из общего числа посещений населения области ко всем специалистам (11,5 млн., без учёта платных посещений, посещений к стоматологам и посещений врача на дому), число посещений городского населения составило 8,3 млн. (72,1%), сельского -3,2 млн. (27,9%). Показатели посещаемости за 2010 г. приведены в табл.
Показатели посещаемости городских и сельских жителей к врачам специалистам (на 1 жителя в год)
Посещения к специалистам Городских жителей Сельских жителей (+,- в %) показатель посещений сельс./ городс.
Участковым педиатрам 6,2 3,7 -40,3
Участковым терапевтам 1,55 1,1 - 29,0
Врачам ОВП 0,66 1,3 + 97,0
Узким специалистам 6,0 4,0 -33,3
Таким образом, число посещений сельских жителей к участковым педиатрам, участковым терапевтам и узким специалистам в среднем на 34% меньше городских, что подтверждает наличие меньшей доступности сельского населения в ПМСП. Посещения к врачам ОВП сельских жителей почти в 2 раза больше городских жителей так, как большинство Центров и отделений ОВП размещены в сельской местности.
Анализируя работу врачей общей практики в Центрах и отделениях ОВП, расположенных в сельской местности и врачей ОВП отделений городской больницы мы наблюдаем следующую тенденцию.
1. Калининская, А.А. Первичная медицинская помощь механизмы совершенствования / А.А. Калининская, С.И. Кузнецов, А.Ф. Стукалов // Ремедиум. -2008.-№ 1.-С. 13-17
2. Пинкус, Т.М. Повышение структурной эффективности системы здравоохранения области./ Т.М. Пинкус, М.А. Степчук, С.В. Абрамова // Проблемы экономики и управления. - Белгород, 2009. - №4. - С.181-183.
3. Эффективность работы врачей общей практики в Белгородской области / М.А. Степчук [и др.] // Менеджер здравоохранения. - М., 2009. - №10. - С. 12-15.
4. Степчук, М.А. Основные показатели деятельности ЛПУ и состояния здоровья населения Белгородской области / М.А. Степчук // Стат. сборник. - Белгород, 2009. - 285с.
AVAILABILITY OF MEDICAL ASSISTANCE DURING HER PUNISHMENT
M.A.STEPCHUK1 T.M. PINKUS"
S.V. ABRAMOVA1 D.P. BOZHENKO2
Medical information-analytical centre, Belgorod Chernyansky central district hospital, Belgorod region e-mail: [email protected]
The authors highlighted the issues of access to health care at the stages of its delivery to Russia and the Belgorod region: the defi- nition of accessibility, the factors affecting its provision, the difficul- ties encountered and their solutions, different levels of access to health care in urban and rural population in the region.
Key words: availability of medical care.
1. Государство признает охрану здоровья детей как одно из важнейших и необходимых условий физического и психического развития детей.
2. Дети независимо от их семейного и социального благополучия подлежат особой охране, включая заботу об их здоровье и надлежащую правовую защиту в сфере охраны здоровья, и имеют приоритетные права при оказании медицинской помощи.
3. Медицинские организации, общественные объединения и иные организации обязаны признавать и соблюдать права детей в сфере охраны здоровья.
4. Органы государственной власти Российской Федерации, органы государственной власти субъектов Российской Федерации и органы местного самоуправления в соответствии со своими полномочиями разрабатывают и реализуют программы, направленные на профилактику, раннее выявление и лечение заболеваний, снижение материнской и младенческой смертности, формирование у детей и их родителей мотивации к здоровому образу жизни, и принимают соответствующие меры по организации обеспечения детей лекарственными препаратами, специализированными продуктами лечебного питания, медицинскими изделиями.
5. Органы государственной власти Российской Федерации и органы государственной власти субъектов Российской Федерации в соответствии со своими полномочиями создают и развивают медицинские организации, оказывающие медицинскую помощь детям, с учетом обеспечения благоприятных условий для пребывания в них детей, в том числе детей-инвалидов, и возможности пребывания с ними родителей и (или) иных членов семьи, а также социальную инфраструктуру, ориентированную на организованный отдых, оздоровление детей и восстановление их здоровья.
9. Социальная защищенность граждан в случае утраты здоровья:
Социальная защищенность граждан в случае утраты здоровья обеспечивается путем установления и реализации правовых, экономических, организационных, медико-социальных и других мер, гарантирующих социальное обеспечение, в том числе за счет средств обязательного социального страхования, определения потребности гражданина в социальной защите в соответствии с законодательством Российской Федерации, в реабилитации и уходе в случае заболевания (состояния), установления временной нетрудоспособности, инвалидности или в иных определенных законодательством Российской Федерации случаях.
10. Ответственность органов государственной власти и органов местного самоуправления, должностных лиц организаций за обеспечение прав граждан в сфере охраны здоровья:
1. Органы государственной власти и органы местного самоуправления, медицинские организации и иные организации осуществляют взаимодействие в целях обеспечения прав граждан в сфере охраны здоровья.
2. Органы государственной власти и органы местного самоуправления, должностные лица организаций несут в пределах своих полномочий ответственность за обеспечение гарантий в сфере охраны здоровья, установленных законодательством Российской Федерации.
11. Доступность и качество медицинской помощи обеспечиваются:
1) организацией оказания медицинской помощи по принципу приближенности к месту жительства, месту работы или обучения;
2) наличием необходимого количества медицинских работников и уровнем их квалификации;
3) возможностью выбора медицинской организации и врача в соответствии с настоящим Федеральным законом;
4) применением порядков оказания медицинской помощи и стандартов медицинской помощи;
5) предоставлением медицинской организацией гарантированного объема медицинской помощи в соответствии с программой государственных гарантий бесплатного оказания гражданам медицинской помощи;
6) установлением в соответствии с законодательством Российской Федерации требований к размещению медицинских организаций государственной системы здравоохранения и муниципальной системы здравоохранения и иных объектов инфраструктуры в сфере здравоохранения исходя из потребностей населения;
7) транспортной доступностью медицинских организаций для всех групп населения, в том числе инвалидов и других групп населения с ограниченными возможностями передвижения;
8) возможностью беспрепятственного и бесплатного использования медицинским работником средств связи или транспортных средств для перевозки пациента в ближайшую медицинскую организацию в случаях, угрожающих его жизни и здоровью.
Территориальной программой устанавливаются целевые значения критериев доступности и качества медицинской помощи, на основе которых проводится комплексная оценка уровня и динамики следующих показателей:
1.Общие показатели.
1.1. удовлетворенность населения медицинской помощью (% от числа опрошенных):
1.2. заболеваемость, смертность и инвалидность населения:
смертность населения (число умерших на 1000 человек населения),
смертность населения в трудоспособном возрасте (число умерших в трудоспособном возрасте на 100 тыс. человек населения),
смертность населения от болезней системы кровообращения(число умерших от болезней системы кровообращения на 100 тыс. человек населения), в динамике за 3 года,
смертность населения трудоспособного возраста от болезней системы кровообращения (число умерших от болезней системы кровообращения в трудоспособном возрасте на 100 тыс. человек населения),
смертность населения от новообразований (в том числе от злокачественных), (число умерших от новообразований (в том числе от злокачественных) на 100 тыс. человек населения), в динамике за 3 года,
смертность населения от дорожно-транспортных происшествий (число умерших от дорожно-транспортных происшествий на 100 тыс. человек населения), в динамике за 3 года,
заболеваемость населения туберкулезом (случаев на 100 тыс. человек населения),
смертность населения от туберкулеза (случаев на 100 тыс. человек населения), в динамике за 3 года,
материнская смертность (на 100 тыс. родившихся живыми),
младенческая смертность (на 1000 родившихся живыми), в динамике за 3 года,
удельный вес заболеваний, выявленных на ранних стадиях, от общего количества впервые выявленных заболеваний;
число лиц трудоспособного возраста, впервые признанных инвалидами (человек на 10 тыс. человек населения трудоспособного возраста).
число лиц в возрасте до 18 лет, впервые признанных инвалидами.
1.3. доступность медицинской помощи на основе оценки реализации нормативов объема медицинской помощи по видам в соответствии с Программой:
сроки ожидания гражданами медицинской помощи, оказываемой в плановой форме,
среднее время ожидания приема врача-специалиста,
количество обоснованных жалоб, в том числе на отказ в оказании медицинской помощи, предоставляемой в рамках территориальной программы, в том числе территориальной программы обязательного медицинского страхования,
численность населения, осуществившего выбор медицинской организации,
численность населения, осуществившего выбор врача, оказывающего первичную медико-санитарную помощь,
доля медицинских организаций, применяющих стандарты медицинской помощи, в общем количестве медицинских организаций, работающих по территориальной программе,
количество медицинских организаций, осуществляющих автоматизированную запись на прием к врачу с использованием сети Интернет и информационно-справочных сенсорных терминалов;
1.4. эффективность использования ресурсов здравоохранения (кадровых, материально-технических, финансовых и других):
обеспеченность населения врачами (человек на 10 тыс. населения) всего, в т.ч. по условиям оказания медицинской помощи,
обеспеченность населения медицинскими работниками, имеющими среднее медицинское образование (человек на 10 тыс. населения), всего, в т.ч. по условиям оказания медицинской помощи,
обеспеченность населения больничными койками (на 10 тыс. населения),
доля медицинских организаций, прошедших капитальный ремонт в установленные сроки, из числа нуждающихся в нем,
количество профильных отделений медицинских организаций, материально-техническое оснащение которых приведено в соответствие с порядками оказания медицинской помощи,
отношение количества медицинских организаций, переведенных на новую (отраслевую) систему оплаты труда, ориентированную на результат, к общему количеству медицинских организаций, работающих в рамках территориальной программы,
отношение среднемесячной номинальной начисленной заработной платы врачей государственных (муниципальных) медицинских организаций к среднемесячной номинальной начисленной заработной плате работников, занятых в сфере экономики региона,
отношение среднемесячной номинальной начисленной заработной платы медицинских работников, имеющих среднее медицинское образование, государственных (муниципальных) медицинских организаций к среднемесячной номинальной начисленной заработной плате работников, занятых в сфере экономики региона;
эффективность деятельности медицинских организаций на основе оценки выполнения функции врачебной деятельности, показателей рационального и целевого использования коечного фонда;
фондооснащенность и фондовооруженность медицинских организаций.
2. Показатели деятельности медицинских организаций по оказанию первичной медико-санитарной помощи:
доля выполненных патронажей детей первого года жизни от плановых врачебных патронажей детей первого года жизни,
полнота охвата профилактическими осмотрами детей от числа детей, подлежащих профилактическим осмотрам,
удельный вес детей, госпитализированных для оказания медицинской помощи в плановой форме, от общего числа детей, состоящих под диспансерным наблюдением и нуждающихся в оказании такой медицинской помощи,
удельный вес количества выполненных индивидуальных программ реабилитации детей-инвалидов от общего числа детей-инвалидов,
удельный вес детей, состоящих под диспансерным наблюдением, в общем числе детей, прикрепленных к педиатрическому участку,
удельный вес детей, снятых с диспансерного наблюдения по выздоровлению, от общего числа детей, состоящих под диспансерным наблюдением,
удельный вес детей с улучшением состояния здоровья от общего числа детей, состоящих под диспансерным наблюдением,
доля посещений с профилактической целью к общему количеству посещений поликлиники;
уровень госпитализации населения, прикрепленного к медицинской организации, оказывающей первичную медико-санитарную помощь (на 1000 чел. населения);
процент случаев расхождения диагнозов при направлении в медицинскую организацию, оказывающую медицинскую помощь в стационарных условиях, и клинического диагноза указанной медицинской организации от общего числа направленных,
удельный вес госпитализаций в экстренной форме в общем объеме госпитализаций населения, прикрепленного медицинской организации, оказывающей первичную медико-санитарную помощь,
доля медицинских организаций государственной (муниципальной) систем здравоохранения, оказывающих первичную медико-санитарную помощь, финансирование которых осуществляется по результатам деятельности на основании подушевого норматива на прикрепленное население, в общем количестве таких медицинских организаций.
3. Показатели деятельности медицинских организаций по оказанию специализированной, в том числе высокотехнологичной, медицинской помощи:
объем медицинской помощи, оказываемой в условиях дневных стационаров (число пациенто-дней на 1 жителя, на 1 застрахованное лицо);
доля пациентов, которым оказана специализированная, в том числе высокотехнологичная, медицинская помощь по стандартам медицинской помощи, к общему числу пациентов, которым оказана медицинская помощь указанного вида,
доля граждан, получивших обоснованный отказ в оказании высокотехнологичной медицинской помощи, в общей численности граждан, направленных на оказание высокотехнологичной медицинской помощи органом исполнительной власти субъекта Российской Федерации в области здравоохранения,
доля государственных (муниципальных) медицинских организаций, оказывающих медицинскую помощь в стационарных условиях, финансирование которых осуществляется по результатам деятельности по законченному случаю лечения в соответствии с нормативом финансовых затрат, рассчитанным на основе клинико-статистических групп, к общему количеству государственных (муниципальных) медицинских организаций, оказывающих медицинскую помощь в стационарных условиях.
4. Показатели деятельности медицинских организаций по оказанию скорой, в том числе скорой специализированной, медицинской помощи:
количество вызовов скорой медицинской помощи в расчете на 1 жителя, число пациентов, которым оказана скорая медицинская помощь;
доля пациентов, которым скорая помощь оказана в течение 15 минут после вызова.
Территориальной программой могут быть установлены дополнительные целевые значения критериев доступности и качества медицинской помощи для медицинских организаций.
Выравнивание финансовых условий реализации территориальных программ обязательного медицинского страхования с учетом совокупных доходных источников их финансового обеспечения, а также стимулирование эффективности реализации территориальных программ осуществляются в соответствии с законодательствомРоссийской Федерации.
Доклад директора Фонда независимого мониторинга медицинских услуг и охраны здоровья человека «Здоровье», члена центрального штаба ОНФ Эдуарда Гаврилова
Доступность медицинской помощи для населения РФ
в рамках подготовки к Форуму ОНФ по здравоохранению, 19.06.2015
Презентация. Нажмите левой кнопкой мыши для смены слайда.
Под доступностью медицинской помощи мы понимаем возможность получения пациентом необходимой ему медицинской помощи вне зависимости от социального статуса, уровня благосостояния и места проживания.
Доступность является важнейшим условием оказания медицинской помощи населению страны и декларируется Федеральным законом № 323 «Об основах охраны здоровья граждан Российской Федерации».
Программой государственных гарантий бесплатного оказания гражданам медицинской помощи на 2015 год и на плановый период 2016 и 2017 годов (утверждена Постановлением Правительства Российской Федерации от 28 ноября 2014г. №1273) определены критерии доступности и качества медицинской помощи.
Необходимость принятия мер по обеспечению доступности медицинской помощи нашла отражение в «майских» указах Президента Российской Федерации.
ДОСТИЖЕНИЯ ПРОШЛЫХ ЛЕТ
В 2005 - 2012 годах Правительством Российской Федерации был запущен ряд проектов и программ, направленных на повышение уровня рождаемости и снижение смертности населения, на раннее выявление заболеваний, предотвращение инвалидизации и поддержание качества жизни, в том числе национальный приоритетный проект «Здоровье», региональные программы модернизации здравоохранения субъектов Российской Федерации.
Анализ динамики демографических показателей показывает, что мероприятия, в целом, достигли своей цели. Так, темп снижения смертности от сердечно-сосудистых заболеваний за период 2005-2012 гг. во всех возрастах составил 29%, при этом максимальные темпы сокращения смертности наблюдались в возрастной группе 40-59-летних. Смертность от внешних причин снизилась с почти 320 тысяч человек в 2005 году до 197 тысяч в 2012 году. Одновременно, рост уровня рождаемости позволил в 2012 году впервые за десять лет добиться превышения рождаемости над смертностью и обеспечить естественный прирост населения.
Однако, проводимые в последнее время Минздравом России реформы здравоохранения, в том числе так называемая оптимизация здравоохранения, которая осуществляется без методологического сопровождения со стороны Минздрава, постепенно сводят на нет достижения прежних лет.
ПОСЛЕДСТВИЯ ОПТИМИЗАЦИИ
Так, в 2014 году произошел рост общей смертности (2014год: 13,1 на 1000 населения; 2013 год: 13,0). Выросли по сравнению с 2013 годом показатели смертности от болезней органов дыхания на 6,2%, от болезней органов пищеварения на 8,4%. Наибольшую озабоченность вызывает рост смертности от прочих причин на 24,4%, за этим показателем может быть скрыта неудобная статистика смертности от болезней системы кровообращения, новообразований, туберкулеза.
Согласно опросу общественного мнения, проведенному Левада-центром в октябре 2014 года, из 3,5 тысяч опрошенных, имевших за последний год опыт получения медицинских услуг, 32% отметили ухудшение в работе поликлиник и больниц.
По данным комплексного наблюдения условий жизни, проведенного Росстатом, в 2014 году число респондентов, которых не удовлетворяет работа медицинских организаций, выросло по сравнению с 2011 годом с 19,5% до 30,3% от числа опрошенных. На эффективное лечение не рассчитывают 21,9%, в то время как в 2011 году - 13,9%. На вопрос о невозможности добраться до медицинской организации утвердительно ответили 10,1% опрошенных, что почти в два раза выше, чем в 2011 году - 5,9%.
Эксперты Фонда «Здоровье», совершая рабочие поездки по регионам, посещая медицинские учреждения, проводят свой мониторинг удовлетворенности населения медицинской помощью, ее доступностью и качеством, и получают реальные свидетельства о результатах оптимизации в здравоохранении на местах.
Как правило, пациенты жалуются на очереди к врачам, на отсутствие специалистов, долгое ожидание необходимых исследований и госпитализации, на плохую транспортную доступность медицинских учреждений.
Это, прежде всего, результаты необоснованного сокращения коечного фонда в регионах - в течение 2014 года коечный фонд по стране сократился почти на 30 тысяч. В 2014 году койки сокращены в 73 регионах. В 56 регионах количество госпитализаций снизилось по сравнению с 2013 годом.
В то же время сокращение коечного фонда не привело к увеличению дней работы койки в году: вместо плановых 329,0 дней по факту имеем 321,0.
Сокращение коечного фонда привело к росту в 2014 году показателя внутрибольничной летальности в 61 регионе. В целом по России внутрибольничная летальность выросла на 2,6% по сравнению с 2013 годом. В 49 регионах рост числа умерших в стационаре происходит на фоне снижения числа госпитализированных больных. В 14 регионах увеличилось число умерших на дому, в 13 из них выросла и внутрибольничная летальность.
СИТУАЦИЯ НА СЕЛЕ
Негативные последствия проводимой оптимизации особенно сильно затронули сельское население. Медицинская помощь удаляется от села, для некоторых сельских жителей - на недосягаемое расстояние. Сокращение коечного фонда в результате оптимизации, коснувшееся, прежде всего, сельских и районных больниц привело к тому, что в 2014 году было госпитализировано на 32,2 тысячи сельских жителей меньше, чем в 2013 году. Смертность сельского населения в 2013 году была на 16% выше городского, в 2014 году выше на 15%, но разница в 1% обусловлена не снижением смертности сельского населения, а ростом смертности городских жителей.

По итогам 2014 года 35% населенных пунктов в Российской Федерации не охвачены путями общественного транспорта. Развитие выездных форм работы крайне ограничено, в то время как по официальным отчетам количество выездных врачебных и медицинских бригад растет. Так, например, в Рязанской области количество врачебных бригад увеличилось с 3 в 2013 году до 39 в 2014, количество мобильных медицинских бригад, оснащенных транспортным средством и медицинским оборудованием, составляет 32. Однако при анализе распределения выездных бригад по регионам можно обнаружить, что, в основном, они сконцентрированы в центральных регионах с высокой плотностью населения, а субъекты, имеющие большую протяженность, где расстояние до регионального центра может измеряться несколькими сотнями километров, не имеют мобильных бригад. В их числе Мурманская, Свердловская, Омская области, Камчатский и Приморский края, еще ряд регионов. А там, где имеются врачебные и мобильные медицинские бригады, работают они далеко не всегда эффективно, обслуживая за смену один-два вызова.
Добавим к этому, что в Российской Федерации в рамках модернизации на конец 2013 года не было открыто из числа запланированных 1, 4 тысячи ФАПов и 396 отделений ОВП. В настоящее время около 17,5 тысяч населенных пунктов с численностью населения свыше 100 человек не имеют медицинской инфраструктуры, из них 2 430 населенных пунктов с численностью населения свыше 700 человек, а почти в 879 населенных пунктах жители вообще не прикреплены ни к одному ФАПу или отделению ОВП. Что же касается населенных пунктов с численностью населения менее 100 человек, то из 79,1 тысячи 65 тысяч (82,2%) не охвачены медицинскими подразделениями. Самый низкий охват сельских населенных пунктов медицинской инфраструктурой в Московской, Ленинградской областях, Республике Марий Эл, Томской и Калининградской областях, Пермском крае.

Санитарно-авиационные бригады отсутствуют в 27 регионах, в том числе в Челябинской, Курганской, Новосибирской, Томской, Омской областях, Удмуртской Республике. Развитие скорой санитарно-авиационной медицинской помощи ограничено высокой стоимостью одного вылета.
КАДРОВЫЙ ДЕФИЦИТ
Еще один важный фактор доступности медицинской помощи - кадровая обеспеченность. Проведенный экспертами Фонда в середине 2014 года анализ исполнения 597 и 598 Указов Президента Российской Федерации показывает, что принятые Минздравом России меры являются недостаточными и не обеспечивают достижение целей, поставленных в Указах.
Так, например, несмотря на формальное утверждение (приказ Минздрава России от 26 июня 2014 № 322) методики расчета потребности во врачебных кадрах, Минздрав по-прежнему не обладает достоверной информацией об истинной потребности медицинских учреждений во врачах, представление о наиболее востребованных специальностях медицинских работников также довольно субъективны.
В 2012 году Министерство здравоохранения и социального развития Российской Федерации заявляло, что в стране не хватает 152 тыс. врачей, в 2013 году Министр здравоохранения В.И.Скворцова озвучила другие данные - 40 тыс. При этом, по данным федерального статистического наблюдения к концу 2013 года не были заняты, даже с учетом совместительства, 104,7 тыс. должностей врачей. Коэффициент совмещения врачей (увеличение нагрузки к основному времени работы) составил 1,54.
То есть существующих рабочих мест для врачей в 1,5 раза больше, чем самих врачей. Приведенные данные заставляют задать вопрос, как было получено число 40 тысяч? Очевидно, что желаемое выдается за действительное.
Врачебные кадры катастрофически стареют. По данным Росстата, на сегодняшний день доля врачей в Российской Федерации в возрасте от 51 года составляет 40%, старше 56 лет - 26,5%. Это значительное «старение» врачебного персонала приведет через несколько лет к катастрофической нехватке врачебных кадров, когда врачи старше 55 лет уйдут на пенсию.
Сокращение врачей, ведущее к уменьшению доступности бесплатной медицинской помощи, гарантированной статьей 41 Конституции Российской Федерации, происходит с согласия Минздрава России, который в 2014 году пересмотрел установленные значения показателей обеспеченности медицинскими кадрами. Так, установленное Государственной программой «Развитие здравоохранения» на 2013 год целевое значение показателя обеспеченности врачами было сокращено с 44,2 на 10 тысяч населения, до 40,2 на 10 тыс. на 2014-2020 годы.

Что повлекло пересмотр этого показателя? По информации Минздрава России, в 2012 году, при формировании первоначальной редакции Госпрограммы, потребность во врачах и средних медицинских работниках рассчитывалась, исходя из утвержденных Минздравсоцразвития России и Минздравом России порядков оказания медицинской помощи, географических особенностей регионов, плотности населения с учетом потребности во врачах клинических специальностей.
В новой редакции Госпрограммы проблемы кадрового планирования системы здравоохранения не нашли отражения. Не представлены данные по обеспеченности врачами и средним медицинским персоналом первичного звена здравоохранения и больниц, отсутствует перечень дефицитных и профицитных специальностей.
По состоянию на 1 января 2015 г. неблагоприятная ситуация с обеспеченностью медицинскими кадрами, которая вдобавок характеризуется дисбалансом по отдельным врачебным специальностям, еще более усугубилась. Среднероссийский показатель обеспеченности врачами по итогам прошлого года составил 39,7 на 10 тысяч населения, что ниже значения, запланированного в Государственной программе «Развитие здравоохранения» - 40,2.
СОКРАЩЕНИЯ МЕДРАБОТНИКОВ
Всего за 2014 год было сокращено 19 228 врачей клинических специальностей и 12 тыс среднего медицинского персонала. В сельской местности, где и без того не хватает врачей, за 2014 год сокращено еще 400. При этом Минздравом России планируется дальнейшее сокращение врачей до 35,8 на 10 тысяч населения, что в пересчете составляет 514,4 тыс. человек.
До сих пор в большинстве регионов только частично внедрены или не внедрены совсем механизмы экономического стимулирования работников здравоохранения - эффективный контракт. В 19 регионах в 2014 году эффективные контракты не заключались, в том числе в Тверской, Ульяновской, Псковской, Ленинградской, Кемеровской областях, Республике Башкортостан и Приморском крае.
В сочетании с низким уровнем оплаты труда (по данным мониторинга Фонда «Здоровье», около 48% опрошенных медработников говорят об уровне дохода ниже 20 тысяч рублей в месяц), нерешенностью жилищных проблем это порождает социальную незащищенность значительной части медицинских работников и несомненно, отрицательно сказывается на доступности и качестве медицинского обслуживания, особенно в сельской местности. Добавим к этому, что в медицинских учреждениях, прежде всего сельских, годами не было ремонта, не хватает необходимой медицинской аппаратуры и лекарств.
К ограничению прав граждан на доступную медицинскую помощь ведет и действующая сегодня модель обязательного медицинского страхования, которая на деле не выполняет полагающихся функций. Страховые компании в этой системе являются финансовым посредником между государством и государственными или муниципальными медучреждениями, каналом передачи средств федерального бюджета в бюджеты регионов для финансирования медицинской помощи. На их содержание тратятся значительные средства, которым можно найти лучшее и более эффективное применение, особенно в сложившихся экономических условиях. Таким образом, существующая модель страховой медицины противоречит здравому смыслу.
Напомню, в конце 2014 года глава государства в послании к Федеральному собранию отметил, что страховая медицина так не заработала и поручил в течение 2015 года «завершить переход к страховым принципам, отладить все механизмы, чтобы не было сбоев».
РОСТ РЫНКА ПЛАТНЫХ УСЛУГ
О снижении доступности бесплатной медпомощи свидетельствует и рост объема платных услуг в медицине. Происходит нерегулируемое замещение бесплатных для населения медицинских услуг, оказываемых государственными и муниципальными медицинскими учреждениями, частными платными медицинскими услугами. Так, объем платных услуг по итогам прошлого года вырос на 24% и превысил 450 млрд рублей. В наибольшей мере от этого страдают малообеспеченные граждане. В целом, мы наблюдаем в настоящее время переход здравоохранения от сохранения и укрепления здоровья к индивидуальному лечению в основном запущенных хронических заболеваний.
НЕГАТИВНЫЕ ТЕНДЕНЦИИ 2015 ГОДА
Отсутствие четкой программы действий, непродуманность осуществляемых мер приводит к серьезным негативным последствиям в масштабах страны.
Об этом свидетельствуют последние данные Росстата. Так, в январе-апреле 2015 года значительно выросла смертность населения. Рост смертности составил 3,7% к аналогичному периоду 2014 года. По данным Росстата, смертность растет в возрастных группах от 15 до 19 лет, от 30 до 39 лет, от 40 до 49 лет.
Эксперты Фонда «Здоровье» отмечают, что наибольший рост смертности по итогам января-апреля 2015 года отмечен в Северо-Западном ФО - на 5,6%, на втором месте - Уральский ФО (на 5,0%), на третьем - Приволжский ФО (на 3,9%). В числе регионов с самыми высокими показателями роста Ямало-ненецкий АО, Костромская область, Республика Карелия, Архангельская, Ленинградская, Пензенская, Омская, Липецкая, Тюменская, Сахалинская области.
Причиной такого роста, по мнению экспертов Фонда, является отсутствие четко выстроенной политики в сфере здравоохранения на федеральном уровне, непродуманная, неконтролируемая оптимизация на местах. И как следствие - снижение доступности медицинской помощи для значительной части населения и увеличение числа случаев ее ненадлежащего качества.
В данной связи считаю необходимым следующее:
Подготовить нормативную правовую базу по террриториальному планированию медорганизаций и медицинских подразделений в зависимости от потребности населения, транспортной доступности, плотности расселения и других географических и демографических особенностей регионов;
разработать методологию, позволяющую оценить деятельность медицинских организаций и пересмотреть подходы к планированию медицинской помощи по видам и профилям;
пересмотреть мероприятия по кадровому планированию и обеспечению населения медицинскими кадрами;
принять меры по адекватному финансированию медпомощи;
внести изменения в «дорожные карты» и соглашения по оптимизации в части уточнения перечня реализуемых мероприятий и целевых показателей;
уточнить мероприятия госпрограммы развития здравоохранения в части развития сельской медицины и повышения доступности медпомощи.