Может ли повториться парапроктит. Как лечить острый парапроктит? Симптомы и причины. Общие симптомы и признаки
Нарастающие боли в промежности, высокая температура и проблематичное сидение на стуле - проблемы хоть и деликатные, но настолько мешающие привычному темпу жизни, что заставляют даже самых стеснительных людей обратиться за медицинской помощью.
В четверти случаев патологии прямой кишки врач-проктолог ставит диагноз парапроктит и назначает операцию.
В поисках возможности избежать хирургического вмешательства больной должен четко понимать опасность осложнений парапроктита в случае несвоевременного или неполноценного его лечения.
Парапроктит: что это такое?
Парапроктит - это острое, при отсутствии или неэффективности лечения переходящее в хроническую форму гнойное воспаление клетчатки параректальной зоны. Иначе говоря, в околопрямокишечном пространстве, заполненном жировой тканью, формируется гнойник - абсцесс.
Начавшийся гнойный процесс нельзя остановить: в любом случае происходит некроз инфицированных тканей. К тому же острый парапроктит имеет высокие шансы перейти в хроническую форму.
Самопроизвольное вскрытие абсцесса дает лишь временное облегчение, а повторное нагноение чревато формированием свища, выходящего либо в просвет прямо кишки, либо через кожу анальной зоны.
Чаще всего парапроктит диагностируется у мужчин. Крайне редко заболевание формируется у детей после оперативного устранения врожденных дефектов развития анального отверстия и сужения прямой кишки.
Тяжесть симптоматики парапроктита, отсутствие шансов на самоизлечение и эффективность безоперационной терапии, а также серьезные осложнения требуют незамедлительной медицинской помощи при появлении первых симптомов болезни и квалифицированной хирургической помощи.
Формы патологии
- по течению - острый (впервые сформировавшийся) и хронический (сформировавшиеся свищи);
- по глубине расположения патологии - поверхностный, глубокий;
- по локализации гнойных очагов - подкожный, подслизистый, интрасфинктеральный (расположен между волокнами внешнего и внутреннего сфинктера), ишио-ректальный (абсцесс расположен в промежности, за пределами анального сфинктера), пельвио-ректальный (высокое расположение высокая угроза тотального гнойного процесса);
- по наличию свищевого выхода - неполный (имеется только вход через анальную крипту) и полный (абсцесс нашел выход через кожу, в брюшное пространство или в просвет прямой кишки);
- по отношению свища к анальному сфинктеру - интра-, экстра- и транссфинктеральный;
- по сложности структуры свищевых ходов - простые и сложные (наличие нескольких ходов, затеков и гнойных карманов).

Главные виновники парапроктита - анаэробные бактерии: кишечная палочка, нередко в содружестве со стафилококками и стрептококками.
Инфекция попадает в клетчатку, окружающую прямую кишку, через открывающиеся внутрь анального канала протоки желез (морганиевы крипты) или через микроповреждения слизистой прямой кишки.
Не исключен и гематогенный/лимфогенный путь распространения инфекции. Возбудитель из хронических очагов инфекции (кариес, гайморит, хронический тонзиллит) с током крови или лимфы достигает анальной зоны и размножается в околопрямокишечной клетчатке.
Факторы, провоцирующие развитие парапроктита:
- геморрой,
- неспецифический язвенный колит,
- анальные и прямокишечные трещины,
- болезнь Крона,
- запоры,
- сниженный иммунитет,
- атеросклероз прямокишечных сосудов,
- гинекологические болезни у женщин и простатит у мужчин,
- сахарный диабет,
- оперативное вмешательство на прямой кишке.
Симптомы и признаки парапроктита, фото
Острый парапроктит всегда начинается внезапно.
Общие симптомы:
- повышение температуры,
- слабость,
- мышечные боли, отсутствие аппетита.
Cпецифические признаки парапроктита:
- резкие боли пульсирующего/дергающего характера в области прямой кишки, распространяющиеся при дефекации на всю область малого таза;
- болезненное мочеиспускание;
- расстройство стула и болезненные позывы к опорожнению кишечника;
- при поверхностном расположении гнойного очага - отек и покраснение кожи с возможным вскрытием и истечением гноя.

Самостоятельное вскрытие абсцесса может произойти через кожу (наиболее благоприятный вариант), в просвет влагалища у женщин, в прямую кишку, в брюшное пространство с формированием .
Стенки гнойной полости и свищевого хода постепенно выстилаются эпителием, формируется хронический парапроктит с периодическим обострением и выходом гнойного содержимого.
Во время ремиссии характеризуется мнимым выздоровлением: нормализуется самочувствие пациента, восстанавливается работоспособность, рана затягивается рубцовой тканью. Однако вновь повторяющиеся обострения могут привести к бессоннице, неврастении, импотенции у мужчин.
Диагностика парапроктита
Диагностическое обследование призвано точно определить локализацию свища и степень повреждения сфинктеральных мышечных волокон для выбора эффективного лечения парапроктита.
Больному с подозрением на парапроктит проводится:
- пальцевое обследование прямой кишки (выявление внутреннего устья свища);
- обследование с помощью зонда;
- трансректальное УЗИ;
- фистулография.
Лечение парапроктита и операция

Для многих пациентов возникает вопрос: обязательна ли операция при парапроктите? В этом случае ответ категоричен - лечение парапроктита без операции невозможно, а промедление лишь усугубит гнойный процесс.
Радикальное лечение проводится в два этапа:
- Вскрытие сформировашегося абсцесса и удаление гноя, нередко с постановкой дренажа. При остром парапроктите после операции по вскрытию гнойной полости почти всегда формируется свищ.
- Удаление свищевого хода и закрытие связи между прямой кишкой и гнойной полостью.
Нередко при оперативном удалении свища проводится хирургическое лечение геморроя.
Хирургическое вмешательство переносится достаточно легко, послеоперационный период не отличается сильной болезненностью.
Одновременно проводится антибиотикотерапия и иммуностимуляция.
Только такое лечение парапроктита, предполагающее проведение двух операций под общей анестезией и лекарственную терапию, дает полное излечение больного.
 При появлении первых признаков парапроктита необходима экстренная хирургическая помощь. От сроков ее оказания зависит прогноз заболевания.
При появлении первых признаков парапроктита необходима экстренная хирургическая помощь. От сроков ее оказания зависит прогноз заболевания.
Хронический парапроктит характеризуется высоким риском развития осложненний:
- Спонтанное вскрытие абсцесса.
- Гнойное расплавление и некротизация стенок влагалища, мочеиспускательного канала.
- Выход каловых масс в околопрямокишечную клетчатку через некротизированную стенку прямой кишки, молниеносное распространение гнойного процесса.
- Прорыв абсцесса в брюшное пространство и развитие перитонита, угрожающего смертельным исходом.
- Недостаточность анального сфинктера вследствие тяжелого повреждения его волокон, подтекание каловых масс.
- Разрастание рубцовой ткани и снижение эластичности стенок анального канала.
- Раковое перерождение при наличии свища более 5 лет.
Профилактика образования парапроктита
- Своевременное и полноценное лечение патологии прямой кишки.
- Борьба с запорами.
- Правильная гигиена анальной области во избежание формирования трещин заднего прохода.
- Поддержание иммунитета, устранение хронических очагов инфекции в организме.
Парапроктит по мкб 10
В международном классификаторе болезней патология находится:
Класс XI. Болезни органов пищеварения (K00-K93)
K55-K63 - Другие болезни кишечника
K61 - Абсцесс области заднего прохода и прямой кишки (Включая: aбсцесс или флегмонa области заднего проходa и прямой кишки со свищом или без него)
- K61.0 Анальный (заднепроходный) абсцесс
K62 - Другие болезни заднего прохода и прямой кишки
- K62.8 Другие уточнённые болезни заднего прохода и прямой кишки /прободение (нетрaвматическое) прямой кишки / проктит БДУ
Прямая кишка выполняет одну из важных функций в жизни человека – выводит каловые массы, которые образуются в результате переваривания продуктов. Если бы организм не избавлялся от ненужных продуктов, тогда он отравился от токсинов и распух бы. Но люди не только испражняются через прямую кишку и анус, порой и используют эти места в качестве сексуальных игр. Таким образом, очень легко..
Что это такое – парапроктит?
Прямую кишку и анус окружает жировая клетчатка. Что такое парапроктит? Это воспаление данной околопрямокишечной клетчатки. После геморроя является второй по распространенности болезнью, связанной с актом выведения лишних продуктов из организма.
Выделяют всего лишь две формы парапроктита, которые делятся на множество видов:
- Острый – образовываются абсцессы (гнойные ограниченные участки). Делят на виды:
- По этиологии:
- Обычный;
- Анаэробный;
- Специфический;
- Травматический.
- По расположению инфильтрата:
- Подкожный (параректальный абсцесс) – гнойное поражение ануса. Самая легкая форма парапроктита;
- Ишиоректальный (подвздошно-прямокишечный);
- Ретроректальный (тазово-прямокишечный);
- Подслизистый;
- Пельвиоректальный;
- Некротический.
- Хронический – образовываются свищи в прямой кишке (параректальные, околопрямокишечные) или в анальном отверстии (перианальные). Развивается из-за недолеченной острой формы. Делят на виды:
- По анатомии свищей:
- Полный;
- Неполный;
- Наружный;
- Внутренний.
- По расположению свища:
- Передний;
- Боковой;
- Задний.
- По свищевым волокнам:
- Интрасфинктерный – воспаление мышц и тканей сфинктера;
- Экстрасфинктерный;
- Транссфинктерный.
- По тяжести:
- Простой.
- Сложный.
- В зависимости от проникновения инфекции различают виды:
- Гематогенный – бактерии проникают через ток крови либо от других отделов прямой кишки, в которых развивается воспалительный процесс, либо от других органов организма (например, при кариесе, тонзиллите).
- Контактный – распространение инфекции от воспаленных желез ЖКТ, которые прорываются и дают ход бактериям.
Причины
Причиной воспаления околопрямокишечной клетчатки являются инфекции (микроорганизмы и грибки), которые проникают внутрь прямой кишки и начинают поражать ее. Самыми распространенными становятся бактерии анаэробного типа, которым не нужен кислород для размножения. Они могут проникать в прямую кишку от других очагов инфицированного воспаления внутри организма человека. На втором месте находятся различные травмы и некачественные хирургические операции, в результате которых в прямую кишку была занесена инфекция.
Другими факторами, которые тоже могут посодействовать развитию патогенной микрофлоры в прямой кишке, являются:
- Геморрой как один из частых факторов, за которым следует осложнение в виде парапроктита.
- Частые запоры.
- Сахарный диабет, который часто приводит к развитию различных воспалительных болезней ЖКТ: гастрит, колит, папиллит и пр.
- Трещины в районе ануса.
- Подавленный иммунитет в результате борьбы с другими инфекционными болезнями, например, ангиной или гриппом.
- Атеросклероз.
Парапроктит является не просто заболеванием, когда образуются абсцессы или свищи. Речь идет о гнойных образованиях, которые затрудняют процесс дефекации, делая его болезненным и практически невозможным.
Симптомы и признаки парапроктита околопрямокишечной клетчатки
Признаки и симптомы парапроктита околопрямокишечной клетчатки различаются по форме протекания. Следует отметить, что уже развитие острой формы говорит о необходимости хирургического вмешательства. Сама же болезнь появляется ярко и резко, проявляя всю симптоматику в зависимости от расположения гнойника и массивности поражения:
- Вскрывающийся гной распространяет инфекцию по прямой кишке и в область промежности, таким образом, выделяется гной из заднего прохода.
- Недомогание, головные боли и слабость становятся первыми симптомами острой формы.
- Повышается температура до 37,5ºС и выше.
- Ломота в мышцах и суставах.
- Озноб.
- Мочеиспускание и дефекация как позывы, так и процесс становятся болезненными.
- Теряется аппетит.
- Боли в районе прямой кишки, малого таза, внизу живота, которые усиливаются при дефекации.
В зависимости от вида острого парапроктита к вышеописанной симптоматике добавляются такие признаки:
- Подкожный:
- Уплотнение, покраснение и отечность кожи вокруг ануса.
- Боль, которая мешает спокойно сидеть, спать, испражняться.
- Ретроректальный:
- Симптомы общей интоксикации, которые имеют нарастающий характер.
- Боль усиливается и становится невыносимой при дефекации и мочеиспускании.
- Возможно временное снижение всех симптомов, при этом выделяется гной с примесями крови.
- У женщин прорыв гнойника может спровоцировать развитие воспалительных процессов во влагалище.
- Ишиоректальный:
- Отек и покраснение кожи.
- Ассиметричность ягодиц.
- Подслизистый парапроктит характеризуется такими же симптомами, как и подкожный, но только не в ярко выраженных кожных проявлениях.
- Пельвиоректальный:
- Озноб и сильная лихорадка.
- Боль в малом тазу и низу живота.
- Задержка каловых масс и мочи.
- Усиление боли к концу второй недели.
Хроническая форма парапроктита обладает невыраженной симптоматикой, как при острой форме. Характерными становятся такие признаки:
- Самым характерным признаком являются волнообразные проявления – чередование ремиссий и обострений.
- Гнойные и сукровичные выделения в область промежности. Резкий неприятный запах.
- Зуд и раздражение кожи.
- При внутреннем неполном свище наблюдается болевой синдром, который стихает после дефекации.
- Свищи прорываются, но не заживают. В них продолжает течь гной, распространяясь на здоровые ткани.
Парапроктит у ребенка
Парапроктит не жалеет даже младенцев. У ребенка заболевание развивается на фоне образования патологической микрофлоры, сниженного иммунитета и различных травм. Часто встречается форма подкожного гнойного парапроктита. Лечение проводится такое же, как и у взрослых.
Парапроктит у взрослых
Парапроктит часто проявляется у взрослых. У мужчин и у женщин он является , что приводит к запорам, употребления лекарств, нелечимых инфекционных болезней. У женщин велик риск перехода болезни в полость влагалища, что вызовет свои воспалительные заболевания.
Диагностика
Диагностика воспаления околопрямокишечной клетчатки происходит за счет сбора симптомов и общего осмотра пальцевым методом. Сильные болевые ощущения дают повод провести исследования:
- Анализ кала и мочи;
- УЗИ прямой кишки;
- Анализ крови;
- Фистулография и рентгенография прямой кишки.
Лечение
Лечение парапроктита заключается в проведении хирургических операций. Как уже говорилось, даже острый парапроктит нуждается в хирургическом вмешательстве, поскольку гнойное образование прорывается и поражает здоровые ткани прямой кишки. Здесь происходит вскрытие гнойника и удаление экссудата. При образовании свищей производится их иссечение. Ставится дренажная трубка, по которой будет происходить отток гноя за пределы пораженного очага.
Некротическая острая форма требует только хирургического вмешательства, поскольку происходит массивное инфицирование мягких тканей прямой кишки. Происходит иссечение некрозов, после чего остаются дефекты, которые можно устранить пластикой кожи.
Такой же подход используется и при хронической форме болезни: вскрывается гной, прочищается, дренируется. Лишь в последующем проводятся различные медикаментозные и физиотерапевтические процедуры. Проводится хирургическое очищение гнойных полостей антибиотиками и антисептиками.
Как лечить парапроктит после операции? Назначаются лекарства и проводятся физиотерапевтические процедуры:
- Противовоспалительные лекарства;
- Антибиотики;
- Перевязки с левомеколом и гентамицином;
- Делаются сорбентные аппликации;
- Мази на гидрофильной основе;
- Желеобразные и жировые мази при заживлении;
- Ультразвуковая кавитация;
- Облучение лазерное и ультразвуковое;
- Озонирование;
- Касторовое масло.
Используется специальная диета: легкоусвояемые бесшлаковые продукты. Употребляется большое количество жидкости и пищи, богатой клетчаткой. Больные после операции ведут постельный или полупостельный режим, в зависимости от собственного самочувствия.
В домашних условиях лучше не лечить болезнь, поскольку это может привести лишь к развитию осложнений или переходу в хроническую стадию болезни. Главным здесь становится хирургическое вмешательство, которое устраняет причины и последствия болезни.
Прогноз жизни
Парапроктит является сложным заболеванием, которое дает неутешительный прогноз жизни лишь при отсутствии эффективного лечения. Сколько живут больные? Само заболевание не убивает, но осложнения могут привести к летальному исходу. Осложнения наблюдаются как при острой, так и при хронической форме парапроктита:
- Расплавление стенок прямой кишки и влагалища.
- Переход воспаления на тазовую клетчатку.
- Перитонит.
- Вскрытие гнойника на поверхность кожи.
- Воспаление всей прямой кишки.
- Расплавление мочевыводного канала.
- Сепсис.
- Сужение анального канала и его деформация.
Лечение парапроктита в домашних условиях нужно начинать как можно быстрее. Ведь прогрессирование воспалительного процесса в подкожной жировой клетчатке может привести к сильному ухудшению самочувствия больного, переходу патологического процесса в хроническую форму или образованию свищей.
Желательно любое лечение проводить под контролем врача, чтобы не допустить возникновения осложнений. В некоторых случаях народные методы терапии могут оказаться неэффективными, поэтому только врач сможет адекватно оценить состояние больного и решить вопрос о необходимости медикаментозного или оперативного лечения недуга.
Лекарственные средства для приема внутрь
Многие целебные травы и растения обладают противовоспалительными, обволакивающими, регенерирующими, обезболивающими, противоотечными, антисептическими и другими полезными свойствами. С помощью определенных сборов можно добиться облегчения состояния больного при остром или хроническом проктите, а также в послеоперационный период. 
Самые популярные, доступные и незамысловатые рецепты настоев и настоек для приема внутрь:

Применение ванн в лечении подкожного абсцесса
Хорошие результаты в терапии острого и хронического парапроктита дает применение сидячих ванночек. С их помощью можно достичь обезболивающего и противовоспалительного действия. В лечении подкожного абсцесса используют давние и проверенные компоненты, обладающие выраженной эффективностью.
Главное условие успешного применения ванночек — жидкость должна быть не слишком горячей, то есть комфортной, поскольку высокая температура может спровоцировать активизацию воспалительного процесса.
Ванночки с содой и солью
Самый популярный рецепт для приготовления ванночек — добавление соды и соли. Лекарственный настой готовится из расчета по 1 ст. л. каждого вещества на 5 л теплой кипяченой воды.
Комбинация соды с солью обладает «вытягивающими» свойствами, благодаря чему гнойник быстрее дозревает, кожа размягчается и постепенно он рассасывается. Длительность водных процедур составляет не менее 10-15 минут. Кратность применения — 1 раз в день на протяжении 2 недель.

Ванночки с добавлением мумиё

В лечение хронического проктита зарекомендовали себя ванночки с мумиём. Дополнительным преимуществом этого метода является то, что кроме выраженного анальгезирующего и противовоспалительного действия, средство обладает способностью активизировать местный иммунитет. Для приготовления раствора нужно растолочь 10 таблеток мумие и залить их теплой водой. Длительность проведения манипуляции равняется 15-20 минутам (до остывания жидкости). Курс лечения — 10-15 процедур.
Ванночки с молоком и чесноком

Для сидячей ванночки можно использовать следующее средство — вскипятить 2 л молока, добавить 4 зубчика чеснока, 2 средние луковицы и проварить еще несколько минут. Данный раствор использовать для водных процедур, только предварительно нужно его немного остудить до комфортной температуры.
С целью усиления лечебного эффекта больного следует укутать теплым пледом или полотенцем. Это позволит максимально долго сохранить нужную температуру, вследствие чего можно быстрее достичь выраженного положительного результата от проводимого лечения.
Поскольку сидячие ванночки не очень комфортны, можно использовать альтернативный вариант — принятие ванны с добавлением лекарственных компонентов.
Выраженным обезболивающим и противовоспалительным действием обладают следующие растительные лекари: корень аира, тысячелистник, календула, кора дуба, зверобой и др. растения.
Для приготовления настоя все компоненты необходимо смешать в равных долях, отобрать 50 г сбора и залить 500 мл горячей воды. Поставить емкость на огонь, довести до кипения и потомить на протяжении 30-40 минут. Целебный настой процедить и добавить в ванну. Пациент должен находиться в воде не менее 15-20 минут.
Отличными противовоспалительными свойствами обладает обычная древесная смола. В ванну с теплой водой необходимо добавить целебный раствор. Для его приготовления следует 50-70 г золы залить 6-7 л воды, вскипятить и подержать на слабом огне в течение 30-40 минут.
После остывания средство нужно процедить и добавить в ванну. Продолжительность расслабляющей процедуры — 20-30 минут. Терапевтический курс составляет 7-10 сеансов (до улучшения состояния больного).
Применение лечебных свечей и тампонов
Данные лекарственные формы следует использовать только по согласованию со специалистом. Ведь при подкожной локализации абсцесса введение в прямую кишку лекарственных снадобий может не оказать ожидаемого эффекта. В то же время данные средства при грамотном использовании позволят быстрее добиться положительного результата.
Основные растительные компоненты для изготовления тампонов:
- Обезболивающими, противовоспалительными, обволакивающими и заживляющими свойствами обладает картофель. Из клубня необходимо вырезать кусочек прямоугольной формы с округлыми краями, размером как стандартный ректальный суппозиторий. Лекарство вставить в анальный проход на ночь. Длительность терапии составляет около 7-10 дней, в зависимости от состояния пациента.
- Лечение парапроктита в домашних условиях проводится с применением тампонов, смоченных в целебном отваре. С этой целью лучше всего использовать настой из ромашки, пижмы, календулы, корня алтея, тысячелистника и шалфея. Гигиенический или самодельный тампон необходимо пропитать в лекарстве и ввести в прямую кишку на ночь. Продолжительность курса равняется 1-2 неделям.
- При хроническом парапроктите целесообразным является применение тампонов с облепиховым маслом или барсучьим жиром. Эти средства обладают мощными противовоспалительными, регенерирующими, увлажняющими и обволакивающими свойствами. Данное лекарство рекомендовано к применению не менее 2 раз в день.
Компрессы и примочки в лечении парапроктита
С помощью аппликаций можно обеспечить проникновение лекарственных компонентов в патологический очаг. Главное условие достижение положительного результата — правильное накладывание компресса. Поверх основного действующего вещества следует выложить полиэтиленовый пакет или вощеный лист бумаги, и хорошо укутать шерстяным платком.
Каждый слой должен перекрывать предыдущий на 1-1,5 см. Эти простые правила обеспечат создание необходимого температурного режима, в результате чего лекарственные компоненты проникнут вглубь эпидермиса и окажут свое положительное воздействие.
Для накладывания компрессов и примочек можно использовать следующие рецепты:

Польза микроклизм в лечении парапроктита
 Большой эффективностью отличается применение микроклизм. С их помощью лекарственные вещества попадают внутрь прямой кишки и воздействуют на патологический очаг изнутри.
Большой эффективностью отличается применение микроклизм. С их помощью лекарственные вещества попадают внутрь прямой кишки и воздействуют на патологический очаг изнутри.
Перед постановкой микроклизмы следует провести определенную подготовку, чтобы средство смогло оказать максимальное терапевтическое воздействие.
Для этого необходимо заранее позаботиться об опорожнении кишечника. Это можно сделать естественным путем или воспользоваться очистительной клизмой. Благодаря этому лекарство не смешается с каловыми массами, а равномерно распределится по стенкам прямой кишки.
В качестве раствора для постановки микроклизмы необходимо использовать следующие рецепты:
- Приготовить настой из ромашки и календулы. Достаточно взять по 3 ст. л. травы, залить 500 мл кипятка и настоять в течение нескольких часов. Для микроклизм можно использовать процеженный настой, температура которого должна быть около 36,6°С. Это обеспечит максимально комфортное проведение этой довольно неприятной процедуры.
- Подсушивающее и вяжущее действие оказывает кора дуба. 1 ст. л. средства необходимо залить 300-400 мл кипятка и настоять 2-3 часа. Для микроклизмы нельзя использовать чистый раствор, поскольку он довольно концентрированный. На одну процедуру понадобится половина дозы получившегося отвара. Перед постановкой микроклизмы средство нужно развести 2 стаканами теплой воды. Кратность проведения процедуры — дважды в сутки, длительность терапии — 7-10 дней.
- Для микроклизм используют и сок картофеля, обладающий массой полезных свойств. Для однократного проведения лечения достаточно 10 мл жидкости. Процедуру необходимо делать 1 раз в сутки на протяжении 10-14 дней. Для каждой микроклизмы следует готовить свежий сок картофеля.
- Выраженным противовоспалительным эффектом обладает календула. Настой из этой травы следует использовать при первых признаках обострения парапроктита. Микроклизмы с календулой помогут своевременно убрать воспаление и не допустят активизации инфекции.
 Если вы решили лечить парапроктит в домашних условиях, нужно обязательно проконсультироваться у врача, чтобы согласовать с ним применение методов нетрадиционной медицины.
Если вы решили лечить парапроктит в домашних условиях, нужно обязательно проконсультироваться у врача, чтобы согласовать с ним применение методов нетрадиционной медицины.
Парапроктит – воспалительный процесс, который развивается в тканях, окружающих прямую кишку. Начало появления первых симптомов этого патологического процесса всегда связано с проникновением инфекции через анальные железы из просвета прямой кишки в глубокие слои параректальной области.
Чаще всего возбудителями инфекции, которая в свою очередь провоцирует развитие парапроктита, являются стрептококки, кишечная палочки, стафилококки. В очень редких случаях врачами отмечается, что развитие рассматриваемого патологического процесса связано с ростом атипичных возбудителей – , клостридии или актиномикоз.
Формы парапроктита
Как и каждое заболевание, рассматриваемый патологический процесс может протекать в двух формах – острой и хронической.
Острая форма течения парапроктита может протекать в разных видах :
- Подкожный парапроктит . Некоторые врачи именуют его как параректальный абсцесс, характеризуется данный вид рассматриваемого заболевания гнойным расплавлением подкожной клетчатки в перианальной области. Подкожный парапроктит – вид рассматриваемого патологического процесса, который проще всего поддается лечению и имеет исключительно положительные прогнозы при условии своевременного получения медицинской помощи.
- Интрасфинктерный (межсфинктерный) парапроктит . В этом случае воспалительный процесс затрагивает непосредственно анальный сфинктер – поражаются его ткани.
- Ишиоректальный парапроктит . При развитии этого вида рассматриваемого патологического процесса речь идет о гнойном воспалении с локализацией в подвздошно-прямокишечной ямке.
- Пельвиоректальный парапроктит . Гнойный процесс активно развивается внутри малого таза.
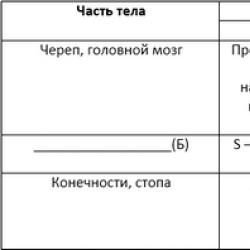
 На Рисунке обозначены следующие виды парапроктита:
На Рисунке обозначены следующие виды парапроктита:
- (А) – подкожный парапроктит;
- (Б) – ишиоректальный парапроктит;
- (В) - межсфинктерный парапроктит;
- (Г) - пельвиоректальный парапроктит.
Хронический парапроктит всегда является следствием недолеченной острой формы парапроктита. Часто переход первичного парапроктита в хронический с частыми рецидивами отмечается врачами у пациентов, которые занимались самолечением без использования методов официальной медицины. В таком случае может остаться отверстие абсцесса в анале, которое длительно не заживает – на его месте образуется свищ. А такой «финал» самолечения приводит к следующему этапу терапии, который не всегда приводит к полному успеху – свищ периодически воспаляется и этому может способствовать даже кратковременный запор.
Причины возникновения парапроктита
Причинами развития воспалительного процесса в околопрямокишечных тканях могут стать :
- трещины заднего прохода ();
- воспаление анальных желез.
По сути, парапроктит является одним их осложнений перечисленных заболеваний – он может развиться только как следствие неправильно проведенного/самостоятельно прерванного лечения.
Симптомы парапроктита
Так как парапроктит – это гнойный воспалительный процесс, то для него будут характерны классические симптомы :
- повышение температуры тела до критических показателей;
- болевой синдром в области образования парапроктита – больные жалуются на невозможность сидеть и ходить;
- ткани вокруг анального отверстия приобретают красно-синюю окраску;
- больной сам при ощупывании места развития воспалительного процесса определяет отечность тканей.
Острая форма парапроктита характеризуется и общими признаками интоксикации организма – тошнота и головокружение, рвота и легкий тремор верхних конечностей, сильная слабость. Обязательно появляется гноетечение.
Хронический парапроктит имеет все симптомы, присущие для острой формы заболевания, но в менее выраженной форме. Рассматриваемый воспалительный процесс хронического характера имеет одну особенность – он всегда приводит к образованию свища. Через отверстие свища регулярно происходит истечение гнойно-сукровичной жидкости – постоянное раздражение промежности приводит к появлению сильного зуда.
 Если свищ при хроническом парапроктите имеет отличную дренацию (имеется абсолютно свободный выход для гнойного содержимого), то такое проявление заболевания практически не беспокоит больного. Отмечается болевой синдром только при неполном внутреннем свище, причем, боль становится более интенсивной во время акта дефекации, а сразу после опорожнения кишечника состояние больного приходит в норму.
Если свищ при хроническом парапроктите имеет отличную дренацию (имеется абсолютно свободный выход для гнойного содержимого), то такое проявление заболевания практически не беспокоит больного. Отмечается болевой синдром только при неполном внутреннем свище, причем, боль становится более интенсивной во время акта дефекации, а сразу после опорожнения кишечника состояние больного приходит в норму.
Вообще, симптомы свища при хроническом парапроктите проявляются волнообразно – это связано с периодическим наполнением свища гнойным содержимым, затем его закупоркой и прорывом.
Важно: если в гнойном содержимом свища обнаруживаются вкрапления крови, то это повод немедленно обратиться к врачу. Этот признак может указывать на развитие злокачественных/раковых клеток.
Как диагностируют парапроктит
Чтобы поставить предварительный диагноз, проктологу достаточно провести опрос и осмотр пациента. Для уточнения диагноза «парапроктит» желательно провести физикальное обследование, пальпацию места видимой локализации очага воспаления. Но очень часто пациент просто не в состоянии выдержать подобные осмотры – рассматриваемый воспалительный процесс характеризуется интенсивным болевым синдромом, поэтому инструментальные обследования проктологи при парапроктите вообще никогда не проводят.
В качестве обязательных обследований для определения диагноза используют и лабораторное – в материале будет увеличено количество лейкоцитов и повышена скорость оседания эритроцитов (СОЭ).
Диагностика хронического парапроктита
 Врач при диагностике хронической формы рассматриваемого воспалительного процесса проводит
:
Врач при диагностике хронической формы рассматриваемого воспалительного процесса проводит
:
- осмотр промежности;
- осмотр заднего прохода;
- пальцевое исследование анального канала;
- зондирование свища (при наличии) – это позволяет определить его ход.
При диагностике хронического парапроктита врачи активно используют и инструментальные виды обследований :
- ректороманоскопия;
- фистулография;
- ультрасонография;
- аноскопия.
Принципы лечения парапроктита
Любая форма рассматриваемого воспалительного процесса требует хирургического вмешательства. При остром парапроктите производят следующие мероприятия :
- вскрытие гнойного очага;
- откачка содержимого;
- определение источника инфекции;
- иссечение/удаление источника инфекции вместе с гнойным ходом.
Операция при парапроктите проводится с применением эпидуральной или сакральной анестезии. В случае поражения брюшной полости больной во время хирургического лечения получает общий наркоз.
Обратите внимание: только после вскрытия гнойного очага и полного очищения его от содержимого, после иссечения очага инфекции и гнойного хода можно надеяться на полное выздоровление. Если больной обратился за помощью к врачам своевременно и операция при парапроктите была проведена без каких-либо сложностей, то рецидивы парапроктита встречаются крайне редко.
 Если у пациента диагностирован хронический парапроктит, то понадобится иссекать сформировавшийся свищ. Но во время активного гнойного воспаления парапроктитного свища оперативное вмешательство противопоказано, поэтому врачи сначала вскрывают абсцессы, очищают их от содержимого и дренируют – после этого можно приступать к операции.
Если у пациента диагностирован хронический парапроктит, то понадобится иссекать сформировавшийся свищ. Но во время активного гнойного воспаления парапроктитного свища оперативное вмешательство противопоказано, поэтому врачи сначала вскрывают абсцессы, очищают их от содержимого и дренируют – после этого можно приступать к операции.
Если в свищевом канале имеются инфильтрованные области, то врачи сначала проводят антибактериальную терапию с использованием физиотерапевтических методов. Но операцию по удалению свища необходимо проводить максимально быстро после предварительного лечения – рецидив с гнойным воспалением неизбежен.
Важно: старческий возраст, тяжелые соматические заболевания и смыкание свищевых ходов являются противопоказаниями к проведению хирургического лечения хронического парапроктита. Врачи должны сначала стабилизировать состояние больного и только потом направлять его на оперативное лечение.
Народная медицина
Парапроктит с помощью рецептов народной медицины вылечить нельзя. Если быть точнее, то можно значительно облегчить состояние больного, избавить его от неприятных симптомов, но рецидивы и осложнения при лечении парапроктита народными средствами неизбежно. Поэтому посещение врача, уточнение диагноза и получение направления на хирургическое лечение обязательно.
Что облегчит состояние больного парапроктитом :

Возможные осложнения парапроктита
Парапроктит – достаточно опасное заболевание, так как протекает с обязательным формированием гнойного абсцесса. Врачи выделяют несколько возможных осложнений рассматриваемого заболевания :
- гнойное расплавление слоев кишечной стенки;
- выход каловых масс в параректальную клетчатку;
- прорыв гноя в забрюшинное пространство;
- перитонит.
Чаще всего перечисленные осложнения заканчиваются развитием – попаданием инфекции в кровяное русло, что реально грозит летальным исходом для пациента.
И даже если уже сформирован гнойный абсцесс, но его прорыв осуществился в самостоятельном режиме, то его содержимое попадает на область промежности, заднего прохода. Больному кажется, что весь гной вышел – тем более, что и самочувствие резко улучшается. А на самом деле при отсутствии грамотной очистки абсцесса, установки дренажа высока вероятность образования повторного гнойного абсцесса или свища.
К осложнениям хронического парапроктита относят :
- деформация области анального канала;
- деформация прямой кишки;
- изменения рубцового характера на тканях;
- неполное смыкание анального прохода;
- патологическое рубцевание стенок анального прохода;
- подтекание кишечного содержимого.
Важно: если свищ существует достаточно долго, то его клетки ткани могут переродиться в злокачественные. Врачи говорят, что 5 лет регулярных рецидивов и прогрессирования парапроктитного свища достаточно для диагностики рака.
Прогноз заболевания
Если при остром течении рассматриваемого воспалительного процесса обращение к врачу было своевременным, то можно смело рассчитывать на полное выздоровление без возможных рецидивов.
И даже если больной решился на хирургическое лечение уже на стадии сформировавшегося свища при хроническом парапроктите, то его иссечение и удаление гнойных ходов также ведет к благоприятному прогнозу.
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Парапроктит – это гнойное воспаление клетчатки, окружающей прямую кишку. Инфекция может попасть туда как гематогенным путем (с током крови), но чаще всего это прямое попадание ее из прямой кишки через естественные ходы – крипты.
Крипты – это кармашки в стенке прямой кишки, в которые открываются протоки анальных желез. Наружный конец крипты имеет выход в околопрямокишечную клетчатку. Поэтому при некоторых обстоятельствах (снижение иммунитета, микротравмы, запоры) инфекция из прямой кишки напрямую попадает в эту клетчатку.

виды парапроктита
Клетчаточных пространств, окружающих прямую кишку, несколько. Поэтому парапроктиты бывают разные:
- Подкожные (инфильтрат располагается непосредственно под кожей в области ануса).
- Подслизистые (располагаются под слизистой оболочкой в стенке кишки).
- Седалищно-прямокишечные.
- Тазово-прямокишечные.
Подразделяются парапроктиты также на острые и хронические.
Тактика лечения при развившемся парапроктите
Парапроктит (особенно острый) – это абсолютное показание для операции.
Острый парапроктит – это гнойное воспаление тканей. Любой гнойный очаг в организме может разрешиться несколькими исходами:
- Самый благоприятный: гной сам находит выход наружу, очаг опорожняется, рана заживает, происходит самоизлечение.
- Гной выходит не наружу, а внутрь, распространяется по тканям, расплавляя все окружающие ткани и органы, попадая в кровь и распространяясь по всему организму. Прогноз неблагоприятный.
- Гнойный очаг опорожняется не полностью, часть его инкапсулируется, создается хронический очаг с постоянным рецидивированием.
- Гной может выйти и полностью, но ход, по которому он вышел наружу, не заживает, по нему также постоянно попадает внутрь инфекция из окружающей среды. В результате – также хронический воспалительный процесс.
Так вот, первый самый благоприятный исход при нелеченом парапроктите возможен только в 10-15% случаев. Это информация для тех, кто отказывается от операции в надежде, что «все пройдет».
Поэтому при установлении диагноза острого парапроктита медлить с операцией нельзя.
Какие могут быть последствия, если парапроктит вовремя не прооперировать
Последствия при отказе от вмешательства и самостоятельных попытках лечения парапроктика без операции следующие:
- Проникновение воспаления на более глубокие участки клетчатки с развитием флегмоны.
- Тазовый пельвиоперитонит.
- Проникновение инфекции в брюшную полость с развитием перитонита.
- Сепсис.
- Гнойное расплавление органов таза – стенок прямой кишки, мочевого пузыря, мочеиспускательного канала, половых органов.
- Тромбоз и тромбофлебит тазовых вен.
- Исход в хронический парапроктит.
Этапы операции при остром парапроктите
- Вскрытие и очищение гнойного очага.
- Устранение соединения гнойного очага с прямой кишкой.
Если выполнены оба этапа, можно говорить о радикальной операции, полное выздоровление при этом наступает в 80-85% .
Однако не всегда можно выполнить радикальную операцию одномоментно. Вскрытие гнойного очага при парапроктите должно проводиться как можно раньше, это экстренная ситуация, такое вмешательство проводится в ближайшем хирургическом стационаре.
Иссечение же гнойного хода и пораженной крипты требует мастерства хирурга-колопроктолога, должно проводиться в специализированном проктологическом отделении. Зачастую второй этап операции проводится через некоторое время после выполнения первого.
Общее представление об операции
Вскрытие острого парапроктита – это экстренная операция, проводимая по жизненным показаниям. Поэтому подготовка к ней минимальна, и противопоказание только одно – крайне тяжелое состояние пациента.

Вскрытие парапроктита проводится, как правило, под общей или эпидуральной анестезией, так как для нее требуется максимальное мышечное расслабление.
Проще всего вскрывать гнойники при поверхностных парапроктитах – подкожном и подслизистом. Они также наиболее легко диагностируются – достаточно общего осмотра и ректоскопии (осмотра прямой кишки при помощи ректального зеркала).

Разрезы, применяемые при остром парапроктите: 1 – перианальный абсцесс; 2 – позадипрямокишечный; 3 – ишиоректальный
При подкожном парапроктите производится полулунный разрез вокруг ануса в месте наибольшей флюктуации и просвечивания гноя. Гной выпускается, разрушаются все перемычки, разделяющие гнойную полость на несколько отделов. Гнойная полость максимально очищается, промывается антисептиками и антибиотиками, рана дренируется. Возможна тампонада с антисептическими мазями (Левосин, Левомеколь, мазь Вишневского).
При высокой квалификации хирурга может одномоментно проводиться второй этап: иссечение гнойного хода, который идет в прямую кишку. Для этого в рану вводится пуговчатый зонд, с помощью которого находят ход. Со стороны прямой кишки по месту выступающего конца зонда находят пораженную крипту. Ее иссекают до здоровых тканей. Швы на стенку кишки, как правило, не накладываются.
При неуверенности хирурга второй этап операции можно отсрочить на 1-2 недели (это срок, в который гнойная рана максимально очистится и начнет заживать, но еще возможно будет найти ее внутреннее отверстие в стенке прямой кишки. К тому же неграмотное одномоментное иссечение наружного сфинктера может привести к его недостаточности в послеоперационном периоде.
При подслизистых парапроктитах разрез производится со стороны прямой кишки. Сначала проводят пальцевое исследование и осмотр прямой кишки в зеркалах. В место наибольшего выпячивания вводят иглу для пункции. При получении гноя проводят в этом месте разрез. Затем корнцангом проходят тупо в полость гнойника, при необходимости разрез расширяют. Во вскрытый абсцесс вводят резиновый дренаж, конец его выводят через анальное отверстие наружу.
Наибольшие трудности представляет операция при седалищно-прямокишечных, тазово-прямокишечных и позадипрямокишечных парапроктитах. Гной при этих формах локализуется глубоко. Глубокие формы парапроктита не всегда быстро диагностируются. Для уточнения диагноза и точной локализации иногда требуется КТ или МРТ тазовой области.
Выбор метода доступа при таких парапроктитах всегда представляет трудность для хирурга. Здесь возможен чрезкожный доступ и опорожнение гнойника с последующим иссечением гнойного хода или же вскрытие абсцесса только со стороны прямой кишки.
Производят ревизию свищевого хода. При транссфинктерном его расположении производят его рассечение в полость прямой кишки по зонду, как и при подкожном парапроктите.
При экстрасфинктерном расположении свищевого хода обычно производят его иссечение с частичной сфинктеротомией (рассечение сфинктера) или устранение свищевого хода лигатурным методом.
Суть лигатурного метода – в свищевой ход вводится прочная нить. Разрез продлевается таким образом, чтобы нить разместилась по передней или задней средней линии сфинктера. Нить завязывается. В последующем каждые 2-3 дня при перевязке нить затягивается все туже, что приводит к постепенному пересечению сфинктера и ликвидации свищевого хода. Такое постепенное, а не резкое рассечение сфинктера позволяет избежать формирования его недостаточности после операции.
Хронический парапроктит
Хронический парапроктит возникает после самопроизвольно вскрывшегося или неадекватно леченого парапроктита. В 10-15% случаев он может возникнуть и после правильного адекватного дренирования острого парапроктита.
 Собственно хронический парапроктит – это свищ, проходящий в мягких тканях околопрямокишечной области. Он может быть полным (с двумя выходными отверстиями – в коже промежности и в стенке прямой кишки) и неполным (одно отверстие наружное или внутреннее). Он также может быть с множественными ответвлениями и множественными отверстиями.
Собственно хронический парапроктит – это свищ, проходящий в мягких тканях околопрямокишечной области. Он может быть полным (с двумя выходными отверстиями – в коже промежности и в стенке прямой кишки) и неполным (одно отверстие наружное или внутреннее). Он также может быть с множественными ответвлениями и множественными отверстиями.
Наличие свища предполагает постоянное попадание в него инфекции из окружающей среды и постоянное рецидивирование воспаления в околопрямокишечной клетчатке.
Лечение хронического парапроктита – оперативное. Операция может быть как экстренной (при обострении заболевания), так и плановой.
Наиболее благоприятно для прогноза провести плановую операцию при подостром течении после некоторой подготовки (противооспалительная и антибактериальная терапия). Не рекомендовано проводить операцию в период стойкой ремиссии, так как внутреннее отверстие свища в это время может быть не найдено.
Виды операций при хроническом парапроктите
Основная цель хирургического вмешательства при хроническом парапроктите – это ликвидация свищевого хода. Объем операции зависит от расположения свища.
Для точной локализации отверстий свищевых ходов используются красители (метиленовый синий), введенные в рану. Иногда применяется рентгеноконтраст с проведением рентгенографии.

Виды операций при хроническом парапроктите:
- Рассечение свища.
- Иссечение свища.
- Лигатурный метод.
- Пластические операции.
- Лазерная облитерация свища.
- Облитерация свища коллагеновой нитью.
При транссфинктерном расположении свища возможно рассечение свищевого хода из просвета прямой кишки или иссечение его (операция Габриэля) на всем протяжении с последующим полным или частичным ушиванием раны.
При экстрасфинктерном расположении свища (после тазово-прямокишечных или седалищно-прямокишечных парапроктитов) производится иссечение свища с дозированной сфинктеротомией или же лигатурный метод.
Пластические операции предполагают иссечение свища с закрытием его внутреннего отверстия лоскутом слизистой оболочки кишки.
Новые методы – лазерная коагуляция свищевого хода или пломбирование его коллагеновой нитью – возможны, если свищевой ход имеет несложную прямолинейную форму.
После операции
После операции по поводу острого или хронического парапроктита важно соблюдать некоторые правила. Первые несколько суток, даже после вскрытия поверхностных парапроктитов, желательно провести в стационаре. Назначаются антибиотики, обезболивающие препараты. Ежедневно выполняются перевязки, они могут быть достаточно болезненными.

Диета сразу после операции назначается бесшлаковая – манная или рисовая каша на воде, паровые тефтели, отварная рыба, паровые омлеты. Необходима задержка стула на 2-3 дня после операции.
Через 2-3 дня при отсутствии самостоятельного стула ставится очистительная клизма. Очень важно предупредить как запоры, так и поносы. Нормальный стул никак не влияет на заживление раны. Постепенно в рацион добавляются печеные яблоки, отварные овощи, отвар из сухофруктов, молочнокислые продукты. Важно выпивать не менее 5 стаканов жидкости в сутки.
Абсолютно исключаются острые, соленые блюда, алкоголь. Следует воздержаться от сырых овощей и фруктов, бобовых, сдобы, цельного молока, газированных напитков.
При нормальном течении послеоперационного периода через несколько дней пациент может быть отпущен домой. Дальнейшие перевязки он может проводить сам. Обычно они заключаются в обработке раны перекисью водорода, затем промывание ее антисептиком (раствором хлоргексидина, мирамистина или фурациллина) и накладывание стерильной салфетки с антибактериальной мазью.
После каждого стула необходим тщательный туалет промежности, желательны сидячие ванночки и новая перевязка. При задержке стула возможно применение микроклизм.
Первое время из раны будет вытекать гнойное содержимое, сукровица. Необходимы будут гигиенические прокладки. Со временем отделяемого из раны станет все меньше и меньше.
Период нетрудоспособности после неосложненной операции – около 8-10 дней. Полное заживление гнойной раны обычно происходит через 3-4 недели.
Также пациент предупреждается, что в течение 1-2 месяцев после операции может сохраняться частичная недостаточность анального жома. Это может проявляться в периодическом недержании газов и жидкого стула. Для профилактики назначается специальная гимнастика для сфинктера.
Не медлите с обращением к врачу
 Зачастую при появлении боли в заднем проходе пациенты не спешат к врачу из-за стеснения показывать доктору свои интимные места. Занимаются самолечением, покупая в аптеках мази и свечи от геморроя, применяют сомнительные рецепты из интернета. Все это только усугубляет положение и может привести к осложнениям.
Зачастую при появлении боли в заднем проходе пациенты не спешат к врачу из-за стеснения показывать доктору свои интимные места. Занимаются самолечением, покупая в аптеках мази и свечи от геморроя, применяют сомнительные рецепты из интернета. Все это только усугубляет положение и может привести к осложнениям.
К тому же все это время приходится терпеть действительно очень сильную и нарастающую боль. По отзывам пациентов, перенесших операцию, после вскрытия гнойника дикая боль уходит почти сразу.
Суммируя все вышесказанное, нужно сказать сомневающимся и стесняющимся: при появлении боли в заднем проходе в сочетании с лихорадкой и общим недомоганием нужно как можно раньше обратиться к врачу, желательно к хирургу-колопроктологу.
Парапроктит – грозное заболевание, сложное для лечения даже в начальных стадиях. Последствия могут быть необратимыми.
Стоимость операции при парапроктите
Вскрытие и дренирование абсцесса околокишечной клетчатки могут провести экстренно и бесплатно в любом хирургическом отделении. Конечно, желательно даже в экстренной ситуации попасть в специализированное отделение, где могут одномоментно выполнить и радикальную операцию – то есть ликвидацию гнойного хода.
При невозможности это сделать, придется делать повторную операцию иссечения крипты уже в отделении колопроктологии.
Цены в платных клиниках:
- Вскрытие абсцесса – от 5000 руб.
- Радикальная операция при остром парапроктите – от 16000 руб.
- Иссечение свища прямой кишки – от 12000 руб.
- Иссечение хронического парапроктита лазером – от 15000 руб.
Видео: парапроктит в программе “Жить здорово!”