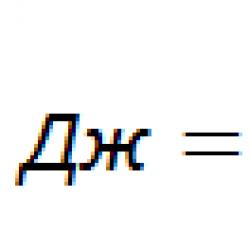Три основных фактора, приводящие к образованию пролежней. Что такое пролежни: причины, стадии, признаки К основным ошибкам при лечении пролежней относят
Клиническая картина различна при разных стадиях развития пролежней:
1 стадия: устойчивая гиперемия кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия: стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Места возможного образования пролежней:
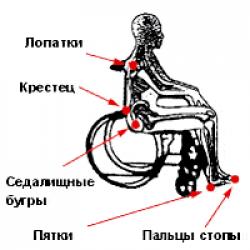
В положении сидя В положении лежа на спине

В положении лежа на боку

Рис. 8. Места образования пролежней
Факторы риска
Установлены три основных фактора, приводящих к образованию пролежней: давление, «срезывающая сила» и трение. Есть и другие причины, предрасполагающие к развитию пролежней на фоне действия этих факторов. Они классифицируются как внутренние и внешние, обратимые и необратимые факторы.

Рис. 9. Области наибольшего давления и расположение подушек и кругов для профилактики пролежней.
Оценка риска развития пролежней
Ключевым моментом эффективной профилактики пролежней является оценка риска развития пролежней. В настоящее время существует несколько шкал для количественной оценки риска развития пролежней. Наиболее универсальной с точки зрения использования в отделениях ЛПУ различного профиля является шкала оценки риска развития пролежней по Waterlow. Предложенная ею карта должна была помочь понять факторы, влияющие на возникновение пролежней, дать методику проведения оценки риска развития пролежней и выработать адекватную тактику в отношении профилактики и /или лечения.
Интерпретация параметров для оценки пациентов
1. Телосложение (соотношение массы тела и роста пациента)
Избыточный вес увеличивает давление преимущественно на те участки тела, где кожа находится максимально близко к костной ткани. Из-за компрессии тканей ухудшается кровообращение, что ведет к нарушению метаболизма тканей.
Соотношение массы тела и роста пациента можно определить по индексу массы тела (вес в кг. Разделить на рост в метрах, возведенный в квадрат).
2. Недержание мочи
Влага и мочевая кислота могут быстро привести к мацерации кожи, снижая при этом порог ее прочности. Особое внимание следует уделять материалу, который контактирует с кожными покровами пациента. Ткани, не пропускающие влагу (клеенки) и используемые в качестве подкладного материала, создают условия для мацерации кожных покровов. Кроме того, необходимо контролировать состояние постельного белья, исключая возможность образования складок, которые создают дополнительное давление на поверхность тела пациента.
3. Тип кожи. Зоны визуального риска
Папиросная бумага часто встречается у пожилых пациентов или у пациентов, принимающих высокие дозы стероидных препаратов в течении длительного времени. Кожа ломкая, что увеличивает риск повреждений.
Сухая кожа . Очень сухая кожа подвержена образованию длительно незаживающих трещин. Это, в свою очередь, повышает вероятность инфицирования и развития пролежней. Необходимо применять неароматизированные увлажняющие кремы, которые следует аккуратно наносить на кожу, не допуская втирания.
Отечная кожа. Характерная особенность этого типа – растяжение кожных покровов. Это приводит к ухудшению кровообращения и иннервации кожных покровов. Пролежни, образующиеся при таком типе кожи, плохо поддаются заживлению, так как снижена способность кожи к регенерации.
Липкая кожа. При таком состоянии кожи целесообразно использовать двустороннее водопроницаемое покрытие для матраца, которое хорошо впитывает влагу, в тоже время предотвращает ее возврат на поверхность.
Изменение цвета кожи , как правило, является признаком формирующихся пролежней. Сдавливание и растяжение ткани в области максимального давления приводит к нарушению кровообращению в участках кожи, находящихся над зоной повреждения, к гибели клеток кожи и образованию глубоких пролежней.
Пятна или поврежденная кожа – это уже пролежни. Бактериальная флора прникает внутрь организма, создает условия для дальнейшего повреждения тканей и распространения инфекции по всему организму.
Пролежни – это участки кожи и тканей, которые испытывают определенное воздействие. Оно приводит к нарушению кровообращения и питания тканей, а затем к атрофии, и некрозу. Факторы, приводящие к образованию пролежней, классифицируют и разделяют на две категории:
- внешние;
- внутренние.
Важно! Только комплексная оценка внешних и внутренних факторов дает возможность правильно назначить схему лечения и ухода за лежачим больным.
Внешние факторы
Есть четыре основополагающих внешних фактора, способствующие образованию пролежней, они представлены в таблице. Трение, в последних исследованиях, выделяют в отдельную категорию факторов образования пролежней.
- Давление . По причине давления на ткани и кожные покровы образуются пролежни. Сдавливание обычно более сильное в местах, где кости находятся близко к поверхности кожи, например, область , локти. Пролежни при этом имеют округлую форму и четкую границу.
- Срезывающая сила . Повреждение тканей может происходить, когда пациент сдвигается в постели. Сдвиг тканей относительно поверхности способствует образованию глубоких пролежней, причем можно сразу не заметить, что под кожей идет воспалительный процесс. Кожа над повреждением может быть без каких-либо патологий в течение двух недель. После того как гематома или рана проступают они имеют нечеткую, рваную границу.
- Трение . Если позы лежачего больного меняют, но недостаточно часто меняют и оно остается влажным от пота или мочи, то трение о такую поверхность ведет к образованию серьезных повреждений кожи. Наиболее типичные места появления таких образований – это , локти. Раны, вызванные трением, выглядят загрязненными и имеют рваный край.
- Микроклимат кожи . и влажность в местах наибольшего давления должна оставаться нормальной, чтобы не стать одним из основных факторов образования пролежней. Влажность влияет на тургор и прочность кожи. усиливает потоотделение и, таким образом, увеличивает влажность, что приводит к образованию повреждений эпидермиса.

Внутренние факторы
Необходимо производить оценку внутренних факторов на постоянной основе, так как состояние пациента меняется с течением времени и с применением различных медикаментов.
Внутренние факторы, способствующие образованию пролежней, это:
- Общее состояние – оценивается наличие или отсутствие хронических заболеваний в анамнезе. Допустим , повышает риски неприятных явлений в несколько раз.
- Активность пациента – полное отсутствие возможности движений увеличивает вероятность пролежневых ран. Младший медицинский персонал должен помогать пациенту в проведении минимального комплекса упражнений для уменьшения застойных явлений в органах и тканях.
- Нарушение работы периферических сосудов – патологии сосудов, оказывают прямое влияние на трофику тканей, а значит должны учитываться обязательно при проведении оценочных мероприятий. Курение также ухудшает состояние сосудов.
Важно! Максимально исключить влияние вредных привычек, в период проведения терапии. Пациентам рекомендовано бросить курить и злоупотреблять алкоголем.
- Рацион питания – недостаток или избыток питания, может прямым образом влиять на появление ран на поверхности кожи. Если масса тела избыточна, то пролежневые изъязвления появляются чаще. Но и нехватка веса приводит к ухудшению общего состояния кожных покровов и образованию пролежней способствует очень сильно.
- Влажность – недержание мочи или/и кала может увеличивать этот показатель, что способствует образованию пролежней. Нужно максимально часто (каждые 2 часа), при обнаружении таких состояний, делать общий туалет больному. Показатели влажности должны оставаться на нормальном уровне, излишняя сухость также должна быть исключена.
- Пролежни в анамнезе – в местах уже заживших пролежневых ран образуются рубцы, а это зоны повышенного риска, и их нужно постоянно контролировать. Показатели растяжимости рубцовой ткани снижены на 20% по отношению к здоровому эпидермису.
- Препараты, которые пациент принимал ранее, могут оказывать существенное влияние на эпидермис и ткани. Например, стероиды сильно ухудшают состояние кожи.
- Возрастная категория – пожилой возраст сильно увеличивает скорость раневых образований. При оценке пролежней по чем больше у пациента возраст, тем больший балл присваивается, а значит больной попадает в зону повышенного риска.
Итак, учитывать факторы образования пролежней нужно обязательно и в полном объеме, чтобы не упустить время, и не дать пролежневым процессам прогрессировать, переходя на стадии, где потребуется серьезное, дорогостоящее лечение с длительным сроком реабилитации.
Видео
Профилактика пролежней
1. Пролежни, места образования, стадии развития.
2. Факторы, способствующие развитию пролежней.
3. Шкалы оценки риска развития пролежней (Ватерлоу).
4. Профилактика пролежней.
Пролежни, места образования, стадии развития.
Пролежни - это дистрофические или язвенно–некротические изменения тканей, (кожи с подкожной клетчаткой, мягких тканей, слизистой оболочкой, стенки полого органа или кровеносного сосуда и др.), возникшие у лежащих, ослабленных пациентов, на участках тела, подвергающихся длительному систематическому давлению.
Потенциальными местами образования пролежней могут быть все места над костными выступами на теле, которые сдавливаются при лежании или сидении. В этих местах слабее всего выражена подкожно-жировая клетчатка, давление костных выступов выражено сильнее всего. В зависимости от расположения пациента (на спине, на боку, сидя в кресле) точки давления изменяются. Чаще всего в области: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток. Места локализации пролежней
В положении «на спине» пролежни развиваются в области затылка, лопаток, на локтях, крестце, седалищных буграх, пятках. В положении «на боку» - в области ушной раковины, плечевого, локтевого суставов, бедренного, коленного суставов, на лодыжке. В положении «сидя» - в области лопаток, крестца, пяток, пальцев стопы. Если пациент лежит на животе - область лобка и скулы.
Развитие пролежней . Первоначально на коже появляется бледное пятно, затем покраснение, отек, иногда сопровождающийся образованием пузырей в местах отслойки эпидермиса, затем некроз приводит к обнажению раневой поверхности, инфицированию раны, повреждению подлежащих тканей, вплоть до кости. При продолжающемся неблагоприятном воздействии пролежни быстро растут, иногда захватывая почти все участки тела, соприкасающиеся с опорной поверхностью.
Клиническая картина различна при разных стадиях развития пролежней:
1 стадия: устойчивая гиперемия кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия: стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов с распространением на подкожную клетчатку (пузыри).
3 стадия: разрушение (язвы) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Диагностика инфекции пролежней проводится врачом. Диагноз ставится на основании данных осмотра. При этом используются следующие критерии:
1) гнойное отделяемое;
2) боль, отечность краев раны.
Диагноз подтверждается бактериологически при выделении микроорганизма в посевах образцов жидкости, полученных методом мазка или пункции из краев раны.
Подтверждение имеющегося осложнения "инфекции пролежней" бактериологически должно проводиться у всех пациентов, страдающих агранулоцитозом даже при отсутствии внешних признаков воспаления (боль, отечность краев раны, гнойное отделяемое).
Инфекции пролежней, развившиеся в стационаре, регистрируются как внутрибольничные инфекции.
Факторы, способствующие развитию пролежней.
Внутренние факторы риска развития пролежней
Внешние факторы риска развития пролежней
Обмен веществ и питание в тканях организма обеспечивается кровеносной системой при помощи капилляров, стенки которых отличаются особой эластичностью и хрупкостью. При вынужденной длительной неподвижности тела нарушается кровообращение, вследствие чего прекращается питание тканей, что приводит к их омертвению.
Пролежни - дистрофические или язвенно-некротические изменения мягких тканей, развивающиеся вследствие трофических расстройств и нарушения кровообращения.
Основные причины возникновения пролежней
К основным причинам, приводящим к возникновению пролежней, относят омертвление тканей из-за систематического передавливания кровеносных сосудов. Как правило, такие проблемы возникают у лежачих долгое время ослабленных больных на местах, подвергающихся систематическому давлению. Микроразрывы сосудов происходят под влиянием силы трения, действующей на кожу вследствие перемещения больного по поверхности кровати или многократного выдергивания мокрой простыни из-под него.
Еще одной причиной образования и развития пролежней является повышенная влажность, вызванная недержанием мочи и кала или повышенным потоотделением пациента. Также разрывы сосудов происходят тогда, когда человек не в состоянии самостоятельно ходить, и все время сползает для смены ориентации тела на плоскости.
Помимо давления и трения, к причинам, возникновения повреждений эпидермиса относят скольжение. Соскальзывание происходит при подъеме головной части кровати, при этом повреждаются кровеносные сосуды, капилляры и ткани.
Другие причины, вызывающие образование пролежней
Выделяют еще ряд причин, вызывающих образование пролежней:
- Избыточный вес больного.
- Чрезмерная худоба.
- Неисправность катетеров и калоприемников или неправильная их эксплуатация.
- Заболевания, вызывающие нарушение кровоснабжения.
- Дефицит белковой пищи в рационе.
Пролежни образуются на разных поверхностях тела человека. При разной ориентации больного в пространстве изменяются точки опоры, а значит и самые уязвимые зоны. Наиболее частые места для образования пролежней:
- У лежащих на спине – в области крестца, лопаток, затылка и на пятках.
- При положении на животе – локализуются на лице, скулах, лобке, коленях.
- При положении на боку – на больших вертелах, бедренных костях, на боковой поверхности бедер, лодыжек, коленей.
Образование пролежней происходит незаметно, сначала на поверхности тела, которая систематически подвергается давлению, нарушается кровоснабжение. Клетки испытывают недостаток питательных веществ, появляется бледность тканей, затем на коже появляется покраснение с последующим переходом в цианоз. Развивается отечность с отслойкой эпидермиса. На коже появляется множество пузырьков с геморрагической жидкостью.
Если влияние негативных факторов не прекращается, то происходит нарушение питания клеток кожи, они гибнут, развивается некроз ткани с отторжением и образованием глубоких гнойных ран, в центре которых определяется прилежащая кость. Очень часто процесс идет не сверху вниз, а наоборот - снизу вверх.
Вероятность усугубления пролежней обусловлена тяжестью болезни и качеством процедур по уходу за пациентом. Наиболее частым осложнением они бывают у лежачих больных, пациентов старческого возраста, в особенности с тяжелыми травмами. Частота возникновения данного осложнения у перечисленной группы лиц доходит до 90 %. В некоторых случаях появление пролежней достаточно сложно предотвратить, и в ход идут различные вспомогательные средства, такие как: специальные матрацы, пеленки с впитывающей поверхностью, подкладные круги.
Если не проводится адекватная терапия, то наступает истощение сил организма. В 20 % случаев присоединяется инфекция, что становится причиной сепсиса и результатом может быть летальный исход.
Основные факторы риска, способствующие образованию и развитию пролежней
Факторы, способствующие образованию и развитию пролежней, могут быть внутренними и внешними.
К внутренним факторам относятся:
- Истощение.
- Спутанное сознание.
- Обезвоживание.
- Анемия.
- Недостаток протеина и аскорбиновой кислоты.
- Беспокойство.
- Недержание.
Необратимым фактором считается престарелый возраст больного.
Внешние факторы риска образования и развития пролежней:
- Травмы позвоночника, таза, костей, брюшной полости.
- Неправильное перемещение больного в постели.
- Внутренние швы, пуговицы, складки, крошки на матрасе.
- Слишком высокая температура воздуха, провоцирующая чрезмерное потоотделение.
К необратимым внешним факторам относится хирургическое вмешательство на обширной площади длительностью более 2 часов.
Основные патомеханические факторы, способствующие образованию пролежней, это такие физические величины:
- Трение.
- Смещение тканей.
- Микроклимат кожных покровов.
- Давление.
Эти внешние факторы создают наибольшую угрозу для возникновения осложнения. Однако наибольшую опасность представляет их сочетание, что приводит к изменениям в эпидермисе, жировой прослойке, тканях, нарушениям в микроциркуляции.
Трение – сила, направленная параллельно поверхности кожи при скольжении. Под влиянием этой силы происходит повреждение покровов кожи и повышается риск заражения.
Чем больше нагрузка при смещении, тем обширнее повреждения, при этом поражаются более глубокие подкожные слои, что может оставить незамеченным данное осложнение в течение некоторого времени.
Микроклимат – общая температура и влажность кожи в зоне соприкосновения тела с опорной поверхностью.
Уменьшение упругости кожи способствует ее истончению, что в свою очередь уменьшает прочность поверхности и приводит к эрозии.
Давление – усилие, которое зависит от твердости матраса, качества белья, веса больного.
При прекращении воздействия обратимых факторов, приводящих к образованию и развитию пролежней, происходит рост здорового эпителия и кожные покровы восстанавливаются. Также необходимо принимать во внимание общее состояние здоровья и наличие хронических патологий.
Методика для оценки факторов, приводящих к образованию пролежней
Существует несколько методик для качественной оценки вероятности развития пролежней. Самая простая и универсальная – шкала Waterlow, используемая для определения степени риска образования и развития пролежней. Суть ее заключается в том, что для каждого фактора в таблице предусмотрены определенные баллы, и, оценив больного всем параметрам, нужно сложить полученные значения.
При определении склонности, учитываются такие факторы возникновения и развития пролежней, как:
- Конституция тела (нормальный вес – 0, выше среднего – 1, избыточный вес – 2, дистрофия – 3).
- Состояние покровов кожи (от 0 до 3).
- Пол (мужской – 1, женский – 2).
- Возраст (молодой – 1, старше 80 лет – 5).
- Особые факторы риска (от 1 до 8).
- Влажность кожи (от 0 до 3).
- Аппетит (нормальный – 0, анорексия – 4).
- Подвижность (от 0 до 5).
- Оперативные вмешательства – 5.
- Неврологические расстройства (диабет, инсульт, склероз – от 4 до 6).
- Медикаментозный анамнез – 4.
Баллы по шкале суммируются, и по итоговым значениям определяется степень риска:
- Риск отсутствует – 1-9 баллов.
- Риск есть – 10 баллов.
- Высокая степень риска – 15 баллов.
- Очень высокий риск – 20 и более баллов.
Такая оценка должна производиться ежедневно, в зоне особого внимания должны быть неподвижные пациенты, лежачие и сидячие больные.
Еще одна методика оценки рисков возникновения данного осложнения у больных называется «Шкала Нортона». Она учитывает такие факторы, способствующие вероятному образованию пролежней:
- Физическое и психоэмоциональное состояние.
- Двигательная функция.
- Подвижность.
- Влажность кожных покровов.
Систематическое наблюдение за факторами риска помогает выявлять больных, нуждающихся в превентивных мерах.
Специфических методов для диагностики пролежней не существует, так как они определяются на основании общей картины и клинических проявлений.
Степени тяжести пролежней по стадиям развития и образования поражений
В современной травматологии принята классификация пролежней по степени тяжести. Выделяют 4 стадии поражения покровов кожи.
- 1стадия – стойкая небледнеющая эритема. Это начальная фаза, когда на коже выделяется покрасневший участок, который не светлеет при устранении усилия и после смены положения тела пациента. Возможно появление уплотнений, в случае повышенной пигментации эта зона бывает незаметной, и поверхность кожи не бледнеет при надавливании. Также она может быть раздраженной или чувствительной к внешним факторам. Возникновение такого стойкого покраснения может говорить о повышенном риске образования кожных повреждений у пациента. Уже на этой стадии важна профилактика образования пролежней и лечебные действия, пока целостность кожи не нарушена и чтобы не усугубить ситуацию.
- 2 стадия – когда в процессе развития пролежни имеют вид волдырей и неглубоких мокнущих ран красно-розового цвета. Эпидермис отсутствует или сильно истончен, а может быть неповрежденным, прикрывающим пузырь с жидким содержимым. Симптомы этой фазы связаны с некрозом клеток эпидермиса и верхних подкожных слоев.
- 3 стадия – когда проявления связаны с глубоким некрозом кожных покровов. На этой стадии пролежни имеют вид глубоких ран, язвы имеют вид кратеров, а дно язвы представляет собой омертвевшие ткани гнойного желтого цвета.
- 4 стадия – когда наблюдается глубокий некроз подкожных тканей, который сопровождается обнажением костей. Полость раны может быть частично или полностью покрыта струпом, края со свищевыми ходами. Дно раны представлено омертвевшей тканью. В такой степени развития, распространение пролежней происходит далеко за пределы первичного очага поражения, проникая между слоями неповрежденных тканей.
Существует 3 стадии пролежневого процесса, где 1 стадия отличается наличием участков покраснения кожи без четких границ с сохраненной целостностью покровов. 2стадия, когда происходит поражение глубоких слоев мышечной ткани, часто с присоединением инфекции. 3 стадия, когда происходит заживление ран, формирование рубцов и регенерация тканей.
Виды пролежней различной степени тяжести
Еще одна классификация, принятая в терапии, делит пролежни на категории в зависимости от причин их возникновения. Выделяют такие группы:
- Экзогенные.
- Эндогенные.
- Смешанные.
Экзогенные пролежни – поражения различной степени тяжести, вызванные воздействием различных факторов, например, контактом наиболее выступающих участков тела с поверхностью кровати. Внутренние экзогенные пролежни – повреждения, вызванные систематическим давлением катетеров, вводящихся в уретру.
Эндогенные – это поражения, связанные с тяжелыми внутренними расстройствами в системах и органах больного. Чаще всего такие пролежни 4 стадии развиваются у лежачих больных с тяжелыми травмами мозга, после инсульта, кровоизлияния, с опухолями.
Смешанные пролежни возникают тогда, когда на организм кроме внешнего воздействия – трения, давления, влияют и внутренние проблемы, такие как дистрофия, онкология.
Методы профилактики возникновения пролежней при уходе за лежачими больными
Пролежни никогда не возникнут у здорового человека, который контролирует работу своих мышц и адекватно реагирует на некомфортное положение и прочие неудобства.
Профилактику вероятного возникновения пролежней следует начинать с должного ухода за пациентом, прикованным к кровати или инвалидному креслу в силу каких-либо обстоятельств.
Во-первых, не стоит пренебрегать начальными симптомами, такими как:
- Покраснение, которое не проходит.
- Пузыри и волдыри.
- Поврежденные участки эпидермиса.
Регулярный тщательный осмотр кожных покровов пациента при повышенном риске появления пролежней – основной метод профилактики их возникновения. Вместе с тем нужно постараться исключить факторы риска: поскольку самой уязвимой является кожа в местах соприкосновения с твердой поверхностью, то важно как можно чаще менять положение тела больного. Во время переворачивания и перемещения пациента нужно тщательно осматривать его кожу, чтобы не пропустить начало опасного процесса.
При уходе за лежачим больным в целях профилактика пролежней недостаточно просто переворачивать его с одного бока на другой. Полезно также слегка массировать его спину, устраивать воздушные ванны. Массаж подразумевает ежедневное растирание спины пациента круговыми движениями: это помогает активизировать кровообращение и предотвратить застой крови в коже. Особенно важно массировать зоны риска развития пролежней вокруг костных выступов, не затрагивая сами выступы.
Меры профилактики пролежней и причин их возникновения: обработка кожи
Переворачивание, как мера для профилактики пролежней, дает ощутимый эффект, если проводить его хотя бы дважды в день. В идеале смена положения должна проводиться каждые два часа, даже ночью. Нельзя допускать размещения лиц, склонных к образованию пролежней на койках с панцирными сетками, а высота спального места должна быть на уровне бедра человека, который обеспечивает уход.
Для тех, кто самостоятельно передвигается в кресле, наилучшим выбором станет кровать, где больной может без посторонней помощи настроить высоту. Это позволит ему самостоятельно перемещаться с кровати в кресло и наоборот.
Не менее важная процедура для профилактики пролежней – гигиеническая обработка кожи пациента, смена нижнего белья, пижамы и поддержание чистоты личных принадлежностей. Постельное белье должно быть из натуральной хлопковой ткани, чистым, сухим, а одеяло легким по весу и теплым по сезону.
При перемещении больного все действия должны быть осторожными, чтобы не повредить его кожу. Желательно стричь ногти тому, кто ухаживает за больным, и самому пациенту, чтобы он сам не поранил себя. Чтобы исключить сдвиг мягких тканей, больного желательно приподнимать над кроватью или использовать подкладную пеленку. Важно следить, чтобы больной не соприкасался с постелью поврежденными местами. При смене белья нужно контролировать, чтобы уязвимые места не соприкасались со швами, пуговицами и заплатками.
Участки риска нужно оберегать от трения, выполняя обработку пролежней и гигиенические процедуры у тяжелобольных важно все делать бережно и без нажима. Рекомендуется использовать жидкое мыло и мягкую губку, после мытья промокнуть кожу мягким полотенцем или высушить теплой струей воздуха при помощи фена. Выполняя массаж, нужно предварительно наносить увлажняющий крем не только на массируемую область, но и на близлежащие ткани в радиусе 5 см. Можно использовать прокипяченное растительное масло для увлажнения и смягчения кожи больного. Места покраснений обрабатывают слабым раствором марганцовки. Не стоит использовать спирт и настойки на его основе.
Так как кожа не должна быть слишком сухой и слишком влажной, то для профилактики возникновения пролежней при уходе за больным используют не только увлажняющие кремы, но и присыпки на основе талька. Непромокаемые пеленки, простыни и одноразовые подгузники также защитят от опасной влажности кожных покровов.
Для профилактики такой причины образования пролежней, как ограниченная подвижность, важно максимально активизировать больного. Нужно стимулировать и побуждать его к выполнению простых действий, не делать за человека то, что ему по силам, увеличивать разнообразие его движений. Полезным будет изучение комплекса дыхательной гимнастики, к тому же такие упражнения способствуют насыщению кислородом внутренних органов.
Современные средства, используемые для профилактики пролежней
К современным средствам, используемым для профилактики пролежней, относится виброакустическая терапия. С ее помощью в организме пациента повышается биологическая микровибрация, что способствует:
- Улучшению обменных процессов.
- Уменьшению сдавливания нервов и сосудов.
- Ускорению процессов регенерации.
- Активации иммунных сил организма.
Применение такой терапии помогает воздействовать не только на область потенциального развития пролежневого процесса, но и на внутренние органы, в частности на печень и почки. Хорошие результаты показывает аппарат Витафон и специальный виброакустический матрас.
Также, к современным вспомогательным средствам относят:
- Противопролежневые матрасы и подушки.
- Специальные подкладки, наматрасники, круги.
- Коврики и пеленки для плавного перемещения больного.
- Пластиковые шины.
Принцип действия противопролежневого матраса заключается в том, что он постоянно меняет давление на тело в разных точках, благодаря нагнетанию воздуха в разных камерах матраса каждые 7 минут.
Имеющиеся пролежни 1-2 стадии для профилактики причин, которые могут усугубить процесс (повышенная влажность) и чтобы предотвратить появление гнойных ран, обрабатывают кварцеванием 1-2 минуты, постепенно увеличивая время экспозиции до 7 минут.
Основой профилактики противопролежневого процесса является комплексный подход к уходу за пациентом, включающий борьбу с факторами риска и правильное питание больного. Рацион должен быть богат белковой пищей: мясом, сыром, молочными продуктами. Следует ограничить употребление:
- Соли.
- Сахара.
- Животных жиров.
А вот злаки, овощи, рыба, растительные жиры – будут полезной основой ежедневного меню.
Лечение пролежней различной степени тяжести: препараты для ухода за больными
В основе эффективного лечения появившихся пролежней лежит устранение влияния чрезмерного давления на тело пациента, чтобы обеспечить приток крови к пораженному участку. К принципам терапии можно отнести:
- Возобновление кровообращения в поврежденной зоне.
- Удаление фрагментов некроза стерильными приспособлениями.
- Лечение ран для скорейшего их заживления.
Противопролежневая терапия зависит от этапа развития повреждений, поэтому тактика лечения пролежней ступенчатая и изменяется по стадиям. В начале терапия сводится к недопущению дальнейшего развития и распространение очагов поражения. Здесь важно соблюдение всех мер профилактики с простым местным воздействием препаратами, улучшающими кровоснабжение, например мазью «Актовегин ».
При таком осложнении пролежней, как появление очагов нагноения, может появиться необходимость взятия образцов тканей для проведения лабораторных исследований с целью определения возбудителя и его устойчивости к антибактериальным препаратам.
На втором этапе терапия усложняется и требует добавления новых и более мощных препаратов для эффективного лечения пролежней. Раны необходимо обрабатывать антисептиком, например «Хлоргексидином », и совмещать его использование с лекарственными препаратами для улучшения кровообращения.
Использование гидрогелевых повязок поможет поддерживать влажную среду повреждений и предотвратить развитие некроза.
Также показана ежедневная обработка кожных покровов крестца, копчика, лопаток, области пяточных бугров, наружного затылочного выступа, области лодыжек, мыщелков большого и малого вертелов камфорным спиртом, а гиперемированные участки обрабатывают 5% «Диоксидиновой мазью », поливинилпирролидоном йода, «Повидон-йодом », раствором «Моксофлоксацина ».


Важно выполнять базовые приемы по уходу за больным: соблюдать гигиену тела, следить за состоянием кожи, многократно поворачивать пациента на абсолютно ровной жестковатой поверхности с использованием специального противопролежневого матраса.
Средства для лечения глубоких пролежней третьей и четвертой стадии
На третьей стадии сложность ситуации должен оценивать хирург, равно как и назначать комплекс лечебных мероприятий. Средства, используемые для лечения пролежней на данном этапе, можно разделить на такие группы:
- Противовоспалительные препараты («Гидрокортизон », «Дексаметазон »).
- Средства для регенерации кожи («Бепантен »).
- Лекарства некролитического воздействия («Трипсин »).
- Стимуляторы кровообращения («Трибенозид »).


Лечение подразумевает очищение ран от некроза и гнойного содержимого. Комплексная терапия позволяет купировать состояние сепсиса и очистить язвы.
На четвертой стадии, при лечении глубоких пролежней, когда происходит некроз с вовлечением сухожилий, костей и суставов, поднимается вопрос о хирургическом вмешательстве. Медикаментозная терапия сходна с используемой на третьей стадии.
Показана обработка раны протеолитическими ферментами («Ируксол », «Трипсин »), использование гипертонических растворов (10% раствор натрия хлорида, мазей на гидрофильной основе и др.).

После отторжения некротических масс и очищения раны назначают препараты, улучшающие регенераторные процессы - повязки с солкосериловой,10% «Метилурациловой », «Синтомициновой » и «Эритромициновой » мазями.



После общеукрепляющей терапии показана пластика раны.
Для стимуляции регенерации тканей проводится физиотерапевтическое лечение. Хорошие результаты показывает применение лечебной физкультуры, УВЧ, ультрафиолетовое облучение, лампы соллюкс. Восстановлению тканей способствуют процедуры в барокамере, плазмофорез, лазер.
Лечение, профилактика и уход за больными с пролежнями в домашних условиях
Так как зачастую лежачие больные находятся дома, то тем, кто осуществляет уход, должны быть известны способы обработки и профилактики пролежней в домашних условиях. Широко применяются различные эфирные масла, которые оказывают антисептическое и регенерирующее действие. Хорошо себя зарекомендовали масла из облепихи и шиповника, так как они содержат большое количество витаминов А, С и Е. Такой состав способствует восстановлению кровоснабжения и благотворно влияет на организм.
Стоит отметить, что данные масла могут применяться для ухода за пролежнями у больного различной степени тяжести, но если при начальной стадии поражения они могут быть основным и единственным средством лечения, то в более сложных ситуациях, когда появляются раны и вероятность заражения, масла служат лишь вспомогательными средствами. Нельзя пренебрегать назначенными антибиотиками или противомикробными препаратами, чтобы не усугубить состояние пациента.
Для обезболивания ран часто используют камфорное масло, но при 3 и 4 стадии его применение запрещено, так как при попадании в открытую рану оно может вызвать ожог.
Средства для обработки пролежней в домашних условиях
Известны рецепты для лечения пролежней недорогими домашними средствами. Компресс с раствором пищевой соды (1 столовая ложка на 0,5 л кипятка) прикладывают к волдырям с гнойным содержимым и держат до полного остывания. Затем повязку снимают, а гной остается на ней. Действие повторяется до полного очищения раны.
Лекция 5. Профилактика пролежней
Значения формант немецких гласных звуков
(вне фонетического контекста), Гц
| Гласные | F1 | F2 | F3 |
| i: | |||
| i | 350. | ||
| е: | |||
| е: | |||
| е | |||
| а | |||
| а: | |||
| о | |||
| о: | |||
| ? | |||
| u: |
1. Пролежни, места образования, стадии развития.
2. Факторы, способствующие развитию пролежней.
Пролежнь - некроз мягких тканей (кожи с подкожной клетчаткой, слизистой оболочкой, стенки полого органа или кровеносного сосуда и др.), возникающий следствии ишемии, вызванной продолжительным непрерывным механическим давлением на них.
Потенциальными местами образования пролежней могут быть все места над костными выступами на теле, которые сдавливаются при лежании или сидении. В этих местах слабее всего выражена подкожно-жировая клетчатка, давление костных выступов выражено сильнее всего. В зависимости от расположения пациента (на спине, на боку, сидя в кресле) точки давления изменяются. Чаще всего в области: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток. Места локализации пролежней
В положении «на спине» пролежни развиваются в области затылка, лопаток, на локтях, крестце, седалищных буграх, пятках. В положении «на боку» — в области ушной раковины, плечевого, локтевого суставов, бедренного, коленного суставов, на лодыжке. В положении «сидя» — в области лопаток, крестца, пяток, пальцев стопы. Если пациент лежит на животе - область лобка и скулы.
Развитие пролежень . Первоначально на коже появляется бледное пятно, затем покраснение, отек, иногда сопровождающийся образованием пузырей в местах отслойки эпидермиса, затем некроз приводит к обнажению раневой поверхности, инфицированию раны, повреждению подлежащих тканей, вплоть до кости. При продолжающемся неблагоприятном воздействии пролежни быстро растут, иногда захватывая почти все участки тела, соприкасающиеся с опорной поверхностью.
Клиническая картина различна при разных стадиях развития пролежней:
1 стадия: устойчивая гиперемия кожи , не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия: стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Диагностика инфекции пролежней проводится врачом. Диагноз ставится на основании данных осмотра. При этом используются следующие критерии:
1) гнойное отделяемое;
2) боль, отечность краев раны.
Диагноз подтверждается бактериологически при выделении микроорганизма в посевах образцов жидкости, полученных методом мазка или пункции из краев раны.
Подтверждение имеющегося осложнения "инфекции пролежней" бактериологически должно проводиться у всех пациентов, страдающих агранулоцитозом даже при отсутствии внешних признаков воспаления (боль, отечность краев раны, гнойное отделяемое).
Инфекции пролежней, развившиеся в стационаре, регистрируются как внутрибольничные инфекции.