Как снять боль пояснице остеохондрозе. Устранение и пальцы неприятных симптомов. Методы разгорается болей
Почему-то считается, что боли в спине и суставах - это удел стариков и толстяков. А к молодым людям,
стройным и "здоровым" подобные напасти отношения не имеют. Это в корне неверно. Сегодня болями в
позвоночнике страдает не только молодежь, но и даже дети. Данные медицинской статистики свидетельствуют о
том, что у каждого пятого человека в возрасте 30 лет уже отмечаются стойкие боли в спине, которые так и
норовят перейти в хроническую стадию.
Основные причины хруста в шее, скованности позвоночника и болевых ощущений в спине - гиподинамия,
неравномерные физические нагрузки, несбалансированное питание и вредные привычки. Кроме того, не нужно
забывать, что любой человек имеет природную предрасположенность к заболеваниям позвоночника, вследствие
своего прямохождения. Двуногость "хомо сапиенс" привела к тому, что основная тяжесть веса тела легла
именно на позвоночный столб. Оказывается, для нас наиболее физиологична поза "на четвереньках", но ведь
вряд ли кто-то станет таким образом передвигаться по улице!
Боль в спине - в чем ее причина?
Почему же болит спина? Причин может быть множество - это и спазм мышц, и переохлаждение, и банальная
перегрузка (почти каждый знает, что такое "надорвал спину"). Однако наиболее частой причиной серьезных
патологий опорно-двигательного аппарата является износ хрящевой ткани. В результате вредных факторов,
действующих на нежные хрящи межпозвоночных дисков, происходит их дегенерация - уплощение, истончение и
растрескивание. Они перестают выполнять свои амортизационные функции, в результате развиваются, деформации
позвонков, грыжи межпозвоночных дисков, отмечаются защемления нервных корешков, и как следствие, острые
боли в спине и конечностях. Врачи-ортопеды у таких пациентов при обследовании диагностируют
остеохондроз.
Неприятность остеохондроза заключается еще и в том, что это заболевание нередко протекает под маской
других патологий, начиная от стенокардии, и заканчивая патологиями почек. Именно поэтому при болях в
спине, за грудиной, в пояснице и животе нужно проходить комплексное обследование. Стоит отметить, что
головные боли, головокружения и даже нарушения слуха, зрения также нередко связаны с остеохондрозом
шейного отдела позвоночника. Выяснить истинную причину хвори под силу только врачу, поэтому не стоит
заниматься самолечением или ходить "по бабкам".
Однако некоторые признаки остеохондроза настолько характерны, что их можно обнаружить и, не прибегая к
помощи специалистов. Самодиганостика помогает вовремя начать интенсивные профилактические меры по
улучшению своего самочувствия, а в запущенных случаях - определить дальнейшее направление действий. В
некоторых случаях знание диагноза способно успокоить чересчур мнительных пациентов, постоянно
подозревающих у себя развитие "смертельно опасного" заболевания. Итак, как же понять, есть ли у вас
остеохондроз?
Самодиагностика
Позвоночник состоит из трех крупных отделов: шейного, грудного и пояснично-крестцового. Обычно
патологический процесс при остеохондрозе локализуется лишь в одном участке, и редко возникают
множественные повреждения. Итак, какие же симптомы характерны для того или иного вида остеохондроза?
Шейный остеохондроз
характеризуется болями в области шеи, особенно усиливающимися при попытке повернуть
или запрокинуть голову. Нередко возникают головные боли, головокружения, нарушения слуха и зрения,
особенно во время болевых приступов. При шейном остеохондрозе боль может отдавать в плечо и руку, грудную
клетку. Первые "звоночки", сигнализирующие о проблемах с шеей - хруст в суставах при повороте головы,
утренняя скованность, быстрая утомляемость. Если наличествуют эти симптомы, нужно обязательно
проконсультироваться с врачом-ортопедом, сделать рентген этой области или пройти другие диагностические
процедуры, при помощи которых врач определит стадию дегенеративного процесса и назначит адекватное
лечение. Если в результате врачебного осмотра будет обнаружен остеохондроз в начальной стадии, то можно
обойтись и без медикаментозной терапии, вполне достаточно выполнения нехитрых упражнений для мышц шеи и
плеч (которые будут приведены ниже).
Грудной остеохондроз
- в данном отделе позвоночника остеохондроз возникает достаточно редко, но, тем не
менее, именно грудной остеохондроз заставляет волноваться пациентов о здоровье своего сердца. Часто
приступы грудного остеохондроза принимаются больным за стенокардию. Однако резкие боли за грудиной в
отличие от кардиалгии нельзя прекратить приемом нитроглицерина, кроме того, боль при остеохондрозе
увеличивается при повороте тела, попытке глубоко вздохнуть. Тогда как для сердечных болей подобные
симптомы не характерны. Только врач сможет поставить точный диагноз, нередко остеохондроз скрывается под
маской межреберной невралгии. Только инструментальные и мануальные методы исследования покажут истинную
картину заболевания.
Поясничный остеохондроз
- беспокоит большинство страдальцев, испытывающих боли в спине. Пояснично-
крестовая область очень чувствительна к нагрузкам и переохлаждению, поэтому страдает также часто, как и
шея. Начинается поясничный остеохондроз исподволь, незаметно для пациента. Первые симптомы порой
игнорируются. Стоит насторожиться, если по утрам отмечается скованность и боли в области поясницы. Верный
признак неполадок со спиной - трудности при наклонах (вперед и вбок). Если при непродолжительном сидении
устает и затекает спина, тоже нужно обратиться к врачу. Резкие боли в области поясницы, которые еще
называют в народе "прострелом", уже говорят о том, что остеохондроз давно вступил в свои права. При
тяжелых стадиях остеохондроза пояснично-крестцового отдела пациенты не могут долго стоять, сидеть, наклоны
становятся не возможными. Боли переходят не только на область поясницы, но и распространяются на ноги.
Лучше, конечно, предотвратить развитие заболевания, т.к. вылечить запущенный остеохондроз практически
нельзя.
Меры профилактики остеохондроза
Остеохондроз - заболевание, которое поддается профилактике. Дадим несколько советов по предотвращению
болей в спине:
1. Контролируйте свой вес. Необходимо прибрести весы и регулярно 1 раз в неделю взвешиваться. При
наличии лишних килограмм, стоит перейти на умеренно гипокалорийную диету: исключите жирное, жареное,
сладости, алкоголь, ограничьте потребление соли, а жидкости, наоборот, пейте больше (до 2 литров в день).
Раз в неделю устраивайте разгрузочные дни (гречневые, кефирные, овощные фруктовые). При большом
избыточном весе противопоказаны резкие и тяжелые физические нагрузки: бег, прыжки, степ-аэробика. Лучше
выбирать такие виды спорта как плавание, аквааэробика, спортивная ходьба, пилатес, йога.
2. Ведите активный образ жизни. Как известно, основополагающий фактор, приводящий к остеохондрозу -
гиподинамия. Для здоровья спины полезна утренняя зарядка (хотя бы в течение 10-15 минут), пешие и
велосипедные, конные прогулки. Если нет времени на выполнение упражнение. То просо пройдите до работы 1
остановку пешком, поднимайтесь и спускайтесь на нужный этаж по лестнице, а не на лифте. Во время работы
делайте каждый час небольшие перерывы (на 5-10 минут): встаньте из-за стола, потянитесь, сделайте махи
руками, выполните несколько поворотов головой, туловищем. Обеденные перерывы тоже проводите активно -
прогуляйтесь вокруг офиса или сходите в тренажерный зал, если он находится в том же здании.
3. Следите за осанкой. Во время ходьбы старайтесь держать голову прямо, а плечи слезка разведите в
стороны, не сутультесь. При работе за столом отрегулируете высоту кресла по росту, держите спину прямо, не
кладите ногу на ногу. Если уже есть небольшие нарушения осанки, то попробуйте носить корректирующий
бандаж, который способствует формированию правильного положения спины.
4. Используйте ортопедические матрацы, подушки и сиденья для автомобиля. Приобретите специальные
спальные принадлежности. Слишком мягкие или жесткие матрацы и подушки вредят позвоночнику. Спать без
подушки тоже не стоит, но иногда такая мера предписывается лечащим врачом.
5. Поднимайте тяжести правильно. Носить тяжелые пакет и сумки целесообразно в обеих руках, равномерно
распределяя вес поклажи. Если нужно понять что-то громоздкое или тяжелые (ведро с водой, ребенка), то
сначала присядьте, согните колени, при этом спину держите прямой, затем возьмите груз и выпрямите ноги.
6. Не переохлаждайтесь. Спина и шея всегда должны быть в тепле, но и не нужно перегревать эту
область. Носите многослойную одежду из натуральных тканей. В холодное время года обматывайте шею шерстным
шарфом, а поясницу защищайте специальным согревающим поясом. Верхняя одежда должна закрывать ягодицы и
иметь высокий воротник.
Простые упражнения для спины
Комплекс упражнений, приведенный ниже, позволяет сформировать мышечную опору для позвоночника, также
способствует увеличению подвижности суставов и уменьшению жировых отложений в области спины, поясницы и
живота. Первые дни делайте по 3-4 повторения каждого упражнения, а потом постепенно увеличьте количество
повторов до 20. Выполнять гимнастику нужно каждый день в течение 15 минут. Перед тем как приступить к
упражнениям, слегка разогрейте мышцы (подойдет ходьба на месте в быстром темпе)
1. И.п. (исходное положение): лежа на спине, ноги полусогнуты, опора на пятки, локти разведены в
стороны, кисты рук находятся на уровне ушей. Втяните низ живота и ягодицы, затем на счет "раз"
приподнимите голову, шею и верхнюю часть спины от пола, на счет "два" - придите в и.п. На последнем цикле
задержитесь "навесу" на 5 секунд. При выполнении упражнения держите голову прямо, подбородок нельзя
прижимать к груди.
2. И.п. лежа на спине, ноги согнуты в коленях. Положите руки под ягодицы. На счете "раз", подведите
колени к груди, на счет "два" вернитесь в и.п. Выполняя упражнение, не прогибайте спину.
3. И.п. тоже, что и в упр. 2. На счет "раз" одновременно подтягивайте колени и приподнимайте плечи.
Руки следует вынуть из-под ягодиц, во время выполнения упражнения руки вытягивайте их вперед. При
последнем повторе фиксируем тело в приподнятом положении на 5 секунд. На счет" два" - возвращаемся в и.п.
4. И.п. лежа на животе, руки вытянуты вперед. При счете "раз" оторвите ноги и руки от пола, на чет
"два" вернитесь в и.п. При последнем повторе задержитесь на весу на 5 сек.
5. И.п. лежа на животе, правая рука вытянута вперед. Одновременно приподнимайте вытянутую руку и
левую ногу на счет "раз", на счет "два" возвращайтесь в и.п. При последнем повторе вновь задержитесь в
данной позе. Затем повторите это же упражнение для левой руки и правой ноги.
6. И.п. лежа на правом боку, правая рука вытянута перед собой, а левая опирается на пол. Начинаем на
счет "раз" - отрываем от пола правую руку, правое плечо и обе ноги (держите их сомкнутыми). На счет "два"
- возвращаемся в и.п. Перед последним повтором фиксируем тело на 5 секунд в приподнятом положении. Затем
производим это же упражнение на другом боку.
После выполнения гимнастики нужно немного полежать на спине (на твердой поверхности), расслабиться, восстановить дыхание.
Порой бывает настолько мучительной, что пациент нуждается в своевременном и быстром обезболивании. Для того, чтобы достичь данного результата, существует несколько способов. В первую очередь это правильное положение тела. Помимо этого есть необходимость применять как местные средства (мази, гель, крема), так и внутрь (таблетки, капсулы, инъекции). Все эти способы следует применять в комплексе, сочетая друг с другом, для того, чтобы достичь обезболивающего эффекта максимально быстро и качественно.
Правильная поза для снятия болей
Положения тела, которые позволяют уменьшить нагрузку на спину, и как следствие уменьшить боль в области пораженного отдела позвоночника, отличаются при остеохондрозе шейного и поясничного отдела позвоночника.
Поза при шейном остеохондрозе
Как таковой определенной позы, положения тела при шейном остеохондрозе не существует. Облегчает боль и позволяет расслабить пораженный отдел позвоночника отдых на ортопедической подушке. Она должна быть достаточно плотной и упругой, держать весь позвоночник прямым. Лежать можно как на боку, так и на спине.
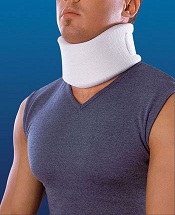 Также позволит отдохнуть мышцам шеи и уменьшить боль специальный воротник. Его следует носить до 2-3 часов в день, в редких случаях дольше. Такой воротник можно сделать своими руками. Необходимо отрезать кусок плотного картона, размер которого будет соответствовать окружности и высоте шеи (от ключицы до подбородка). Обтянуть этот картон мягкой тканью и приделать застежки (кнопки, пуговицы).
Также позволит отдохнуть мышцам шеи и уменьшить боль специальный воротник. Его следует носить до 2-3 часов в день, в редких случаях дольше. Такой воротник можно сделать своими руками. Необходимо отрезать кусок плотного картона, размер которого будет соответствовать окружности и высоте шеи (от ключицы до подбородка). Обтянуть этот картон мягкой тканью и приделать застежки (кнопки, пуговицы).
Поза при поясничном остеохондрозе
При поясничном остеохондрозе существует несколько вариантом правильного и удобного расположения тела. При первом пациент ложиться на спину, сгибает ноги в коленном и тазобедренном суставах. При этом под колени необходимо подложить подушку, чтобы стопы не стояли на кровати. При втором варианте обезболивающей позы пациент ложиться на бок, подгибая ноги ближе к подбородку. При этом под головой, поясницей и коленями должны быть небольшие подушечки, валики или полотенца, чтобы выровнять позвоночный столб по оси. И при третьем варианте позы пациент занимает положение на животе, при этом под животом располагается подушка. Во всех трех положениях обязательно накрывать поясницу чем-то теплым (шарф, специальный пояс, плед, жилетка и пр.). Не следует прикладывать горячую грелку, потому что боль может усиливаться.
Местные обезболивающие средства
К местным обезболивающим средствам относятся мази, гели и крема, которые наносятся на пораженный участок спины и равномерно втираются. Их следует наносить до 3-5 раз в день. Эффект достигается уже через 5 минут после нанесения, потому что данные средства быстро всасываются через кожу и проникают к месту поражения.
Все средства местного применения, которые позволяют снять болевой синдром при остеохондрозе, можно разделить на несколько групп:
- НПВП (нестероидные противовоспалительные средства) . Они обладают не только обезболивающим эффектом, но и противовоспалительным. К таким мазям можно отнести Найз-гель, Вольтарен, Финалгель, Быструмгель, Фастум гель и пр.
- Местнораздражающие мази . Обезболивающий эффект достигается за счет согревания спины, ускорения кровотока и обмена веществ. К средствам этой группы относятся Апизартрон, Финалгон, Капсикам, Эспол и пр.
- Комбинированные (комплексные) средства. Помимо обезболивающего эффекта улучшается кровоток, уменьшается воспаление и происходит частичное восстановление хрящевой ткани. К препарату данной группы можно отнести Долобене гель.
Препараты для приема внутрь
К препаратам для внутреннего применения с обезболивающим эффектом относятся как пероральные средства (для приема через рот – таблетки и капсулы) и парентеральные средства (инъекции, уколы). Разница между ними состоит только во времени от начала действия. При уколах лекарственное вещество проникает в организм и начинает действовать уже через 10-15 минут после введения, а при приеме таблетированных форм – через 30 минут – 2 часа. К наиболее эффективным средствам при остеохондрозе относятся следующие препараты.
- Действующее вещество – диклофенак. Диклофенак, Диклоберл, Наклофен, Олфен, Алмирал, Вольтарен, Диклак и пр.
- Действующее вещество - парацетамол. Парацетамол, Панадол, Эффералган и пр.
- Действующее вещество – ибупрофен. Ибупрофен, Нурофен, Бурана и пр.
- Действующее вещество – нимесулид. Нимесил, Найз, Нимулид и пр.
- Действующее вещество – кетаролак. Кетарол, Кеталонг, Кетанов и пр.
- Действующее вещество – мелоксикам. Мелокс, Мовалис, Амелотекс, Артрозан и пр.
Все таблетированные средства назначаются по 1 таблетке (капсуле) до 3 раз в день. При отсутствии эффекта необходимо обратиться к лечащему врачу для правильного подбора медикаментов. Инъекции (дозировка и кратность введения) назначаются лечащим врачом по индивидуальным особенностям пациента.
Важно! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует..." ...
Жалобы на боль в спине - частое явление в медицинской практике. Стоит отметить, что каждый четвертый пациент обращается к врачу именно с такой проблемой. Существует множество заболеваний, которые могут сопровождаться такой симптоматикой, но чаще, это остеохондроз поясничного отдела.
Раньше патология считалась недугом пожилых людей, причины которого крылись в возрастных изменениях костной ткани позвоночника. Современная медицина после многочисленных исследований изменила свое мнение. Теперь остеохондроз поражает не только пациентов пенсионного возраста, но и нередко диагностируется у людей моложе 30 лет. Что касается международной классификации патологий, то код по МКБ 10, остеохондроза поясничного отдела определен как М-42.
Протекает болезнь медленно, симптомы себя проявляют уже на более поздних стадиях, в начале достаточно сложно заподозрить у себя такой недуг.
Как правило, наиболее выраженная клиническая картина отмечается в период обострения или при достижении патологией второй стадии. В целом могут появиться следующие признаки:
- Болевой синдром в области поясницы , во время физических нагрузок. В начале ощутим только после поднятия тяжелых предметов или занятий спортом. По мере прогрессирования приобретает постоянный характер.
- Ухудшение амплитуды движений , нарушается подвижность. Дистрофические изменения в суставных хрящах приводят к потери нормальной двигательной активности. Человеку сложно совершать простые движения: наклоны повороты.
- Развитие патологического процесса в виде повреждения корешков нервных окончаний . По этой причине пациент может заметить изменения чувствительности в ногах, при этом она может как снижаться, так и повышаться.
- В более тяжелых случаях наблюдается нарушение функционирования органов малого таза : проблемы с мочеиспусканием, эректильная дисфункция.
Истинная причина, которая вызывает подобные изменения в позвоночнике, до сих пор не установлена. Известен лишь ряд факторов, предрасполагающих к данному недугу:
- Малоподвижный образ жизни . Остеохондроз нередко называют «офисной болезнью», ведь такие работники большую часть времени проводят сидя за столом. Как следствие, мышечная ткань теряет свой тонус и поддается чрезмерному расслаблению.
- Сбои в работе гормонального фона . Гормональные нарушения со стороны эндокринной системы и половой могут негативно влиять на питание хрящевой ткани позвоночника, что и повышает риск образования дистрофических патологий.
- Врожденные болезни опорно-двигательного аппарата . Пациенты, которые уже имеют подобные проблемы, к примеру: искривление конечностей или плоскостопие , более всего подвержены остеохондрозу.
- Регулярные физические нагрузки, несоизмеримые с физиологическими возможностями позвоночника . Хоть спорт и является хорошей профилактикой недуга, но чрезмерное им увлечение может привести к обратному - спровоцировать его развитие.
Как лечить остеохондроз поясничного отдела
К сожалению, полностью избавиться от болезни невозможно, тем не менее начав лечение на 1-2 стадии, вполне реально достичь высоких терапевтических результатов и добиться стойкой ремиссии. Методы терапии патологии подразумевают комплексный подход, задача которого состоит в следующем:
- снижение болевых ощущений в области поясницы и крестца;
- ликвидация напряжения мускулатуры, устранение спазмов;
- повышение тонуса мышц спины, ягодиц, нижних конечностей;
- купирование воспалительного процесса, улучшение питания хрящевой ткани;
- повышение двигательной активности пациента, устранение нарушений в работе органов малого таза (если таковые уже имеются).
Какие могут назначаться медикаментозные препараты? Врач в индивидуальном порядке расписывает схему лечения и подбирает наиболее оптимальные варианты лекарственных средств.
Помимо этого, следует знать о таком понятии как первая помощь при обострении. Она заключается в предоставлении человеку покоя, необходимо придерживаться постельного режима, а на область поясницы повязать теплый платок, то есть обеспечить сухое тепло.
Препарат Анальгин.
Неотъемлемой частью терапии является прием нестероидных противовоспалительных медикаментов - НПВС. Их задача состоит в устранении воспалительного процесса, отечности, снижении болевого синдрома. В случае, когда наблюдается выраженное спазмирование, врач назначает миорелаксанты - средства, расслабляющие мускулатуру.
Также потребуется применение хондропротекторов, они улучшают питание хряща, тормозят прогрессирование патологии.
Совместно с НПВС и хондропротекторами назначают местное лечение в виде мазей/гелей тех же фармакологических групп.

В обязательном порядке выдается направление на физиотерапию. Такие методы хорошо снимают болевой синдром, улучшают общее самочувствие пациента и повышают эффективность местных препаратов. Чаще рекомендуются такие процедуры:
- Фонофорез (воздействие ультразвуковыми волнами).
- Дарсонвализация (использование переменного импульсного тока).
- Магнитно-резонансное лечение (метод основан на ядерно-спином магнитном резонансе). Не следует путать с МРТ-диагностикой, хотя исследование действует по той же технологии.
Еще один вид терапии, который никак нельзя исключать - лечебная физкультура (ЛФК). Благодаря корректно подобранным упражнениям, пациент может укрепить мышечную ткань и вместе с тем оказать расслабляющий эффект. ЛФК применяется не только в комплексе с основными методами, но и стоит на первом месте в период реабилитации после хирургического вмешательства.

Комплекс упражнений для поясницы.
Назначение операции предусмотрено в крайних случаях, когда ранее были испробованы все возможные способы терапии, но они не дали нужного результата. Также оперативное вмешательство назначается на поздних стадиях патологии, которая уже не предусматривает консервативного воздействия.
Уколы при остеохондрозе поясничного отдела
В ряде случаев инъекционное введение препаратов просто необходимо. Как правило, уколы назначаются в период обострения, при возникновении резкой боли в ходе защемления нервных окончаний.
Путем введения медикаментозных средств в виде уколов, действующие вещества практически мгновенно достигают очага воспаления и купируют болевой синдром. К тому же, они минуют органы пищеварения, тем самым, не травмируя их слизистую.

Проникновение иглы к позвоночнику.
Применять можно разнообразные виды инъекционного введения лекарства:
| Разновидность инъекции | Для каких целей используют |
| Укол в ягодичную мышцу (внутримышечный) | В большинстве случаев используют именно его. Действующее вещество стремительно проникает в кровоток и оказывает необходимый терапевтический эффект. |
| Внутривенная | Применяют при необходимости немедленного воздействия, с целью устранить воспалительный процесс и купировать спазмирование. |
| Подкожная | В ходе терапии остеохондроза рекомендует подкожное инъекцирование витаминов группы В, так они можно получить максимально высокий результат. |
| Лечебная блокада | Лекарство вводится непосредственно в очаг воспаления. Чаще используются новокаиновые блокады, с целью быстро, эффективно и как можно на дольше устранить болевые ощущения. |
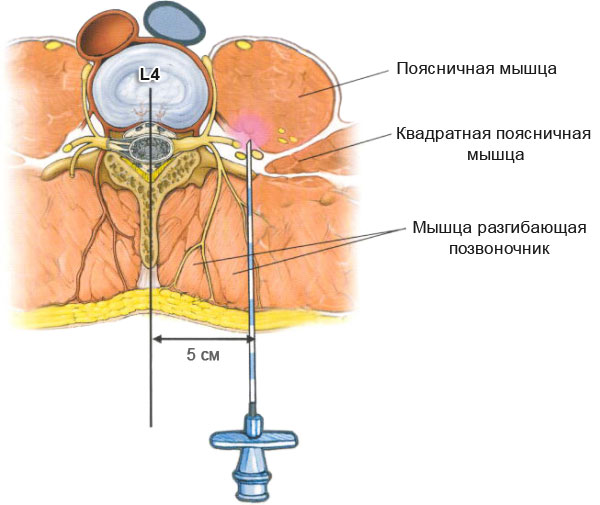
Почему пациенты часто прибегают к уколам, в чем их преимущество?
- Быстрота терапевтического воздействия, высокая эффективность . За счет того, что препарат минует пищеварительный тракт и попадает в кровеносную систему быстро, он максимально сохраняет свою эффективность, в отличии от перорального использования лекарств.
- Сохранение точной дозировки действующего вещества . При инъекционном введении сохраняется точная дозировка препарата, а при приеме внутрь, часть действующих компонентов теряется за счет воздействия на них энзимов (пищеварительных ферментов).
- Снижается риск развития побочных явлений . Средства, используемые для терапии остеохондроза и других патологий опорно-двигательного аппарата, содержат в себе компоненты, негативно влияющие на слизистую органов ЖКТ. При введении инъекции, содержимое минует данную систему, тем самым снижая образование воспалительных процессов.
Часто уколы при остеохондрозе становятся единственным спасением, ведь из-за боли человек нередко даже пошевелиться не может. Однако стоит понимать, что проведение инъекции следует доверять только специалисту, который понимает сколько нужно вводить препарата, а главное, какого.
При необходимости купировать боль и устранить мышечные спазмы, назначают курс обезболивающих и спазмолитических средств, обычно длительность применения составляет 5-10 дней, иногда зависит от выраженности симптомов.
Препараты от обострения, инъекционное обезболивание:

Препарат Баралгин.
Помимо вышеописанных средств рекомендуется применение ряда витаминных средств, в данном случае - это витамины группы В. Они благотворно воздействуют на состояние нервных окончаний, улучшают кровообращение, позволяют сократить продолжительность болевого периода.
Одновременно с этим можно использовать местное воздействие. Например, мазь Диклофенак хорошо поможет от проявления болевых ощущений, снизит общую выраженность симптоматики. Дарсонваль и Димексид тоже дадут хорошие результаты, поэтому их целесообразно использовать совместно с уколами.
Помимо стандартных уколов, в терапии остеохондроза существует медицинские блокады. Сразу стоит отметить, что они не являются средством лечения, а позволяют только быстро ликвидировать симптомы патологии. Для блокад используются обезболивающие медикаменты, которые вводятся непосредственно в очаг.
В последнее время приобрели популярность гомеопатические уколы. Используемые препараты изготавливаются на основе натурального сырья, и по утверждению некоторых специалистов достаточно неплохо справляются с купированием болей. Выделяют следующие, наиболее работающие лекарства от признаков остеохондроза:
- Цель Т ;
- Коэнзим ;
- Траумель С .
В период, когда болезнь обостряется, пероральные обезболивающие практически не дают результата, терпеть боль невыносимо, поэтому на помощь приходят уколы. Однако, крайне не рекомендуется назначать их самостоятельно, здесь нужно довериться опытному врачу-неврологу.
Помимо медикаментозной терапии и массажа, существует еще один метод лечения, который дает хорошие результаты и гарантированно помогает в улучшении общего состояния здоровья пациента -ЛФК. Лечебная гимнастика направлена на укрепление мышечного корсета спины, связок ягодиц и бедренной области, что крайне необходимо при дистрофических процессах опорно-двигательного аппарата.
Подбирается комплекс упражнений исключительно лечащем врачом , здесь главное не навредить больному и учитывать все необходимые параметры: возраст, стадию патологии, общее физическое состояние. Поэтому ЛФК подбирается исключительно в индивидуальном порядке, после тщательного сбора анамнеза.
Для больного важно придерживаться только того комплекса, который назначил и подобрал специалист, при этом не внося собственные корректировки.
Обратите внимание, что при выполнении зарядки вы не должны испытывать боль, допускается незначительная, которая не доставляет явного дискомфорта.
Важно! Физкультура не проводится в период обострения остеохондроза, только после купирования его выраженной клинической картины. Это же касается и иглоукалывания, использования лечебной пиявки, бани/сауны.
- заниматься ежедневно, не лениться;
- все упражнения выполнять медленно, аккуратно, без резких движений;
- правильно дышать - глубокий вдох, медленный выдох;
- консультироваться с лечащем врачом, сообщать о всех моментах.

Комплекс упражнений.
Обратите внимание еще раз, что курс подбирается индивидуально, из общей базы ЛФК можно использовать следующее:
- Исходное положение лежа на спине. Следует лечь на твердую, ровную поверхность, можно использовать пол и коврик для йоги. Ноги согнуть в коленях, руки прямые, ладонями к полу. Медленно поднимаем таз, отрываем от пола на см 10-20, задерживаем на пару секунд, на выдохе опускаем. Рекомендуемое количество раз 10-15.
- Перевернуться на живот, руки вытянуть вперед, ладонями вниз. На вдохе, приподнимает одну руку и слегка прогибаемся в спине, на выдохе возвращаемся в исходную позицию. Далее повторяем тоже самое с другой рукой. Выполнять по возможности 10-15 раз.
- Исходная позиция лежа на спине. Руки ровные, вдоль туловища, ноги, также, выпрямлены. Медленно сгибает колени и пытаемся дотянуться ими до живота, на выдохе выпрямляем обратно.
Такие процедуры нужно повторять ежедневно, а лучше всего несколько раз, для достижения максимального эффекта. Йога, плавание, растяжка, тоже не повредят.
Боли при остеохондрозе поясничного отдела: какие бывают?
Развития болевого синдрома при поясничном остеохондрозе избежать никак невозможно, поскольку в данном отделе находится множество нервных окончаний. Классическое проявление - корешковый синдром, который характеризуется сдавливанием спинномозговых нервов. На фоне чего пациент жалуется на ряд симптомов, обострение и сильная боль - на первом месте.
В неврологии при данном диагнозе принято болевой синдром при остеохондрозе разделять на три формы:
- хроническая;
- подострая;
- острая.
Болевой синдром острого типа с одновременным прострелом в медицинской терминологии имеет название люмбаго. Он может продолжаться несколько минут, иногда около часа, при этом протекает приступообразно. Сама боль имеет колющий характер, локализуется глубоко в тканях. Вместе с тем может наблюдаться жжение и онемение в зоне патологического очага. Общая длительность люмбаго - до 7 дней, но, как правило, синдром купируют в ближайшие несколько.
Хроническая форма и подострая, чаще всего возникает на фоне переохлаждения или после физической нагрузки. Следует отметить, что боль в данном случае имеет медленное развитие и в основном отмечается с левой или с правой стороны поясницы, усиливается при наклонах, поворотах. Хроническую форму отличить не сложно, она может беспокоить человека на протяжении 2-4 и более недель, а также отдавать в ноги или бедро.
Остеохондроз поясничного отдела: 1, 2, 3, 4, степени
Заболевания опорно-двигательного аппарата, как и любые другие патологии, имеют свою стадийность. В практике травматологии принято выделять четыре степени дистрофических нарушений межпозвонковых дисков поясничного отдела.
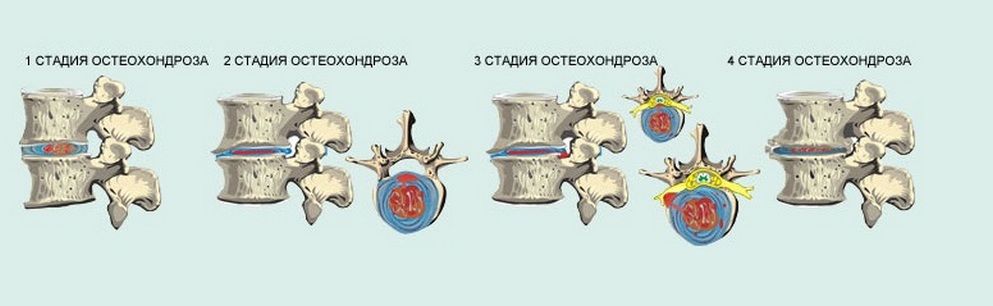
При 1 степени патологические изменения пока незначительные, клиническая картина слабо выраженная, симптомы проявляются редко. Также изредка возникают боли и в основном при активных движения (это могут быть повороты туловищем, активные физические нагрузки или просто поднятие тяжелых предметов).
Хоть первая степень и отличается минимальными изменениями, но они уже есть и при обнаружении не стоит откладывать лечение.
Диагностировании 2 степени происходит на основании жалоб пациента о развитии болевого синдрома в пояснице и иррадировании его в ягодичную область. На данном этапе признаки недуга становятся более явными, приобретают постоянный характер, а болезненные ощущения возможны даже без нагрузок или резких движений. Вторая стадия характеризуется изменением формы диска, он становится более плоским, сдавливаются нервные окончания. Такое явление называется протрузией, что в дальнейшем может спровоцировать образование позвоночной грыжи.
Если при 1 стадии еще можно воздействовать лечебными массажами и ЛФК, то для второй этого будет недостаточно, подключается уже медикаментозная терапия.
При 3 степени дистрофических изменений диагностируется разрыв фиброзного с кольца с последующим вытеканием составляющего секрета. Все это сопровождается постоянной, ноющей болью, движения имеют значительное ограничение, возможны проблемы со внутренними органами.
В случае наступления 4 степени все дистрофические процессы в позвоночнике являются необратимыми. Происходит следующее: разрастание хрящевой ткани, которая приводит к тяжелому ограничению в подвижности, а следом к инвалидности. Помимо этого, происходит сдавливание нервов спинномозгового канала и именно это становится причиной паралича.
Остеохондроз поясничного отдела - серьезный недуг, который требует незамедлительного лечения под контролем опытного специалиста. Все этапы терапии должны быть направлены на улучшение кровотока и питание тканей, уменьшение воспалительного процесса, болей, спазмов. Результатом должно стать - достижение стойкой ремиссии.
Беременность - самый «нежный» период в жизни каждой женщины, поскольку любые негативные изменения в организме могут навредить не только будущей матери, но и ребенку.
Остеохондроз не является исключением, хоть он и не способен провоцировать врожденные патологии, но стать одним из факторов, который может прервать беременность может, особенно на ранних ее сроках.
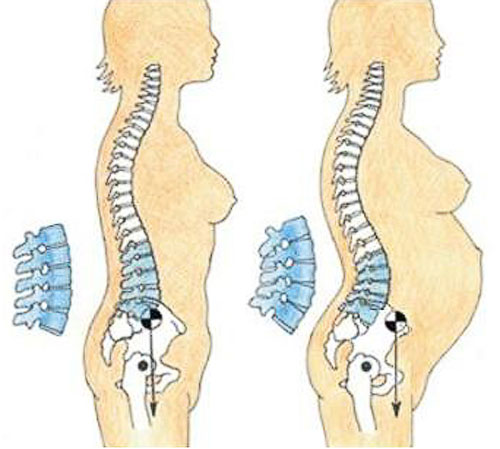
Как выглядит остеохондроз во время беременности.
Если рассматривать болезнь, которая возникает непосредственно в момент вынашивания ребенка, то основные ее причины - стремительный набор веса женщины, что создает нагрузку на позвоночник, уменьшение двигательной активности и перестройка гормонального фона.
Проблематичность терапии заключается в противопоказаниях к приему медикаментозных препаратов, так как они могут негативно сказаться на самом ребенке. Остается только использование всем известного Диклофенака в виде мазей или в таблетированной форме, но в очень маленькой дозе и при минимальном курсе. Возможно еще применение некоторых процедур ЛФК, но исключительно под контролем соответствующего специалиста - реабилитолога, невролога.
Можно ли париться при остеохондрозе поясничного отдела
Такой вопрос задают неврологам часто, особенно те пациенты, которые любят проводить время в сауне или бане. Рассуждения по этому поводу весьма неоднозначные, ведь с одной стороны, парилка несет пользу для организма, является своеобразным детоксом, а с другой, может и нанести вред. Париться или не париться должен решать исключительно лечащий врач, ведь это будет зависеть от множества факторов: стадия недуга, как себя проявляет, наличие сопутствующих болезней и так далее.
Также фактом является и то, что остеохондроз сопровождается структурными изменениями в хрящевых соединениях, за счет чего развивается болевой синдром. При посещении парилки увеличивается выход жидкости, за счет чего боли могут многократно усилиться.
Конечно, помимо такого негативного фактора, существуют и положительные стороны, к примеру: жар улучшает кровообращение, очищает легкие, способствует выводу токсинов через кожные покровы.
Можно ли вылечить позвоночник с помощью бани? К сожалению, нет и это реальность . Сауна, баня, конечно, они могут оказать положительное влияние на весь организм, но ни в коем случае, не являются панацеей от всех болезней. Поэтому, предварительно, обязательно нужно посетить врача, проконсультироваться с ним и получить верны ответ, можно ли париться или все-таки лучше воздержаться.
Важно отметить, что этим заболеванием нельзя пренебрегать. Как обычно бывает, когда поставили такой диагноз: » Ничего страшного, чем он может быть опасен, можно пропить обезболивающие и пройдет». На самом деле ничего просто так не пройдет и боль в спине, требует немедленного лечения. Следует понимать, что такая патология сопровождается чрезвычайно опасными осложнениями.
Воздействовать на болезнь легко на начальных стадиях, как только проявляется первая симптоматика, и очень тяжело, когда она «пустила глубокие корни» (вы можете поддерживать более-менее нормальное состояние позвоночника, но на поздних стадиях, возврат к нормальному, прежнему образу жизни уже невозможен).
И помните, лучшее лечение - это своевременная профилактика здорового позвоночника и организма в целом.
Ознакомьтесь с отзывами пациентов прошедших лечение за рубежом. Для того чтобы получить информацию о возможности лечения Вашего случая, оставьте нам запрос на лечение по данной ссылке .
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
При заболевании межпозвоночных дисков гибкость позвоночника постепенно утрачивается, спина «застывает» в одном определённом положении, кровеносные сосуды, идущие вдоль позвоночного столба, оказываются пережатыми разросшимися компенсаторными выростами по краям позвонков (остеофитами). Нервные окончания также ими пережимаются, вызывая приступ остеохондроза (болевой синдром). Что делать в такой ситуации?
Симптомы
Болевые ощущения и дискомфорт, возникающие при остеохондрозе, зависят от локализации проблемы. К общим симптомам можно отнести боль в пояснице, плечевом поясе, шейном и поясничном отделах, похолодание конечностей, мурашки на коже, онемение кончиков пальцев.
Шейный отдел
Если у вас часто болит голова, плохо поворачивается шея, а перед глазами без причины «летают мухи» или плавают разноцветные круги, можно предположить, что дело вовсе не в повышенном АД, а в проблемах в области шеи. Симптомы остеохондроза шейного отдела следующие:
- болевой синдром в верхних конечностях, плечевом поясе, шее с ирридацией в затылочную часть головы;
- нарушение слуха и зрения, возможны головокружения;
- онемение кончиков пальцев на руках или всей конечности;
- мурашки на коже головы;
- скованность шеи и затылка.
Грудной отдел

У вас уже несколько раз был сердечный приступ, но нитроглицерин не помог, а на ЭКГ нет никаких патологических изменений? Вполне вероятно, что виноват в подобных симптомах больной позвоночник. Симптомы отличаются не только локализацией:
- боль за грудиной, которую больной может принять за сердечный приступ (нет реакции на приём нитроглицерина);
- болевой синдром в районе сердца и лёгких;
- в зоне риска все внутренние органы, за которые отвечают нервные окончания, выходящие из позвонков Th1 – Th12.
Поясница и крестец
Поясничный (пояснично-крестцовый) отдел позвоночника несёт максимальные нагрузки. Несмотря на довольно крупный размер каждого позвонка, остеохондроз этой части спины – явление почти обычное. Симптомы поясничного-крестцового остеохондроза:
- боль в пояснице;
- болевой синдром может уходить ниже пояса через ягодицу в одну или обе ноги;
- проблемы в органах малого таза (мочеполовая система).
Лечение
Приступ поясничного или шейного остеохондроза может настигнуть человека где угодно. Часто это происходит внезапно для больного, который вроде бы никогда не испытывал проблем со спиной.
Первое, что приходит в голову в такой момент – чем полечиться, чтобы без вреда и помочь заболевшей спине. Кто-то решает отправиться за пиявками, кому-то по душе иглотерапия, изучение самодельных настоек и заматывание поясницы тёплым поясом.
Но стоит понимать, что этим можно принести себе больше вреда, чем пользы, если заниматься самолечением.
Традиционная медицина

Самый правильный вариант – обратиться к специалисту. У традиционной медицины множество способов лечения, помогающих если не излечить полностью (это возможно лишь на первой стадии), то привести в состояние длительной ремиссии больной позвоночник.
Адекватные средства народной медицины можно использовать, как дополнение к традиционному лечению.
Снимаем боль
Болевой синдром обычно снимается нестероидными противовоспалительными препаратами (приём таблеток). Но будьте с ними осторожны, если у вас проблемы с желудочно-кишечным трактом, в частности, язва желудка и двенадцатиперстной кишки.
Локально снять боль помогут мази и гели, на основе тех же НПВП. Фастум-, Быструм-гель и Кетонал-крем разработаны на основе кеторола. В качестве отвлекающей терапии можно применить разогревающие мази типа Финалгона или обычный Меновазин.
Все средства имеют определённые противопоказания, поэтому сообщите врачу о ваших хронических заболеваниях.
Укрепляем мышечный корсет

При любых заболеваниях позвоночника, и остеохондроз (шейного, грудного и поясничного отдела) не исключение, характерно ослабление мышечного корсета, поддерживающего позвоночный столб. Помочь в такой ситуации может лечебная физкультура, занятия определёнными видами спорта, специальные тренажёры.
Польза от занятий спортом очевидна. Обязательно нужно придерживаться рекомендаций врача и тренера. От излишних нагрузок ничего, кроме вреда, вы не получите. Прекращаться занятия, даже обычной гимнастикой, нужно при появлении лёгкого болевого синдрома.
Для больных грудной и поясничной формой остеохондроза может быть назначено ношение корсета (специального пояса). Это поможет при сильных болях.
Ношение корсета
Рекомендуемый многими врачами корригирующий корсет народная медицина часто отрицает. И на это есть свои причины. Многие целители считают его своеобразной подпоркой, костылём для позвоночника (или гипсом). Поэтому подобные приспособления должны подбираться только врачом в индивидуальном порядке. На консультации можно определиться с моделью корсета и временем его ношения.
Правильно подобранный корсет поможет исправить осанку, уменьшит боль и вернет здоровье спине.
Но следует помнить, что корсет – это только часть терапии и необходимо вместе с ним обязательно заниматься ЛФК, делать массаж и следовать другим рекомендациям врача.






