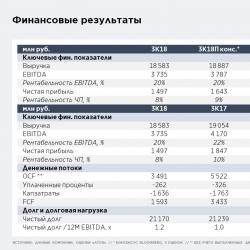
Anemia. Anemia hemolítica autoimune em cães
(ou volume total de glóbulos vermelhos).
Nota: Devido à falta de sinais óbvios de regeneração no sangue periférico de cavalos, os sinais eritrocitários não são inteiramente adequados para classificar a anemia. Característica única nos cavalos é que seus glóbulos vermelhos permanecem na medula óssea até a maturidade completa, mesmo com anemia grave e eritropoiese intensa. É por isso sinais periféricos regeneração de eritrócitos (reticulocitose, macrocitose, anisocitose, policromasia, corpos Jolly, eritrócitos nucleares) quase nunca são encontradas em cavalos.
1. ANEMIA REGENERATIVA
A. Anemia hemorrágica
Marcador bioquímico: Proteína total o nível sérico é baixo – hipoproteinemia
1. Perda aguda de sangue
Não leva à diminuição do Fe sérico e até leva ao seu aumento se o sangramento for interno
Neutrfilia sem mudança e trombocitose (raro em cavalos)
Normocítico normocrômico durante as primeiras 12-24 horas.
Em cães e gatos, a eritropoiese ativa (macrocitose, reticulocitose, pode haver normoblastos) ocorre nos dias 2-3.
Destruição de grandes tumores (hemangiossarcomas), sangramento gastrointestinal
Trombocitopenia abaixo de 20 mil/µl pode causar sangramento.
Coagulopatias (intoxicação por dicoumarol, infecções virais e bacterianas =>síndrome DIC)
Deficiência de fator VIII - hemofilia clássica (pastores alemães são predispostos)
2. Perda crônica de sangue
Desenvolve-se lentamente, os sinais clínicos aparecem apenas na anemia grave.
O diagnóstico requer um exame abrangente de todo o corpo
Compensado por um aumento adequado da hematopoiese: anemia normo/macrocítica, normocrômica
Não compensado por um aumento adequado da hematopoiese: anemia não regenerativa hipocrômica, microcítica, hipocrômica por deficiência de ferro
B. anemia hemolítica
Causada pelo encurtamento da vida dos glóbulos vermelhos
Frequentemente acompanhada de leucocitose neutrofílica >50 mil (especialmente relacionada ao sistema imunológico)
Proteína total normal/aumentada
Icterícia graus variantes(descartar doença hepática e anorexia (cavalos não têm vesícula biliar)
Como se manifestam as anemias hemolíticas:
Hemólise intravascular (I.G.)(lise dos glóbulos vermelhos circulantes): icterícia grave (aumento da bilirrubina indireta), hemoglobinúria, aumento do HCM, sangue na urina. A icterícia se desenvolve 24 horas após o início da hemólise. Neutrofilia madura.
Hemólise extravascular (E.H.)(fagocitose pelo sistema macrófago do fígado e baço): icterícia (bilirrubina direta aumentada), sem hemoglobinúria, HCM normal, sem sangue na urina
1. Distúrbios celulares (EG)
Deficiência de piruvato quinase(a piruvato quinase está envolvida na glicólise anaeróbica) em Basenjis e Beagles. Anemia crônica (normocrômica, normocítica, reticulócitos aumentados) com crises por doença, tratamento
Ocorre no primeiro ano de vida e subsequentemente leva a mielofibrose, osteosclerose e morte aos 3-5 anos.
Estomatocitose hereditária em Malamutes(macrocítico anemia hipocrômica grau baixo) O baço e o fígado podem estar aumentados.
Porfiria eritropoiética congênita em gatos. A síntese de porfirina anormal leva à remoção de glóbulos vermelhos no baço. O resultado é anemia macrocítica-hipocrômica grave.
2. Distúrbios extracelulares (EG e I.G.)
O quadro clínico depende do grau e da duração da doença. Anemia normocrômica-normocítica a macrocítica. O número de reticulócitos é maior do que nas hemorragias. O Fe sérico é normal ou elevado.
Para cães, gatos e cavalos é de menor importância (em cães e cavalos a maior parte é determinada imunologicamente)
- babesiose(I.G.) cães
- piroplasmose equina(Babesia caballi e Theileria equi)
- erliquiose equina(Anaplasma Phagocytophila, anteriormente Ehrlichia equi). Granulocitopenia, trombocitopenia, anemia. Identificação de mórulas em neutrófilos (erliquiose granulocítica).
- hemobartonose em gatos (a leucemia costuma ser mútua) I.G. e E.G.
- leptospirose em cães, cavalos (I.G.)
- INAN em cavalos (I.G. e E.G.) o CVS não diminui, até aumenta
- anemia com corpos de Heinz(oxidação e desnaturação da hemoglobina). Esses glóbulos vermelhos são destruídos intravascularmente (I.G.) e removidos no baço (E.G.).
Como resultado, os cavalos apresentam anemia aguda e grave (causas: tratamento com fenotiazina (anti-helmíntico), fenilhidrazina (veneno industrial). Foi observado teor elevado de Fe sérico.
Em cães - envenenamento por cebola crua, nitritos, pomada de benzocaína (analgésico), acetilfenidrazina.
3. Dano hepático crônico
Eritrócitos morfologicamente alterados: Acantócitos (deposição de colesterol na membrana).
Hepatite crônica progressiva em Bedlington Terriers. Devido a um defeito hereditário no metabolismo do cobre no Bedlington Terrier, isso leva à I.G. Aumento de cobre no plasma.
A). Toxicose por cobre (doença de armazenamento) em Bedlington Terriers (hepatomegalia, letargia, perda de peso, icterícia, vômito). A doença é herdada de forma autossômica recessiva. O nível normal de cobre no sangue é 75-90 mg/dl
b). A intoxicação por cobre também ocorre em West Highlands (causa hepatite cronicamente progressiva)
V). Os Doberman Pinschers têm um defeito hereditário no acúmulo de cobre no fígado, com as mesmas consequências. As cadelas adoecem com mais frequência do que os machos.
- 2. Hipofosfatemia
O fósforo no sangue está abaixo de 0,3 mmol/l (com diabetes mellitus, hepatopatia grave, síndrome de má absorção) leva à hemólise grave.
5. Anemia durante transfusão(I.G.)
6. Isoeritrólise de recém-nascidos
Incompatibilidade de tipo sanguíneo (gatos, cavalos)
7. Anemia hemolítica autoimune (EG e I.G.).
AIHA primária é rara.
AIHA secundária (processo mediado por Ig M)
Causas: Babesia, Anaplasma, penicilina, fenilbutazona (AINEs), etc.
Em esfregaços de sangue: esferócitos, autoaglutinação de eritrócitos. O teste de Coombs é positivo.
Observação: Os normoblastos podem estar presentes no sangue mesmo na ausência de anemia.
Cães: envenenamento por chumbo, danos na medula óssea devido a septicemia e choque endotóxico ou após administração de certos substâncias medicinais, bem como em pequenas quantidades por outros motivos (patologia cardíaca, hiperfunção do córtex adrenal, processos inflamatórios)
Gatos: lipidose hepática, processos inflamatórios, trauma agudo.
II. ANEMIA NÃO REGENERATIVA (aplástica)
Anemia por eritropoiese inadequada. A taxa de maturação dos eritrócitos é menor que a taxa de destruição dos eritrócitos.
Desenvolve-se lentamente e reflete a vida útil dos glóbulos vermelhos das espécies animais:
Cavalo: cerca de 5 meses
Cachorro: 3-4 meses
Gato: 3-4 meses
Maioria espécies comuns anemia em cavalos. Fraco ou grau médio, progride por muito tempo, em doenças crônicas
70-80% de anemia em gatos, porque... hematopoiético. os órgãos são muito sensíveis a danos causados por vírus, bactérias, etc.
A proteína total é normal/aumentada com inflamação crônica ou neoplasia
Não há bilirrubinemia, a menos que haja lesão hepática concomitante.
A. distúrbio primário da eritropoiese
Anemia refratária (seletiva) (apenas a eritropoiese está prejudicada, leucócitos e plaquetas estão normais/aumentados)
FeLV(Fe está normal ou aumentado, o grau de saturação da transferrina tende a 100%). Mais de 60% dos gatos com anemia são positivos para leucemia.
Causas da anemia aplástica adquirida: infecções bacterianas, virais, insuficiência renal crônica, doença hepática crônica, efeitos de medicamentos.
Em cavalos, casos de A.A. são raros, mas foram identificados com o uso de fenilbutazona, o uso de eritropoietina humana em cavalos de corrida (Fe está aumentado, CVS é normal)
Destruição celular total
Secundária à infiltração neoplásica ou mielofibrose. Perda de leucócitos, plaquetas e, como consequência, hemorragias trombocitopênicas e infecções localizadas.
B. distúrbio secundário da eritropoiese
(diminuição do Fe sérico)
Mais comum em cavalos (leve, lentamente progressiva). Em cães, o Fe está normal ou diminuído.
Em gatos, devido à vida mais curta dos glóbulos vermelhos, começa mais rápido (infecções, peritonite, pleurisia, sepse, piometra, cistite)
Principalmente hipocrômico, microcítico
insuficiência renal crônica(normocrômico, normocítico). Alguma diminuição de Fe e transferrina. Raramente em cavalos. Em gatos é menos comum que em cães, porque Nos gatos, a eritropoietina não é produzida apenas nos rins, como nos cães.
Na insuficiência renal crônica, desenvolve-se a HIPERPARATROOSE secundária, responsável por encurtar a vida dos glóbulos vermelhos.
Danos hepáticos crônicos. Não é comum em animais domésticos. O Fe é normal ou pode estar elevado. OJSS é normal.
Endocrinopatias. Anemia leve a significativa foi descrita em cães com endocrinopatias graves (hipotireoidismo, hipoadrenocorticismo). A anemia é normocítica, normocrômica. O Fe sérico está reduzido no hipotireoidismo.
B. Distúrbios de síntese nuclear
Deficiência de B12(macrocítico, normocrômico) O Fe sérico está aumentado, o PVSS está normal.
Leva à interrupção da síntese de DNA. O fígado contém o suprimento de vitamina para um mês, então os problemas só começam depois de um mês.
Nos cavalos, a vitamina é sintetizada pela microflora intestinal com ingestão suficiente de cobalto. Em cavalos isto não é um problema; as causas da anemia residem na deficiência de ácido fólico.
Em cães, a deficiência de ácido fólico pode ocorrer devido à síndrome de má absorção, diarréia crônica, doenças hepáticas. Insuficiência pancreática pode causar anemia megaloblástica
Antagonistas do ácido fólico: anticonvulsivantes (fenobarbital, etc.), citostáticos (metotrexato), trimetoprima (antibiótico).
Em gatos, a deficiência de ácido fólico pode ser causada por absorção inadequada ou aumento da necessidade.
Macrocitose congênita em poodles. Associado à deficiência de vitamina B12 (hematócrito normal, contagem de glóbulos vermelhos ligeiramente reduzida)
D. Distúrbios da síntese de hemoglobina
(microcítico, hipocrômico)
Deficiência de Fe. No estágio latente, a pressão arterial que sustenta a vida aumenta
Filhotes/potros de crescimento rápido são mais suscetíveis raças grandes devido à grande procura.
Os gatinhos crescem mais lentamente em comparação com animais jovens de outras espécies animais.
A anemia ferropriva em cavalos e gatos é normocrômica e normocítica.
Leucócitos - normais ou reduzidos, em 50-75% dos casos trombocitose, em 30% dos casos - trombopenia (o que é pior)
Anemias sideroblásticas(Deficiência de B6, venenos) Distúrbio do metabolismo do Fe.
ANEMIA
A anemia é uma condição caracterizada pela circulação insuficiente de hemoglobina (Hgb). Este é o resultado da destruição excessiva do vermelho células sanguíneas(RBC), uma diminuição dos glóbulos vermelhos ou uma diminuição na sua produção. A anemia é uma manifestação de um processo de doença subjacente. A classificação das anemias pode ser útil para listar os diversos diagnósticos de um determinado animal. A anemia pode ser regenerativa ou não regenerativa (Tabela 1).
A anemia regenerativa é uma resposta da medula óssea vermelha a um aumento nos glóbulos vermelhos (glóbulos vermelhos) circulantes. Esta resposta é uma medida do número de reticulócitos, glóbulos vermelhos imaturos, envolvidos na circulação.
Anemias regenerativas caracterizada por um grande número de reticulócitos, bem como uma diminuição no número de glóbulos vermelhos e sua destruição.
No anemias não regenerativas a medula óssea vermelha dá uma resposta escassa e o número de reticulócitos é insignificante.
Pode ocorrer anemia agudo e crônico . Mais frequentemente, a anemia aguda é caracterizada por uma diminuição no número de glóbulos vermelhos ou pela sua destruição. A anemia crônica é caracterizada pela produção insuficiente de glóbulos vermelhos, embora a perda lenta de sangue (sangramento) também possa ser uma causa. O índice de hemácias é usado para posterior caracterização e classificação da anemia.
O valor do volume corpuscular (volume corpuscular médio - VCM) é uma indicação do tamanho dos glóbulos vermelhos. Volume médio de glóbulos vermelhos - MCV (femtolitro) = (PCV- ou hematócrito x 10): RBC (milhões).
O volume de precursores de glóbulos vermelhos maduros na medula óssea vermelha diminui à medida que a quantidade de hemoglobina (Hgb) aumenta. Portanto, os reticulócitos têm um volume médio de eritrócitos (VCM) mais elevado e o VCM aumenta com anemias regenerativas. A anemia com VCM elevado é classificada como macrocítico. VCM baixo em animais adultos anêmicos indica deficiência de ferro devido à perda lenta de sangue (geralmente gastrointestinal ou renal). Baixo MCV é observado em Akitas e Shiba Inus, que normalmente apresentam contagens baixas de glóbulos vermelhos. Baixo volume de glóbulos vermelhos é observado com anomalias renais congênitas. O valor da concentração de hemoglobina corpuscular (MCHC) indica a concentração de hemoglobina com base no volume total de glóbulos vermelhos. MCHC (g/dl) = (Hgb x 100): PCV. Isto fornece informações semelhantes em termos de valor de hemoglobina corpuscular (MCH), mas é considerado mais preciso. MCH ou conteúdo médio de hemoglobina em um glóbulo vermelho (picogramas) = (Hgb x 10): RBC (milhões). Baixa concentração de hemoglobina (MCHC) junto com macrocitose caracteriza anemia regenerativa. Um baixo teor de MCHC é observado com deficiência de ferro. Um MCHC crescente indica hemólise e erro laboratorial.
O diagnóstico laboratorial das anemias é baseado na concentração ou volume celular total (VCR). O próximo teste essencial é a contagem de reticulócitos. Os reticulócitos são células policromadas quando corados com Wright ou Giemsa. A coloração específica de reticulócitos é a coloração com azul de metileno de células vivas. Os reticulócitos podem ser detectados dentro de 72 horas após perda significativa de sangue ou hemólise. O pico da resposta dos reticulócitos ocorre dentro de 5-7 dias. A hemólise (na medula óssea vermelha) dos reticulócitos geralmente é mais afetada do que a hemorragia, devido à queda de ferro resultante da destruição dos eritrócitos. A contagem de reticulócitos é uma indicação do grau de regeneração e deve ser interpretada em relação ao PCV. O índice de reticulócitos é uma medida aproximada de quão bem a resposta dos reticulócitos corresponde ao grau de anemia.
Índice de reticulócitos = PCV animal x % reticulócitos: PCV normal.
Um volume maior que 1 indica uma resposta correspondente. Os gatos apresentam níveis mais baixos de reticulocitose para um estágio específico da anemia em comparação com os cães. Os gatos produzem agregados pontilhados e reticulócitos. Um agregado de reticulócitos é uma célula policromática quando é corado com Wright e uma contagem é feita para determinar o número de reticulócitos.
A avaliação da resposta dos glóbulos vermelhos da medula óssea é mais precisa pela coloração com azul de metileno vivo e pela contagem de reticulócitos como uma percentagem do total de glóbulos vermelhos. Seu número absoluto deve ser determinado para comprovar uma resposta que independe do grau de anemia. Por exemplo, 1 ml de sangue em um cão normalmente contém 6,5 x 10 6 hemácias com 1% (65.000) de reticulócitos; um cão anêmico tem 2 x 10 6 hemácias com 3% (60.000) de reticulócitos. Devido ao fato de a produção de reticulócitos em cães em ambos os casos ser aproximadamente a mesma, a resposta de um cão com anemia é mais fraca. Uma boa resposta é >3 x 106 reticulócitos/ml de sangue, por exemplo, 3 x 10 RBC com 10% de reticulócitos.
Um método mais simples para avaliar a resposta dos glóbulos vermelhos baseia-se na contagem de eritrócitos policromados após coloração simples ou coloração de Wright. O valor do número de hemácias policromadas é determinado para 10 campos de emissão ao longo do comprimento de esfregaços de sangue individuais.
Um hemograma normal ou anemia sem resposta é de 0-1 hemácias policrômicas por campo de visão no cão; Os respondedores anêmicos tiveram uma média de 5 hemácias por campo de visão; com anemia moderada com resposta - 5-10 no campo de visão; para anemia com resposta alta de 10-20 no campo de visão. Um número muito menor (cerca de metade do número de hemácias em cães) é observado em gatos; Em cavalos, não é observada policromasia (reticulocitose).
Em células/ml pode ser calculado aproximadamente quando a multiplicidade do número de células que respondem a 1 campo de emissão é 8.000, embora se considerarmos o valor de 10 hemácias policromadas no campo, obteremos 80.000 por 1 ml no sangue. As plaquetas sanguíneas podem ser contadas da mesma maneira. Este método é usado para comparar as plaquetas sanguíneas com o número de reticulócitos. Ver tabela 6, pág. 290 mostrando níveis de volume de hemácias para algumas espécies de animais de estimação.
O PCV e a proteína total são determinados simultaneamente devido à diminuição de ambos os indicadores nos casos de anemia com perda sanguínea. Normalmente, a proteína total e a diminuição do PCV são observadas quando a hemólise e a anemia causam falta de produção de hemácias.
A história médica e os exames físicos são especialmente importantes para causas abertas de anemia. Os dados do histórico médico variam dependendo da forma crônica ou aguda da anemia. A anemia aguda inclui ataques repentinos de fraqueza, letargia, colapso crônico, palidez das membranas mucosas, descoloração da urina, taquipneia e dispneia. Isso geralmente é causado por hemólise ou deficiência de hemácias. Os sinais de anemia crônica são frequentemente vagos e incluem letargia, depressão e anorexia. Às vezes você pode notar palidez das mucosas, fraqueza e falta de ar. Em muitos casos, estes sinais podem aparecer repentinamente. As anemias crônicas, caracterizadas pelo início lento dos sintomas e geralmente não regenerativas, estão associadas ao aumento da produção de hemácias. Em todos os casos, o proprietário deve ser questionado sobre possível envenenamento por comprimidos ou toxinas, bem como incidentes traumáticos.
A história médica e os exames físicos, a contagem de eritrócitos, a contagem de proteínas totais e de reticulócitos devem indicar que a anemia está associada à perda de sangue (regenerativa), ao aumento da destruição de eritrócitos (regenerativa) ou à diminuição da produção de eritrócitos (não regenerativa).
Para outros testes de diagnóstico relevantes, consulte as Tabelas 2,3 e 4.
As características da biópsia da medula óssea vermelha incluem anemia não regenerativa, mais de uma linhagem celular infectada, neutropenia seletiva, trombocitopenia seletiva, gamopatias monoclonais e febre de tipo desconhecido.
ANEMIA NÃO REGENERATIVA
Anemia nutricional.
Em animais adultos está associada a lesões lentas do GJ no sangue, como neoplasia ulcerativa, úlceras primárias ou inflamação intestinal. A perda crônica de sangue eventualmente leva à deficiência de ferro. Inicialmente há uma tentativa de regeneração, mas posteriormente há falta de produção de reticulócitos e a anemia torna-se microcítica (baixo VCM) e hipocrômica (baixo CHCM). O tratamento inclui transfusões de sangue (se necessário), suplementos de ferro e tratamento da causa subjacente.
Todos os animais apresentam deficiência de ferro durante o período de alimentação, no entanto, isso afeta especialmente os porcos. Os suínos devem receber ferro por via parenteral ou PO durante a primeira semana de vida. Estas medidas devem ser tomadas para excluir a deficiência de vitamina E; Qualquer manifestação desta deficiência no rebanho ou a presença prévia de intoxicação por ferro (p.2071) é motivo para suspender a suplementação de ferro até 24 horas após a administração de vitamina E.
A anemia persistente em porcos jovens que não esteja associada à suplementação prévia de ferro deve exigir precauções.
A vitamina E é necessária para a síntese do heme e normalmente há uma grande quantidade de heme que libera e elimina o ferro da administração PO ou parenteral. Baixos níveis de vitamina E e, portanto, de heme, permitem a circulação do ferro livre, o que resulta na peroxidação das membranas celulares e na necrose, em particular no coração, fígado e músculos esqueléticos(ver miopatia nutricional de cordeiros e bezerros, P870, hepatose alimentar de suínos, p.872).
A deficiência de cobre pode ser absoluta ou relacionada a presença excessiva molibdênio O cobre é necessário para o sistema enzimático feroxidase; a deficiência bloqueia o uso de ferro, o que provoca anemia ferropriva, que pode ser hipocrômica e microcítica. Na anemia por deficiência de cobre, a hemossiderina da medula óssea vermelha é normal ou superior, mas o ferro sérico é baixo. O cobalto e o cobre são comumente adicionados às rações como aditivos e quando há falta de sal.
A deficiência de vitamina B6 ou piridoxina reduz a síntese de heme e causa anemia, mas não é detectada clinicamente e é considerada rara.
DEFICIÊNCIA DA MEDULA ÓSSEA VERMELHA
A deficiência de medula óssea vermelha é uma anemia plástica caracterizada por trombocitopenia, granulocitopenia e anemia. Como os eritrócitos vivem um pouco mais (100-120 dias em cães, 66-78 dias em gatos) do que os neutrófilos (8 horas) e as plaquetas (8-10 dias), os animais com anemia plástica aguda apresentam sinais de trombocitopenia (perda de sangue). ou leucopenia (infecção). Animais com anemia plástica crônica apresentam sinais de anemia.
A aplasia de células hipervermelhas é geralmente descrita em casos em que apenas as hemácias e seus precursores são afetados. A anemia é sempre uma doença grave e as concentrações séricas de ferro são normais ou reduzidas. A aplasia de células hipervermelhas geralmente é idiopática ou pode estar associada ao vírus da leucemia felina infecciosa ou a medicamentos (por exemplo, refrigerante de tiacetarzamida).
Há evidências de que a reatividade imunológica contra precursores de hemácias pode levar a essa condição.
O tratamento da anemia aplástica e da aplasia de células hipervermelhas é ditado por causas ocultas, enquanto medidas de suporte são tomadas na esperança de remissão. É necessário um quadro completo, incluindo questões relacionadas com a exposição a drogas ou toxinas. As transfusões de sangue são necessárias quando os sinais clínicos indicam a necessidade de aumentar o fornecimento de oxigênio aos tecidos. Se nenhuma causa específica for encontrada, são prescritos níveis imunossupressores de corticosteróides. Outros medicamentos imunossupressores podem causar remissão em alguns casos de aplasia hipervermelha. A eritropoietina e o fator estimulador de colônias de granulócitos podem ser úteis se precursores de hemácias e leucócitos, respectivamente, forem encontrados em testes de medula óssea vermelha. A infecção é tratada com antibióticos bactericidas apropriados. Para profilaxia, são prescritos antibióticos para animais com contagem de neutrófilos inferior a 1.000/ml.
Anemia em doenças crônicas.
A anemia é normocítica, normocrômica e não regenerativa. Isto é devido à hipofunção glândula tireóide, com diminuição de adrenocorticóides, doença renal, doença hepática e inflamação ou infecção crônica, além de neoplasia. Pode desenvolver-se 2 semanas após o início da doença. A anemia geralmente pode diminuir (PCV 18–35) e as concentrações séricas de ferro diminuem. Uma biópsia da medula óssea vermelha é acompanhada por grandes quantidades de ferro nas células do EPR. A anemia pode ser devida a uma combinação de vários factores, incluindo o sequestro de ferro no RES, a diminuição da produção de eritropoetinas e um ciclo de vida reduzido dos eritrócitos. O tratamento é ditado para processos de doenças ocultas. Em casos de insuficiência renal, onde existe uma falta definitiva de produção de eritropoietina, a injeção de eritropoietina pode ser muito benéfica.
ANEMIA REGENERATIVA
Perda de sangue .
A perda sanguínea pode ser subaguda, aguda ou crônica, e os sinais clínicos dependem da taxa de depleção do volume sanguíneo. A perda crônica de sangue pode ser resultado da deficiência de ferro e do desenvolvimento de anemia não regenerativa. Nas hemorragias subagudas e agudas, o PCV e a proteína total são normais. São necessárias 6 horas para aumentar o volume circulante do tecido, após o que o PCV e a proteína total diminuem. A perda de sangue também pode ser externa e interna. A intrínseca geralmente leva a uma queda desproporcional no PCV porque as proteínas são reabsorvidas no sistema vascular porque um número mínimo de eritrócitos intactos já foi reabsorvido. A essência da reticulocitose é que ela não ocorre dentro de 72 horas após o início da perda sanguínea.
Neoplasias acompanhadas de sangramento na cavidade ou tecido do corpo ou sangramento externo podem causar anemia com perda de sangue, que geralmente é de natureza subaguda. Fraqueza periódica e anemia podem significar tumores perfurantes e resultar em pouca perda de sangue. Nestes casos, a reticulocitose está presente porque o tempo de regeneração já passou. Os hematomas podem aparecer como neoplasias rompidas.
O tratamento inicial consiste em aumentar o volume e reposicionar as hemácias uma vez que a hemorragia já tenha surgido. O sangramento prolongado deve ser interrompido e as condições ocultas da doença eliminadas.
Destruição excessiva de hemácias
A anemia hemolítica pode ser extra e intravascular. A hemólise extravascular ocorre quando o EPR fagocita os eritrócitos. A hemoglobina é convertida em bilirrubina, resultando em icterícia ou bilirrubinúria. Na hemólise intravascular, os eritrócitos liberam Hgb no sistema vascular, resultando em hemoglobinemia, hemoglobinúria e, posteriormente, icterícia. A determinação direta e indireta da belirubina não é particularmente importante nas doenças hemolíticas, exceto em estágios particularmente iniciais. A bilirrubina indireta ainda não é combinada pelo fígado e aumenta precocemente. Então o fígado combina a bilirrubina e o nível de bilirrubina direta aumenta. Como o fígado normalmente pode combinar grandes quantidades de bilirrubina, bilirrubina indireta elevada na presença de doenças hemolíticas e anemia também indica hemólise grave ou doença hepática concomitante.
Anomalias extracorpusculares.
Anemia imunohemolítica (JAI): AJA é o aumento da destruição de hemácias escondidas por anticorpos ou complexos Ag-Ab ligados à superfície das hemácias. É caracterizada por anemia regenerativa, esferocitose (em cães) e frequentemente pela presença de autoanticorpos anti-RBC (teste de Coombs positivo). A HAJ primária (idiopática) envolve apenas os próprios glóbulos vermelhos e ocorre em 60-70% dos casos em cães. Altas concentrações de anticorpos séricos contra Ags virais em cães com HAJ primária sugerem que doenças idiopáticas podem ocorrer infecções virais. Um dos estudos fornece informações clínicas sobre a relação temporal da vacina ligada à JHA em cães. A JHA secundária está associada a uma ampla variedade de condições subjacentes. Estes incluem trombocitopenia imune, lúpus eritramatose sistêmico, doenças virais, infecções bacterianas graves, granulomatose, linfossarcoma, leucemia linfocítica e medicamentos. Os medicamentos associados à JHA incluem trimetoprim sulfa e ornetoprim sulfa em cães, e metimase e propiltiaurocil em gatos.
Os sinais clínicos variam de acordo com o tipo de hemólise e o início da doença. No caso de hemólise intravascular simples, o animal pode ficar suscetível a anemia subaguda ou aguda, hemoglobinemia, hemoglobinúria, fraqueza súbita, colapso e choque. Animais com doença aguda ou crônica, incluindo hemólise extravascular, podem ser suscetíveis a fraqueza, anemia e possivelmente icterícia. Muitos animais apresentam baço aumentado porque o baço geralmente é o primeiro a ser envolvido na destruição de hemácias.
Os exames laboratoriais também variam de acordo com a gravidade e o tipo de destruição de hemácias. Nos casos subagudos, há falta de reticulócitos. Mais tarde, observa-se reticulocitose pronunciada. A estimulação primária da medula óssea vermelha leva à leucocitose neutra, a um desvio significativo para a esquerda. Os níveis séricos de bilirrubina variam, assim como a presença de hemoglobinúria e bilirrubinúria. Em alguns casos, os eritrócitos autoaglutinam-se quando o sangue está num tubo contendo um anticoagulante. Isto pode ser confirmado microscopicamente para diferenciá-lo da farmácia rouleaux, o que não é um sinal de destruição imunológica dos eritrócitos.
A terapia para JHA é ditada pela destruição crescente de hemácias do RES e por um aumento na produção de anticorpos destruídos. No caso de JHA secundária, as causas subjacentes devem ser identificadas e tratadas. Doses imunossupressoras de corticosteróides (prednisona 2,2 mg/kg ou dexametasona 0,3 mg/kg) são prescritas para Rápida Recuperação RES. Esses medicamentos são mantidos nesse nível até que o PCV aumente para 30 e depois diminuam lentamente ao longo de 2 a 3 períodos. Se os corticosteróides não forem eficazes, são utilizados outros medicamentos imunossupressores, como ciclofosforanida, azatilprina. Como agente adjuvante, além de restaurar o RES, esses medicamentos aumentam a produção de AT mais rapidamente que os corticosteróides. Esses medicamentos são indicados em casos de autoaglutinações complexas, hemólise intravascular, anemia complexa - são melhores que transfusões de sangue quando as transfusões de sangue são prescritas e quando o iderus complexo diminui. Outros medicamentos imunossupressores são permitidos, embora não tenham sido realizados estudos controlados para demonstrar a sua eficácia. Recentemente, a imunoglobulina humana (0,5 - 1,50/kg, 1V, período de aproximadamente 12 horas) demonstrou ser eficaz em cães. As transfusões de sangue são utilizadas quando há base clínica para isso. O uso de transfusão (P18) não está associado ao aumento da mortalidade. Se for realizada uma transfusão, pode ocorrer uma mistura de grupos sanguíneos e o animal deve ser examinado cuidadosamente. A esplenectomia não é considerada eficaz para JHA em cães. A plasmaférese pode ser particularmente eficaz antes que a terapia citotóxica tenha respondido bem, mas isso só é possível em centros de referência específicos.
Doenças hemolíticas isoimunes.
Isso ocorre quando o tipo sanguíneo do embrião não corresponde ao da mãe. Os animais recém-nascidos recebem anticorpos através da imunidade colostral.
Doenças hemolíticas de cachorros e gatinhos recém-nascidos.
A sensibilidade espontânea de cadelas e mães aos antígenos de hemácias fetais, que separa os antígenos dos principais grupos sanguíneos de acordo com sua incompatibilidade, é rara. 40% dos cães contêm antígeno DEA 1, 90% dos gatos contêm A-AG. Portanto, a chance de acasalamento entre um animal contendo este AG e um animal que não o contém é de 40/60 em cães e de 90/10 em gatos. O diagnóstico de criação e tratamento de gatinhos e cachorrinhos suscetíveis a doenças hemolíticas está associado aos princípios que serão descritos a seguir para animais adultos.
Doenças hemolíticas de bezerros recém-nascidos:
A sensibilidade espontânea dos bovinos ao antígeno eritrocitário fetal é muito rara ou inexistente. As vacinas sanguíneas são projetadas para prevenir a babisiose e a apaplasmose e podem conter antígenos de hemácias que imunizam as mulheres. Se o touro tiver o mesmo antígeno eritrocitário que o doador da vacina, então os bezerros podem absorver esses antígenos e desenvolver anemia hemolítica isoimune ao receber colostro. A gravidez está ocorrendo normalmente. Abs isolados de hemácias de bezerros afetados são considerados JG ou, em alguns casos, hemolíticos. Uma simples dose de 2ml da vacina Babesia algumas semanas antes do parto pode levar à isoeritrólise no período neonatal. E os casos mais fatais ocorrem quando a mulher foi vacinada 4 a 5 vezes durante o ano. O teste de Coombs geralmente é muito positivo. Os proprietários podem notar urina vermelha em bezerros recém-nascidos e agravar o problema da doença revacinando as fêmeas por suspeita de infecção neonatal.
A doença pode ser leve ou subaguda, com sinais aparecendo 12 a 48 horas após o nascimento. Nos casos subagudos, a morte pode ocorrer 2 horas após o aparecimento dos sinais de dispneia grave e 12 a 16 horas após o nascimento.
Os casos agudos são caracterizados por depressão, dispneia e, às vezes, febre, que se desenvolve 24 a 48 horas após o nascimento.
Os bezerros continuam a amamentar, mas ficam mais fracos e parecem pálidos, que ficam ocultos por 1-2 dias com icterícia moderada.
A morte pode ocorrer dentro de 4-5 dias. Bezerros moderadamente afetados apresentam diminuição da atividade e letargia.
Nos casos subagudos, observam-se hemoglobinúria, hipofibrinogenemia e produtos de grande degradação da fibrina, morte rápida, baço esponjoso e descoloração dos rins. Há excesso de líquido pleural, manchado de sangue, os pulmões ficam edemaciados e congestionados de sangue. Na forma aguda, o PCV cai para 6-7% e a hemoglobinúria é frequentemente observada. A medula óssea vermelha dá uma resposta insuficiente; São observados 1-2% de eritrócitos policromatofílicos e até 140 rubricites por 100 leucócitos. O teste de Coombs é positivo, o leite da mãe aglutina as hemácias do bezerro e ocorre hemólise com a adição de complemento. Nos casos moderados, o PCV cai para 18% na primeira semana após o nascimento e sobe para 30 na terceira. A anemia é normocrômica e macrocítica.
O diagnóstico geralmente é baseado em estudos clínicos de anemias complexas em bezerros neonatos de mães que receberam vacina sanguínea. O reforço ocorre pela aglutinação de hemácias de adultos e bezerros com soro colostral e materno.
As transfusões de sangue geralmente não são realizadas devido à incompatibilidade dos doadores. Uma simples transfusão de uma vaca não vacinada ou uma transfusão de hemácias uterinas tratadas com sal pode ser útil para aumentar o PCV para 25. Antibióticos e esteróides podem ser úteis.
Se houver alguma dúvida, a doença pode ser prevista identificando-se a presença de um título contra hemácias bovinas em vacas. Na prática, o colostro bovino não titulado deve ser usado até que a fêmea positiva tenha sido ordenhada por 24 a 48 horas.
Doenças hemolíticas de potros recém-nascidos:
Os potros afetados são normais ao nascer, mas podem absorver quantidades críticas de isoanticorpos do colostro através do trato GJ dentro de 36 horas. A isoeletrólise neonatal clinicamente reconhecível ocorre com menos frequência em potros de mães primárias e geralmente não é detectada até que os 3 ou 4 potros da mãe nasçam . O útero é isoimunizado naturalmente com uma ruptura focal da placenta, o que permite que a hemorragia placentária fetal de sangue incompatível do potro aproveite um fator sanguíneo que está ausente na mãe. Garanhões individuais criados com mães sensíveis sempre produzem potros suscetíveis devido ao fato de serem geneticamente homozigotos para o fator sanguíneo. Outros garanhões (heterozigotos) raramente produzem tais potros, embora a eritrorriza neonatal possa ocorrer em potros de qualquer raça, mais provavelmente em mulas e puro-sangue.
A complexidade das anemias varia significativamente dependendo do número e dos tipos de isoanticorpos consumidos. Os anticorpos hemolíticos causam os maiores danos e os títulos mais elevados são encontrados na primeira porção do colostro; Consequentemente, potros vigorosos que são mal nutridos imediatamente após o nascimento podem ser particularmente afetados.
 Anemiaé uma condição patológica do corpo, caracterizada por uma diminuição no número de glóbulos vermelhos e hemoglobina por unidade de sangue.
Anemiaé uma condição patológica do corpo, caracterizada por uma diminuição no número de glóbulos vermelhos e hemoglobina por unidade de sangue. Os glóbulos vermelhos são formados na medula óssea vermelha a partir de frações proteicas e componentes não proteicos sob a influência da eritropoietina (sintetizada pelos rins). Durante três dias, os glóbulos vermelhos fornecem transporte principalmente de oxigênio e dióxido de carbono, bem como nutrientes e produtos metabólicos de células e tecidos. A vida útil de um glóbulo vermelho é de cento e vinte dias, após os quais ele é destruído. Os glóbulos vermelhos velhos acumulam-se no baço, onde são utilizadas as frações não proteicas, e as frações proteicas entram na medula óssea vermelha, participando na síntese de novos glóbulos vermelhos.
Toda a cavidade do glóbulo vermelho é preenchida com proteína, a hemoglobina, que inclui o ferro. A hemoglobina dá aos glóbulos vermelhos a sua cor vermelha e também ajuda a transportar oxigénio e dióxido de carbono. Seu trabalho começa nos pulmões, onde os glóbulos vermelhos entram na corrente sanguínea. As moléculas de hemoglobina capturam oxigênio, após o que os glóbulos vermelhos enriquecidos com oxigênio são enviados primeiro. grandes embarcações, e depois através de pequenos capilares para cada órgão, fornecendo às células e tecidos o oxigênio necessário para a vida e a atividade normal.
A anemia enfraquece a capacidade do corpo de trocar gases; devido à redução no número de glóbulos vermelhos, o transporte de oxigênio e dióxido de carbono é interrompido. Como resultado, uma pessoa pode apresentar sinais de anemia, como uma sensação fadiga constante, perda de força, sonolência e aumento da irritabilidade.
A anemia é uma manifestação da doença de base e não é um diagnóstico independente. Muitas doenças, incluindo doenças infecciosas, benigno ou Tumores malignos pode estar associada à anemia. É por isso que a anemia é sinal importante, o que requer as pesquisas necessárias para identificar a principal causa que levou ao seu desenvolvimento.
Formas graves de anemia devido à hipóxia tecidual podem levar a complicações graves, como condições de choque (por exemplo, choque hemorrágico), hipotensão, insuficiência coronariana ou pulmonar.
Classificação da anemia
 As anemias são classificadas:
As anemias são classificadas:
- por mecanismo de desenvolvimento;
- por gravidade;
- por indicador de cor;
- de acordo com características morfológicas;
- na capacidade de regeneração da medula óssea.
Classificação | Descrição | Tipos |
De acordo com o mecanismo de desenvolvimento | De acordo com a patogênese, a anemia pode se desenvolver devido à perda de sangue, à formação prejudicada de glóbulos vermelhos ou à sua destruição pronunciada. | De acordo com o mecanismo de desenvolvimento existem:
|
Por gravidade | Dependendo do nível de diminuição da hemoglobina, distinguem-se três graus de gravidade da anemia. Os níveis normais de hemoglobina nos homens são 130–160 g/l e nas mulheres 120–140 g/l. | Existem os seguintes graus de gravidade da anemia:
|
Por índice de cores | O índice de cor é o grau de saturação dos glóbulos vermelhos com hemoglobina. É calculado com base nos resultados de um exame de sangue da seguinte forma. O número três deve ser multiplicado pelo índice de hemoglobina e dividido pelo índice de glóbulos vermelhos ( a vírgula é removida). | Classificação da anemia por indicador de cor:
|
De acordo com características morfológicas | Em caso de anemia, podem ser observados glóbulos vermelhos de diferentes tamanhos durante um exame de sangue. Normalmente, o diâmetro dos glóbulos vermelhos deve ser de 7,2 a 8,0 mícrons ( micrômetro). Tamanho menor dos glóbulos vermelhos ( microcitose) pode ser observado na anemia por deficiência de ferro. Tamanho normal pode estar presente na anemia pós-hemorrágica. Tamanho maior ( macrocitose), por sua vez, pode indicar anemia associada à deficiência de vitamina B12 ou ácido fólico. | Classificação da anemia segundo características morfológicas:
|
De acordo com a capacidade da medula óssea de se regenerar | Como a formação de glóbulos vermelhos ocorre na medula óssea vermelha, o principal sinal de regeneração da medula óssea é o aumento do nível de reticulócitos ( precursores de glóbulos vermelhos) em sangue. Seu nível também indica quão ativamente ocorre a formação de glóbulos vermelhos ( eritropoiese). Normalmente, no sangue humano o número de reticulócitos não deve exceder 1,2% de todos os glóbulos vermelhos. | Com base na capacidade de regeneração da medula óssea, distinguem-se as seguintes formas:
|
Causas da anemia
 Existem três razões principais que levam ao desenvolvimento da anemia:
Existem três razões principais que levam ao desenvolvimento da anemia:
- perda de sangue (sangramento agudo ou crônico);
- aumento da destruição de glóbulos vermelhos (hemólise);
- diminuição da produção de glóbulos vermelhos.
Fatores que influenciam o desenvolvimento da anemia | Causas |
Fator genético |
|
Fator nutricional |
|
Fator físico | |
Doenças crônicas e neoplasias |
|
Fator infeccioso |
|
Pesticidas e medicamentos |
|
Anemia por deficiência de ferro
 A anemia por deficiência de ferro é a anemia hipocrômica, caracterizada por uma diminuição nos níveis de ferro no organismo.
A anemia por deficiência de ferro é a anemia hipocrômica, caracterizada por uma diminuição nos níveis de ferro no organismo. A anemia por deficiência de ferro é caracterizada por uma diminuição dos glóbulos vermelhos, da hemoglobina e do índice de cor.
O ferro é vital elemento importante, envolvido em muitos processos metabólicos do corpo. Uma pessoa que pesa setenta quilos tem uma reserva de ferro no corpo de aproximadamente quatro gramas. Essa quantidade é mantida mantendo um equilíbrio entre a perda regular de ferro do corpo e sua ingestão. Para manter o equilíbrio, a necessidade diária de ferro é de 20–25 mg. A maior parte do ferro que entra no corpo é gasta em suas necessidades, o restante é depositado na forma de ferritina ou hemossiderina e, se necessário, é consumido.
Causas da anemia por deficiência de ferro
Causas | Descrição |
Ingestão prejudicada de ferro no corpo |
|
Absorção prejudicada de ferro | A absorção de ferro ocorre ao nível da mucosa gástrica, pelo que doenças estomacais como gastrite, úlcera péptica ou ressecção gástrica levam à absorção prejudicada de ferro. |
Aumento da necessidade corporal de ferro |
|
Perda de ferro do corpo |
|
Sintomas de anemia por deficiência de ferro
O quadro clínico da anemia ferropriva é baseado no desenvolvimento de duas síndromes no paciente:- síndrome anêmica;
- síndrome sideropênica.
- fraqueza geral severa;
- aumento da fadiga;
- déficit de atenção;
- Mal-estar;
- sonolência;
- fezes pretas (com sangramento gastrointestinal);
- batimento cardiaco;
- perversão do paladar (por exemplo, os pacientes comem giz, carne crua);
- perversão do olfato (por exemplo, os pacientes cheiram acetona, gasolina, tintas);
- o cabelo fica quebradiço, opaco e com pontas duplas;
- aparecem manchas brancas nas unhas;
- a pele está pálida, a pele está escamosa;
- A queilite (sementes) pode aparecer nos cantos da boca.
Diagnóstico de anemia por deficiência de ferro
Durante um exame médico, o paciente apresenta:- rachaduras nos cantos da boca;
- linguagem "brilhante";
- em casos graves, aumento do tamanho do baço.
- microcitose (pequenos glóbulos vermelhos);
- hipocromia dos eritrócitos (coloração fraca dos eritrócitos);
- poiquilocitose (glóbulos vermelhos de diferentes formatos).
- diminuição dos níveis de ferritina;
- o ferro sérico é reduzido;
- A capacidade de ligação do ferro ao soro aumenta.
Para identificar a causa que levou ao desenvolvimento da anemia, podem ser prescritos ao paciente os seguintes estudos instrumentais:
- fibrogastroduodenoscopia (para exame de esôfago, estômago e duodeno);
- Ultrassom (para exame de rins, fígado, órgãos genitais femininos);
- colonoscopia (para examinar o intestino grosso);
- tomografia computadorizada (por exemplo, para estudar pulmões, rins);
- Raios X de luz.
Tratamento da anemia por deficiência de ferro
Nutrição para anemiaNa nutrição, o ferro é dividido em:
- heme, que entra no corpo com produtos de origem animal;
- não-heme, que entra no corpo com produtos de origem vegetal.
Comida | Nomes de produtos | |
Comida |
|
|
|
|
|
Ao seguir a dieta alimentar, você também deve aumentar o consumo de alimentos que contenham vitamina C, além de proteínas cárneas (aumentam a absorção de ferro no organismo) e reduzir o consumo de ovos, sal, cafeína e cálcio (reduzem a absorção de ferro).
Tratamento medicamentoso
No tratamento da anemia por deficiência de ferro, o paciente recebe suplementos de ferro em paralelo com a dieta. Esses medicamentos têm como objetivo repor a deficiência de ferro no organismo. Estão disponíveis na forma de cápsulas, drágeas, injeções, xaropes e comprimidos.
A dose e a duração do tratamento são selecionadas individualmente dependendo dos seguintes indicadores:
- idade do paciente;
- gravidade da doença;
- os motivos que causaram a anemia ferropriva;
- com base nos resultados dos testes.
As preparações de ferro na forma de injeções (intramusculares ou intravenosas) são utilizadas nos seguintes casos:
- com anemia grave;
- se a anemia progredir apesar de tomar doses de ferro na forma de comprimidos, cápsulas ou xarope;
- se o paciente tiver doenças do trato gastrointestinal (por exemplo, úlceras gástricas e duodenais, colite ulcerativa, doença de Crohn), pois o suplemento de ferro tomado pode agravar a doença existente;
- antes de intervenções cirúrgicas para acelerar a saturação do corpo com ferro;
- se o paciente tiver intolerância às preparações de ferro por via oral.
A intervenção cirúrgica é realizada se o paciente apresentar sangramento agudo ou crônico. Por exemplo, em caso de sangramento gastrointestinal, a fibrogastroduodenoscopia ou colonoscopia pode ser usada para identificar a área do sangramento e depois estancá-lo (por exemplo, um pólipo hemorrágico é removido, uma úlcera gástrica e duodenal é coagulada). Para sangramento uterino, bem como para sangramento em órgãos localizados na cavidade abdominal, pode-se utilizar a laparoscopia.
Se necessário, pode ser prescrita ao paciente uma transfusão de glóbulos vermelhos para repor o volume de sangue circulante.
B12 – anemia por deficiência
 Esta anemia é causada pela falta de vitamina B12 (e possivelmente de ácido fólico). É caracterizada por um tipo megaloblástico (aumento do número de megaloblastos, células precursoras de eritrócitos) de hematopoiese e é uma anemia hipercrômica.
Esta anemia é causada pela falta de vitamina B12 (e possivelmente de ácido fólico). É caracterizada por um tipo megaloblástico (aumento do número de megaloblastos, células precursoras de eritrócitos) de hematopoiese e é uma anemia hipercrômica. Normalmente, a vitamina B12 entra no corpo com os alimentos. Ao nível do estômago, a B12 liga-se a uma proteína nela produzida, a gastromucoproteína (fator de Castle interno). Esta proteína protege as vitaminas que entram no corpo de impacto negativo microflora intestinal e também promove sua absorção.
O complexo de gastromucoproteínas e vitamina B12 atinge a parte distal ( seção inferior) do intestino delgado, onde ocorre a quebra deste complexo, a absorção da vitamina B12 pela mucosa intestinal e sua posterior entrada no sangue.
Esta vitamina vem da corrente sanguínea:
- na medula óssea vermelha para participar na síntese de glóbulos vermelhos;
- para o fígado, onde é depositado;
- no sistema nervoso central para a síntese da bainha de mielina (cobre os axônios dos neurônios).
Causas da anemia por deficiência de B12
Existem as seguintes razões para o desenvolvimento de anemia por deficiência de B12:- ingestão insuficiente de vitamina B12 dos alimentos;
- distúrbio de síntese fator interno Castle devido, por exemplo, a gastrite atrófica, gastrectomia, câncer gástrico;
- danos intestinais, por exemplo, disbacteriose, helmintíases, infecções intestinais;
- aumento das necessidades corporais de vitamina B12 (crescimento rápido, atividades ativas esportes, gravidez múltipla);
- deposição prejudicada de vitaminas devido à cirrose hepática.
Sintomas de anemia por deficiência de B12
O quadro clínico da anemia por deficiência de vitamina B12 e folato é baseado no desenvolvimento das seguintes síndromes no paciente:- síndrome anêmica;
- síndrome gastrointestinal;
- síndrome nevrálgica.
Nome da síndrome | Sintomas |
Síndrome anêmica |
|
Síndrome gastrointestinal |
Esses sintomas se desenvolvem devido a alterações atróficas na camada mucosa da cavidade oral, estômago e intestinos. |
Síndrome nevrálgica |
|
Diagnóstico de anemia por deficiência de B12
EM análise geral sangue as seguintes alterações são observadas:- diminuição dos níveis de glóbulos vermelhos e hemoglobina;
- hipercromia (coloração pronunciada dos glóbulos vermelhos);
- macrocitose (aumento do tamanho dos glóbulos vermelhos);
- poiquilocitose ( forma diferente eritrócitos);
- a microscopia dos eritrócitos revela anéis de Cabot e corpos Jolly;
- os reticulócitos estão reduzidos ou normais;
- diminuição do nível de glóbulos brancos (leucopenia);
- níveis aumentados de linfócitos (linfocitose);
- diminuição dos níveis de plaquetas (trombocitopenia).
A punção da medula óssea vermelha revela aumento de megaloblastos.
O paciente pode receber os seguintes estudos instrumentais:
- exame do estômago (fibrogastroduodenoscopia, biópsia);
- exame intestinal (colonoscopia, irrigoscopia);
- Exame ultrassonográfico do fígado.
Tratamento da anemia por deficiência de B12
Todos os pacientes são internados no setor de hematologia, onde são submetidos ao tratamento adequado.Nutrição para anemia por deficiência de B12
É prescrita dietoterapia, na qual se aumenta o consumo de alimentos ricos em vitamina B12.
A necessidade diária de vitamina B12 é de três microgramas.
Tratamento medicamentoso
O tratamento medicamentoso é prescrito ao paciente de acordo com o seguinte esquema:
- Durante duas semanas, o paciente recebe 1.000 mcg de cianocobalamina diariamente por via intramuscular. Dentro de duas semanas, os sintomas neurológicos do paciente desaparecem.
- Durante as próximas quatro a oito semanas, o paciente recebe 500 mcg diariamente por via intramuscular para saturar o depósito de vitamina B12 no corpo.
- Posteriormente, o paciente recebe ao longo da vida injeções intramusculares uma vez por semana 500 mcg.
Um paciente com anemia por deficiência de vitamina B12 deve ser monitorado por toda a vida por um hematologista, gastrologista e médico de família.
Anemia por deficiência de folato
 A anemia por deficiência de folato é uma anemia hipercrômica caracterizada pela falta de ácido fólico no organismo.
A anemia por deficiência de folato é uma anemia hipercrômica caracterizada pela falta de ácido fólico no organismo. O ácido fólico (vitamina B9) é uma vitamina solúvel em água que é parcialmente produzida pelas células intestinais, mas principalmente deve vir de fora para repor as necessidades do corpo. A ingestão diária de ácido fólico é de 200 a 400 mcg.
Nos alimentos e nas células do corpo, o ácido fólico é encontrado na forma de folatos (poliglutamatos).
O ácido fólico desempenha um papel importante no corpo humano:
- participa do desenvolvimento do corpo no período pré-natal (promove a formação da condução nervosa dos tecidos, sistema circulatório feto, previne o desenvolvimento de certas malformações);
- participa do crescimento da criança (por exemplo, no primeiro ano de vida, durante a puberdade);
- afeta processos hematopoiéticos;
- juntamente com a vitamina B12, participa da síntese do DNA;
- previne a formação de coágulos sanguíneos no corpo;
- melhora os processos de regeneração de órgãos e tecidos;
- participa da renovação dos tecidos (por exemplo, pele).
Causas da anemia por deficiência de folato
Existem as seguintes razões para o desenvolvimento de anemia por deficiência de folato:- ingestão insuficiente de ácido fólico nos alimentos;
- aumento da perda de ácido fólico do corpo (por exemplo, com cirrose hepática);
- má absorção de ácido fólico em intestino delgado(por exemplo, com doença celíaca, ao tomar certos medicamentos, com intoxicação alcoólica crônica);
- aumento das necessidades corporais de ácido fólico (por exemplo, durante a gravidez, tumores malignos).
Sintomas de anemia por deficiência de folato
Na anemia por deficiência de folato, o paciente apresenta síndrome anêmica (sintomas como aumento da fadiga, palpitações, pele pálida, diminuição do desempenho). A síndrome neurológica, bem como alterações atróficas na membrana mucosa da cavidade oral, estômago e intestinos estão ausentes neste tipo de anemia.O paciente também pode apresentar um aumento no tamanho do baço.
Diagnóstico de anemia por deficiência de folato
Durante um exame de sangue geral, são observadas as seguintes alterações:- hipercromia;
- diminuição dos níveis de glóbulos vermelhos e hemoglobina;
- macrocitose;
- leucopenia;
- trombocitopenia.
Um mielograma revela um conteúdo aumentado de megaloblastos e neutrófilos hipersegmentados.
Tratamento da anemia por deficiência de folato
A nutrição desempenha um papel importante na anemia por deficiência de folato; o paciente precisa consumir alimentos ricos em ácido fólico todos os dias.Deve-se notar que durante qualquer cozimento, os folatos são destruídos em aproximadamente cinquenta por cento ou mais. Portanto, para fornecer ao corpo o necessário norma diária Recomenda-se que os produtos sejam consumidos in natura (verduras e frutas).
| Comida | Nome do Produto | Quantidade de ferro por cem miligramas |
| Alimentos de origem animal |
|
|
| Produtos alimentares de origem vegetal |
|
|
O tratamento medicamentoso para a anemia por deficiência de folato inclui a ingestão de ácido fólico em quantidades de cinco a quinze miligramas por dia. A dosagem necessária é determinada pelo médico assistente dependendo da idade do paciente, da gravidade da anemia e dos resultados da pesquisa.
Uma dose preventiva inclui tomar de um a cinco miligramas da vitamina por dia.
Anemia aplástica
 A anemia aplástica é caracterizada por hipoplasia da medula óssea e pancitopenia (diminuição do número de glóbulos vermelhos, glóbulos brancos, linfócitos e plaquetas). O desenvolvimento da anemia aplástica ocorre sob a influência de fatores externos e internos, bem como devido a fatores qualitativos e mudança quantitativa células-tronco e seu microambiente.
A anemia aplástica é caracterizada por hipoplasia da medula óssea e pancitopenia (diminuição do número de glóbulos vermelhos, glóbulos brancos, linfócitos e plaquetas). O desenvolvimento da anemia aplástica ocorre sob a influência de fatores externos e internos, bem como devido a fatores qualitativos e mudança quantitativa células-tronco e seu microambiente. A anemia aplástica pode ser congênita ou adquirida.
Causas da anemia aplástica
A anemia aplástica pode se desenvolver devido a:- defeito nas células-tronco;
- supressão da hematopoiese (formação de sangue);
- reações imunológicas;
- falta de fatores que estimulem a hematopoiese;
- o tecido hematopoiético não utiliza elementos importantes para o organismo, como ferro e vitamina B12.
- fator hereditário (por exemplo, anemia de Fanconi, anemia Diamond-Blackfan);
- medicamentos (por exemplo, antiinflamatórios não esteróides, antibióticos, citostáticos);
- produtos químicos (por exemplo, arsênico inorgânico, benzeno);
- infecções virais (por exemplo, infecção por parvovírus, vírus da imunodeficiência humana (HIV));
- doenças autoimunes (por exemplo, lúpus eritematoso sistêmico);
- deficiências nutricionais graves (por exemplo, vitamina B12, ácido fólico).
Sintomas de anemia aplástica
As manifestações clínicas da anemia aplástica dependem da gravidade da pancitopenia.Com anemia aplástica, o paciente apresenta os seguintes sintomas:
- palidez da pele e mucosas;
- dor de cabeça;
- dispneia;
- aumento da fadiga;
- sangramento gengival (devido à diminuição do nível de plaquetas no sangue);
- erupção cutânea petequial (pequenas manchas vermelhas na pele), hematomas na pele;
- afiado ou infecções crônicas(devido à diminuição do nível de leucócitos no sangue);
- ulceração da zona orofaríngea (a mucosa oral, língua, bochechas, gengivas e faringe são afetadas);
- amarelecimento da pele (um sintoma de lesão hepática).
Diagnóstico de anemia aplástica
As seguintes alterações são observadas no exame de sangue geral:- diminuição do número de glóbulos vermelhos;
- diminuição dos níveis de hemoglobina;
- diminuição do número de leucócitos e plaquetas;
- diminuição dos reticulócitos.
Ao realizar um exame bioquímico de sangue, observa-se o seguinte:
- aumento do ferro sérico;
- saturação da transferrina (proteína transportadora de ferro) com ferro em 100%;
- aumento da bilirrubina;
- aumento da lactato desidrogenase.
- subdesenvolvimento de todos os germes (eritrócitos, granulócitos, linfocíticos, monócitos e macrófagos);
- substituição da medula óssea por gordura (medula óssea amarela).
- exame ultrassonográfico de órgãos parenquimatosos;
- eletrocardiografia (ECG) e ecocardiografia;
- fibrogastroduodenoscopia;
- colonoscopia;
- Tomografia computadorizada.
Tratamento da anemia aplástica
Com tratamento de manutenção devidamente selecionado, a condição dos pacientes com anemia aplástica melhora significativamente.Ao tratar a anemia aplástica, o paciente recebe:
- medicamentos imunossupressores (por exemplo, Ciclosporina, Metotrexato);
- glicocorticosteróides (por exemplo, metilprednisolona);
- imunoglobulinas antilinfócitos e antiplaquetárias;
- antimetabólitos (por exemplo, fludarabina);
- eritropoietina (estimula a formação de glóbulos vermelhos e células-tronco).
- transplante de medula óssea (de doador compatível);
- transfusão de hemocomponentes (eritrócitos, plaquetas);
- plasmaférese (purificação mecânica do sangue);
- cumprimento das regras de assepsia e antissepsia para prevenir o desenvolvimento de infecção.
Dependendo da eficácia do tratamento, um paciente com anemia aplástica pode apresentar:
- remissão completa (atenuação ou desaparecimento completo dos sintomas);
- remissão parcial;
- melhora clínica;
- falta de efeito do tratamento.
Eficácia do tratamento | Indicadores |
Remissão completa |
|
Remissão parcial |
|
Melhora clínica |
|
Falta de efeito terapêutico |
|
Anemia hemolítica
 Hemólise é a destruição prematura dos glóbulos vermelhos. A anemia hemolítica se desenvolve quando a atividade da medula óssea é incapaz de compensar a perda de glóbulos vermelhos. A gravidade da anemia depende se a hemólise dos glóbulos vermelhos começou de forma gradual ou abrupta. A hemólise gradual pode ser assintomática, enquanto a anemia com hemólise grave pode ser fatal e causar angina de peito, bem como descompensação cardiopulmonar.
Hemólise é a destruição prematura dos glóbulos vermelhos. A anemia hemolítica se desenvolve quando a atividade da medula óssea é incapaz de compensar a perda de glóbulos vermelhos. A gravidade da anemia depende se a hemólise dos glóbulos vermelhos começou de forma gradual ou abrupta. A hemólise gradual pode ser assintomática, enquanto a anemia com hemólise grave pode ser fatal e causar angina de peito, bem como descompensação cardiopulmonar. A anemia hemolítica pode se desenvolver devido a doenças hereditárias ou adquiridas.
De acordo com a localização, a hemólise pode ser:
- intracelular (por exemplo, anemia hemolítica autoimune);
- intravascular (por exemplo, transfusão de sangue incompatível, coagulação intravascular disseminada).
Causas da anemia hemolítica
A destruição prematura dos glóbulos vermelhos pode ser causada pelos seguintes motivos:- defeitos da membrana interna dos glóbulos vermelhos;
- defeitos na estrutura e síntese da proteína hemoglobina;
- defeitos enzimáticos no eritrócito;
- hiperesplenomegalia (aumento do tamanho do fígado e baço).
Existem as seguintes anemias hemolíticas hereditárias:
- enzimopatias (anemia em que há deficiência da enzima, deficiência de glicose-6-fosfato desidrogenase);
- esferocitose hereditária ou doença de Minkowski-Choffard (eritrócitos de formato esférico irregular);
- talassemia (síntese prejudicada de cadeias polipeptídicas incluídas na estrutura da hemoglobina normal);
- anemia falciforme (uma alteração na estrutura da hemoglobina faz com que os glóbulos vermelhos assumam a forma de foice).
Os distúrbios imunológicos são caracterizados por anemia hemolítica autoimune.
Distúrbios não imunes podem ser causados por:
- pesticidas (por exemplo, pesticidas, benzeno);
- medicamentos (por exemplo, medicamentos antivirais, antibióticos);
- dano físico;
- infecções (por exemplo, malária).
- válvula cardíaca artificial defeituosa;
- coagulação intravascular disseminada;
- Síndrome hemolítico-urêmica;
Sintomas de anemia hemolítica
Os sintomas e manifestações da anemia hemolítica são variados e dependem do tipo de anemia, do grau de compensação e também do tratamento que o paciente recebeu.Deve-se observar que a anemia hemolítica pode ser assintomática e a hemólise pode ser detectada incidentalmente durante exames laboratoriais de rotina.
Com anemia hemolítica, podem ocorrer os seguintes sintomas:
- palidez da pele e mucosas;
- unhas quebradiças;
- taquicardia;
- aumento dos movimentos respiratórios;
- declínio pressão arterial;
- amarelecimento da pele (devido ao aumento dos níveis de bilirrubina);
- podem ser observadas úlceras nas pernas;
- hiperpigmentação da pele;
- manifestações gastrointestinais (por exemplo, dor abdominal, distúrbios fecais, náusea).
A hemólise prolongada pode levar ao desenvolvimento de cálculos biliares devido ao comprometimento do metabolismo da bilirrubina. Nesse caso, os pacientes podem queixar-se de dores abdominais e pele bronzeada.
Diagnóstico de anemia hemolítica
Em um exame de sangue geral, é observado o seguinte:- diminuição dos níveis de hemoglobina;
- diminuição dos níveis de glóbulos vermelhos;
- aumento de reticulócitos.
Em um exame bioquímico de sangue, é observado aumento nos níveis de bilirrubina, bem como hemoglobinemia (aumento da hemoglobina livre no plasma sanguíneo).
As crianças cujas mães sofreram de anemia durante a gravidez também desenvolvem frequentemente deficiência de ferro no primeiro ano de vida.
As manifestações de anemia geralmente incluem:
- sentir-se cansado;
- distúrbio do sono;
- tontura;
- náusea;
- dispneia;
- fraqueza;
- unhas e cabelos quebradiços, bem como queda de cabelo;
- pele pálida e seca;
- perversão do paladar (por exemplo, desejo de comer giz, carne crua) e do olfato (desejo de cheirar líquidos com odores pungentes).
Deve-se notar que forma leve A anemia pode não se manifestar de forma alguma, por isso é muito importante fazer exames de sangue regularmente para determinar o nível de glóbulos vermelhos, hemoglobina e ferritina no sangue.
Durante a gravidez, o nível normal de hemoglobina é de 110 g/l ou superior. Uma queda abaixo do normal é considerada um sinal de anemia.
A dieta desempenha um papel importante no tratamento da anemia. O ferro é absorvido de vegetais e frutas muito pior do que de produtos de carne. Portanto, a dieta de uma mulher grávida deve ser rica em carnes (por exemplo, carne bovina, fígado, coelho) e peixes.
A necessidade diária de ferro é:
- no primeiro trimestre de gravidez – 15 – 18 mg;
- no segundo trimestre de gravidez – 20 – 30 mg;
- no terceiro trimestre de gravidez – 33 – 35 mg.
Nome da droga | Modo de aplicação |
|
Sorbifer | Sulfato ferroso e ácido ascórbico. | Para prevenir o desenvolvimento de anemia, deve-se tomar um comprimido por dia. COM finalidade terapêutica Você deve tomar dois comprimidos por dia, de manhã e à noite. |
Maltofer | Hidróxido de ferro. | Ao tratar a anemia por deficiência de ferro, você deve tomar dois a três comprimidos ( 200 – 300mg) por dia. COM para fins preventivos O medicamento é tomado um comprimido de cada vez ( 100mg) Em um dia. |
Ferretab | Fumarato ferroso e ácido fólico. | Você deve tomar um comprimido por dia; se indicado, a dosagem pode ser aumentada para dois a três comprimidos por dia. |
Tardiferon | Sulfato ferroso. | Para fins profiláticos, tome o medicamento a partir de quarto mês gravidez, um comprimido por dia ou em dias alternados. Para fins terapêuticos, é necessário tomar dois comprimidos por dia, de manhã e à noite. |
Além do ferro, essas preparações podem conter adicionalmente ácido ascórbico ou fólico, além de cisteína, pois promovem melhor absorção do ferro no organismo. Antes de usar, você deve consultar um especialista.
A anemia é classificada de acordo com vários indicadores.
De acordo com o mecanismo de desenvolvimento:
anemia por perda de sangue (pós-hemorrágica);
anemia devido ao aumento da destruição sanguínea (hemolítica);
anemia devido à formação sanguínea prejudicada, que por sua vez são divididas em:
falta de ferro;
deficiência de porfirina;
Deficiência de folato B12;
hipo-, aplástico e metaplásico.
Por tipo de hematopoiese:
normoblástico;
megaloblástico.
De acordo com o indicador colorido, o critério diagnóstico diferencial mais importante:
normocrômico, quando o índice de cor é 0,82-1,05;
hipocrômico, se o índice de cor for inferior a 0,82;
hipercrômico, quando o índice de cor está acima de 1,05.
As anemias normocrômicas incluem agudas anemia pós-hemorrágica na fase de compensação hidrêmica, algumas formas de anemia hemolítica, principalmente as adquiridas. As anemias hipo e aplásticas são geralmente normocrômicas.
As anemias hipocrômicas incluem anemia pós-hemorrágica aguda no estágio de compensação da medula óssea, anemia por deficiência de ferro, anemia por deficiência de porfirina e a maioria das anemias hemolíticas.
Uma diminuição no índice de cor é o resultado de uma diminuição no tamanho médio dos glóbulos vermelhos ou de sua saturação insuficiente com hemoglobina devido a uma violação da síntese desta última. A causa da hipocromia também pode ser a reticulocitose periférica, uma vez que na fase dos reticulócitos a síntese de hemoglobina ainda não está completa. Sua síntese e acúmulo nos reticulócitos continuam até a maturação completa, portanto as anemias regenerativas e hiperregenerativas, acompanhadas de aumento no número de reticulócitos, são hipocrômicas.
Um aumento no índice de cor ocorre nos casos em que o diâmetro médio dos glóbulos vermelhos aumenta. Um aumento particularmente acentuado no tamanho dos glóbulos vermelhos ocorre com o tipo megaloblástico de eritropoiese. É por isso que as anemias por deficiência de folato B12 são hipercrômicas.
Pelo tamanho dos glóbulos vermelhos:
normocítico (com diâmetro médio normal de eritrócitos de 7,2-8,0 µm);
microcítico (diâmetro médio dos glóbulos vermelhos abaixo de 7,2 mícrons);
macrocítico (diâmetro dos eritrócitos superior a 8 mícrons).
O grupo das anemias macrocíticas também inclui a anemia megalocítica, em que o diâmetro médio dos eritrócitos ultrapassa 9,0 mícrons.
As anemias normocíticas incluem anemia pós-hemorrágica aguda, forma inicial anemia por deficiência de ferro. A anemia hipo e aplástica geralmente é normocítica, mas também pode ser macrocítica.
As anemias microcíticas são anemia por deficiência de ferro, anemia por deficiência de porfirina, talassemia e doença microesferocítica de Minkowski-Shoffard.
As anemias macrocíticas são divididas em anemias megaloblásticas e não megaloblásticas.As anemias macrocíticas megaloblásticas são anemia por deficiência de folato B12, anemia após uso prolongado de medicamentos que perturbam a síntese de DNA. As anemias macrocíticas não megaloblásticas incluem anemias combinadas com doença hepática e hipotireoidismo. Anemia hemolítica autoimune, hemolobinúria paroxística noturna, anemia hemolítica após crise, anemia aplástica, anemia por tumores do trato gastrointestinal e do sistema hematopoiético, muitas vezes durante o tratamento com drogas citostáticas, podem adquirir caráter macrocítico.
Com base na atividade regenerativa da medula óssea, determinada com base no conteúdo de reticulócitos no sangue periférico, distingue-se a anemia:
regenerativo, com função suficiente da medula óssea. O número de reticulócitos no sangue periférico está na faixa de 1,0-5,0%;
hiporregenerativo, com função regenerativa reduzida da medula óssea. O número de reticulócitos no sangue periférico é inferior a 0,2%;
hiperregenerativo, com aumento da função regenerativa da medula óssea. O número de reticulócitos no sangue periférico ultrapassa 5,0%;
aregenerativo, com forte inibição da eritropoiese. Os reticulócitos no sangue periférico, via de regra, não são detectados.
A anemia é uma condição do corpo caracterizada por uma diminuição no conteúdo de hemoglobina e glóbulos vermelhos no sangue. No entanto, a síndrome anêmica às vezes se desenvolve mesmo com um número normal de glóbulos vermelhos por unidade de volume de sangue; isso ocorre, por exemplo, quando há ferro insuficiente na alimentação animal, necessário para a síntese de hemoglobina. Como a hemoglobina é uma transportadora de oxigênio e os glóbulos vermelhos o transportam, o complexo de sintomas que se desenvolve devido à deficiência de oxigênio está associado a essa enzima. Portanto, são expressas opiniões de que a anemia é uma diminuição no conteúdo total apenas de hemoglobina no sangue.
A anemia pode ser acompanhada por espessamento geral do sangue; isso geralmente ocorre durante a intoxicação, acompanhado de perda de líquidos no corpo, mas mais frequentemente é combinado com oligonemia ou hidremia. Nestes casos, a relação entre plasma e elementos moldados sangue, principalmente eritrócitos, conforme evidenciado pelo valor do hematócrito.
Para caracterizar a anemia, é de grande importância o conteúdo absoluto de hemoglobina em uma hemácia, ou um indicador de cor que dê uma ideia de seu conteúdo relativo em relação à norma. Assim, a anemia é hipocrômica, normocrômica e hipercrômica.
A concentração de hemoglobina em uma célula garante sua atividade funcional. Com a falta de enzimas respiratórias no sangue, o fornecimento de oxigênio aos tecidos é interrompido e a hipóxia se desenvolve com todas as consequências decorrentes.
Atualmente, é de fundamental importância na avaliação do grau, tipo e prognóstico da anemia a determinação do estado funcional da medula óssea vermelha, ou seja, ativa, quando o germe eritroblástico pode sofrer processos hiperplásicos, hipoplásicos e até mesmo aplásicos. As lesões da medula óssea às vezes são de natureza primária, afetando toda a hematopoiese (com várias intoxicações, enjoo por radiação, leucemia, patologia hereditária) ou um eritróide (com deficiência de vitaminas B - ácido fólico, cobalamina e ferro). Portanto, a chamada anemia mielóide pode ser do tipo hipo, normo e aplástica.
O aumento da função eritroblástica da medula óssea é consequência de processos compensatórios e regenerativos e, menos frequentemente, de uma violação da diferenciação das células hematopoiéticas, por exemplo, na anemia perniciosa humana, na eritroblastose das galinhas.
Classificação da anemia. A anemia representa mais frequentemente um complexo de sintomas da doença e menos frequentemente tem significado independente na anemia pernicicida humana, anemia infecciosa de cavalos, ovelhas e cabras. Consequentemente, uma classificação nosoológica rigorosa da anemia é uma questão teoricamente difícil, mas na prática é possível utilizar vários princípios para este fim: etiológico, patogenético, histológico, morfofuncional, genético, etc. no final, uma vez que é impossível levar em conta a diversidade de causas do quadro anêmico em diversas doenças. De outra forma várias doenças cairão no mesmo grupo. Apesar das opiniões contraditórias, acreditamos que do ponto de vista prático é aconselhável dividir a anemia de acordo com o princípio patogenético, que for mais conveniente:
1) anemia por perda sanguínea (pós-hemorrágica);
2) anemia por distúrbios circulatórios (isquêmica);
3) anemia por desnutrição (nutricional);
4) anemia por falta de vitaminas, microelementos, fatores antianêmicos (deficientes);
5) anemia por aumento da destruição de glóbulos vermelhos (hemolítica);
6) anemia por comprometimento da função da medula óssea (mielóide);
7) anemia por doenças infecciosas, invasivas e outras (funcionais);
8) anemia por violação de mecanismos genéticos (hereditária).
Sintomas e patogênese. Os principais sinais clínicos de várias condições anêmicas em animais, assim como em humanos, são os mesmos: condição precária ou deprimida, membranas mucosas pálidas, falta de ar, pulso rápido, diminuição do apetite, produtividade e potência sexual.
Inicialmente, o estado anêmico é compensado por reações adaptativas, incluindo mobilização do conjunto capilar e tecidual de glóbulos vermelhos, ativação da medula óssea, aumento da circulação sanguínea principalmente devido a contrações cardíacas e ventilação dos pulmões, aumento da atividade de enzimas redox e outras mecanismos. Com curso longo e desfavorável da doença de base, ocorre descompensação com desenvolvimento de lesões específicas vários órgãos e tecidos (hemossiderose, degeneração gordurosa, aplasia da medula óssea, etc.).
Imediatamente antes da morte, ocorre um distúrbio no funcionamento dos rins, do fígado e do sistema nervoso central. Os produtos da degradação da hemoglobina e dos ácidos biliares (urobilina, bilirrubina e outras substâncias) aparecem na urina. A bilirrubina também aparece no sangue, o edema se desenvolve em várias partes corpos. No entanto, esses sinais variam significativamente dependendo da gravidade da anemia e das causas que a causaram e, além disso, estão combinados com os sintomas da doença de base.
Diagnóstico. Crucial no diagnóstico da anemia, tendo em conta quadro clínico O animal é submetido à análise do quadro morfológico das hemácias, incluindo a determinação de seus indicadores quantitativos e qualitativos, incluindo o conteúdo de hemoglobina e hemácias. Além disso, um papel importante no estabelecimento da natureza e patogênese da condição anêmica é desempenhado por estudos intravitais da medula óssea e determinação do estado funcional dos eritrócitos, em particular resistência, expectativa de vida e tipo de hemoglobina.
Tratamento e prognóstico. O tratamento é mais frequentemente realizado de forma sintomática, mas se a causa da anemia for conhecida, ou seja, a doença subjacente, os esforços serão direcionados contra a própria doença. Por exemplo, com anemia pós-hemorrágica extensa, são utilizadas transfusões de sangue ou substitutos do sangue, é administrada solução salina para compensar a perda de líquidos e são prescritos suplementos de ferro. No anemia nutricional melhorar a composição quantitativa e qualitativa da dieta, introduzir suplementos biológicos na forma de várias pré-misturas, vitaminas, suplementos de ferro. No caso de anemia grave de origem desconhecida, além disso, são utilizados medicamentos que estimulam a hematopoiese, sendo realizada terapia auto-hemo, sero e proteica.
O prognóstico da doença depende da possibilidade de eliminação das principais causas que causaram a anemia, do grau de sua gravidade e da reatividade do organismo.
Anemia devido à perda de sangue (pós-hemorrágica). O sangramento, que leva ao desenvolvimento de anemia, é consequência da violação da integridade da parede vascular e pode ser externo ou interno. As causas dos danos vasculares são bastante numerosas e variadas, geralmente traumas e diversas processos patológicos, inclusive na própria parede. Às vezes, grandes quantidades de sangue são retiradas deliberadamente de animais de grande porte para a obtenção de produtos biológicos. Dependendo da taxa de perda de sangue, a anemia pós-hemorrágica aguda e crônica é diferenciada.
Anemia pós-hemorrágica aguda. Ela se desenvolve como resultado da rápida perda de quantidades significativas de sangue. Uma perda de sangue igual a 3% do peso corporal é considerada potencialmente fatal. Os animais, entretanto, apresentam sensibilidade individual e específica à perda de sangue, e seu estado fisiológico e a presença de certas doenças desempenham um certo papel. Os cães são os mais sensíveis à perda de sangue, enquanto cavalos e bovinos, ao contrário, toleram a coleta de sangue em grandes quantidades.
Patogênese. No desenvolvimento das principais manifestações clínicas perda aguda de sangue o lugar de destaque é ocupado pela diminuição do volume sanguíneo total (hipovolemia). A perda de plasma causa queda na pressão arterial e desenvolvimento de colapso. Uma diminuição no número de glóbulos vermelhos circulantes leva à hipóxia, à qual o sistema nervoso central é mais sensível. A hipóxia estimula a produção de eritropoetina, esta, por sua vez, potencializa a erntropoiese na medula óssea, com a qual o conteúdo de hemácias no sangue é gradativamente restaurado e, então, o estado geral é normalizado.
Clínica e hemograma. A perda sanguínea aguda é caracterizada principalmente por sintomas de colapso: adinamia, fraqueza grave, suor frio, vômito, depressão, pulso rápido e filiforme, queda acentuada pressão arterial, cianose, diminuição da temperatura corporal, convulsões. Em caso de evolução favorável, esses sintomas são substituídos pelo desenvolvimento da própria síndrome anêmica. Diretamente durante o sangramento, ocorre uma diminuição gradual do conteúdo de glóbulos vermelhos e hemoglobina no sangue, bem como uma diminuição acentuada das plaquetas como resultado da formação de coágulos sanguíneos. Após a interrupção do sangramento, o conteúdo de glóbulos vermelhos e, portanto, de hemoglobina pode aumentar ligeiramente devido à liberação de células do depósito (especialmente do baço) e à diminuição do leito vascular devido à contração dos capilares. Portanto, o grau de anemia é um indicador impreciso da quantidade de sangue perdido.
Nos primeiros dias após o sangramento, ocorre uma diminuição adicional no número de glóbulos vermelhos e no conteúdo de hemoglobina, principalmente devido à hidremia, que se desenvolve como resultado da entrada de líquido dos tecidos no sangue. No sangue, oligocromia e oligocitemia são observadas com um indicador de cor abaixo de um, uma diminuição acentuada do hematócrito. Poucos dias depois, formas jovens de eritrócitos - reticulócitos, eritrócitos policromados, normoblastos - são encontradas no sangue de algumas espécies animais (cães, porcos, etc.), o que indica o renascimento da eritropoiese na medula óssea. Na morfologia dos eritrócitos, observam-se poiquilocitose e anisocitose com predomínio de micrócitos.
Ao examinar os pontilhados da medula óssea, observa-se aumento da celularidade com grande número de eritroblastos oxifílicos, a chamada medula óssea vermelha, predominância do germe eritroblástico sobre o granulocítico, mas este último muitas vezes também é um tanto hiperplásico. Portanto, simultaneamente com as formas regenerativas dos eritrócitos, células jovens da série granulocítica (neutrófilos em banda, metamielócitos) aparecem no sangue com aumento número total leucócitos. A maior leucocitose ocorre com hemorragia interna.
Segundo alguns autores, podem-se distinguir duas fases na alteração do quadro de leucócitos durante a perda sanguínea aguda: a inicial com leucopenia e linfocitose e a subsequente com leucocitose e neutrofilia. As alterações bioquímicas e biofísicas na composição e propriedades do sangue são caracterizadas por aceleração do tempo de coagulação, aumento do ROE e, principalmente, alteração do nível de ferro no plasma. Com reservas suficientes de ferro no depósito, seu nível no plasma se recupera rapidamente após uma queda acentuada e, ao contrário, com a depleção, desenvolve-se um quadro de anemia crônica por deficiência de ferro.
O diagnóstico de anemia pós-hemorrágica aguda não é difícil se a causa da perda sanguínea externa for conhecida. Na hemorragia interna, a localização e a causa são difíceis de determinar e o diagnóstico deve ser baseado em sinais e achados clínicos testes laboratoriais.
O tratamento da anemia pós-hemorrágica aguda consiste em estancar o sangramento, utilizando drogas antichoque, transfusão de sangue total ou seus componentes e substitutos, bem como estimulação da hematopoiese com introdução de suplementos de ferro, melhoria da nutrição. Em animais domésticos e de criação, é mais eficaz simplesmente estancar o sangramento administrando uma grande quantidade por via intravenosa. solução salina ou soro sanguíneo específico, aplicar drogas cardiovasculares e suplementos de ferro, melhoram a qualidade da alimentação.
Anemia pós-hemorrágica crônica. Esta doença ocorre como resultado de uma pequena mas prolongada perda de sangue, geralmente interna, ou é uma consequência de uma perda aguda de sangue devido à deficiência de ferro no corpo ou falha funcional medula óssea. As causas da perda sanguínea interna, conforme mencionado acima, são muito diversas e nem sempre podem ser estabelecidas durante a vida. Mais frequentemente em animais de fazenda e domésticos sangramento interno observado com úlceras do trato digestivo (cães, porcos), perfuração das paredes do estômago ou intestinos por corpos estranhos (cães, bovinos e bovinos de pequeno porte), tumores do aparelho genital (cães, cavalos), doenças parasitárias(cavalos, gado).
Na patogênese da anemia pós-hemorrágica crônica papel principal a deficiência de ferro desempenha um papel importante, levando à hipofunção da atividade eritropoiética da medula óssea e ao desenvolvimento gradual de hipóxia com consequências adversas resultantes.
Clínica e hemograma. Os animais apresentam letargia, diminuição do desempenho e produtividade, membranas mucosas pálidas, inchaço das extremidades e sopros cardíacos. O hemograma é caracterizado por anemia hipocrômica com diminuição acentuada do índice de cor. As alterações degenerativas nos eritrócitos prevalecem sobre as regenerativas: poiquilocitose, anisocitose, anisocromia. A contagem de plaquetas geralmente está elevada. A condição da medula óssea depende da duração da anemia. No período inicial, ocorre um aumento de sua função eritropoiética com a produção de hemácias normais e, no futuro, pode-se observar uma violação da maturação das hemácias em decorrência da insuficiente hemoglobinização das hemácias. Esses distúrbios funcionais da hematopoiese são reversíveis e indicam um estado hiporregenerativo da medula óssea. O resultado da anemia pós-hemorrágica crônica no estágio hiporregenerativo indica a falta de resposta do corpo.
O tratamento da anemia pós-hemorrágica crônica é mais complexo que o agudo. Devido à dificuldade ou capacidade de encontrar e eliminar a doença subjacente que causa anemia crônica, o tratamento é muitas vezes sintomático e visa restaurar o ferro consumido constantemente no corpo e estimular a eritropoiese. Para tanto, são introduzidas na dieta diversas preparações de ferro ou produtos que contenham ferro. aumento de conteúdo, são nomeados preparações vitamínicas, estimulando a eritropoiese, às vezes com anemia grave recorrem a transfusões de sangue. Para os animais, também é mais aceitável prescrever suplementos de ferro, melhorar a alimentação com vários suplementos vitamínicos. Deve-se ter em mente que na anemia grave o animal pode morrer ou reduzir drasticamente a produtividade, portanto nem sempre é aconselhável tratamento posterior.
Anemia devido a distúrbios circulatórios (isquêmica). A isquemia se desenvolve quando há um distúrbio circulatório local devido ao fechamento da luz do vaso como resultado de sua compressão mecânica, bloqueio (trombo, parasitas), danos às paredes do vaso ou ação vasomotora de uma série de substâncias e fatores . Em animais, a isquemia geralmente ocorre quando bandagem apertada ou torniquete, exposição a baixas temperaturas (deitado no chão de cimento no inverno), pressão mecânica objetos grandes em caso de acidentes em instalações para gado ou desastres naturais. As partes anêmicas do corpo ou dos tecidos ficam pálidas, a temperatura está baixa e a sensibilidade à dor está quase ausente. Se as causas não forem eliminadas, alterações distróficas e atróficas podem se desenvolver no tecido anêmico devido à falta de oxigênio, falta de nutrientes e termorregulação prejudicada. No entanto, se houver vias colaterais no corpo, a circulação sanguínea no tecido anêmico pode ser restaurada muito rapidamente e não ocorrerão danos irreversíveis.
O tratamento consiste principalmente em eliminar a causa subjacente da isquemia e aplicar terapia sintomática. Se a causa for desconhecida ou difícil e impossível de eliminar, o tratamento é ineficaz.
A anemia é deficiente. Anemias deficientes desenvolvem-se com ingestão ou uso insuficiente de certas substâncias (vitaminas, microelementos, fatores antianêmicos, etc.). Na maioria dos casos, a anemia devido a distúrbios nutricionais ou metabólicos e, menos frequentemente, devido a doenças infecciosas, invasivas e outras, também são de natureza deficiente. A anemia pós-hemorrágica crônica leva, em última análise, à deficiência de ferro.
Em primeiro lugar em termos de frequência e importância para os animais, bem como para os humanos, está a anemia por deficiência de ferro.
Anemia por deficiência de ferro. O grupo das anemias ferroprivas inclui anemias de diversas etiologias, mas com um único sintoma - falta de ferro no organismo (principalmente no soro sanguíneo, medula óssea, depósito). Com a deficiência de ferro, a formação de hemoglobina é interrompida, ocorrem anemia hipocrômica e alterações tróficas nos tecidos devido à hipóxia, levando à interrupção dos processos redox. Os motivos para o desenvolvimento da deficiência são variados, mas o principal deles é a ingestão insuficiente e o mau uso ou grande perda de ferro. Nos animais de criação, provém principalmente da ração e do leite, pelo que a alimentação inadequada contribui para o desenvolvimento da deficiência de ferro. É especialmente observado em animais jovens. Em bezerros e potros, reservas maternas insuficientes de ferro levam ao desenvolvimento de anemia neonatal. No futuro, intensifica-se ao passar para a alimentação com volumoso de baixa qualidade.
A anemia por deficiência de ferro representa um problema particular para a suinocultura em conexão com a transição para uma base industrial. Manter os porcos sobre uma base de cimento privou-os da capacidade de reabastecer as suas reservas de ferro comendo argila. Foi agora estabelecido que o ferro pode ser absorvido não apenas na forma de compostos orgânicos complexos, mas também em compostos mais simples. A condição do trato gastrointestinal é importante na absorção do ferro. Achylia e processos inflamatórios no estômago (gastrite, úlceras) reduzem sua absorção. Alterações hereditárias e outras no sistema de transferrina podem interromper o fornecimento de ferro ao local de formação da hemoglobina. Seu maior consumo em animais ocorre durante a lactação constante e alta, aumento da exploração, crescimento intensivo de animais jovens, diversas perdas sanguíneas, inclusive na coleta de sangue para análise e fabricação de produtos biológicos, além de diversas doenças (úlcera suína, hematúria crônica bovinos, opistarcose equina e outras doenças).
Clínica e hemograma. O quadro clínico da anemia ferropriva consiste em sinais característicos de muitas anemias e sintomas de deficiência tecidual de ferro. Os animais apresentam letargia, membranas mucosas pálidas, falta de ar, taquicardia, ficam para trás no crescimento e desenvolvimento, a produtividade muitas vezes diminui, aparecem distúrbios gastrointestinais periódicos, às vezes há perversões de apetite ao comer alimentos que não são típicos deles, ocorre queda de cabelo ou, inversamente, muda retardada, o crescimento dos cascos e chifres é interrompido.
Um exame de sangue revela anemia mais ou menos grave de natureza hipocrômica. O índice de cores geralmente está bem abaixo de um. Há uma hipocromia distinta dos eritrócitos, quando eles são de cor pálida com uma grande zona clara no centro, anisocitose e poiquilocitose. O conteúdo de reticulócitos e policromatófilos é normal ou ligeiramente aumentado. A contagem de plaquetas também é normal ou ligeiramente elevada se houver sangramento crônico. A ESR foi ligeiramente acelerada. Em alguns animais, por exemplo em bovinos grandes e pequenos, a VHS não é expressa e no sangue geralmente não há reticulócitos ou há muito poucos deles, mesmo em período de recuperação com grandes perdas sanguíneas. Na medula óssea ocorre irritação do germe vermelho, predomínio de eritroblastos basófilos e policromados imaturos sobre os oxifílicos, a chamada medula óssea “azul” com número normal de mitoses. O número de sideroblastos geralmente é reduzido. Este fenômeno indica um atraso na maturação dos glóbulos vermelhos como resultado de hemoglobinização insuficiente.
O diagnóstico da anemia por deficiência de ferro não é difícil. Em primeiro lugar, leve em consideração sintomas clínicos, exames de sangue e resultados de determinação de ferro não-hemoglobina. O tratamento é bastante eficaz e se resume à prescrição de suplementos de ferro, melhorando a alimentação, as condições de vida e o funcionamento.
Anemia por deficiência de vitaminas B12 (cobalamina) e B6 (ácido fólico). Como resultado da falta destas substâncias, as pessoas desenvolvem anemia perniciosa ou doença de Addison-Beerman, síndrome clínica que é caracterizado por danos ao tecido hematopoiético, aos sistemas digestivo e nervoso. Os motivos da deficiência dessas vitaminas, como o ferro, também são variados e são determinados pelos mesmos fatores: ingestão insuficiente, absorção prejudicada, uso, consumo aumentado. Como geralmente são consumidos alimentos ou rações ricos nessas vitaminas, apenas a restrição artificial pode criar uma deficiência na ingestão. A violação dos processos de absorção e o aumento do consumo são de maior importância no desenvolvimento dessas deficiências vitamínicas. Além disso, para a absorção da vitamina B12, é necessário formar um complexo com uma glicoproteína especial (fator de Castle interno), que é produzida no estômago, e o próprio complexo é absorvido no intestino delgado. A absorção prejudicada de vitamina B12 também é causada pela produção prejudicada de fator interno, que pode ser hereditária ou consequência de doenças estomacais (aquilia, gastrite hipo e anácida) e outros distúrbios do sistema digestivo (enterite crônica). Observa-se aumento do consumo de vitaminas durante a gravidez e infestação por helmintos (tênia larga, tênia bovina) e disbacteriose.
O hemograma com deficiência de vitaminas B12 e B6 é caracterizado por anemia hipercrômica, leucopenia (devido a neutrófilos), trombocitopenia. Os glóbulos vermelhos na anemia perniciosa são grandes, grandes, sem clarificação central, assemelhando-se às células megalócitas embrionárias primárias. Eles geralmente contêm restos do núcleo (corpos de Joles, anéis de Cabot) e são encontrados eritroblastos oxifílicos.
Na medula óssea, são encontrados germes vermelhos irritados e megaloblastos. Os megaloblastos são caracterizados por tamanhos grandes e uma estrutura delicada do núcleo, que muitas vezes sofre alterações degenerativas (cariorrexe). Nota-se maturação assíncrona do núcleo e do citoplasma, quando o núcleo é jovem, solto e o citoplasma já é oxifílico, ou seja, sofreu hemoglobinização. Alterações nas células mieloides também são significativas. Eles são aumentados em tamanho, há mielócitos muito grandes, megamielócitos, neutrófilos em banda e segmentados, estes últimos são frequentemente hipersegmentados. As alterações na hematopoiese são mais pronunciadas na deficiência de vitamina B12 do que na deficiência de folato.
Em animais de fazenda e domésticos raramente ocorrem alterações semelhantes, há casos isolados de descrições de doenças semelhantes à anemia maligna. É provável que os animais tenham menos probabilidade de apresentar deficiência dessas substâncias; além disso, em algumas espécies (bovinos e bovinos de pequeno porte, cavalos) elas são sintetizadas em grandes quantidades por microrganismos no estômago anterior e no intestino grosso. Apenas em algumas doenças (aquilia gástrica, infestação helmíntica, distrofia hepática tóxica, tumores, etc.) anemia hipocrômica com macrocitose de eritrócitos, anisocitose e poiquilocitose se desenvolve no sangue. O número de leucócitos geralmente é normal ou aumentado devido aos neutrófilos com um ligeiro desvio regenerativo.
Nos animais, a prevenção e o tratamento de todas as fases da anemia perniciosa, bem como de outras condições de deficiência, resumem-se à melhoria da alimentação, manutenção e utilização de vitaminas e microelementos adequados (cobalto, selênio).
Na presença de outras doenças (gastrointestinais, hepáticas, invasivas), é realizada terapia específica ou patogenética.
Anemia devido à destruição dos glóbulos vermelhos (hemolítica). As anemias hemolíticas são grupo grande condições patológicas combinadas característica comum aumento da destruição de glóbulos vermelhos e eritroblastos. A destruição pode ocorrer no interior dos vasos, ou seja, no sangue, ao romper a integridade da membrana celular com liberação de hemoglobina (hemólise), ou intracelularmente, nos tecidos, principalmente no baço, em decorrência de alterações na plasticidade do eritrócito. (sequestro, eritrocitólise). A destruição dos eritroblastos na medula óssea indica a ineficácia da eritropoiese. Em todos estes casos, a vida útil da célula é reduzida. Consequentemente, é possível uma definição ligeiramente diferente do conceito de “anemia hemolítica” - esta é uma anemia com uma vida útil reduzida dos glóbulos vermelhos.
De acordo com os conceitos modernos, a destruição dos glóbulos vermelhos se deve a doenças congênitas estruturas da citomembrana, incluindo anormalidades hereditárias no conteúdo e estrutura de enzimas e hemoglobinas (enzimas e hemoglobinopatias), ou o efeito direto de fatores hemolíticos tóxicos no sangue e na medula óssea. Este último pode ser dividido em numerosos físicos (altas e baixas temperaturas, hiperóxia, radiação ionizante), químicos ( elementos químicos, compostos orgânicos e inorgânicos simples e complexos, incluindo corantes, herbicidas, inseticidas, medicamentos), biológicos (vários antígenos, parasitas, bactérias e vírus, diversas toxinas de plantas, insetos, répteis) e outros fatores.
Em animais, as anomalias hereditárias que levam ao desenvolvimento de anemia hemolítica ainda não foram suficientemente estudadas e apenas algumas dessas condições foram descritas (hemoglobinemia paralítica de cavalos, hemoglobinúria pós-parto e crônica de bovinos), e sua causa genética ainda não foi precisamente estabelecido. Em contrapartida, há extensa informação sobre o efeito dos fatores hemolíticos no sangue dos animais. Dizem respeito principalmente a protozoários e doenças invasivas, envenenamento com pesticidas, outros compostos inorgânicos e orgânicos, a influência de baixas repentinas e temperaturas altas(congelamento, queimaduras), radiação ionizante (danos de rádio), bem como os efeitos de drogas e drogas biológicas(vacinas, soros, pré-misturas).
O grupo das anemias hemolíticas, independentemente das causas que as causaram, é caracterizado por muitos sintomas comuns sinais clínicos, que são determinados pela destruição de glóbulos vermelhos e produtos de degradação, principalmente hemoglobina. Com a degradação aguda dos glóbulos vermelhos (crise hemolítica), além de uma síndrome de anemia pronunciada, geralmente de natureza normocrômica, desenvolvem-se hemoglobinúria e hemossideúria.
A hemoglobinemia em animais é observada em doenças protozoárias (piroplasmose, anaplasmose, tripanossomose, etc.), nas quais os parasitas destroem os glóbulos vermelhos diretamente e com suas toxinas. A hemoglobinemia geralmente ocorre sob a influência de substancias químicas, utilizados para fins medicinais (cloreto de potássio, creolina, antifibrina, fenacetina, etc.). Menos comumente, a hemoglobinemia se desenvolve em casos agudos doenças infecciosas(gripe equina, cinomose canina), com queimaduras graves e resfriamento corporal. A hemoglobinemia é causada pela administração intravenosa de sangue incompatível e vários soros contendo iso e heterolisinas. Em cavalos, quando o soro antitetânico é administrado, desenvolve-se uma crise hemolítica típica, mas o hemograma se normaliza rapidamente. No crise hemolítica geralmente há febre pronunciada do tipo remitente e, em caso de cárie crônica, a temperatura é subfibrilar ou quase normal e o estado dos animais é relativamente satisfatório. Simultaneamente ao desenvolvimento da doença subjacente que causa a anemia hemolítica, os animais apresentam fraqueza cardíaca, falta de ar e diminuição do desempenho e da produtividade.
O diagnóstico da anemia hemolítica em si é baseado em quadro clínico(icterícia, aumento do fígado, baço, distúrbios cardíacos e respiratórios) e principalmente em exames laboratoriais de sangue (conteúdo de eritrócitos, sua forma e tamanho, presença de inclusões, nível de hemoglobina), urina e fezes (para bilirrubina).
É mais difícil determinar a etiopatogenia da doença, principalmente nos casos de origem genética ou autoimune.
O tratamento geralmente é direcionado às doenças de base com uso de medicamentos terapia específica. Às vezes, a intervenção não é necessária se a causa subjacente da condição anêmica puder ser eliminada ou se for necessário aplicar tratamento sintomático com melhor alimentação, condições de vida e operação.