Болезни крови и кроветворных органов кратко. Миеломная болезнь и ее диагностика
- Кто подвержен миеломной болезни
- Симптомы миеломы крови
- Методы диагностики
- Лечение миеломной болезни
- Каковы прогнозы миеломы крови
Миелома крови или миеломная болезнь (плазмоцитома) — это опухоль костного мозга злокачественного характера. Болезнь берет свое начало в костном мозге, распространяясь в дальнейшем по всему организму. Проявляется болезнь болями в костях, хрупкостью костной ткани, в плоских костях появляется опухоль. Причина заболевания не установлена окончательно, в большинстве своем миеломой крови болеют люди, перенесшие радиацию, контактирующие долгое время с нефтеперерабатывающими продуктами, живущие в загрязненной окружающей среде. Но эти факторы могут быть только сопутствующими признаками. Основной причиной можно назвать возрастные изменения организма, так как люди моложе 40 лет практически не подвержены миеломной болезни.
Кто подвержен миеломной болезни
От начала созревания миеломных клеток в костном мозге может пройти 20-30 лет без каких-либо симптомов. Но как только появились первые признаки заболевания, нужно незамедлительно начинать лечение, так как часты признаки летального исхода уже через 2 года.
Люди, которые подвержены риску заболевания миелома крови:

- Мужчины. Заболевание может появиться в тот момент, когда мужские половые гормоны начинают ослабевать. У женщин заболевание встречается реже.
- Возраст от 50 до 70 лет и выше. В это время организм человека работает слабее, иммунитет снижается и становится труднее бороться с раковыми клетками, по этой причине лишь 1% больных составляют молодые люди.
- Болезнь может передаваться генетически. Это зависит от мутации в крови гена, который в ответе за созревание В-лимфоцитов.
- Ожирение. У человека, страдающего ожирением, нарушен обмен веществ, а это обстоятельство может послужить толчком для созревания злокачественных клеток.
- Радиоактивное облучение или длительное воздействие на организм различных токсинов. В то время, когда формируется плазмоцит, под воздействием этих факторов может развиться мутация клеток. И плазмоцит превращается в миеломную клетку, которая начинает расти дальше.
Вернуться к оглавлению
Симптомы миеломы крови
При плазмоцитоме подвержены риску почки, кости, иммунитет. Симптомы зависят от стадии болезни. У 10% больных заболевание вовсе может протекать бессимптомно. По мере роста раковых клеток меняются и симптомы заболевания, клетки выделяют в кровь парапротеины, которые негативно влияют на состояние всего организма.
Симптомы заболевания следующие:
- Боли в костях. Раковые клетки образуют полости в костной ткани. При их раздражении появляется ноющая боль в костях.
- Патологические белки, выделяемые из крови, провоцируют боли в сердце, суставах, мышцах.
- Хрупкость костей. Из-за того, что полости костей образуют пустоту, костная ткань истончается и становится хрупкой, по этой причине происходят частые переломы. Появляется остеопороз, человек не может переносить нагрузки, так как при любом неправильном движении происходят переломы ребер, бедренных костей, позвонков.
- Понижение иммунной защиты организма. Костный мозг начинает меньше вырабатывать лейкоциты, которые отвечают за иммунитет. К ослабленному организму могут присоединиться бактериальные заболевания: бронхит, ангины, отит, лечение которых весьма затруднительно в связи с ослаблением организма.
- Гиперкальциемия. Костная ткань при миеломе постепенно разрушается и много кальция начинает поступать в кровь. Как следствие этого у больного наблюдаются запоры, тошнота, боли в животе, частое мочеиспускание, слабость, заторможенность.
- Миеломная нефропатия появляется, когда почки начинают плохо работать. Переизбыток кальция в организме оседает в почках и образует камни. Раковые клетки начинают активно вырабатывать белки, они проходят фильтрацию в почках и оседают там. Эти причины приводят к нарушению мочеиспускания. Но при этом заболевании нет отека и повышения давления.
- Появляется анемия и все ее признаки: одышка, головокружение, бледность, сердцебиение, повышенная утомляемость.
- Нарушение свертываемости крови. При повышенной вязкости плазмы кровь начинает плохо циркулировать, в артериях появляются тромбы. Снижается уровень тромбоцитов, что может провоцировать носовые кровотечения. При повреждении мелких капилляров появляются синяки кровоподтеки на коже.
Вернуться к оглавлению
Методы диагностики
 Первоначально врач проводит беседу с больным, выясняет, когда появились те или иные признаки заболевания, каким образом проходят нарушения в организме, какие хронические заболевания есть у пациента, вредные привычки, аллергические реакции на какие-то лекарства и т. д.
Первоначально врач проводит беседу с больным, выясняет, когда появились те или иные признаки заболевания, каким образом проходят нарушения в организме, какие хронические заболевания есть у пациента, вредные привычки, аллергические реакции на какие-то лекарства и т. д.
При осмотре больного врач может сразу заподозрить миеломную болезнь, вот ее характерные признаки:
- Опухоли на костях и мышцах.
- Из-за низкой свертываемости крови наблюдаются кровоизлияния.
- Анемичный вид лица.
- Из-за того, что сердце работает с большей силой, наблюдается учащенный пульс.
По этим симптомам врач выписывает направление на проведение общего и биохимического анализов крови, миелограммы, общего анализа мочи, рентгена или компьютерной томографии костей.
Общий анализ крови проводится утром натощак, кровь берется из пальца или из вены. Если у человека миеломная болезнь, то:
- повышается СОЭ;
- снижается количество эритроцитов;
- снижаются тромбоциты;
- снижено количество лейкоцитов, ретикулоцитов, нейтрофилов;
- уровень моноцитов повышается;
- уровень гемоглобина снижается, в крови появляются плазматические клетки.
 Биохимический анализ крови направлен на определение поражения того или иного органа. Кровь берут из вены утром натощак. Если увеличился общий белок, снизился альбумин, повысился кальций, мочевая кислота, креатинин и мочевина, все это свидетельствует о наличии плазмоцитомы.
Биохимический анализ крови направлен на определение поражения того или иного органа. Кровь берут из вены утром натощак. Если увеличился общий белок, снизился альбумин, повысился кальций, мочевая кислота, креатинин и мочевина, все это свидетельствует о наличии плазмоцитомы.
Миелограмма (трепанобиопсия). Этот анализ направлен на изучение особенностей костного мозга. С помощью специальной иглы делается прокол в области грудной клетки и извлекается образец костного мозга. Клетка костного мозга изучается в дальнейшем под микроскопом.
Маркеры миеломной болезни. Если в крови обнаружены парапротеины, которых не наблюдается у здоровых людей, то заболевание имеется.
Общий анализ мочи. Анализ делается утром после принятия душа или обмывания половых органов. Признаки, свидетельствующие о наличии миеломы крови:
- повышение относительной плотности;
- наличие эритроцитов;
- нахождение в моче повышенной концентрации белка;
- в моче присутствуют цилиндры;
- наличие парапротеинов.
Рентген костей для выявления на них поврежденных участков. Компьютерная томография по методу спирали (СКТ) — объемный рентген, сделанный с разных сторон, что позволяет детально изучить поражение костей.
Наличие злокачественного новообразования - страшная патология, не щадящая пациентов любого возраста. К возрастным злокачественным заболеваниям относится миеломная болезнь, ежегодно диагностируемая у 3% пациентов. Эта плазмоклеточная опухоль поражает пожилых людей, чаще всего имеющих темный цвет кожи.
Что представляет собой миелома
Миеломная болезнь - злокачественное новообразование костного мозга, состоящее из атипичных плазматических клеток. Миелома считается опухолевой болезнью лимфатической системы низкой степени злокачественности. В настоящее время болезнь чаще классифицируется как плазмоцитома или множественная миелома.
В норме плазмоциты формируют иммуноглобулины, противостоящие попаданию и распространению инфекций в организм. При сбое этого процесса в костном мозге образуется миеломная клетка. При неблагоприятном течении мутирующая клетка активно размножается, образуя плазмобласты и плазмоциты, синтезирующие парапротеины - аномальные белки иммуноглобулина. Эти клетки уже не способны осуществлять иммунную защиту организма, но продолжают формироваться в тканях костного мозга.
Повышенное содержание парапротеинов сгущает кровь, повреждает жизненно важные органы.
Кроме этого миеломные клетки способствуют выделению цитокинов, выполняющих следующие функции:
- Провоцируют рост парапротеинов. Чем больше злокачественных клеток, тем быстрее развивается миелома, поражая другие органы.
- Убивают иммунитет. Организм не борется с атипичными клетками, вследствие этого он подвержен частому инфицированию бактериями.
- Миеломные клетки активируют размножение остеокластов - гигантских многоядерных клеток, разрушающих костную ткань, хрящи и образующих пустоты.
- Стимулируют образование фибробластов - клеток соединительной ткани, выделяющих фиброген и эластин, которые увеличивают вязкость крови.
- Благоприятствуют размножению печеночных клеток (гепатоцитов), нарушая выработку протромбина и фибриногена, приводя к плохой свертываемости крови.
- Развивают болезнь почек, нарушая метаболизм белков.
Миелома обладает низкой способностью размножения атипичных клеток, чаще поражающих костный мозг и кости, реже - лимфоузлы, лимфоидные ткани, почки, селезенку.
Как правило, миеломную болезнь характеризует медленное развитие. С момента образования атипичной клетки до появления явных признаков миеломы может пройти более 2-3-ех десятков лет. Если при ярко выраженной миеломной болезни не назначено грамотное лечение, она приобретает скоротечное течение, в течение 2-ух лет приводящее к смерти больного.
Классификация миеломы
Практическая медицина придерживается классификации миеломы, или болезни имени Рустицкого-Калера, в основу которой положен клинико-анатомический принцип, базирующийся на особенностях местоположения плазмоцитов в костном мозге и клеточного состава злокачественных новообразований.
По количеству пораженных костей и органов различаются типы миеломной болезни:
- Множественная миелома, представляющая собой формирование злокачественных очагов сразу в нескольких участках костей с костным мозгом, а также лимфатической системе, селезенке. Образованию миеломы подвержены позвоночные, реберные, лопаточные, черепные кости, а также подвздошные крылья, длинные кости конечностей.
- Солитарная (единичная) миелома диагностируется в одном месте - лимфоузле или костях, имеющих костный мозг.
В медицинской практике чаще встречается именно множественная миелома. Обе разновидности миеломы имеют одинаковую симптоматику и принципы лечения, однако определение конкретной формы миеломной болезни важно для постановки диагноза и прогнозирования дальнейшего течения злокачественной болезни.
По локализации плазмоцитов различаются:
- Диффузная миелома распознается по наличию атипичных клеток во всех участках костного мозга, характеризуется размножением плазмоцитов по всей его поверхности.
- Множественно-очаговая миелома диагностируется по наличию злокачественных очагов клонирования атипичных клеток с одновременным изменением объема костного мозга.
- Диффузно-очаговая миелома объединяет признаки множественной и диффузной форм. По составу клеток выделяют:
- плазмоцитарную (плазмоклеточную) миелому, отличающуюся преобладанием зрелых плазмоцитов, усиленно вырабатывающих парапротеины, тем самым способствуя медленному развитию миеломной болезни, плохо поддающейся терапии;
- плазмообластную миелому с превалированием клеток плазмоцитарного ростка — плазмобластов, активно делящихся, вырабатывая при этом небольшое число парапротеинов, быстро прогрессирющую, хорошо поддающуюся лечению;
- полиморфноклеточную и мелкоклеточную миеломы, для которых характерно обнаружение плазмоцитов в злокачественных очагах на ранних стадиях созревания, что относит их к наиболее тяжелым формам миеломы, поражающей кости.
Различают хроническую и острую формы миеломной болезни. При хроническом течении плазмоцитомы миеломные клетки клонируются медленно, злокачественное образование развивается только в тканях костей.
Больной миеломой не замечает изменений самочувствия и развития болезни.
Для острой формы болезни, сопровождающейся стремительным прогрессированием миеломы, характерны дополнительные патологические изменения атипичных клеток, провоцирующих клонирование новых плазмоцитов.
Почему развивается миелома
Несмотря на то что миелома впервые была описана в конце 40-ых годов прошлого столетия, этиология миеломной болезни продолжает исследоваться. Врачи не пришли к однозначному выводу по поводу того, какие признаки болезни провоцируют мутацию B-лимфоцита в атипичную клетку. Однако определены факторы, увеличивающие риск развития миеломы, или болезни Рустицкого-Калера. Среди них:
- Расовая принадлежность. Доказано, что носители темного пигмента страдают миеломой чаще представителей белой расы.
- Возраст старше 50 лет. Согласно статистическим данным миеломная болезнь диагностируется у пациентов, достигших 50-70-летнего возраста.
- Наследственность. 15%-20 % близких родственников имеют заболевания крови, в том числе миелому, что объясняется особенностями мутации гена, отвечающего за созревание B-лимфоцитов.
- Половая принадлежность. При снижении уровня полового гормона у мужчин часто развивается миелома, в то время как женщины болеют миеломой редко.
- Радиоактивное облучение и длительный контакт с токсическими веществами (нефтепродукты, бензолы, асбест, мышьяк) провоцируют образование атипичных клеток и развитие миеломной болезни.
Среди признаков, провоцирующих образование парапротеинов, выделяют также ожирение и наличие в организме хронических вирусных инфекций.
Как проявляет себя миелома
В первую очередь плазмоцитома поражает кости, иммунную систему и почки. Симптомы миеломной болезни обнаруживают себя исходя из степени поражения и стадии развития злокачественной опухоли.
Прежде чем множественная миелома начнет активно себя проявлять, наблюдается бессимптомное течение. Начальная фаза миеломной болезни без симптомов может продолжаться до 15 лет и сопровождаться хорошим самочувствием пациента. Он живет обычной жизнью, работает, не подозревая о серьезной болезни. Распознать миелому можно только по наличию белка в урине, повышенному значению СОЭ, наличию патологических иммуноглобулинов при электофорезе белков сыворотки крови.
Разрастаясь, злокачественная опухоль начинает заявлять о себе первыми симптомами миеломной болезни:
- астения;
- головокружение;
- болевые ощущения в костях и суставах;
- резкое снижение массы тела;
- частые инфекции органов дыхания.
При появлении выше указанных признаков миеломной болезни необходима консультация специалиста, который назначит дополнительное обследование, позволяющее определить точный диагноз.
Множественная миелома при значительном разрастании злокачественных очагов проявляется следующими синдромами:
- Повреждение костей. При миеломе поражаются именно кости, так как в них формируется злокачественный очаг. Повреждаются реберные, позвоночные, грудные, тазовые кости. Болезнь проявляет себя сильным болевым синдромом, опухолью тканей, переломами. В конечном итоге при миеломе кость разрушается в очаге болезни, позвонки уплощаются, что проявляется уменьшением роста, узлами на других костях. На этом фоне разрушается костная ткань - формируется остеопороз.
- Дисфункции кровеносной системы. С самого начала развивается анемия, сопровождающаяся побледнением кожных покровов, слабостью, затруднением дыхания. В конечном итоге возникает недостаток тромбоцитов и нейтрофилов, приводящий к геморрагическому синдрому и осложнению инфекциями. Классический симптом миеломы - увеличенные показатели СОЭ, характерные даже для начальной стадии миеломной болезни.
- Патология белков - одна из главных характеристик миеломы, поскольку в этот период производится аномальное количество парапротеинов. Проявляется наличием белка в моче и внутренних органах. Об этом свидетельствуют головные боли, онемение ног и рук, падение зрения, образование трофических изъязвлений, частые кровотечения.
- Болезнь почек проявляется в 80% случаях, что связано с образованием в них атипичных клеток, отложением кальцинатов. В результате миелома провоцирует развитие хронической почечной недостаточности, сопровождающейся интоксикацией, позывами к рвоте, отказом от еды. Возможна уремическая кома.
Помимо указанных выше синдромов миеломная болезнь сопровождается поражением нервной системы.
На фоне разрушения костей, осложненного вымыванием кальция из них, развивается гиперкальциемия, усугубляющая течение миеломы.
Образование злокачественных миеломных очагов провоцирует частые инфекции, пиелонефриты, бронхиты и воспаление легких.
Когда миеломная болезнь достигает необратимой стадии, все вышеуказанные симптомы стремительно нарастают. В некоторых случаях на фоне миеломы развивается .
Как диагностировать миелому
При обнаружении признаков миеломной болезни нужно срочно обратиться к врачу для выявления полной картины заболевания и постановки конкретного диагноза. Причиной посещения врача являются в первую очередь высокие показатели СОЭ в анализе крови.
При диагностике миеломы проводится ряд лабораторных исследований, позволяющих установить диагноз на начальной стадии. В начале врач собирает сведения о пациенте, выясняя давность появления патологических признаков миеломной болезни.
После проведения физикального осмотра он назначает дополнительное обследование, по результатам которого определяет точный диагноз и подбирает тактику лечения.
Диагностическое обследование для подтверждения миеломы включает в себя следующие процедуры:
- Общий анализ крови, определяющий наличие разного рода болезней. О миеломе говорят следующие показатели:
- высокая скорость оседания эритроцитов (СОЭ);
- низкое число эритроцитов, ретикулоцитов, тромбоцитов и нейтрофилов;
- повышенное содержание моноцитов;
- наличие плазматических клеток;
- низкий гемоглобин.
- Общий анализ мочи. О наличии миеломы говорит повышение плотности урины, белка, присутствие эритроцитов, цилиндров. Это значит, что почки поражены парапротеинами и нарушен белковый метаболизм
- Биохимия крови. Наличие миеломы определяют следующие факторы:
- превышение общего белка;
- снижение альбумина;
- повышение кальция, креатинина и мочевины.
Данные показатели говорят о наличии атипичных клеток и злокачественном образовании в почках.
- Трепанобиопсия (миелограмма).
- Иммуноэлектрофорез.
- Рентгенография костей выявит пораженные миеломой участки: признаки остеопороза и образование отверстий в костях, укорочение и сдавливание позвонков.
- Спиральная компьютерная томография.
Только после получения результатов диагностик каждому пациенту подбирается индивидуальное лечение миеломы.
Методики лечения плазмоцитомы
Главная задача медицинских работников - продлить жизнь больного миеломой, так как миеломное заболевание не поддается излечению. Лечение миеломной болезни направлено на прекращение роста и образования миеломных клеток, добиваясь ремиссии.
Лечение множественной миеломы осуществляется на основе цитостатической и симптоматической терапии. Рассмотрим каждую методику лечения миеломы подробнее.
Цитостатический метод лечения болезни
Позволяет остановить прогрессирование миеломной опухоли путем лечения с помощью химиотерапии и лучевой терапии. Последняя назначается при неэффективности химиотерапевтических методик.
Химиотерапия признана самым действенным способом лечения миеломной болезни. При химиотерапевтическом лечении может использоваться один препарат - монохимиотерапия, или несколько - полихимиотерапия. Подробнее рассмотрим, что это такое при миеломной болезни.
В монохимиотерапии используют следующие лекарственные средства: мелфалан, циклофосфамид, леналидомид в сочетании с дексаметозоном. Врач выбирает способ приема - внутримышечные/внутривенные инъекции или таблетки, а также продумывает схему лечения индивидуально для каждого пациента, больного миеломой.
Полихимиотерапия предполагает использование разных схем лечения миеломы:
- МР схема подразумевает прием мелфалана и преднизолона в виде таблеток.
- Схема М2 включает внутривенные инъекции 3 медикаментов - винкристина, циклофосфамида и BCNU. Параллельно в течение недели вводится мелфалан и принимаются таблетки преднизолона.
- Схема VAD подразумевает три сеанса. Первый заключается в лечении препаратами винкристин и доксирубицин. Показаны внутривенные уколы в течение 4 дней. Одновременно с ними необходимо пить таблетки Дексаметазона. Второй и третий подходы (9-12 и 17-20 сутки) сводятся к употреблению таблеток Дексаметазона.
- Схема VBMCP показана для лечения пациентов моложе 50 лет. В 1-ый день внутривенно делают кармустин, винкристин, циклофосфамид. В течение недели пьют мелфалан и преднизолон. Спустя 6 недель снова вводят кармустин.
Химиотерапевтические препараты для лечения миеломы может назначить только опытный врач. Прием медикаментов больным миеломой проводится под строгим контролем специалистов.
Две последние схемы лечения миеломы считаются самыми эффективными.
При достижении ремиссии множественной миеломы для лечения с целью поддержания организма назначают интерферон альфа 3 длительно. Кроме этого пациенту с диагнозом «миелома» требуется периодическое вливание эритроцитов, лейкоцитов и тромбоцитов.
Полная ремиссия миеломной болезни после лечения химиотерапевтическими средствами достигается у 40% больных, частичная - у половины пациентов.
Так как миелома - системное заболевание, поражающее огромное количество тканей и клеток, возможны частые рецидивы даже после полной ремиссии.
Лучевую терапию при миеломной болезни используют для борьбы с крупноочаговым повреждением костей, нестерпимыми болями, солитарной миеломой.
Симптоматическое лечение миеломы
Данная методика лечения миеломной болезни включает хирургические операции с целью удаления одиночного пораженного органа (кости), прием обезболивающих лекарств, а также препаратов, призванных корректировать уровень кальция, нормализовать свертываемость крови и стабилизировать работу почек.
Для снятия болевого синдрома у больных миеломой применяют нестероидные противовоспалительные средства и спазмолитики: седальгин, индометацин, ибупрофен. При усилении болей и неэффективности спазмолитиков при миеломном заболевании назначают кодеин, трамадол, просидол. Возможно сочетание препаратов первой и второй группы.
При тяжелом течении миеломы используют наркотические средства: морфин, омнопон, бупренорфин.
Для стабилизации уровня кальция назначают лекарства с содержанием ибандроната натрия, кальцитонина, преднизолона, витамина Д и метандростенолола.
Почечная недостаточность при миеломе лечится хофитолом, ретаболилом, празозином и фуросемидом. По индивидуальным показаниям прибегают к гемодиализу или плазмоферезу.
Самолечение миеломы не допускается. Все медикаментозные препараты для лечения миеломной болезни выписываются только лечащим врачом индивидуально для каждого пациента.
Обязательно при миеломе соблюдение питьевого режима. Рекомендуется выпивать до 3 литров в день, а также придерживаться низкобелковой диеты (не более 60 г. в день), ограничив потребление мясных, рыбных блюд, яиц и бобовых культур.
К сожалению, о выздоровлении при миеломной болезни говорить не приходится. При диагностировании единичных злокачественных опухолей в редких случаях прибегают в пересадке костного мозга и трансплантации стволовых клеток. Однако они не зарекомендовали себя как высокоэффективные методики лечения миеломы.
Контроль миеломной болезни осуществляется путем подбора индивидуальной схемы лечения, что помогает увеличить жизнь пациенту в среднем на 2,5–4 года. Это возможно при раннем выявлении миеломной болезни и отсутствии сопутствующих заболеваний.
Постоянно следите за состоянием здоровья, ежегодно проходя полное обследование организма, чтобы не допустить развития серьезных болезней, несущих угрозу жизни.
Миеломная болезнь: что это такое? Миеломная болезнь - злокачественная лимфопролиферативная патология (лимфома), поражающая В-лимфоциты - клетки иммунной системы, отвечающие за гуморальную фазу иммунитета. Первое описание симптомов болезни было сделано еще в 1844 году: множественные переломы и деформации скелета.
Во второй половине XX века был предложен метод иммуноэлектрофореза, который выявил опухолевую природу иммуноглобулинов; доказана В-лимфоцитарная природа плазматических клеток: это позволило ответить на вопрос про природу миеломной болезни что это такое, с точки зрения этиологии.
Мишенью онкологической трансформации являются лимфоциты, созревшие до стадии бластных клеток, продуцирующих неполноценный иммуноглобулин. Этиология миеломной болезни: причины возникновения, степень влияния повреждающих факторов на трансформацию клеток изучена недостаточно. Среди основных причин называются:
- Действие ионизирующей радиации. Обнаружена высокая частота патологии среди японцев, переживших атомную бомбардировку.
- Химические мутагены: асбест, производные бензола, инсектициды.
- Хронические воспаления, требующие длительного иммунного ответа.
- Генетическая предрасположенность. Обнаружена большая вероятность развития миеломной болезни среди близких родственников и однояйцовых близнецов. Однако онкогены, вовлеченные в этот процесс, не идентифицированы.
Среди гематологических опухолей крови миеломная болезнь встречается в 10–15% случаев, поражая преимущественно пациентов старше 40 лет. Если у пожилого человека обнаружена «немотивированная» анемия, гиперпротеинемия, высокий показатель СОЭ; больной жалуется на упорную радикулярную боль, возможно, у пациента развилась миеломная болезнь: симптомы на начальной стадии заболевания носят неспецифический характер.
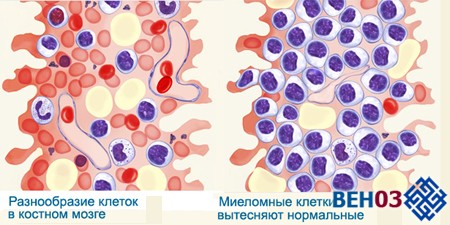
Проявление миеломной болезни на клеточном уровне
По мере роста опухоли кость разрушается, метастазы затрагивают мягкие ткани внутренних органов, симптомокомплекс дополняется лихорадкой, истощением, потливостью. Развивается почечная недостаточность. Неспецифическая симптоматика создает сложности при диагностике заболевания. Какая для выявления миеломной болезни диагностика рекомендуется?
Признаки миеломной болезни
Диагноз миеломной болезни ставится на основании исследования количества плазматических клеток в костном мозге, концентрации белка и типов белковых молекул в сыворотке крови и моче, а также связанных с этой патологией нарушений.
Поражения скелета
Боли в костях, усиливающиеся при движении - ведущий признак, которым обнаруживает себя миеломная болезнь: симптомы оссалгии наблюдаются у 70–90% пациентов. Кости деформируются с образованием припухлостей разных размеров на черепе, ребрах грудине, позвонках. Легко возникают спонтанные переломы; перелом может вызвать даже небольшое надавливание на кость.

Миелома костного мозга
Характерным симптомом является уплощение тела, снижение роста из-за компрессионных переломов позвонков. Боли сопровождаются слабостью мышц, потерей чувствительности, нарушением работы органов таза, парезами и параплегиями ног. Данные цитологического и гистологического исследования показывают картину миеломной пролиферации клеток, а лабораторные анализы обнаруживают тромбоцитопению, гранулоцитопению, анемию.
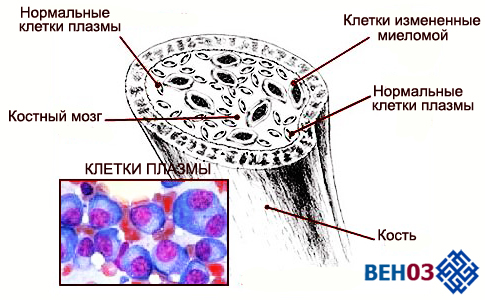
Проявление миеломной болезни костного мозга
Рентгенологический анализ позволяет выявить деструктивно-остеопоротичекий процесс с характерными признаками: «симптом пробойника», «рыбьи позвонки». Особенно информативны для диагностики миеломной болезни рентгеновские снимки черепа, ребер, таза, позвоночника.
Методы , микрорадиографического исследования эффективны для определения степени истончения костей; обнаруженные нарушения подтверждаются данными биопсии.
Висцеральные поражения
Патологическое увеличение селезенки и печени обнаруживается у 5-13% больных. Цитологическое исследование пунктатов выявляет связь спленгомегалии и гепатомегалии с размножением миеломных клеток.
Синдром белковой патологии
Гиперпродукцию патологических иммуноглобулинов и их частей (белка Бенс-Джонса) можно зафиксировать по следующим проявлениям:
Гиперпротеинемия. Лабораторный анализ показывает увеличение белка в крови до 100 мг/л. Больной испытывает жажду; кожные покровы и слизистые оболочки сухие; эритроциты приобретают свойство спонтанной агглютинации.
Увеличение иммуноглобулина. Обычно увеличивается содержание одного вида иммуноглобулина, тогда как концентрация других снижена. Количественно определить вид глобулинов при диагностике миеломной болезни позволяет иммуноферментный анализ (ИФА). Тепловой тест применяется для диагностики заболевания с середины XX века.

Иммуноферментный анализ выявляет миеломную болезнь
Метод заключается в подогревании мочи до 60˚C: при этой температуре проба мутнеет из-за содержания легких цепей иммуноглобулинов (белок Бенс-Джонса); при дальнейшем нагревании помутнение исчезает. Тепловой тест не обладает большой чувствительностью, показывая положительный результат при высокой концентрации белка, поэтому в настоящее время чаще используется электрофорез белков.
Увеличение СОЭ. Резкое увеличение СОЭ (до 90 мм/ч) является классическим лабораторным признаком миеломной болезни, позволяющим заподозрить эту патологию до появления основных симптомов.
Миеломная нефропатия и гиперкальциемия
Почечная недостаточность - основная причина смерти при миеломной болезни. Поражение почек возникает вследствие повышения в крови содержания протеинов с развитием некроза и гидроза почечных канальцев. Классические признаки почечной недостаточности (например, отеки, гипертония) при этом отсутствуют, что затрудняет диагностику.
Клиническая картина:
- слабость, анорексия;
- головные боли;
- тошнота.
Cоответствует хронической форме почечной недостаточности с симптомами общей интоксикации, итогом которой может стать уремическая кома. Поражение почек можно зафиксировать лабораторными методами по протеинурии, олигурии, азотемии, уремии.
Дисфункция почек часто приводит к гиперкальциемии с симптомами потери аппетита, тошнотой, рвотой, сонливостью, гипотонии; мышечной слабостью, судорогами, спутанностью сознания. Нарушается проводимость , выражающаяся в .
Амилоидоз и синдром NAMIDD
Белковые отложения в тканях при миеломной болезни имеют специфику: поражаются ткани и органы, богатые коллагеном. Амилоидоз определяется гистологическими методами во внешней оболочке сосудов, мышечных органах (сердце, язык), дерме, сухожилиях и суставах.

Амилоидоз селезенки под микроскопом
Амилоидоз печени и селезенки вызывает значительное увеличение этих органов. В тканях могут возникать аморфные отложения молекул иммуноглобулина и их цепей, что вызывает нефротический симптом и увеличение печени, снижает сократительную способность мышц (в том числе миокарда); возникают диарея и ощущение нехватки воздуха, симптомы эндобронхита и другие проявления синдрома NAMIDD (патологии неамилоидной природы).
Иммунодефицит
Методы иммуноэлектрофореза, ИФА позволяют зафиксировать как снижение уровня нормального иммуноглобулина, так и появление патологических антител. Микробиологический анализ выявляет вид возбудителя.
Клиническая картина вторичного иммунодефицита выражается в бактериальных инфекциях мочеполовой системы, грибковых инфекциях, склонности к респираторным заболеваниям и частым развитием смертельно опасных осложнений (пневмонии, острой почечной недостаточности). Поражение кожи и слизистых открывает путь эндогенным инфекциям.
Гиперварискозный и геморрагический синдромы
Повышенная вязкость крови выражается в неврологической симптоматике, кожных покровов, парестезии, синдроме Рейно. Геморрагический синдром развивается из-за ингибирования гемостаза: патологический иммуноглобулин подавляет факторы , снижает способность к коагуляции. Клинически это отражается в подкожных (в виде множества мелких точек, гематом) и внутриполостных кровоизлияниях.
Анемия
Лабораторный анализ крови выявляет анемический синдром, который обусловлен угнетением образования эритроцитов в красном костном мозге из-за размножения миеломных клеток; токсическим действием метаболитов обмена азота при нефропатии. Клинические проявления анемии:
- бледность кожи и слизистых;
- одышка;
Сенсорная нейропатия
При миеломной болезни требуется исследование болевой и тактильной чувствительности. Помимо снижения чувствительности могут наблюдаться онемение, мышечная слабость, парестезии.

Рентгенография для диагностики миеломной болезни
Ряд заболеваний проявляет себя так же, как миеломная болезнь: симптомы макроглобулинемии Вальденстрема, синильного остеопороза, реактивных плазмацитозов, метастазов при раке простаты, легкого, молочной железы частично совпадают с признаками множественной миеломы.
Видео: множественная миелома
Методы диагностики
Для дифференциальной диагностики миеломной болезни приходятся применять комплекс методов диагностики:
- Рентгенография;
- Анализ общего белка и кальция в сыворотке крови, исследование формулы крови, определение количества тромбоцитов, С-реактивного белка;
- Выявление количества парапротеина, а также типа моноклоновых антител в моче и сыворотке крови. Применяют методы электрофореза и денситометрии, радиальную иммунодиффузию и иммунофиксацию;
- Определение уровня иммуноглобулинов в крови;
- Морфологическое исследование костного мозга и остеолитического очага, иммунофенотипирование опухолевых клеток, цитогенетические исследования;
- Компьютерная и магнитно-резонансная томография.
Наиболее часто миеломную болезнь «путают» с метастатическим поражением костного мозга. Уточнить диагноз в этом случае помогает биопсия костной ткани. Возможно ли при миеломной болезни лечение народными средствами?
Народные средства могут применяться для симптоматического лечения, но они не должны заменять основную терапию (химиотерапию, цитостатические препараты, лучевую терапию, плазмаферез). Помощь организму при миеломной болезни оказывают:
- Диета, обогащенная кальцием и витамином D (при симптомах гиперкальциемии и поражении скелета). Большое количество кальция содержится в молочных продуктах. Для профилактики гиперкальциемии проводят гипергидратацию с потреблением от трех литров жидкости в сутки;
- Диета, снижающая проявления . Рекомендуются богатые железом мясо, печень;
- Снижение потребления соли (при симптомах почечной недостаточности);
- Фитотерапия, укрепляющая иммунитет и улучшающая функционирование почек, ослабляющая симптомы. Рекомендуется водочная настойка корня сабельника болотного; разжижающий кровь донник лекарственный (1 столовая ложка на стакан кипятка). Вероника лекарственная (1 чайная ложка на стакан кипятка) улучшает функцию почек. Функционированию иммунной системы помогут растения, богатые селеном: боярышник, валериана, душица, земляника, кипрей.
Применение любого народного средства должно быть согласовано с врачом-онкологом.
Миеломная болезнь считается онкологическим поражением кровеносной системы, при котором происходит злокачественное перерождение тканей костного мозга. На сегодняшний день заболевание невозможно вылечить, все лечебные мероприятия направлены исключительно на максимально возможное продление жизни онкобольного человека.
Что такое миелома крови и в чем опасность данного заболевания?
Данная патология со стороны крови проявляется увеличением концентрации атипичных плазматических клеток, которые препятствуют лейкоцитам и лимфоцитам бороться с инфекционными факторами.
При этом первичный очаг онкологии в костном мозге стимулирует выработку специфического протеина, который через большой круг кровообращения распространяется по всему организму.
Множественные миеломы крови
Миеломная патология протекает в двух основных вариантах:
- Солитарная или одиночная опухоль. Такая форма онкологии является очень редкостной.
- Множественная миелома. Подавляющее число клинических случаев протекает именно в таком формате, когда в костном мозге формируются одновременно несколько очагов мутации.
Причины и факторы риска
Этиология заболевания считается неизвестной. Специалисты выделяют следующие факторы риска, которые могут спровоцировать развитие миеломы крови:
- Возраст пациента: наиболее восприимчивой категорией населения являются люди старше 65 лет.
- Половая принадлежность: большинство миеломных патологий диагностируются у мужчин.
- Расовый признак: афроамериканцы чаще болеют данным недугом.
- Генетическая предрасположенность.
- Наличие в анамнезе таких заболеваний как моноклональная гаммапатия и одиночная плазмоцитомная опухоль.
Симптомы и ранние признаки
Начальный период онкологии протекает бессимптомно, не вызывая в онкобольного никаких субъективных ощущений. По мере прогрессирования, болезнь может проявляться следующим образом:
- периодические приступы боли в костных тканях;
- анемия, которая проявляется быстрой утомляемостью и хроническим недомоганием;
- стремительное снижение массы тела;
- нарушение деятельности высшей нервной системы, постоянная жажда. Эти симптомы зачастую указывают на превышение допустимых показателей содержания кальция;
- хронические патологии почек;
- регулярные инфекционные процессы.
Как осуществляется диагностика?
В большинстве случаев диагностика миеломного поражения происходит по результатам биохимического анализа крови, который назначался совершенно по другой причине. Онкологическую настороженность у врача могут вызвать следующие изменения параметров кровеносной системы:
- Гиперкальцемия на фоне анемии.
- Повышенная концентрация креатенина, что является признаком хронической почечной недостаточности.
- Увеличение содержания белка в крови и моче. При этом наблюдается дефицит альбумина.
Кроме лабораторного анализа, онкодиагностика миеломного поражения включает рентгенологическое исследование. Наличие злокачественного очага костной ткани можно определить даже на традиционном рентгеновском снимке.
Лечение больных
Адекватная и полноценная противораковая терапия при диагнозе “” способна существенно облегчить страдания онкобольного и тем самым продлить его жизнь. С этой целью пациенту могут быть предложены следующие варианты лечения:
Индукционная терапия :
Данная методика основывается на высокочастотном воздействии на головной мозг для коррекции самосознания. В некоторых случаях такое лечение способно ненадолго улучшить состояние онкобольного.
Трансплантация стволовых клеток :
Хирургическое вмешательство очень часто существенно продолжает длительность жизни пациента.
Химиотерапия :
Выживаемость
В медицинской практике показатель выживаемости пациентов с диагнозом “миелома крови” оценивается по количеству онкобольных, которые прожили пять лет после установления окончательного диагноза. Пациенты с множественными миеломными очагам в костных тканях имеют негативный прогноз. Это отображается в 1-5% коэффициенте 5- тилетней длительности жизни.
Сколько живут такие пациенты?
Согласно международной статистике, средняя продолжительность жизни больных с миэломным поражением не превышает 2-3 лет. Своевременное проведение комплексной противораковой терапии может продлить длительность жизни онкобольного на 2 – 4 года.
Ведущие специалисты рекомендуют пациентам с окончательным диагнозом «» регулярно проходить онкологический осмотр и сдавать анализы для контроля биохимического состава крови. Таким образом, врач способен своевременно обнаружить обострение недуга и назначить симптоматическое лечение. В большинстве случаев, такие больные требуют осуществления противоболевого и дезинтоксикационного лечения.
Миеломная болезнь (миелома, плазмоцитома) – онкологическое заболевание, при котором поражается костный мозг человека. Опухоль образуется из плазматических клеток, трансформировавшихся в миеломные. При поражении костного мозга все клетки могут трансформироваться. Перерожденные клетки не попадают из костей в кровь, но выделяют специфические белки, которые накапливаются в тканях организма и нарушают его работу. В настоящее время точно не установлено, отчего может развиваться миелома. Признаки патологии: болезненность и переломы костей, нарушение свертываемости крови. На начальных этапах миеломной болезни симптомы могут отсутствовать. Заболевание могут выявить случайно при проведении рентгенологического исследования или лабораторного анализа мочи.
Лечение и прогноз миеломы зависят от стадии, на которой болезнь обнаружена. Для лечения заболевания применяют народные средства. Проводят общеукрепляющую терапию на основе целебных растений, а также лечение снадобьями на основе ядовитых растений, которые сдерживают деление раковых клеток. Такая терапия оказывает комплексное положительное действие на организм и не вызывает тяжелых побочных эффектов.
Что такое миеломная болезнь?
 Миелома – это одна из разновидностей . Это злокачественное новообразование, которое развивается в костном мозге человека. Опухоль локализуется в большинстве случаев в плоских костях.
Миелома – это одна из разновидностей . Это злокачественное новообразование, которое развивается в костном мозге человека. Опухоль локализуется в большинстве случаев в плоских костях.
При этом заболевании происходит перерождение плазмоцитов в миеломные клетки. По мере развития опухоли все плазмоциты могут переродиться.
Плазмоциты – это клетки-лейкоциты, основная функция которых заключается в синтезе иммуноглобулинов – белков иммунитета человека. Плазмоциты формируются из В-лимфоцитов и локализуются в красном костном мозге, лимфатических узлах, лимфоидной ткани кишечника. В костном мозге на долю этих клеток приходится 5% от всего числа клеток. Если их число превышает 10%, это состояние уже считается патологией.
Если в процессе созревания плазмоцита произошел сбой, из него может сформироваться миеломная клетка. Она продолжает делиться, что приводит к образованию опухоли. Миелома может иметь единичный или множественный характер.
При этом типе рака крови переродившиеся клетки не покидают костей, и их нельзя обнаружить в крови. Однако они продуцируют белок парапротеин – патологически модифицированный иммуноглобулин, который не способен выполнять свои функции. Этот белок может откладываться в разных тканях организма человека в виде амилоида, что нарушает нормальное функционирование органов. Такие отложения отмечают в тканях почек, сердца, суставов. Белок этот можно выявить при лабораторном исследовании крови.
Помимо парапротеина, миеломные клетки синтезируют особый белок цитокин, который выполняет ряд функций:
- повышает скорость деления клеток опухоли;
- снижает иммунитет;
- вызывает активацию остеокластов – специальных клеток костей, которые разрушают костную и хрящевую ткань;
- стимулирует деление гепатоцитов, что приводит к нарушению синтеза протромбина, ответственного за свертываемость крови;
- усиливает рост фибробластов, синтезирующих фибрин и эластин, повышающие вязкость крови;
- влияет на белковый обмен, что ведет к поражению тканей почек.
В норме остеоциты служат для уничтожения старых клеток костей и обновления костной ткани. Однако при миеломе этот процесс приобретает патологический характер, и в костях формируются множественные полости, нарушается их прочность.

Почему возникает миеломная болезнь?
В настоящее время точно неизвестно, что провоцирует начало патологического процесса. Считается, что важную роль в развитии заболевания играет генетическая предрасположенность к онкологическим заболеваниям крови. У 15% заболевших людей в семейной истории встречались случаи лейкоза. Возникают такие болезни вследствие мутации гена, ответственного за процесс созревания клетки-плазмоцита.
Болезнь чаще развивается у мужчин в возрасте после 50 лет. Женщины болеют миеломой намного реже. Лишь 1% заболевших младше 40 лет. Люди старше 50 более уязвимы, поскольку у них снижается иммунитет. В нормальном состоянии собственные защитные силы организма уничтожают переродившиеся клетки.
Миелома чаще возникает у людей с нарушением обмена веществ, в частности, с ожирением. Такое состояние также приводит к снижению иммунитета.
Считается, что провоцировать начало онкологического процесса может радиоактивное облучение. Миеломная болезнь встречалась у ликвидаторов аварии на ЧАЭС, а также у людей после лучевой терапии для лечения других форм рака. Мутагенным действием обладают также некоторые химические вещества. Длительная интоксикация организма может вызвать мутации в клетках и спровоцировать начало раковой болезни.
Симптомы заболевания
Болезнь развивается очень медленно. Первые характерные для миеломы симптомы появляются спустя длительное время (до 20–30 лет) после образования и начала деление миеломных клеток. Однако без должной терапии миелома приводит к смерти больного.
При развитии заболевания происходит поражение костной ткани и почек и угнетение иммунитета. Развитие характерных признаков миеломной болезни обусловлено синтезом парапротеинов. Однако в 10% случаев клетки опухоли не вырабатывают этот белок, и заболевание может протекать бессимптомно.
 На начальных этапах миеломы симптомы болезни отсутствуют, поскольку раковых клеток еще мало, и они не способны нанести серьезный вред организму. Однако по мере роста опухоли нарастают и признаки заболевания.
На начальных этапах миеломы симптомы болезни отсутствуют, поскольку раковых клеток еще мало, и они не способны нанести серьезный вред организму. Однако по мере роста опухоли нарастают и признаки заболевания.
Симптомы миеломы:
- Болезненность костей.
Цитокины, продуцируемые миеломными клетками, активируют отстеокласты. Эти клетки разрушают костную ткань, что и вызывает ноющие болевые ощущения. Боль значительно усиливается, если поражается надкостница. - Склонность к переломам.
Вследствие усиления функции остеокластов кости становятся хрупкими и легко ломаются, даже если нагрузка на них была незначительной. У больного возникают переломы ребер, позвонков и костей таза, конечностей. - Болезненность суставов, мышц, сердца.
Перерожденные клетки синтезируют белки парапротеины, которые накапливаются в тканях организма, нарушая их функционирование и вызывая боль. - Нарушение иммунитета.
Увеличение количества перерожденных клеток приводит к нарушению работы костного мозга и снижению числа нормальных плазматических клеток. Вследствие этого снижается продукция нормальных иммуноглобулинов. Проявляется это состояние в склонности к развитию длительных инфекционных болезней. Человек часто болеет и с трудом излечивается. - Нарушение кальциевого обмена.
Разрушение костной ткани ведет к повышению концентрации кальция в крови, и наступает состояние гиперкальциемии. Симптомы этого состояния: запоры и тошнота, боль в животе, эмоциональные расстройства, заторможенность, общая слабость, увеличение количества мочи. - Нарушение работы почек.
При гиперкальциемии соли кальция откладываются в почечной ткани. Также в почечных канальцах откладываются парапротеины. Это нарушает нормальную работу органа, приводит к деградации ткани и фиброзу. Также возникает нарушение оттока мочи. Нарушение почечной функции в этом случае не проявляется отеками и повышением артериального давления. - Анемия.
Поражение костного мозга приводит к нарушению синтеза других кровяных клеток, в частности, эритроцитов. Это приводит к уменьшению концентрации гемоглобина в крови и кислородному голоданию. Страдает от этого состояния в первую очередь головной мозг. Такое состояние проявляется быстрой утомляемостью, сонливостью, головными болями и головокружением. У больного может возникать одышка и тахикардия. Кожные покровы бледные. - .
Повышение синтеза фибрина и эластина повышает вязкость крови. В этих условиях легко происходит склеивание эритроцитов и образование тромбов. В то же время снижение выработки тромбоцитов в костном мозге приводит к снижению свертываемости крови, длительным кровотечениям. У больного могут спонтанно возникать носовые и десенные кровотечения, легко образуются кровоподтеки на коже.
Диагностика болезни
Диагностика может быть затруднительной, поскольку вначале патологического процесса характерные для миеломной болезни симптомы отсутствуют. Определить миелому на ранних этапах можно лишь случайно входе рентгенологического исследования.
В большинстве случаев болезнь диагностируют, когда вследствие хрупкости костей у человека возникают переломы. Рентгенологическое исследование костной ткани показывает характерную для миеломы картину.
Для точной диагностики проводят следующие процедуры:

Лечение миеломной болезни
 Существует народное лечение миеломы. Народные методы делятся на два класса:
Существует народное лечение миеломы. Народные методы делятся на два класса:
- Прием лекарственных средств, которые замедляют деление опухолевых клеток.
Терапия основана на приеме снадобий на основе ядовитых растений, содержащих алкалоиды, и является аналогом химиотерапии. Необходимо быть аккуратным в приготовлении и приеме таких средств, поскольку увеличение дозировки может вызвать тяжелое отравление и даже смерть больного. - Приема средств, которые улучшают состояние здоровья человека.
Терапия лекарственными травами нацелена на уменьшение симптомов заболевания и укрепление иммунитета. Такое лечение не поможет победить болезнь, но улучшит качество и продолжительность жизни больного.
Рекомендуется применять средства первого и второго типа комплексно. Пить лекарственные снадобья на основе ядовитых растений необходимо курсами, а по окончании курса нужно сделать перерыв. Прием общеукрепляющих средств длится от двух недель до месяца. После этого нужно сменить средство, иначе выработается привыкание, и целебный эффект пропадет.
Терапия ядовитыми растениями:

Общеукрепляющие противораковые средства:

Важно в терапии и питание. Поскольку у больного нарушен белковый обмен и работа почек, рекомендуется сократить употребление белка. Суточное количество белка не должно превышать 60 г. Сократить следует не только употребление мяса, но и бобовых растений и орехов, молочных продуктов и яиц.
Питание больного должно быть разнообразным и богатым витаминами, минералами, ненасыщенными жирными кислотами. Пища должна быть преимущественно вегетарианской. Вместо животных жиров рекомендуется употреблять растительное масло.
Прогноз и профилактика
Болезнь развивается медленно, но является достаточно тяжелой. Полное излечение наступает исключительно редко. Также прогноз зависит от стадии, на которой выявлена миелома. При диагностике на ранних стадиях удается добиться устойчивой ремиссии. Длительность такой ремиссии составляет в среднем 2–4 года, в некоторых случаях – до 10 лет. 2-х летняя выживаемость при должном лечении характерна для 90% больных, дальше этот показатель снижается. Без терапии продолжительность жизни больного не превышает 2-х лет.
 Смерть при миеломе наступает вследствие геморрагического или ишемического инсульта, инфаркта миокарда, почечной недостаточности или инфекционного поражения организма.
Смерть при миеломе наступает вследствие геморрагического или ишемического инсульта, инфаркта миокарда, почечной недостаточности или инфекционного поражения организма.






