Αυξημένη δοκιμή θυμόλης: αιτίες, ερμηνεία του αποτελέσματος, θεραπεία. Τεστ θυμόλης - τι είναι; Δοκιμή θυμόλης: νόρμα και διαγνωστική αξία Δοκιμή Sublimate
Η χρήση ιζηματογενών δειγμάτων για διαγνωστικούς σκοπούς βασίζεται σε μια αλλαγή στην κολλοειδή αντίσταση των πρωτεϊνών του πλάσματος σε ορισμένες ασθένειες, η οποία οφείλεται σε αλλαγή της αναλογίας λευκωματίνης/σφαιρίνης ή μόνο σε μετατόπιση του επιπέδου των γ-σφαιρινών. Κανονικά, οι πρωτεΐνες του πλάσματος του αίματος έχουν τη μορφή κολλοειδών, το οποίο παρέχεται από το φορτίο στην επιφάνεια του σωματιδίου πρωτεΐνης και του ενυδατωμένου κελύφους του. Είναι γνωστό ότι η παραβίαση της κολλοειδούς σταθερότητας του ορού υπό τη δράση οποιουδήποτε αντιδραστηρίου συνοδεύεται πρώτα από πήξη (κόλληση) και μετά από κροκίδωση (καθίζηση). Μια τέτοια παραβίαση μπορεί να προκληθεί από:
- μείωση του φορτίου - η χρήση ηλεκτρολυτών, για παράδειγμα, CaCl 2, CdSO 4.
- μείωση της περιεκτικότητας σε νερό ενυδάτωσης σε κολλοειδή - με τη βοήθεια οργανικών διαλυτών, συμπυκνωμένων διαλυμάτων ηλεκτρολυτών, αλκοόλης.
- αύξηση του μεγέθους των σωματιδίων - μετουσίωση με οργανικά οξέα, άλατα βαρέων μετάλλων (άλατα υδραργύρου), όταν θερμαίνονται.
Όταν ορισμένες οργανικές ουσίες (θυμόλη) προστίθενται στον ορό, εμφανίζεται επίσης καθίζηση πρωτεϊνών, που οδηγεί σε θολότητα ή σχηματισμό νιφάδων.
Οπως και ενοποιημένοςεγκεκριμένες μέθοδοι δοκιμή θυμόλης, δοκιμή εξάχνωσης, δοκιμή Veltman.
Τεστ θυμόλης
Αρχή
Οι γ-σφαιρίνες και οι λιποπρωτεΐνες ορού καταβυθίζονται σε ρΗ 7,55 με αντιδραστήριο θυμόλης. Ανάλογα με την ποσότητα και την αμοιβαία αναλογία μεμονωμένων πρωτεϊνικών κλασμάτων, εμφανίζεται θολότητα, η ένταση της οποίας μετράται θολωσιμετρικά.
Κανονικές τιμές
| Ορρός | 0-4 μονάδες S-H |
Κλινική και διαγνωστική αξία
Όπως όλες οι δοκιμές πήξης, η δοκιμή θυμόλης είναι μια μη ειδική αντίδραση. Ταυτόχρονα, είναι πολύ πιο ειδικό για τη λειτουργική μελέτη του ήπατος από άλλες κολλοειδείς εξετάσεις και χρησιμοποιείται για τη διαφορική διάγνωση ηπατικών παθήσεων. Με βλάβη στο ηπατικό παρέγχυμα (λοιμώδης και τοξική ηπατίτιδα), ήδη στο προϊκτερικό στάδιο ή σε ανικτερική μορφή, στο 90-100% των περιπτώσεων, η δοκιμασία θυμόλης είναι υψηλότερη από τις φυσιολογικές τιμές. Σε υγιή άτομα, με άλλες ηπατικές παθήσεις (αποφρακτικό ίκτερο) ή δυσλειτουργία άλλων οργάνων, η δοκιμασία θυμόλης είναι φυσιολογική.
Δοκιμή Veltman
Αρχή
Όταν ένα διάλυμα CaCl 2 προστίθεται στον ορό του αίματος και θερμαίνεται, η κολλοειδής σταθερότητα των πρωτεϊνών μειώνεται.
Κανονικές τιμές.
Κλινική και διαγνωστική αξία.
Μια αλλαγή στην ταινία πήξης Veltman υποδηλώνει αλλαγή στην αναλογία λευκωματίνης/σφαιρίνης.
Μετατόπιση προς τα δεξιά ή επέκταση (μείωση της ποσότητας του CaCl 2 που δαπανάται) σημαίνει αύξηση της περιεκτικότητας του κλάσματος σφαιρίνης, κυρίως ανοσοσφαιρινών, ή μείωση της λευκωματίνης: παρατηρείται σε ίνωση, αιμόλυση, ηπατική βλάβη (νόσος Botkin, κίρρωση, ατροφία), πνευμονία, πλευρίτιδα, φυματίωση.
Ευχαριστώ
Ο ιστότοπος παρέχει πληροφορίες αναφοράς μόνο για ενημερωτικούς σκοπούς. Η διάγνωση και η θεραπεία των ασθενειών θα πρέπει να πραγματοποιείται υπό την επίβλεψη ειδικού. Όλα τα φάρμακα έχουν αντενδείξεις. Απαιτούνται συμβουλές ειδικών!
Βιοχημική ανάλυση αίματος- αυτή είναι μια εργαστηριακή μέθοδος για τη μελέτη των παραμέτρων του αίματος, που αντικατοπτρίζει τη λειτουργική κατάσταση ορισμένων εσωτερικών οργάνων, καθώς και υποδεικνύει έλλειψη διαφόρων ιχνοστοιχείων ή βιταμινών στο σώμα. Οποιαδήποτε, ακόμη και η πιο ασήμαντη, αλλαγή στις βιοχημικές παραμέτρους του αίματος δείχνει ότι κάποιο συγκεκριμένο εσωτερικό όργανο δεν μπορεί να αντιμετωπίσει τις λειτουργίες του. Τα αποτελέσματα μιας βιοχημικής εξέτασης αίματος χρησιμοποιούνται από γιατρούς σχεδόν σε κάθε τομέα της ιατρικής. Βοηθούν στην καθιέρωση της σωστής κλινικής διάγνωσης της νόσου, στον προσδιορισμό του σταδίου ανάπτυξής της, καθώς και στη συνταγογράφηση και στη σωστή θεραπεία.Προετοιμασία για την παράδοση της ανάλυσης
Η βιοχημική ανάλυση απαιτεί ειδική προκαταρκτική προετοιμασία του ασθενούς. Το φαγητό γίνεται τουλάχιστον 6 - 12 ώρες πριν την εξέταση αίματος. Αυτό βασίζεται στο γεγονός ότι οποιοδήποτε προϊόν διατροφής μπορεί να επηρεάσει τις μετρήσεις αίματος, αλλάζοντας έτσι το αποτέλεσμα της ανάλυσης, το οποίο με τη σειρά του μπορεί να οδηγήσει σε εσφαλμένη διάγνωση και θεραπεία. Επίσης, περιορίστε την πρόσληψη υγρών. Το αλκοόλ, ο γλυκός καφές και το τσάι, το γάλα, οι χυμοί φρούτων αντενδείκνυνται.Μέθοδος ανάλυσης ή αιμοληψίας
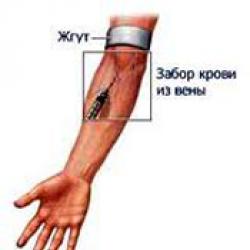
Κατά τη διάρκεια της αιμοληψίας, ο ασθενής βρίσκεται σε καθιστή ή ξαπλωμένη θέση. Λαμβάνεται αίμα για βιοχημική ανάλυση από την φλέβα. Για να γίνει αυτό, εφαρμόζεται ένα ειδικό τουρνικέ λίγο πάνω από την κάμψη του αγκώνα, στη συνέχεια εισάγεται μια βελόνα απευθείας στη φλέβα και λαμβάνεται αίμα ( περίπου 5 ml). Μετά από αυτό, το αίμα τοποθετείται σε αποστειρωμένο δοκιμαστικό σωλήνα, στον οποίο πρέπει να αναγράφονται τα δεδομένα του ασθενούς και μόνο μετά αποστέλλεται στο βιοχημικό εργαστήριο.Δείκτες μεταβολισμού πρωτεϊνών
 Παράμετροι αίματος:
Παράμετροι αίματος:συνολική πρωτεΐνη - εμφανίζει την περιεκτικότητα σε πρωτεΐνη στον ορό του αίματος. Τα επίπεδα ολικής πρωτεΐνης μπορεί να αυξηθούν σε διάφορες ηπατικές παθήσεις. Μείωση της ποσότητας πρωτεΐνης παρατηρείται με υποσιτισμό, εξάντληση του σώματος.
Κανονικά, το επίπεδο της ολικής πρωτεΐνης ποικίλλει ανάλογα με την ηλικία:
- στα νεογέννητα, είναι 48 - 73 g / l
- σε παιδιά έως ενός έτους - 47 - 72 g / l
- από 1 έως 4 ετών - 61 - 75 g / l
- από 5 έως 7 ετών - 52 - 78 g / l
- από 8 έως 15 ετών - 58 - 76 g / l
- σε ενήλικες - 65 - 85 g / l
Γλοβουλίνη - απλή πρωτεΐνη, εύκολα διαλυτή σε αραιά αλατούχα διαλύματα. Οι σφαιρίνες στο σώμα αυξάνονται με την παρουσία φλεγμονωδών διεργασιών και λοιμώξεων σε αυτό, μείωση της ανοσοανεπάρκειας. Η φυσιολογική περιεκτικότητα σε σφαιρίνες είναι 33,2 - 43,5%.
ινωδογόνο - μια άχρωμη πρωτεΐνη στο πλάσμα του αίματος που παράγεται στο ήπαρ, η οποία παίζει σημαντικό ρόλο στην αιμόσταση. Το επίπεδο του ινωδογόνου στο αίμα αυξάνεται με οξείες φλεγμονώδεις διεργασίες στο σώμα, μολυσματικές ασθένειες, εγκαύματα, χειρουργικές επεμβάσεις, από του στόματος αντισυλληπτικά, έμφραγμα του μυοκαρδίου, εγκεφαλικό, νεφρική αμυλοείδωση, υποθυρεοειδισμό, κακοήθη νεοπλάσματα. Αυξημένα επίπεδα ινωδογόνου μπορούν να παρατηρηθούν κατά τη διάρκεια της εγκυμοσύνης, ειδικά τους τελευταίους μήνες. Το επίπεδο του ινωδογόνου μειώνεται μετά τη χρήση ιχθυελαίου, αναβολικών ορμονών, ανδρογόνων κ.λπ. Η φυσιολογική περιεκτικότητα σε ινωδογόνο στα νεογέννητα είναι 1,25 - 3 g / l, στους ενήλικες - 2 - 4 g / l.
Κλάσματα πρωτεΐνης:
Άλφα-1 σφαιρίνες.Ο κανόνας είναι 3,5 - 6,0%, που είναι 2,1 - 3,5 g / l.
Άλφα-2 σφαιρίνες.Ο κανόνας είναι 6,9 - 10,5%, που είναι 5,1 - 8,5 g / l.
Βήτα σφαιρίνες.Κανόνας 7,3 - 12,5% (6,0 - 9,4 g / l).
Γ-σφαιρίνες.Κανόνας 12,8 - 19,0% (8,0 - 13,5 g / l).
Τεστ θυμόλης - ένας τύπος δείγματος ιζήματος που χρησιμοποιείται για τη μελέτη των λειτουργιών του ήπατος, στο οποίο χρησιμοποιείται η θυμόλη ως αντιδραστήριο. Ο κανόνας είναι 0 - 6 μονάδες. Οι τιμές του τεστ θυμόλης αυξάνονται με ιογενείς λοιμώξεις, ηπατίτιδα ΕΝΑ, τοξική ηπατίτιδα, κίρρωση του ήπατος, ελονοσία.
εξάχνωση δοκιμής - ιζηματογενές τεστ που χρησιμοποιείται στη λειτουργική μελέτη του ήπατος. Κανόνας 1,6 - 2,2 ml. Το τεστ είναι θετικό σε ορισμένα λοιμώδη νοσήματα, παρεγχυματικά ηπατικά νοσήματα, νεοπλάσματα.
Δοκιμή Veltman - κολλοειδές-ιζηματογενής αντίδραση για τη μελέτη των ηπατικών λειτουργιών. Κανόνας 5 - 7 δοκιμαστικός σωλήνας.
Τεστ φορμόλης - μια μέθοδος που έχει σχεδιαστεί για την ανίχνευση της ανισορροπίας των πρωτεϊνών που περιέχονται στο αίμα. Το τεστ είναι συνήθως αρνητικό.
Ορομοκοειδές - είναι αναπόσπαστο μέρος του συμπλέγματος πρωτεΐνης-υδατάνθρακα, εμπλέκεται στο μεταβολισμό των πρωτεϊνών. Κανόνας 0,13 - 0,2 μονάδες. Τα αυξημένα επίπεδα οροοειδούς υποδηλώνουν ρευματοειδή αρθρίτιδα, ρευματισμούς, όγκους κ.λπ.
C-αντιδρώσα πρωτεΐνη - η πρωτεΐνη που περιέχεται στο πλάσμα του αίματος είναι μια από τις πρωτεΐνες οξείας φάσης. Κανονικά απουσιάζει. Η ποσότητα της C-αντιδρώσας πρωτεΐνης αυξάνεται παρουσία φλεγμονωδών διεργασιών στο σώμα.
Απτοσφαιρίνη - πρωτεΐνη πλάσματος αίματος που συντίθεται στο ήπαρ, ικανή να δεσμεύει ειδικά την αιμοσφαιρίνη. Η κανονική περιεκτικότητα σε απτοσφαιρίνη είναι 0,9 - 1,4 g/l. Η ποσότητα της απτοσφαιρίνης αυξάνεται σε οξείες φλεγμονώδεις διεργασίες, χρήση κορτικοστεροειδών, ρευματική καρδιοπάθεια, μη ειδική πολυαρθρίτιδα, λεμφοκοκκιωμάτωση, έμφραγμα του μυοκαρδίου ( μακροεστιακός), κολλαγένωση, νεφρωσικό σύνδρομο, όγκοι. Η ποσότητα της απτοσφαιρίνης μειώνεται σε παθολογίες που συνοδεύονται από διάφορους τύπους αιμόλυσης, ηπατικές παθήσεις, μεγέθυνση σπλήνας κ.λπ.
Κρεατινίνη στο αίμα - είναι προϊόν του μεταβολισμού των πρωτεϊνών. Ένας δείκτης που δείχνει την εργασία των νεφρών. Το περιεχόμενό του ποικίλλει πολύ ανάλογα με την ηλικία. Σε παιδιά ηλικίας κάτω του 1 έτους, το αίμα περιέχει από 18 έως 35 μmol / l κρεατινίνης, σε παιδιά από 1 έως 14 ετών - 27 - 62 μmol / l, σε ενήλικες - 44 - 106 μmol / l. Αυξημένη περιεκτικότητα σε κρεατινίνη παρατηρείται με μυϊκή βλάβη, αφυδάτωση. Ένα χαμηλό επίπεδο είναι χαρακτηριστικό της πείνας, της χορτοφαγικής διατροφής, της εγκυμοσύνης.
Ουρία - Παράγεται στο ήπαρ ως αποτέλεσμα του μεταβολισμού των πρωτεϊνών. Ένας σημαντικός δείκτης για τον προσδιορισμό της λειτουργικής εργασίας των νεφρών. Ο κανόνας είναι 2,5 - 8,3 mmol / l. Η αυξημένη περιεκτικότητα σε ουρία υποδηλώνει παραβίαση της απεκκριτικής ικανότητας των νεφρών και παραβίαση της λειτουργίας διήθησης.
Δείκτες μεταβολισμού χρωστικών
 ολική χολερυθρίνη
- κίτρινη-κόκκινη χρωστική ουσία, η οποία σχηματίζεται ως αποτέλεσμα της διάσπασης της αιμοσφαιρίνης. Ο κανόνας περιέχει 8,5 - 20,5 μmol / l. Η περιεκτικότητα σε ολική χολερυθρίνη βρίσκεται σε κάθε τύπο ίκτερου.
ολική χολερυθρίνη
- κίτρινη-κόκκινη χρωστική ουσία, η οποία σχηματίζεται ως αποτέλεσμα της διάσπασης της αιμοσφαιρίνης. Ο κανόνας περιέχει 8,5 - 20,5 μmol / l. Η περιεκτικότητα σε ολική χολερυθρίνη βρίσκεται σε κάθε τύπο ίκτερου. άμεση χολερυθρίνη
- Ο κανόνας είναι 2,51 µmol / l. Αυξημένη περιεκτικότητα σε αυτό το κλάσμα χολερυθρίνης παρατηρείται στον παρεγχυματικό και συμφορητικό ίκτερο.
έμμεση χολερυθρίνη
- Ο κανόνας είναι 8,6 µmol / l. Αυξημένη περιεκτικότητα σε αυτό το κλάσμα χολερυθρίνης παρατηρείται στον αιμολυτικό ίκτερο.
Μεθαιμοσφαιρίνη - Κανόνας 9,3 - 37,2 µmol / l (έως 2%).
σουλφαιμοσφαιρίνη – Κανόνας 0 - 0,1% του συνόλου.
Δείκτες μεταβολισμού υδατανθράκων
Γλυκόζη - είναι η κύρια πηγή ενέργειας στο σώμα. Ο κανόνας είναι 3,38 - 5,55 mmol / l. Αυξημένη γλυκόζη αίματος ( υπεργλυκαιμία) υποδηλώνει την παρουσία σακχαρώδους διαβήτη ή μειωμένης ανοχής στη γλυκόζη, χρόνιων παθήσεων του ήπατος, του παγκρέατος και του νευρικού συστήματος. Τα επίπεδα γλυκόζης μπορεί να μειωθούν με αυξημένη σωματική άσκηση, εγκυμοσύνη, μακροχρόνια νηστεία, ορισμένες ασθένειες του γαστρεντερικού σωλήνα που σχετίζονται με μειωμένη απορρόφηση γλυκόζης.Σιαλικά οξέα - Κανόνας 2,0 - 2,33 mmol / l. Η αύξηση του αριθμού τους σχετίζεται με ασθένειες όπως η πολυαρθρίτιδα, η ρευματοειδής αρθρίτιδα κ.λπ.
Εξόζες συνδεδεμένες με πρωτεΐνη - Κανόνας 5,8 - 6,6 mmol / l.
Εξόζες σχετιζόμενες με ορομυκοειδή - Κανόνας 1,2 - 1,6 mmol / l.
Γλυκοζυλιωμένη αιμοσφαιρίνη - Κανόνας 4,5 - 6,1 mole%.
Γαλακτικό οξύ είναι προϊόν διάσπασης της γλυκόζης. Είναι μια πηγή ενέργειας απαραίτητη για τη λειτουργία των μυών, του εγκεφάλου και του νευρικού συστήματος. Ο κανόνας είναι 0,99 - 1,75 mmol / l.
Δείκτες μεταβολισμού λιπιδίων
ολική χοληστερόλη - μια σημαντική οργανική ένωση που αποτελεί συστατικό του μεταβολισμού των λιπιδίων. Η φυσιολογική περιεκτικότητα σε χοληστερόλη είναι 3,9 - 5,2 mmol / l. Η αύξηση του επιπέδου του μπορεί να συνοδεύει τις ακόλουθες ασθένειες: παχυσαρκία, σακχαρώδης διαβήτης, αθηροσκλήρωση, χρόνια παγκρεατίτιδα, έμφραγμα του μυοκαρδίου, στεφανιαία νόσο, ορισμένες ασθένειες του ήπατος και των νεφρών, υποθυρεοειδισμός, αλκοολισμός, ουρική αρθρίτιδα.Χοληστερόλη άλφα-λιποπρωτεΐνη (HDL) - λιποπρωτεΐνες υψηλής πυκνότητας. Ο κανόνας είναι 0,72 -2, 28 mmol / l.
Βήτα-λιποπρωτεΐνη χοληστερόλη (LDL) - λιποπρωτεΐνες χαμηλής πυκνότητας. Ο κανόνας είναι 1,92 - 4,79 mmol / l.
Τριγλυκερίδια - οργανικές ενώσεις που εκτελούν ενεργειακές και δομικές λειτουργίες. Η φυσιολογική περιεκτικότητα σε τριγλυκερίδια εξαρτάται από την ηλικία και το φύλο.
- έως 10 ετών 0,34 - 1,24 mmol / l
- 10 - 15 ετών 0,36 - 1,48 mmol / l
- 15 - 20 ετών 0,45 - 1,53 mmol/l
- 20 - 25 ετών 0,41 - 2,27 mmol / l
- 25 - 30 ετών 0,42 - 2,81 mmol / l
- 30 - 35 ετών 0,44 - 3,01 mmol / l
- 35 - 40 ετών 0,45 - 3,62 mmol / l
- 40 - 45 ετών 0,51 - 3,61 mmol / l
- 45 - 50 ετών 0,52 - 3,70 mmol/l
- 50 - 55 ετών 0,59 - 3,61 mmol / l
- 55 - 60 ετών 0,62 - 3,23 mmol / l
- 60 - 65 ετών 0,63 - 3,29 mmol / l
- 65 - 70 ετών 0,62 - 2,94 mmol / l
Το συκώτι είναι το κεντρικό εργαστήριο του σώματος. Συνθέτει πρωτεΐνες (λευκωματίνη, προθρομβίνη, ινωδογόνο, άλλους παράγοντες πήξης του αίματος), λιπίδια (χοληστερόλη), λιποπρωτεΐνες, χολικά οξέα, χολερυθρίνη, σχηματίζονται χολή. Το συκώτι χρησιμοποιεί τοξικές ουσίες που εμφανίζονται στο σώμα και εισέρχονται στον οργανισμό (αντιτοξική λειτουργία). Το ήπαρ συνθέτει γλυκογόνο και, μαζί με το πάγκρεας, συμμετέχει στη ρύθμιση των αποθεμάτων υδατανθράκων στο σώμα. Ο ενεργός ρόλος της στην πέψη είναι ότι η χολή γαλακτωματοποιεί τα λίπη και βελτιώνει τη διάσπασή τους από την παγκρεατική λιπάση. Τα προϊόντα πέψης των τροφίμων (λίπη, λιπαρά οξέα, γλυκερίνη, αμινοξέα, υδατάνθρακες, μέταλλα, νερό, βιταμίνες) εισέρχονται στο ήπαρ μέσω των αγγείων της πυλαίας φλέβας. Σε αυτό, εναποτίθενται εν μέρει, μερικώς επεξεργάζονται, χρησιμοποιούνται και εν μέρει προετοιμάζονται για χρήση από άλλους ιστούς.
Σε ασθένειες του ήπατος, συμβαίνουν παραβιάσεις της μιας ή της άλλης λειτουργίας του, η οποία χρησιμοποιείται για διαγνωστικούς σκοπούς. Το πιο διαδεδομένο σε κλινικά εργαστήρια είναι η μελέτη παραβιάσεων των λειτουργιών χρωστικής, υδατανθράκων, σχηματισμού πρωτεϊνών. Σε οξείες φλεγμονώδεις και τοξικές βλάβες του ήπατος, σημαντική ποσότητα ενδοκυτταρικών ενζύμων απελευθερώνεται από τον ιστό του. Μελέτες για αλδολάσες, αλανίνες και ασπαρτικές τρανσαμινάσες (αμινοφεράσες), γαλακτική αφυδρογονάση και τα κλάσματά της, χολινεστεράσες, αργινάσες κ.λπ. έχουν αποκτήσει διαγνωστική σημασία. οξεία δυστροφία του ιστού του κλπ. Το ήπαρ εκκρίνει αλκαλική φωσφατάση που παράγεται στον οστικό ιστό. Οι δείκτες της δραστηριότητάς του χρησιμοποιούνται στη διάγνωση του αποφρακτικού ίκτερου. Η μελέτη του φάσματος των ενζύμων του αίματος χρησιμοποιείται στη διαφορική διάγνωση διαφόρων ηπατικών παθήσεων, ιδιαίτερα του ίκτερου.
Παρακάτω παρατίθενται οι βασικές πληροφορίες σχετικά με τη διαγνωστική αξία των πιο γνωστών δειγμάτων, που αντικατοπτρίζουν την κατάσταση του ήπατος σε φυσιολογικές και παθολογικές καταστάσεις. Δίνονται μέθοδοι για ορισμένα δείγματα ή αρχές για την εφαρμογή τους, εάν οι μέθοδοι απαιτούν λεπτομερή περιγραφή. Βιοχημικές μέθοδοι για τη μελέτη της ηπατικής λειτουργίας μπορούν να βρεθούν στις ακόλουθες δημοσιεύσεις: Οδηγίες για τη χρήση ενοποιημένων μεθόδων κλινικής και εργαστηριακής έρευνας.
Λειτουργικές δοκιμές που αντικατοπτρίζουν το ρόλο του ήπατος στο μεταβολισμό των υδατανθράκων. Σε ηπατικές παθήσεις, το επίπεδο σακχάρου στο αίμα νηστείας στους περισσότερους ασθενείς είναι φυσιολογικό - 4,44-6,11 mmol / l (80-110 mg%). Περιστασιακά παρατηρείται υπεργλυκαιμία, συχνότερα λόγω δυσλειτουργίας του συμπαθητικού αυτόνομου νευρικού συστήματος. Στην κίρρωση του ήπατος, όταν η σύνθεση του γλυκογόνου είναι μειωμένη και τα αποθέματά του εξαντλούνται σημαντικά, μπορεί να εμφανιστεί υπογλυκαιμία.
Δοκιμές ανοχής υδατανθράκων με φόρτιση γλυκόζηςεκτελούνται με τον ίδιο τρόπο όπως και στη μελέτη της λειτουργίας της νησιωτικής συσκευής. Βασικά, χρησιμοποιείται μια δοκιμή με ένα μόνο φορτίο γλυκόζης (ζάχαρη, φρουκτόζη, λεβουλόζη).
Γαλακτοζουρικό τεστΒασίζεται στο γεγονός ότι η γαλακτόζη μετατρέπεται πιο δύσκολα σε γλυκογόνο από τη γλυκόζη και, σε περίπτωση ηπατικής νόσου, απεκκρίνεται σε μεγαλύτερες ποσότητες από τα νεφρά. Δίνονται 40 g γαλακτόζης στο άτομο μέσα σε 200 ml νερού. Στη συνέχεια συλλέγονται τα ούρα σε τρεις ξεχωριστές δόσεις κάθε 2 ώρες Για 6 ώρες απελευθερώνονται 2-2,5 g γαλακτόζης. Σύμφωνα με τον A. I. Khazanov (1968), στη χρόνια ηπατίτιδα, το τεστ είναι θετικό στο 4-12% των ασθενών, στην κίρρωση του ήπατος - στο 47,1% των ασθενών.
Καμπύλες γαλακτόζηςπιο ευαίσθητο από το γαλακτοζουρικό τεστ. Με άδειο στομάχι σε ένα υγιές άτομο, το αίμα περιέχει 0,1-0,9 mmol / l ή 2-17 mg% γαλακτόζης. Μετά από ένα φορτίο 40 g γαλακτόζης σε ένα υγιές άτομο, παρατηρείται απότομη αύξηση του επιπέδου της γαλακτόζης στα 6,6 mmol/l, ή 120 mg%, εντός 30-60 λεπτών, και στη συνέχεια μετά από 2-3 ώρες μια μείωση του αυτός ο δείκτης σε 2,20 mmol / l, ή 40 mg%. Σε άτομα με ηπατική νόσο, τα επίπεδα γαλακτόζης είναι υψηλότερα, διαρκούν περισσότερο και δεν επανέρχονται στο φυσιολογικό μετά από 3 ώρες.
Λειτουργικές δοκιμές που αντικατοπτρίζουν το ρόλο του ήπατος στο μεταβολισμό των λιπιδίων. Το συκώτι εμπλέκεται σε όλα τα στάδια του μεταβολισμού του λίπους. Για τη φυσιολογική απορρόφηση του λίπους στα έντερα, απαιτείται χολή. Δρα ως απορρυπαντικό και γαλακτωματοποιητής λίπους, διευκολύνει το έργο της παγκρεατικής λιπάσης, βελτιώνει την απορρόφηση του λίπους στο έντερο. Τα φωσφολιπίδια συντίθενται στο ήπαρ παρουσία λιποτροπικών ουσιών που δρουν ως δότες λιπιδικών ομάδων (μεθειονίνη, χολίνη) ή παράγοντα που προάγει τη σύνθεση φωσφολιπιδίων (βιταμίνη Β 12). Με την έλλειψη λιποτροπικών ουσιών, τα ουδέτερα λίπη συσσωρεύονται στο ήπαρ και η ποσότητα του γλυκογόνου μειώνεται. Με την ηπατική νόσο, η περιεκτικότητα σε τριφωσφορική αδενοσίνη, η οποία παρέχει ενέργεια για συνθετικές διεργασίες, μειώνεται σε αυτό.
Το επίπεδο της χοληστερόλης στο αίμα είναι ο πιο σημαντικός δείκτης σύνθεσης λιπιδίων στο ήπαρ. Η χοληστερόλη εισέρχεται στο σώμα με την τροφή. Η απορρόφησή του στο έντερο γίνεται με τη συμμετοχή χολικών οξέων. Ωστόσο, η διατροφική χοληστερόλη δεν είναι η μόνη ή ακόμη και η κύρια πηγή χοληστερόλης στον οργανισμό. Συντίθεται συνεχώς στο ήπαρ από το ακετυλοκοένζυμο Α. Η σύνθεση της χοληστερόλης υπερβαίνει την πρόσληψη της. Η περίσσεια τόσο της συντιθέμενης όσο και της διατροφικής χοληστερόλης αποβάλλεται από το σώμα μέσω των εντέρων. Μέρος του μετατρέπεται στο ήπαρ σε χολικά οξέα, ενώ χρησιμοποιείται και σε άλλα όργανα (επινεφρίδια, όρχεις) ως πρώτη ύλη για τη σύνθεση στεροειδών ορμονών. Μέρος της χοληστερόλης συνδυάζεται με λιπαρά οξέα στο ήπαρ για να σχηματίσει εστέρες χοληστερόλης.
Η περιεκτικότητα σε χοληστερόλη στο αίμααποφασισμένος από Η μέθοδος της Ίλκα. Η χοληστερόλη προεκχυλίζεται με χλωροφόρμιο. Παρουσία οξικού ανυδρίτη και μίγματος οξικού και θειικού οξέος, δίνει πράσινο χρώμα στο διάλυμα. Η συγκέντρωση της χοληστερόλης προσδιορίζεται με τη θερμιδομετρική μέθοδο στο FEC. Σε υγιή άτομα, ο ορός αίματος περιέχει 3,0-6,5 mmol/l (116-150 mg%) χοληστερόλης. Στην ηπατίτιδα και την κίρρωση του ήπατος, υπάρχει παραβίαση της χοληστερόλης στο αίμα: υπερχοληστερολαιμία, προφανώς σχετίζεται με παραβίαση της απεκκριτικής λειτουργίας του ήπατος, λιγότερο συχνά - υποχοληστερολαιμία, που σχετίζεται με μείωση της σύνθεσής της στο ήπαρ.
Οι εστέρες χοληστερόλης στην ηπατίτιδα σχηματίζονται σε μικρότερη ποσότητα από την κανονική και η αναλογία εστέρων και χοληστερόλης μειώνεται στο 0,3-0,4 αντί για 0,5-0,7 στα υγιή άτομα.
Το συκώτι συνθέτει επίσης λιποπρωτεΐνες πολύ χαμηλής και υψηλής πυκνότητας. Χυλομικρά και ένα μικρό ποσοστό λιποπρωτεϊνών πολύ χαμηλής πυκνότητας σχηματίζονται στα επιθηλιακά κύτταρα του λεπτού εντέρου. Η σύνθεση και η διάσπαση των λιποπρωτεϊνών προχωρά με τη συμμετοχή της λιποπρωτεϊνικής λιπάσης, η οποία συνδέεται με την ηπαρίνη. Σημειώνεται ότι με την κίρρωση του ήπατος, η περιεκτικότητα σε ηπαρίνη στο αίμα μειώνεται. Έτσι, το συκώτι συμμετέχει τόσο στον σχηματισμό λιποπρωτεϊνών όσο και στην καταστροφή τους. Με ηπατική νόσο, εμφανίζεται δυσλιποπρωτεϊναιμία, κυρίως αυξημένος σχηματισμός λιποπρωτεϊνών (ηπατίτιδα, αρχικές μορφές κίρρωσης του ήπατος). Υπάρχει αυξημένη περιεκτικότητα σε βήτα-λιποπρωτεΐνες στο αίμα.
Η μελέτη των λιποπρωτεϊνών στο αίμα πραγματοποιείται κυρίως με την ηλεκτροφορητική μέθοδο..
Η ενδιάμεση ανταλλαγή λιποπρωτεϊνών διαταράσσεται σε σοβαρές ηπατικές παθήσεις - ηπατικό κώμα, κίρρωση του ήπατος. Σε αυτή την περίπτωση, η περιεκτικότητα σε γαλακτικό οξύ στο αίμα αυξάνεται (ο κανόνας είναι 0,78-1,2 mmol / l (7-14 mg%) και πυροσταφυλικό οξύ (ο κανόνας είναι 57-136 μmol / l (0,5-1,2 mg%) .
Με ηπατικό κώμα, διαπιστώνεται αυξημένη περιεκτικότητα σε ακετόνη στο αίμα.
Λειτουργικές δοκιμές που αντικατοπτρίζουν το ρόλο του ήπατος στο μεταβολισμό των πρωτεϊνών. Το ήπαρ πραγματοποιεί την τρανσαμίνωση των αμινοξέων, την οξείδωσή τους σε πυροσταφυλικό οξύ στον κύκλο του τρικαρβοξυλικού οξέος (Krebs) και τη σύνθεση πρωτεϊνών. Όλες οι λευκωματίνες, το 75-90% των άλφα σφαιρινών, το 50% των βήτα σφαιρινών συντίθενται στο ήπαρ. Ένα υγιές ήπαρ μπορεί να παράγει 13-18 g λευκωματίνης καθημερινά. Η προθρομβίνη, η προκονβερτίνη, η προακελερίνη συντίθενται μόνο στο ήπαρ. Η πρωτεϊνοσύνθεση γίνεται με τη συμμετοχή της ενέργειας. Ένας από τους λόγους για τη μείωση της συνθετικής λειτουργίας του ήπατος είναι η μείωση της περιεκτικότητας σε μικροεργατικές ενώσεις σε αυτό. Σε σοβαρή ηπατική νόσο, η συνολική ποσότητα πρωτεΐνης ορού γάλακτος μπορεί να πέσει σε. 40 g/l αντί για 80 g/l. Η περιεκτικότητα σε λευκωματίνες μειώνεται σημαντικά (έως 20 g/l αντί για 40 g/l). Υπό συνθήκες παθολογίας, το ήπαρ συνθέτει σφαιρίνες με ασυνήθιστες ιδιότητες (παραπρωτεΐνες). Είναι γνωστό ότι μια τέτοια πρωτεΐνη λερώνεται χειρότερα με ένα αντιδραστήριο διουρίας, είναι λιγότερο σταθερή σε αλατούχο διάλυμα (για παράδειγμα, χλωριούχο ασβέστιο), παρουσία θυμόλης. Τα ιζηματογενή διαγνωστικά δείγματα κατασκευάστηκαν λαμβάνοντας υπόψη αυτές τις ιδιότητες.
Ολική πρωτεΐνη ορούπροσδιορίζεται με πολωσιμετρική μέθοδο ή σε αντίδραση με αντιδραστήριο διουρίας. Κανόνας - 60-80 g / l. Τα πρωτεϊνικά κλάσματα προσδιορίζονται με ηλεκτροφόρηση σε χαρτί ή σε πήκτωμα ακρυλαμιδίου. Η περιεκτικότητα σε λευκωματίνη στον ορό του αίματος είναι, σύμφωνα με τον V. E. Predtechensky, 56,5-66,8%, άλφα-σφαιρίνες - 3,0-5,6, άλφα-σφαιρίνες - 6,9-10,5, βήτα-σφαιρίνες - 7,3 -12,5 και γ-σφαιρίνες - 190. %. Σε ηπατικές παθήσεις, παρατηρείται μείωση της περιεκτικότητας σε λευκωματίνη στο αίμα, αύξηση της περιεκτικότητας σε γ-σφαιρίνες. Σε οξείες φλεγμονώδεις διεργασίες (ηπατίτιδα), το επίπεδο των άλφα-σφαιρινών αυξάνεται κατά 1,5-2 φορές. Οι γ-σφαιρίνες παράγονται από λεμφοκύτταρα και κύτταρα του δικτυοενδοθηλιακού συστήματος. Σε χρόνια ηπατίτιδα που εμφανίζεται με σοβαρές αυτοάνοσες διεργασίες, η περιεκτικότητα σε γ-σφαιρίνες στο αίμα αυξάνεται σημαντικά (έως και 30%). Ο AI Khazanov σημειώνει ότι μια σημαντική αύξηση στις βήτα- ή γ-σφαιρίνες παρατηρείται σε ασθενείς με μη αντιρροπούμενη ηπατική κίρρωση και συχνά υποδηλώνει κακή πρόγνωση της νόσου. Αντανακλά την αναδιάρθρωση της πρωτεϊνικής σύνθεσης στο ήπαρ και τον αυξημένο σχηματισμό παραπρωτεϊνών.
Ιζηματογενή δείγματαβασίζονται σε αλλαγές στην κολλοειδή σταθερότητα του ορού αίματος κατά την αλληλεπίδραση με διάφορους ηλεκτρολύτες. Η σταθερότητα του κολλοειδούς συστήματος αίματος είναι μειωμένη ως αποτέλεσμα της δυσπρωτεϊναιμίας και της παραπρωτεϊναιμίας.
Δοκιμή εξάχνωσης (αντίδραση εξάχνωσης-ιζηματογενούς), Αντίδραση Takata-Ara, έγκειται στο γεγονός ότι όταν ο χλωριούχος υδράργυρος και το ανθρακικό νάτριο αλληλεπιδρούν με τον ορό του αίματος, οι πρωτεΐνες κατακρημνίζονται, σχηματίζοντας νιφάδες. Η αντίδραση αυτή τη στιγμή χρησιμοποιείται σε Τροποποιήσεις του Grinstedt(1948). Σε 0,5 ml μη αιμολυμένου ορού, αραιωμένου με 1 ml φυσιολογικού ορού, προστίθεται 0,1% διάλυμα εξάχνωσης σε σταγόνες μέχρι να εμφανιστεί μια επίμονη θολότητα του περιεχομένου, όταν η ανάγνωση ενός κειμένου εφημερίδας καθίσταται αδύνατη μέσω μιας κατακόρυφης στρώσης υγρού. Ο κανόνας είναι 1,6-2,2 ml διαλύματος εξάχνωσης 0,1%. Το τεστ είναι θετικό σε παρεγχυματικές βλάβες του ήπατος, ιδιαίτερα σε κίρρωση του ήπατος, οξεία και χρόνια ηπατίτιδα, πυριτίαση και πυριτική φυματίωση.
Δοκιμή Veltmann (δοκιμή πήξης, αντίδραση θερμοπηξίας)προτάθηκε το 1930 για τη διαφοροποίηση των ινωτικών-παραγωγικών και νεκρωτικών διεργασιών στο ήπαρ. Φρέσκος ορός χωρίς ίχνη αιμόλυσης χύνεται σε 11 αριθμημένους δοκιμαστικούς σωλήνες των 0,1 ml. Στη συνέχεια προστίθενται 5 ml διαλύματος χλωριούχου ασβεστίου σε φθίνουσες συγκεντρώσεις: 0,1, 0,09, 0,08, κ.λπ. έως 0,01%, τα περιεχόμενα των σωλήνων ανακινούνται απαλά και τοποθετούνται σε λουτρό βραστό νερό για 15 λεπτά, και στη συνέχεια σημειώνεται το αποτέλεσμα. . Το δείγμα θεωρείται θετικό όταν η πρωτεΐνη καθιζάνει. Ο αριθμός των σωλήνων με θετικό αποτέλεσμα ονομάζεται ταινία πήξης. Κανονικά, ισούται με 6-7 δοκιμαστικούς σωλήνες. Η μείωση του (μετατόπιση προς τα αριστερά) παρατηρείται σε φλεγμονώδεις διεργασίες στους πνεύμονες, νεοπλάσματα, έμφραγμα του μυοκαρδίου. επιμήκυνση (μετατόπιση προς τα δεξιά) - σε φλεγμονώδεις διεργασίες στο ήπαρ, οξεία ηπατική δυστροφία, κίρρωση, καθώς και αιμολυτική νόσο, νέφρωση, ινώδη πνευμονική φυματίωση. Προς το παρόν, η δοκιμή Veltmann τροποποιείται ως εξής: 4,9 ml νερού προστίθενται σε 0,1 ml ορού αίματος, στη συνέχεια 0,1 ml ενός διαλύματος 0,5% χλωριούχου ασβεστίου. Το μίγμα θερμαίνεται μέχρι βρασμού, απουσία ιζήματος, προστίθεται άλλο 0,1 ml διαλύματος χλωριούχου ασβεστίου. Η διαδικασία επαναλαμβάνεται μέχρι να εμφανιστεί θολότητα πρωτεΐνης στον δοκιμαστικό σωλήνα. Τα αποτελέσματα αξιολογούνται από τον συνολικό όγκο χλωριούχου ασβεστίου που δαπανήθηκε για την αντίδραση. Κανονικά, απαιτούνται 0,4-0,5 ml χλωριούχου ασβεστίου.
Δοκιμή θυμόλης (δοκιμή θολότητας θυμόλης) τροποποιημένη από τους Huerg και Popper (δοκιμή θυμόλης)με βάση το σχηματισμό θολότητας στον ορό δοκιμής παρουσία κορεσμένου διαλύματος θυμόλης σε ρυθμιστικό διάλυμα βερονάλης. Το ίζημα σχηματίζεται ως αποτέλεσμα της εμφάνισης του συμπλόκου σφαιρινοτιμολοφωσφατιδίου με μείωση της περιεκτικότητας σε λευκωματίνες στο αίμα, αύξηση των βήτα και γάμμα σφαιρινών. Ο βαθμός θολότητας εξαρτάται από τη θερμοκρασία του μέσου και το pH. Η αντίδραση αξιολογείται φωτοθερμιδομετρικά στα 660 nm έναντι του διαλύματος θυμολοβερονίου. Ο υπολογισμός πραγματοποιείται σύμφωνα με την καμπύλη βαθμονόμησης, που συντάσσεται από ένα εναιώρημα θειικού βαρίου. Φυσιολογικά, η θολότητα του ορού αίματος είναι 0-5 μονάδες. Μ (ΜακΛάγκαν). Αύξηση της θολότητας (θετικό τεστ) παρατηρείται σε καταστάσεις ηπατικής βλάβης σε επιδημική ηπατίτιδα (το τεστ είναι θετικό πριν την ανάπτυξη ίκτερου), με κίρρωση του ήπατος, μετά από οξεία ηπατίτιδα κ.λπ.
Σε σοβαρές παραβιάσεις της ηπατικής λειτουργίας, η διαδικασία απαμίνωσης των αμινοξέων διαταράσσεται, γεγονός που οδηγεί σε αύξηση της περιεκτικότητάς τους στο αίμα και τα ούρα. Εάν σε υγιή άτομα η περιεκτικότητα σε αμινο άζωτο σε ορός αίματοςείναι 50-80 mg / l, τότε σε περίπτωση σοβαρών δυστροφικών διεργασιών στο ήπαρ, μπορεί να αυξηθεί σε 300 mg / l (300 mg / l αντιστοιχεί σε 30 mg%, ο συντελεστής μεταφοράς αμινοαζώτου, εκφρασμένος σε mg%, σε mmol/l είναι 0,7139). Ο AI Khazanov σημειώνει ότι στην οξεία ιογενή ηπατίτιδα, η περιεκτικότητα σε γλουταθειόνη, γλουταμινικό οξύ, μεθειονίνη, φαινυλαλανίνη, σερίνη, θρεονίνη στον ορό του αίματος αυξάνεται. Στη χρόνια ηπατίτιδα εντοπίζονται οι ίδιες αλλαγές στην περιεκτικότητα σε αμινοξέα στο αίμα, αλλά σε μικρότερο βαθμό.
Κατά τη διάρκεια της ημέρας, 100-400 mg (κατά μέσο όρο 200 mg) αμινοξέων απεκκρίνονται στα ούρα ενός υγιούς ατόμου.. Μεταξύ αυτών, το αμινο άζωτο αποτελεί το 1-2% του συνολικού αζώτου των ούρων και στις ηπατικές παθήσεις φτάνει το 5-10%. Στην οξεία ηπατική δυστροφία, υπάρχει αυξημένη απέκκριση λευκίνης και τυροσίνης στα ούρα. Κανονικά, η τυροσίνη εκκρίνεται σε ποσότητα 10-20 mg/l, σε οξεία ιογενή ηπατίτιδα - έως 1000 mg/l (2 g την ημέρα). Στο ίζημα των ούρων, μπορούν να βρεθούν κρύσταλλοι λευκίνης και τυροσίνης.
Υπολειμματικό άζωτο και ουρίαστον ορό του αίματος με ηπατικές παθήσεις αυξάνεται εάν αναπτυχθεί οξεία ηπατική-νεφρική ανεπάρκεια ή σοβαρή οξεία ηπατική βλάβη (οξεία δυστροφία σε οξεία ηπατίτιδα, έξαρση χρόνιας ηπατίτιδας, κίρρωση του ήπατος, καρκίνος του ήπατος, μετά από επεμβάσεις στη χοληφόρο οδό κ.λπ.) . Σε υγιείς ανθρώπους, το υπολειμματικό άζωτο στο αίμα είναι 14,3-28,6 mmol / l (0,20-0,40 g / l), ουρία - 2,5-3,3 mmol / l (0,15-0. 20 g / l). Σε ηπατικές ασθένειες, η περιεκτικότητα σε υπολειμματικό άζωτο στο αίμα αυξάνεται ελαφρώς - έως 35,4-64,3 mmol / l (0,50-; 0,90 g / l). Η άνοδος του επιπέδου του πάνω από 71,4 mmol/l (1,0 g/l) παρατηρείται με νεφρική βλάβη και επιδεινώνει σημαντικά την πρόγνωση της νόσου.
Το υπολειμματικό άζωτο στο αίμα προσδιορίζεται με διάφορες μεθόδους - μετά από ανοργανοποίηση του αίματος με άμεση αντίδραση με το αντιδραστήριο Nessler ή τη μέθοδο υποβρωμίου Rappoport-Eichhorn. Ουρία στο αίμαΟρίζεται επίσης με διάφορους τρόπους: η μέθοδος express βασίζεται στη χρήση αντιδραστικού χαρτιού Ureatest, χρησιμοποιείται η μέθοδος ουρεάσης με υποχλωρική φαινόλη, η μέθοδος ουρεάσης με το αντιδραστήριο Nesslerκαι τα λοιπά.
Το ήπαρ και η αιμόσταση συνδέονται στενά. Οι πρωτεΐνες που εμπλέκονται στην πήξη του αίματος συντίθενται στο ήπαρ. Τα σημαντικότερα από αυτά είναι προθρομβίνης και ινωδογόνουκαι οι διαταραχές σύνθεσης σε αυτές τις πρωτεΐνες είναι πιο συχνές. Θα πρέπει να σημειωθεί ότι σε οξείες φλεγμονώδεις παθήσεις των πνευμόνων, των αρθρώσεων, του ήπατος, η περιεκτικότητα του ινωδογόνου στο αίμα μπορεί να αυξηθεί σημαντικά. Μείωση της περιεκτικότητας σε προθρομβίνη στο αίμα παρατηρείται σε ασθενείς με οξεία ιογενή, τοξική, χρόνια ηπατίτιδα, κίρρωση του ήπατος. Τα σημαντικότερα κλινικά σημεία ανεπάρκειας προθρομβίνης είναι οι αυθόρμητες αιμορραγίες κάτω από το δέρμα, κάτω από τους βλεννογόνους, αιμορραγία της στοματικής κοιλότητας, του στομάχου.
Η σύνθεση πρωτεϊνών που εξασφαλίζουν τη διαδικασία της πήξης του αίματος γίνεται με τη συμμετοχή της βιταμίνης Κ. Η βιταμίνη Κ είναι λιποδιαλυτή και εισέρχεται στον οργανισμό μαζί με τα λίπη. Σε ασθένειες του ήπατος λόγω διαταραχής σχηματισμού χολής και έκκρισης χολής, εμφανίζεται υποβιταμίνωση Κ στο σώμα.
Η παραβίαση της σύνθεσης των παραγόντων πήξης του αίματος μπορεί να σχετίζεται με αναστολή της πρωτεϊνικής λειτουργίας του ήπατος. Σε αυτή την περίπτωση, εμφανίζεται υποπροθρομβιναιμία με επαρκή παροχή βιταμίνης Κ στον οργανισμό. Στην κλινική για διαγνωστικούς σκοπούς εξετάστε την περιεκτικότητα σε προθρομβίνη στο αίμα πριν και μετά τη φόρτωση με vikasol.
Μια μεγάλη ποσότητα ηπαρίνης συντίθεται στο ήπαρ και τους πνεύμονες.
Το ζήτημα της πιθανότητας αιμορραγικής διάθεσης που σχετίζεται με την αύξηση της παραγωγής παραγόντων του αντιπηκτικού συστήματος αίματος σε ηπατικές παθήσεις δεν έχει μελετηθεί αρκετά.
Η δραστηριότητα των παραγόντων του συμπλέγματος προθρομβίνης (προθρομβίνη-νέος δείκτης) μελετάται με τη μέθοδο Quick(κανόνας - 95-105%), η συγκέντρωση του ινωδογόνου στο αίμα - σύμφωνα με τη μέθοδο Rutberg (κανόνας - 200-300 mg ανά 100 ml πλάσματος). Σύμφωνα με την ενοποιημένη βαρυμετρική μέθοδο που προτείνει ο V.V. Menshikov (1987), ο κανόνας του ινωδογόνου στο αίμα είναι 200-400 mg%, ή 2-4 g/l. Η μέθοδος για τον προσδιορισμό των παραγόντων πήξης του αίματος περιγράφεται λεπτομερώς στο Εγχειρίδιο Μεθόδων Κλινικής και Εργαστηριακής Έρευνας.
Λειτουργικές δοκιμές που αντικατοπτρίζουν το ρόλο του ήπατος στο μεταβολισμό της χρωστικής. Αυτός είναι πρωτίστως ο προσδιορισμός της περιεκτικότητας σε χολερυθρίνη στον ορό του αίματος, η μελέτη της urobilin, stercobilin, χρωστικές της χολής στα ούρα. Έχουμε ήδη αναφέρει τη μελέτη της περιεκτικότητας της χολερυθρίνης στη χολή. Αυτοί οι δείκτες αντανακλούν άμεσα ή έμμεσα τη διαδικασία μετατροπής της χολερυθρίνης στο ήπαρ. Το ήπαρ παίζει σημαντικό ρόλο στην ανταλλαγή χρωστικών που περιέχουν σίδηρο - αιμοσφαιρίνη, μυοσφαιρίνη, κυτοχρώματα κ.λπ.
Το αρχικό βήμα στη διάσπαση της αιμοσφαιρίνης είναι η ρήξη της μεθυλικής γέφυρας και ο σχηματισμός βερδοαιμοσφαιρίνης (βερδοσφαιρίνης), η οποία περιέχει επίσης σίδηρο και σφαιρίνη. Στο μέλλον, η βερδοσφαιρίνη χάνει σίδηρο και σφαιρίνη, αρχίζουν οι διαδικασίες ανάπτυξης του δακτυλίου πορφυρίνης και ο σχηματισμός της μπιλιβερδίνης, κατά την αποκατάσταση της οποίας σχηματίζεται η κύρια χρωστική ουσία χολής, η χολερυθρίνη (έμμεση, αδέσμευτη χολερυθρίνη). Τέτοια χολερυθρίνη συνδυάζεται με το διαζω αντιδραστήριο Ehrlich μετά από επεξεργασία με οινόπνευμα ή αντιδραστήριο καφεΐνης, δηλαδή δίνει μια έμμεση χρωματική αντίδραση. Απορροφάται ενεργά από τα ηπατοκύτταρα και, με τη βοήθεια των ενζύμων της γλυκουρονυλ τρανσφεράσης στη συσκευή Golgi, συνδυάζεται με ένα (μονογλυκουρονίδιο) ή δύο (διγλυκουρονίδιο) μόρια γλυκουρονικού οξέος. Το 15 τοις εκατό της χολερυθρίνης συνδυάζεται στο ήπαρ από θειική τρανσφεράση με θειικό οξύ και σχηματίζει φωσφοθειική φωσφοαδενοσίνη. Αυτή η χολερυθρίνη αντιδρά γρήγορα με το διαζω αντιδραστήριο και δίνει μια άμεση αντίδραση.
Στο ΗΠΑΤΙΚΕΣ ΑΣΘΕΝΕΙΕΣη αυξημένη περιεκτικότητα σε χολερυθρίνη στο αίμα καθορίζεται κυρίως από το γεγονός ότι τα ηπατοκύτταρα την εκκρίνουν τόσο στη χολή όσο και στα τριχοειδή αγγεία του αίματος. Η χολερυθρίνη συσσωρεύεται στο αίμα, δίνοντας μια άμεση αντίδραση με ένα διαζωδρενεργό (άμεση, ή δεσμευμένη, χολερυθρίνη). Σε μικρότερη ποσότητα, η χολερυθρίνη περιέχεται επίσης σε σοβαρή ηπατική βλάβη, η οποία προκαλεί μια έμμεση αντίδραση, η οποία οφείλεται στη μείωση της δραστηριότητας πρόσληψης της μη συζευγμένης χολερυθρίνης από το αίμα από τα ηπατικά κύτταρα και προφανώς σχετίζεται με παραβίαση της μηχανισμός για την πρόσληψη και απορρόφηση της χολερυθρίνης στις μεμβράνες των ηπατοκυττάρων.
Με απόφραξη του κοινού χοληδόχου ή ηπατικού πόρου με πέτρα, όγκο, παχύρρευστη βλέννα, στένωση του αυλού του με ουλές(για παράδειγμα, μετά από χειρουργική επέμβαση στη χοληφόρο οδό) στους ηπατικούς χοληφόρους πόρους αυξάνει την πίεση της χολής. Διεισδύει στο αίμα και στα λεμφικά τριχοειδή αγγεία. Συσσωρεύεται στο αίμα κυρίως χολερυθρίνη, που δίνει άμεση αντίδραση με ένα διαζω αντιδραστήριο (υποηπατικό ή μηχανικό, ίκτερο).
Η αιμόλυση των ερυθροκυττάρων συνοδεύεται από απελευθέρωση μεγάλης ποσότητας αιμοσφαιρίνης, μέρος της αποβάλλεται από τα νεφρά, ενώ μέρος δεσμεύεται από τα κύτταρα του δικτυοενδοθηλιακού συστήματος και μετατρέπεται σε βερδοσφαιρίνη και χολερυθρίνη. Μέρος αυτής της χολερυθρίνης υφίσταται σύζευξη με γλυκουρονικό οξύ στο ήπαρ και απεκκρίνεται σε αυξημένη ποσότητα με τη χολή στο έντερο. Ωστόσο, σημαντική ποσότητα χολερυθρίνης συγκρατείται στο αίμα, δίνοντας έμμεση αντίδραση. Τέτοιος ικτερόςπου ονομάζεται αιμολυτικό ή υπερηπατικό.
Στο αποφρακτικός ίκτεροςπολύ λίγη ή καθόλου χολή (χολερυθρίνη) εισέρχεται στα έντερα. Το χρώμα των κοπράνων εξαρτάται από τα προϊόντα της μετατροπής της χολερυθρίνης - στερκοβιλίνης, η οποία σχηματίζεται στο έντερο από το στερκοχολινογόνο - ένα ενδιάμεσο προϊόν της μετατροπής της χολερυθρίνης. Εάν οι χρωστικές της χολής δεν εισέλθουν στο έντερο, τα κόπρανα γίνονται ανοιχτόχρωμα, λευκά, αχολικά. Η αντίδραση στη στερκοβιλίνη και την ουροβιλίνη σε τέτοιες περιπτώσεις είναι αρνητική.
Με τον παρεγχυματικό ίκτερο, οι χρωστικές της χολής εισέρχονται στο έντερο σε μικρότερη ποσότητα από την κανονική, καθώς η περιεκτικότητα σε χολερυθρίνη στη χολή μειώνεται και η ίδια η ποσότητα της χολής είναι μικρή. Ωστόσο, η χολερυθρίνη που εισέρχεται στα έντερα είναι αρκετή για να χρωματίσει τα κόπρανα ανοιχτό καφέ. Μέρος της στερκοβιλίνης απορροφάται και απεκκρίνεται από τους νεφρούς, πρώτα ως ουροχολινογόνο και στη συνέχεια ως ουροβιλίνη. Με περίσσεια περιεκτικότητας συζευγμένης (άμεσης) χολερυθρίνης στο αίμα, μέρος της εισέρχεται στα ούρα, όπου μπορεί να ανιχνευθεί χρησιμοποιώντας τη δοκιμή Rosin (με αλκοολικό διάλυμα ιωδίου) ή μια δοκιμή με καθίζηση χολερυθρίνης με άλατα βαρίου.
Στο αιμολυτικό ίκτεροτο επίπεδο της χολερυθρίνης στη χολή είναι αυξημένο. Η στερκομπιλίνη και η ουροβιλίνη σχηματίζονται επίσης σε περίσσεια - τα κόπρανα και τα ούρα έχουν έντονο χρώμα. Και στο αίμα, η περιεκτικότητα σε μη δεσμευμένη χολερυθρίνη αυξάνεται, είναι ελάχιστα διαλυτή στο νερό, δεν διεισδύει μέσω του νεφρικού φραγμού στους ιστούς. Επομένως, δεν υπάρχει χολερυθρίνη στα ούρα.
Χολερυθρίνη στον ορό του αίματοςαποφασισμένος από μέθοδος των Endrashik, Cleghorn και Grof. Αυτή η μέθοδος βασίζεται στον συνδυασμό διαζοφαινυλσουλφονικού οξέος (που σχηματίζεται από την αλληλεπίδραση σουλφανιλικού οξέος με νιτρώδες νάτριο) με χολερυθρίνη ορού αίματος, ως αποτέλεσμα αυτής της αντίδρασης σχηματίζεται ένα ροζ-ιώδες χρώμα. Από την έντασή της κρίνεται η συγκέντρωση της χολερυθρίνης, η οποία εισέρχεται σε άμεση αντίδραση. Όταν ένα αντιδραστήριο καφεΐνης προστίθεται στον ορό, η μη συζευγμένη (έμμεση) χολερυθρίνη περνά σε μια διαλυτή διάσπαση κατάσταση και δίνει ένα ροζ-ιώδες χρώμα στο διάλυμα με ένα μείγμα του διαζω αντιδραστηρίου. Η τεχνική περιγράφεται στο βιβλίο αναφοράς των V. G. Kolb, V. S. Kamyshnikov; εγχειρίδιο, εκδ. A. A. Pokrovsky; κατευθυντήριες γραμμές, εκδ. V. V. Menshikov και άλλοι.
Σημασία ορισμένων ενζύμων στη διάγνωση ηπατικών παθήσεων. Τα ηπατικά ένζυμα, όπως και άλλα όργανα, χωρίζονται σε ειδικά για τα όργανα και σε μη ειδικά. Για το ήπαρ, τα ειδικά για τα όργανα ένζυμα είναι η ορνιθινοκαρβαμυλ τρανσφεράση, η γλουταμική αφυδρογονάση, η φωσφοφρουκτοαλδολάση, η ιστιδάση, η αφυδρογονάση της σορβιτόλης. Επιπλέον, το πέμπτο ισοένζυμο της γαλακτικής αφυδρογονάσης θεωρείται ειδικό.
Τα ηπατικά κύτταρα είναι πλούσια σε ένζυμα. Η βλάβη στα ηπατοκύτταρα οδηγεί στην απελευθέρωση σημαντικής ποσότητας ενδοκυτταρικών ενζύμων και στη συσσώρευσή τους στο αίμα. Από αυτή την άποψη, οι τρανσαμινάσες, οι αλδολάσες και τα ένζυμα που βρίσκονται σε κύτταρα άλλων οργάνων και ιστών έχουν αποκτήσει διαγνωστική σημασία. Οι δείκτες δραστηριότητάς τους στο αίμα θα πρέπει να αξιολογούνται σε σύγκριση με τα κλινικά σημεία της νόσου.
Αλδολάση- όνομα ομάδας ενζύμων που εμπλέκονται στους μηχανισμούς αερόβιας διάσπασης των υδατανθράκων. Η αλδολάση ορού καταλύει την αντίστροφη διάσπαση της 1,6-διφωσφορικής φρουκτόζης σε δύο φωσφοτριόζες - φωσφογλυκεραλδεΰδη και μονοφωσφορική διυδροξυακετόνη. Η δράση της αλδολάσης του ορού είναι αυξημένη στην οξεία επιδημική ηπατίτιδα και σε μικρότερο βαθμό στην οξεία τοξική ηπατίτιδα. Στην οξεία ιογενή ηπατίτιδα, 5-20 φορές αύξηση της δραστηριότητας της διφωσφορικής αλδολάσης της φρουκτόζης παρατηρείται στο 90% των ασθενών. Η αύξησή του εμφανίζεται 3-15 ημέρες πριν την εμφάνιση άλλων κλινικών σημείων της νόσου. Μετά από 5 ημέρες από την έναρξη της ικτερικής περιόδου, η δραστηριότητα της αλδολάσης μειώνεται. Αύξηση της δραστηριότητας της αλδολάσης σημειώνεται επίσης σε ανικτερικές μορφές οξείας ηπατίτιδας. Σε ασθενείς με χρόνιες φλεγμονώδεις διεργασίες στο ήπαρ, η δραστηριότητα της αλδολάσης αυξάνεται ελαφρώς και σε μικρό αριθμό από αυτούς.
Η μελέτη της δράσης της αλδολάσης στον ορό αίματος πραγματοποιείται σύμφωνα με μέθοδος των V. I. Tovarnitsky, E. N. Voluyskaya.Σε υγιείς ανθρώπους, η δραστηριότητα αυτού του ενζύμου δεν υπερβαίνει τις 3-8 μονάδες.
Αμινοτρανσφεράσες (τρανσαμινάσες)χρησιμοποιείται συχνά για τη διάγνωση της φλεγμονώδους ηπατικής νόσου. Οι αμινοτρανσφεράσες στο ανθρώπινο σώμα εκτελούν τις διαδικασίες της τρανσαμίνωσης (αντίστροφη μεταφορά αμινοομάδων αμινοξέων σε κετοξέα). Η μελέτη της δράσης της ασπαρτικής αμινοτρανσφεράσης (AST) και της αμινοτρανσφεράσης της αλανίνης (ALT) είναι υψίστης σημασίας. Αυτά τα ένζυμα είναι ευρέως κατανεμημένα σε διάφορα όργανα και ιστούς - το ήπαρ, το μυοκάρδιο, τους σκελετικούς μύες, τα νεφρά κ.λπ. Η αύξηση της δραστηριότητας των αμινοτρανσφερασών αποκτά διαγνωστική σημασία σε σύγκριση με τα κλινικά σημεία της νόσου.
Η μελέτη πραγματοποιείται σύμφωνα με Μέθοδος Reitman και Frenkel. Ο κανόνας για το AST είναι 0,1-0,45 mmol / (h l) (8-40 μονάδες), για Alt - 0,1 - 0,68 mmol / (h l) (5-30 μονάδες). Επί του παρόντος, η ποσότητα του υποστρώματος σε mole που καταλύεται από 1 λίτρο του υγρού δοκιμής ανά 1 ώρα επώασης στους 37 °C (mmol/(h L) λαμβάνεται ως μονάδα ενζυμικής δραστηριότητας. Επανυπολογισμός των προηγουμένως αποδεκτών μονάδων ενζυματικής δραστηριότητας στα υποδεικνυόμενα πραγματοποιείται σύμφωνα με τους ακόλουθους τύπους: για AsT - D/88, για ALT - D2/88, όπου D - δείκτης δραστηριότητας ενζύμου, εκφρασμένος στην παλιά διάσταση (μονάδες), 88 - συντελεστής μετατροπής, αριθμητικά ίσος στο μοριακό βάρος του πυροσταφυλικού οξέος.
Στην επιδημική ηπατίτιδα, η δραστηριότητα των αμινοτρανσφερασών αυξάνεται με μεγάλη σταθερότητα και στα αρχικά στάδια, ακόμη και πριν από την εμφάνιση του ίκτερου. Με την τοξική ηπατίτιδα και την επιδείνωση της χρόνιας, η δραστηριότητα των αμινοτρανσφερασών αυξάνεται κατά 3-5 φορές. Οι αλλαγές στην κίρρωση του ήπατος δεν είναι τόσο φυσικές.
Γαλακτική αφυδρογονάση (LDH)- ένα γλυκολυτικό ένζυμο που καταλύει αναστρέψιμα την οξείδωση του 1-γαλακτικού σε πυροσταφυλικό οξύ. Η LDH απαιτεί δινουκλεοτίδιο νικοτιναμιδίου ως ενδιάμεσο δέκτη υδρογόνου. Στον ορό του αίματος βρέθηκαν πέντε ισοένζυμα LDH. Η LDH βρίσκεται στο μυοκάρδιο, η LDH5 βρίσκεται στο ήπαρ. Το πέμπτο κλάσμα του ενζύμου αναστέλλεται από την ουρία και αυτή η ιδιότητα του ενζύμου διευκολύνει τον προσδιορισμό του.
ορού LDHαποφασισμένος από Μέθοδος Sevel και Tovarek. Οι κανονικές τιμές της συνολικής δραστικότητας LDH στον ορό αίματος είναι 0,8-4,0 mmol πυροσταφυλικού οξέος ανά 1 λίτρο ορού για 1 ώρα επώασης στους 37 °C. Η ασταθής στην ουρία LDH αντιπροσωπεύει το 54-75% της συνολικής LDH.
Χρησιμοποιείται επίσης σε κλινικά εργαστήρια LDH με ηλεκτροφόρηση ορού αίματος σε γέλη πολυακρυλαμιδίου. Η μέθοδος για τον προσδιορισμό της LDH μπορεί να βρεθεί στο βιβλίο αναφοράς των V. G. Kolb, V. S. Kamyshnikov. Στην ιογενή ηπατίτιδα, η δραστηριότητα των LDH4 και LDH5 αυξάνεται τις πρώτες 10 ημέρες σε όλους τους ασθενείς, ο βαθμός αύξησής της εξαρτάται από τη σοβαρότητα της νόσου.
Χολινεστεράσηβρίσκεται στα ερυθροκύτταρα (ακετυλοχολινεστεράση) και στον ορό του αίματος (ακυλυδρολάση της ακυλοχολίνης). Και τα δύο ένζυμα διασπούν τους εστέρες χολίνης σε χολίνη και τα αντίστοιχα οξέα και διαφέρουν ως προς την ειδικότητά τους. Η ακετυλοχολινεστεράση υδρολύει μόνο την ακετυλοχολίνη (προηγουμένως ονομαζόταν αληθινή χολινεστεράση). Η χολινεστεράση του ορού μπορεί να διασπαστεί μαζί με την ακετυλοχολίνη και τη βουτυρυλοχολίνη (και 2 φορές πιο γρήγορα από την ακετυλοχολίνη). Ως εκ τούτου, είναι επίσης γνωστή ως βουτυρυλοχολινεστεράση ή ψευδής χολινεστεράση ορού. Συντίθεται στο ήπαρ και η δραστηριότητά του χρησιμοποιείται ως ένδειξη της λειτουργικής ικανότητας του ήπατος.
Η δράση της χολινεστεράσης ορού προσδιορίζεται από το βαθμό υδρόλυσης της χλωριούχου ακετυλοχολίνης σε οξικό οξύ και χολίνη. Η ποσότητα του απελευθερωμένου οξικού οξέος προσδιορίζεται από την αλλαγή στο χρώμα του ρυθμιστικού διαλύματος παρουσία ενός δείκτη οξύτητας στο FEC. Ο κανόνας είναι 160-340 mmol / (h l). Σε ηπατικές παθήσεις (ηπατίτιδα, κίρρωση), η σύνθεση της χολινεστεράσης του ορού μειώνεται. Σε ασθενείς με αποφρακτικό ίκτερο, μείωση της δραστηριότητας της χολινεστεράσης εμφανίζεται μόνο όταν εμφανίζονται σημεία σοβαρής ηπατικής βλάβης. Μείωση της δραστηριότητάς του παρατηρείται με υποπρωτεϊναιμία, καχεξία, δηλητηρίαση με οργανοφωσφορικά δηλητήρια, μυοχαλαρωτικά. Σε ορισμένες περιπτώσεις (υπέρταση, ινομυώματα της μήτρας, πεπτικό έλκος κ.λπ.), παρατηρείται αύξηση της δραστηριότητας της χολινεστεράσης.
Τρανσπεπτιδάση γ-γλουταμυλίου (G-GTP)διασπά το χρωμογόνο υπόστρωμα γ-γλουταμυλ-4-νιτρονιλίδιο και διευκολύνει τη μεταφορά του υπολείμματος γάμμα-γλουταμυλίου στο διπεπτίδιο δέκτη γλυκυλγλυκίνη. Η απελευθερωμένη 4-νιτροανιλίνη προσδιορίζεται με φωτοθερμιδομετρία στα 410 nm μετά τη διακοπή της ενζυματικής αντίδρασης με οξικό οξύ.
Το G-GTP βρίσκεται σε όλα τα ανθρώπινα όργανα και ιστούς. Η δραστηριότητα αυτού του ενζύμου στα νεφρά, το ήπαρ, το πάγκρεας, τον σπλήνα, τον εγκέφαλο είναι η υψηλότερη (περίπου 220 mmol / h l), σε άλλα όργανα (καρδιά, σκελετικοί μύες, πνεύμονες, έντερα) - πολύ χαμηλότερη (0,1 -18 mmol / ( h l).Η υψηλότερη δραστηριότητα της G-GTP παρατηρείται στη χολή και στα ούρα. Στον ορό του αίματος, η δραστηριότητά της είναι 4-6 φορές χαμηλότερη από ότι στα ούρα. Αυτό το ένζυμο απουσιάζει στα ερυθροκύτταρα. Η δραστηριότητα της G-GTP στον ορό αίματος στα υγιείς άνδρες είναι 0,9-6,3 mmol / (h l), για τις γυναίκες - 0,6-3,96 mmol / (h l) Η δραστηριότητα της G-GTP είναι αυξημένη στην κίρρωση του ήπατος στο 90% των ασθενών, στη χρόνια ηπατίτιδα - σε 75 % , στη χρόνια χολαγγειοηπατίτιδα - σε όλους σχεδόν τους ασθενείς. Το ένζυμο ενεργοποιείται από την αιθανόλη. Ο προσδιορισμός της G-GTP είναι μια ευαίσθητη εξέταση στη διάγνωση των ηπατικών παθήσεων τοξικών για το αλκοόλ.
Αλκαλική φωσφατάση- μία από τις υδρολάσες, οργανικές ενώσεις ζύμωσης, εστέρες του φωσφορικού οξέος με την αποβολή των υπολειμμάτων του. Είναι ενεργό σε περιβάλλον με pH 8,6-10,1 και ενεργοποιείται έντονα υπό την επίδραση ιόντων μαγνησίου. Η αλκαλική φωσφατάση βρίσκεται σε όλους τους ανθρώπινους ιστούς και όργανα. Ιδιαίτερα πολύ στον οστικό ιστό, στο ηπατικό παρέγχυμα, στα νεφρά, στον προστάτη, σε άλλους αδένες, στον εντερικό βλεννογόνο. Η περιεκτικότητα σε αλκαλική φωσφατάση στα παιδιά είναι 1,5-3 φορές υψηλότερη από ό,τι στους ενήλικες.
Πέντε ισοένζυμα αλκαλικής φωσφατάσης απομονώθηκαν σε γέλη άγαρ με ηλεκτροφόρηση. Το πρώτο από αυτά θεωρείται ειδικό για το ήπαρ, το δεύτερο - για τον οστικό ιστό, το πέμπτο - για τη χοληφόρο οδό. Το ένζυμο απεκκρίνεται από το ήπαρ με τη χολή.
Η δράση της αλκαλικής φωσφατάσης ανιχνεύεται χρησιμοποιώντας βήτα-γλυκεροφωσφορικό νάτριο, το οποίο υφίσταται υδρόλυση για να απελευθερώσει ανόργανο φώσφορο. Το τελευταίο είναι ένα μέτρο της ενζυμικής δραστηριότητας. Το ένζυμο προσδιορίζεται στον ορό αίματος σύμφωνα με τη μέθοδο Bodansky. Κανονικά, η δραστικότητα της αλκαλικής φωσφατάσης είναι 0,5-1,3 mmol ανόργανου φωσφόρου ανά 1 λίτρο ορού για 1 ώρα επώασης σε θερμοκρασία 37 °C.
Η αύξηση της δραστηριότητας της αλκαλικής φωσφατάσης εμφανίζεται κυρίως σε δύο καταστάσεις: ασθένειες των οστών με πολλαπλασιασμό οστεοβλαστών και ασθένειες που συνοδεύονται από χολόσταση. Αυξημένη δραστηριότητα της αλκαλικής φωσφατάσης παρατηρείται στις ακόλουθες ασθένειες των οστών: υπερπαραθυρεοειδισμός (νόσος του Recklinghausen), σάρκωμα των οστών, παραμορφωτική οστεώδης ή ινώδης οστεοδυστροφία (νόσος του Paget) και άλλες μορφές οστεοπόρωσης. Χολόσταση παρατηρείται σε ασθενείς με απόφραξη του χοληφόρου χοληδόχος πόρος, ηπατικός πόρος) πέτρα, όγκος, λεμφαδένες σε καρκίνο της χοληφόρου οδού, στομάχου, σε άτομα με φλεγμονώδεις παθήσεις του ήπατος και της χοληφόρου οδού, πάγκρεας, λεμφοκοκκιωμάτωση κ.λπ. Παρατηρείται μέτρια αύξηση της δραστηριότητας της αλκαλικής φωσφατάσης στο ήπαρ όγκους, χρόνια ηπατίτιδα και κίρρωση του ήπατος, οξεία ηπατίτιδα όπως χωρίς ίκτερο και με ίκτερο. Η δραστηριότητα του ενζύμου αυξάνεται εάν ενωθεί το μηχανικό συστατικό του ίκτερου (χολαγγειίτιδα, συμπίεση του κοινού ηπατικού πόρου από περιφερειακούς λεμφαδένες, κόμβους του αναγεννόμενου ήπατος στην περιοχή της πύλης του). Έτσι, η αύξηση της δραστηριότητας της αλκαλικής φωσφατάσης στο αίμα σε ασθενείς με ίκτερο υποδηλώνει τη μηχανική της φύση.
Οι μέθοδοι εργαστηριακής και ενόργανης έρευνας δεν χάνουν τις σημαντικές θέσεις τους, παρά το γεγονός ότι οι τεχνικές απεικόνισης γίνονται όλο και πιο τέλειες. Αυτό ισχύει ιδιαίτερα για τη διάγνωση ασθενειών του πεπτικού συστήματος, ιδιαίτερα του ήπατος. Η εξέταση με υπερήχους, η τομογραφία επιτρέπουν την αξιολόγηση των μακρο-χαρακτηριστικών του οργάνου, της δομής του, της παρουσίας εστιακών ή διάχυτων αλλαγών. Οι εργαστηριακές εξετάσεις έχουν σχεδιαστεί για τη διάγνωση της λειτουργίας του οργάνου. Στο πλαίσιο του άρθρου εξετάζονται ιζηματογενή δείγματα, μεταξύ των οποίων σημαντική θέση κατέχει η θυμόλη.
Αυτή είναι μια ιζηματογενής αντίδραση, η οποία έχει σχεδιαστεί για να εντοπίσει παραβίαση της λειτουργίας πρωτεϊνοσύνθεσης του ήπατος. Είναι ευαίσθητο στη διαταραχή της σχέσης ή της ισορροπίας μεταξύ του κλάσματος της σφαιρίνης και των λευκωματινών.
Στις περισσότερες ηπατικές παθήσεις, οι οποίες συνοδεύονται από μείωση της ικανότητας σύνθεσης πρωτεϊνικών δομών, οι τιμές της δοκιμής θυμόλης είναι αυξημένες. Υπάρχουν όμως και άλλοι λόγοι που μπορεί να επηρεάσουν το αποτέλεσμα της μελέτης:
- νεφρωσικό σύνδρομο απώλειας πρωτεΐνης.
- συστηματικές ασθένειες?
- αυτοάνοση παθολογία?
- ασθένειες του συνδετικού ιστού.
Μόνο μια επαρκής συνολική προσέγγιση του προβλήματος θα επιτρέψει την επαρκή αξιολόγηση των αποτελεσμάτων της δοκιμής και της κατάστασης στο σύνολό της.
Πώς γίνεται η ανάλυση;
Πρώτα απ 'όλα, πρέπει να εξηγηθεί στον ασθενή η ουσία της διαδικασίας και ο σκοπός της. Το τεστ θυμόλης, όπως και άλλες ιζηματογενείς μέθοδοι, χρησιμοποιείται για την αξιολόγηση της πρωτεϊνοσυνθετικής λειτουργίας του ήπατος. Στην ηπατική ανεπάρκεια, αυτή η ικανότητα των ηπατοκυττάρων χάνεται σε διάφορους βαθμούς.
Ο ασθενής το πρωί με άδειο στομάχι έρχεται στο εργαστήριο, όπου λαμβάνεται φλεβικό αίμα. Είναι σημαντικό ότι 6-8 ώρες πριν τη μελέτη, δεν έτρωγε. Αποκλείστε την πρόσληψη αλκοόλ λίγες μέρες πριν τη μελέτη, τη χρήση καφεϊνούχων ποτών.
 Ο ορός αίματος του ατόμου προστίθεται σε ειδικό διάλυμα με γνωστή οξύτητα (η τιμή του pH είναι 7,8). Ο όγκος της θυμόλης είναι 5-7 ml. Διαλύεται στο ρυθμιστικό σύστημα veronal. Η θυμόλη δεν είναι οξύ, είναι μέλος μιας ομάδας κυκλικών ενώσεων που ονομάζονται φαινόλες. Όταν δεσμεύεται με γλοβουλίνες (την περίσσεια τους), χοληστερόλη, φωσφολιπίδια υπό συνθήκες γνωστής οξύτητας, το διάλυμα δοκιμής γίνεται θολό. Ο βαθμός θολότητας εκτιμάται χρησιμοποιώντας χρωματομετρική ή νεφελομετρική μέθοδο. Συγκρίνεται με τη θολότητα ενός διαλύματος θειικού βαρίου, που λαμβάνεται ως μονάδα. Όταν αξιολογούνται τα αποτελέσματα της δοκιμής θυμόλης, οι δείκτες νόρμα ποικίλλουν από 0 έως 5 μονάδες.
Ο ορός αίματος του ατόμου προστίθεται σε ειδικό διάλυμα με γνωστή οξύτητα (η τιμή του pH είναι 7,8). Ο όγκος της θυμόλης είναι 5-7 ml. Διαλύεται στο ρυθμιστικό σύστημα veronal. Η θυμόλη δεν είναι οξύ, είναι μέλος μιας ομάδας κυκλικών ενώσεων που ονομάζονται φαινόλες. Όταν δεσμεύεται με γλοβουλίνες (την περίσσεια τους), χοληστερόλη, φωσφολιπίδια υπό συνθήκες γνωστής οξύτητας, το διάλυμα δοκιμής γίνεται θολό. Ο βαθμός θολότητας εκτιμάται χρησιμοποιώντας χρωματομετρική ή νεφελομετρική μέθοδο. Συγκρίνεται με τη θολότητα ενός διαλύματος θειικού βαρίου, που λαμβάνεται ως μονάδα. Όταν αξιολογούνται τα αποτελέσματα της δοκιμής θυμόλης, οι δείκτες νόρμα ποικίλλουν από 0 έως 5 μονάδες.
Ερμηνεία αποτελεσμάτων
Τα αποτελέσματα του τεστ στο πόρισμα των εργαστηριακών γιατρών είναι τα εξής: το τεστ είναι θετικό ή το τεστ αρνητικό. Μερικές φορές είναι δυνατή η ένδειξη του βαθμού αύξησης. Εκφράζεται στον αριθμό των "σταυρών" ή μονάδων (με ρυθμό από 0 έως 5).
Η δοκιμή θυμόλης είναι αυξημένη σε ηπατικές παθήσεις που σχετίζονται με το φλεγμονώδες συστατικό. Πρόκειται για ιογενείς και τοξικές ηπατίτιδα, χολοστατικές βλάβες του οργάνου. Συνήθως, σε περίπτωση οξείας βλάβης των ηπατοκυττάρων, λόγω της κυτταροπαθητικής (κυτταροκαταστροφικής) δράσης των ιών, η εξέταση είναι έντονα θετική. Εάν υπάρχει χρόνια ηπατίτιδα, τα αποτελέσματα του τεστ θυμόλης μπορεί να είναι εντός του φυσιολογικού εύρους ή ελαφρώς αυξημένα.
Η ίνωση και η κίρρωση μπορεί επίσης να αυξήσουν την πιθανότητα θετικής δοκιμασίας ιζήματος. Η βλάβη στο ήπαρ από τοξικά προϊόντα, τα φάρμακα μειώνουν επίσης τη πρωτεϊνοσυνθετική του λειτουργία λόγω κυτταρικής νέκρωσης. Η σύνθεση της λευκωματίνης μειώνεται, ενώ τα κλάσματα σφαιρίνης εμφανίζονται σε υψηλές (σε σχέση με τη λευκωματίνη) συγκεντρώσεις.
Άλλες συνθήκες που προκαλούν θετικό αποτέλεσμα
Οι λόγοι για τη μείωση του επιπέδου της λευκωματίνης σε σύγκριση με τις σφαιρίνες δεν είναι μόνο στην παθολογία του ήπατος.  Υπάρχουν διάφορες ασθένειες και καταστάσεις που μπορούν να προκαλέσουν αυτά τα αποτελέσματα των εξετάσεων.
Υπάρχουν διάφορες ασθένειες και καταστάσεις που μπορούν να προκαλέσουν αυτά τα αποτελέσματα των εξετάσεων.
Πρώτον, θα πρέπει να αποκλειστεί το νεφρωσικό σύνδρομο. Προκαλείται από διαβητική, ουραιμική νεφροπάθεια, καθώς και από διάφορες παραλλαγές σπειραματονεφρίτιδας. Οι εξετάσεις ούρων και αίματος με αξιολόγηση του βιοχημικού προφίλ επιβεβαιώνουν την εικασία.
Η επόμενη ομάδα αιτιών είναι τα αυτοάνοσα νοσήματα και τα νοσήματα του συνδετικού ιστού. Εξαιρέστε τον συστηματικό ερυθηματώδη λύκο (καθώς και τη νεφρίτιδα του λύκου), το σκληρόδερμα, το σύνδρομο Sjögren, την πολυμυαλγία. Για να γίνει αυτό, ο γιατρός συνταγογραφεί εξετάσεις για ανοσολογικούς δείκτες.
Συχνά ένα θετικό αποτέλεσμα παρατηρείται σε κακοήθεις όγκους. Αυτό συμβαίνει στο λεγόμενο παρανεοπλασματικό σύνδρομο.
Μειονεκτήματα της μεθόδου
Το πλεονέκτημα της ανάλυσης είναι ότι είναι πολύ ευαίσθητη. Ταυτόχρονα, το τεστ θυμόλης είναι σχετικά φθηνό. Υπάρχουν όμως μειονεκτήματα.
Συνδέονται με χαμηλή ειδικότητα. Δηλαδή, με ένα θετικό αποτέλεσμα της μελέτης, είναι αδύνατο να μιλήσουμε για κάποια συγκεκριμένη παθολογία. Οι ομάδες των λόγων που προκαλούν αύξηση στα χρωματομετρικά χαρακτηριστικά του διαλύματος παρατίθενται παραπάνω. Αξίζει να σημειωθεί ότι η λίστα είναι αρκετά εντυπωσιακή.
Οι ιζηματογενείς δοκιμές χρησιμοποιούνται περισσότερο για να επιβεβαιώσουν το γεγονός της μειωμένης ηπατικής λειτουργίας. Εκτός από τη θυμόλη, χρησιμοποιείται μια δοκιμασία εξάχνωσης. Η αρχή του βασίζεται στο φαινόμενο της κροκίδωσης. Το αντιδραστήριο είναι το χλωριούχο άλας του υδραργύρου - εξάχνωση. Με περίσσεια σφαιρινών στον ορό αίματος, οι νιφάδες είναι ορατές στον δοκιμαστικό σωλήνα - ίζημα. Το τεστ θεωρείται θετικό. Αλλά δεν μπορεί να μιλήσει για κάποια συγκεκριμένη ασθένεια, όπως η θυμόλη.
Κατά την εξέταση ενός ασθενούς, είναι σημαντικό για έναν γιατρό να κατανοήσει την έννοια της συνταγογράφησης εξετάσεων. Όταν ανιχνεύεται θετική δοκιμή θυμόλης, γίνεται σαφές ότι πιθανότατα υπάρχει παραβίαση της ηπατικής λειτουργίας. Αλλά ταυτόχρονα, άλλες παθολογίες μπορούν να εκδηλωθούν με αυτόν τον τρόπο. Αυτή είναι μια ευκαιρία να προβληματιστούμε και να καταρτίσουμε ένα κατάλληλο σχέδιο για περαιτέρω διαγνωστικά.
εξάχνωση δοκιμής
Ιζηματογενής δοκιμή που χρησιμοποιείται στη λειτουργική μελέτη του ήπατος. Κανόνας 1,6 - 2,2 ml. Το τεστ είναι θετικό σε ορισμένα λοιμώδη νοσήματα, παρεγχυματικά ηπατικά νοσήματα, νεοπλάσματα.
Δοκιμή Veltman
Κολλοειδής-ιζηματογενής αντίδραση για τη μελέτη των ηπατικών λειτουργιών. Κανόνας 5 - 7 δοκιμαστικός σωλήνας.
Τεστ φορμόλης
Μια μέθοδος που έχει σχεδιαστεί για την ανίχνευση της ανισορροπίας των πρωτεϊνών που περιέχονται στο αίμα. Το τεστ είναι συνήθως αρνητικό.
Ορομοκοειδές
- είναι αναπόσπαστο μέρος του συμπλέγματος πρωτεΐνης-υδατάνθρακα, εμπλέκεται στο μεταβολισμό των πρωτεϊνών. Κανόνας 0,13 - 0,2 μονάδες. Τα αυξημένα επίπεδα οροοειδούς υποδηλώνουν ρευματοειδή αρθρίτιδα, ρευματισμούς, όγκους κ.λπ.
C-αντιδρώσα πρωτεΐνη
Η πρωτεΐνη που περιέχεται στο πλάσμα του αίματος είναι μια από τις πρωτεΐνες οξείας φάσης. Κανονικά απουσιάζει. Η ποσότητα της C-αντιδρώσας πρωτεΐνης αυξάνεται παρουσία φλεγμονωδών διεργασιών στο σώμα.
Απτοσφαιρίνη
Μια πρωτεΐνη του πλάσματος που συντίθεται στο ήπαρ και μπορεί να δεσμεύσει ειδικά την αιμοσφαιρίνη. Η κανονική περιεκτικότητα σε απτοσφαιρίνη είναι 0,9 - 1,4 g/l. Η ποσότητα της απτοσφαιρίνης αυξάνεται σε οξείες φλεγμονώδεις διεργασίες, χρήση κορτικοστεροειδών, ρευματική καρδιοπάθεια, μη ειδική πολυαρθρίτιδα, λεμφοκοκκιωμάτωση, έμφραγμα του μυοκαρδίου (μεγάλο εστιακό), κολλαγόνοση, νεφρωσικό σύνδρομο, όγκους. Η ποσότητα της απτοσφαιρίνης μειώνεται σε παθολογίες που συνοδεύονται από διάφορους τύπους αιμόλυσης, ηπατικές παθήσεις, μεγέθυνση σπλήνας κ.λπ.
Κρεατινίνη στο αίμα
Είναι προϊόν του μεταβολισμού των πρωτεϊνών. Ένας δείκτης που δείχνει την εργασία των νεφρών. Το περιεχόμενό του ποικίλλει πολύ ανάλογα με την ηλικία. Σε παιδιά ηλικίας κάτω του 1 έτους, το αίμα περιέχει από 18 έως 35 μmol / l κρεατινίνης, σε παιδιά από 1 έως 14 ετών - 27 - 62 μmol / l, σε ενήλικες - 44 - 106 μmol / l. Αυξημένη περιεκτικότητα σε κρεατινίνη παρατηρείται με μυϊκή βλάβη, αφυδάτωση. Ένα χαμηλό επίπεδο είναι χαρακτηριστικό της πείνας, της χορτοφαγικής διατροφής, της εγκυμοσύνης.
Ουρία
Παράγεται στο ήπαρ ως αποτέλεσμα του μεταβολισμού των πρωτεϊνών. Ένας σημαντικός δείκτης για τον προσδιορισμό της λειτουργικής εργασίας των νεφρών. Ο κανόνας είναι 2,5 - 8,3 mmol / l. Η αυξημένη περιεκτικότητα σε ουρία υποδηλώνει παραβίαση της απεκκριτικής ικανότητας των νεφρών και παραβίαση της λειτουργίας διήθησης.
Δείκτες μεταβολισμού χρωστικών:
 ολική χολερυθρίνη
ολική χολερυθρίνη
Κιτρινοκόκκινη χρωστική ουσία, η οποία σχηματίζεται ως αποτέλεσμα της διάσπασης της αιμοσφαιρίνης. Ο κανόνας περιέχει 8,5 - 20,5 μmol / l. Η περιεκτικότητα σε ολική χολερυθρίνη βρίσκεται σε κάθε τύπο ίκτερου.
άμεση χολερυθρίνη
Ο κανόνας είναι 2,51 μmol / l. Αυξημένη περιεκτικότητα σε αυτό το κλάσμα χολερυθρίνης παρατηρείται στον παρεγχυματικό και συμφορητικό ίκτερο. Έμμεση χολερυθρίνη - Κανόνας 8,6 μmol / l. Αυξημένη περιεκτικότητα σε αυτό το κλάσμα χολερυθρίνης παρατηρείται στον αιμολυτικό ίκτερο.
Μεθαιμοσφαιρίνη
Ο κανόνας είναι 9,3 - 37,2 µmol / l (έως 2%).
σουλφαιμοσφαιρίνη
Κανόνας 0 - 0,1% του συνόλου.
Δείκτες μεταβολισμού υδατανθράκων:
Γλυκόζη
- είναι η κύρια πηγή ενέργειας στο σώμα. Ο κανόνας είναι 3,38 - 5,55 mmol / l. Η αυξημένη γλυκόζη αίματος (υπεργλυκαιμία) υποδηλώνει την παρουσία σακχαρώδους διαβήτη ή μειωμένης ανοχής στη γλυκόζη, χρόνιων παθήσεων του ήπατος, του παγκρέατος και του νευρικού συστήματος. Τα επίπεδα γλυκόζης μπορεί να μειωθούν με αυξημένη σωματική άσκηση, εγκυμοσύνη, μακροχρόνια νηστεία, ορισμένες ασθένειες του γαστρεντερικού σωλήνα που σχετίζονται με μειωμένη απορρόφηση γλυκόζης.
Σιαλικά οξέα
Κανόνας 2,0 - 2,33 mmol / l. Η αύξηση του αριθμού τους σχετίζεται με ασθένειες όπως η πολυαρθρίτιδα, η ρευματοειδής αρθρίτιδα κ.λπ. Εξόζες συνδεδεμένες με πρωτεΐνη
Ο κανόνας είναι 5,8 - 6,6 mmol / l.
Εξόζες σχετιζόμενες με ορομυκοειδή
Ο κανόνας είναι 1,2 - 1,6 mmol / l.
Γλυκοζυλιωμένη αιμοσφαιρίνη
Κανόνας 4,5 - 6,1 mole%.
Γαλακτικό οξύ
Το προϊόν διάσπασης της γλυκόζης. Είναι μια πηγή ενέργειας απαραίτητη για τη λειτουργία των μυών, του εγκεφάλου και του νευρικού συστήματος. Ο κανόνας είναι 0,99 - 1,75 mmol / l.
Δείκτες μεταβολισμού λιπιδίων:
ολική χοληστερόλη
Μια σημαντική οργανική ένωση που αποτελεί συστατικό του μεταβολισμού των λιπιδίων. Η φυσιολογική περιεκτικότητα σε χοληστερόλη είναι 3,9 - 5,2 mmol / l. Η αύξηση του επιπέδου του μπορεί να συνοδεύει τις ακόλουθες ασθένειες: παχυσαρκία, σακχαρώδης διαβήτης, αθηροσκλήρωση, χρόνια παγκρεατίτιδα, έμφραγμα του μυοκαρδίου, στεφανιαία νόσο, ορισμένες ασθένειες του ήπατος και των νεφρών, υποθυρεοειδισμός, αλκοολισμός, ουρική αρθρίτιδα.
Χοληστερόλη άλφα-λιποπρωτεΐνη (HDL)
Λιποπρωτεΐνες υψηλής πυκνότητας. Ο κανόνας είναι 0,72 -2, 28 mmol / l.
Βήτα-λιποπρωτεΐνη χοληστερόλη (LDL)
Λιποπρωτεΐνες χαμηλής πυκνότητας. Κανόνας 1,92 - 4,79 mmol / l.
Τριγλυκερίδια
- οργανικές ενώσεις που εκτελούν ενεργειακές και δομικές λειτουργίες. Η φυσιολογική περιεκτικότητα σε τριγλυκερίδια εξαρτάται από την ηλικία και το φύλο.
έως 10 ετών 0,34 - 1,24 mmol / l
10 - 15 ετών 0,36 - 1,48 mmol/l
15 - 20 ετών 0,45 - 1,53 mmol/l
20 - 25 ετών 0,41 - 2,27 mmol/l
25 - 30 ετών 0,42 - 2,81 mmol/l
30 - 35 ετών 0,44 - 3,01 mmol/l
35 - 40 ετών 0,45 - 3,62 mmol/l
40 - 45 ετών 0,51 - 3,61 mmol/l
45 - 50 ετών 0,52 - 3,70 mmol/l
50 - 55 ετών 0,59 - 3,61 mmol/l
55 - 60 ετών 0,62 - 3,23 mmol/l
60 - 65 ετών 0,63 - 3,29 mmol/l
65 - 70 ετών 0,62 - 2,94 mmol/l
Αύξηση του επιπέδου των τριγλυκεριδίων στο αίμα είναι δυνατή με οξεία και χρόνια παγκρεατίτιδα, αθηροσκλήρωση, στεφανιαία νόσο, υπέρταση, σακχαρώδη διαβήτη, αλκοολισμό, ηπατίτιδα, κίρρωση του ήπατος, παχυσαρκία, εγκεφαλική αγγειακή θρόμβωση, ουρική αρθρίτιδα, χρόνια νεφρική ανεπάρκεια κ.λπ.
Φωσφολιπίδια
Κανόνας 2,52 - 2,91 mmol / l
Μη εστεροποιημένα λιπαρά οξέα
400 - 800 μmol/l
Ένζυμα:
 ALAT - αμινοτρανσφεράση αλανίνης.
ALAT - αμινοτρανσφεράση αλανίνης.
Ένα ένζυμο απαραίτητο για τον προσδιορισμό της λειτουργικής κατάστασης του ήπατος. Η φυσιολογική περιεκτικότητα στο αίμα είναι 28 -178 ncat / l. Η αυξημένη περιεκτικότητα σε ALAT είναι χαρακτηριστική του εμφράγματος του μυοκαρδίου, της βλάβης της καρδιάς και των σωματικών μυών.
ASAT - ασπαρτική αμινοτρανσφεράση.
Norm 28 - 129 nk/l. Αυξάνεται με παθολογίες του ήπατος.
Λιπάση
Ένα ένζυμο που εμπλέκεται στη διάσπαση των λιπιδίων, που συντίθενται από το πάγκρεας. Κανόνας 0 - 190 μονάδες / ml. Η λιπάση αυξάνεται με παγκρεατίτιδα, όγκους, παγκρεατικές κύστεις, χρόνιες παθήσεις της χοληδόχου κύστης, νεφρική ανεπάρκεια, παρωτίτιδα, έμφραγμα, περιτονίτιδα. Μειώνεται - με τυχόν όγκους, με εξαίρεση τον καρκίνο του παγκρέατος.
Αμυλάση
- ένα πεπτικό ένζυμο που διασπά το άμυλο που συντίθεται από το πάγκρεας και τους σιελογόνους αδένες. Ο κανόνας της άλφα-αμυλάσης είναι 28 - 100 μονάδες / l, η παγκρεατική αμυλάση - 0 - 50 μονάδες / l. Το επίπεδο ανεβαίνει με παγκρεατίτιδα, παγκρεατικές κύστεις, σακχαρώδη διαβήτη, χολοκυστίτιδα, κοιλιακό τραύμα, αποβολή.
Αλκαλική φωσφατάση
Ένα ένζυμο που επηρεάζει το μεταβολισμό του φωσφορικού οξέος και συμμετέχει στη μεταφορά του φωσφόρου στον οργανισμό. Ο κανόνας στις γυναίκες είναι έως 240 μονάδες / l, στους άνδρες έως 270 μονάδες / l. Το επίπεδο της αλκαλικής φωσφατάσης αυξάνεται σε διάφορες παθήσεις των οστών, ραχίτιδα, μυέλωμα, υπερπαραθυρεοειδισμό, λοιμώδη μονοπυρήνωση, ηπατικές παθήσεις. Η μείωσή του είναι χαρακτηριστική του υποθυρεοειδισμού, των διαταραχών της οστικής ανάπτυξης,