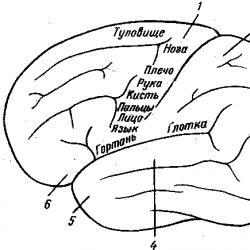
Windows conforme decifrado. Obtenha permissão para construir uma casa e outros objetos. Lista de informações necessárias
OK- um canal por transportadora Fonte: http://www.minsvyaz.ru/ new portal/site.shtml?id=2003 Membro de compensação geral da OKN no MICEX A OKN espera energia final de recuperação de petróleo. OK... Dicionário de abreviaturas e abreviaturas
- (Oknos) na mitologia romana, um velho que não queria morrer e se apegava a uma vida desnecessária. No Hades, ele estava condenado a um trabalho eterno e sem sentido: ele teceu uma corda, que foi imediatamente comida por um burro... Grande Dicionário Enciclopédico
- (Oknos) – filho do adivinho Manto, filha de Hércules. Ele deu à cidade de Mântua, na Itália, o nome de sua mãe. (Fonte: “Mitos da Grécia Antiga. Livro de referência do dicionário.” EdwART, 2009.) ... Enciclopédia de Mitologia
- (Auknos, Oknos, outro grego Ὄκνος) personagem da mitologia grega e romana. Filho do etrusco Tibre e Manto. Ele veio em auxílio de Enéias. Fundou Mântua, batizando-a com o nome de sua mãe. Segundo outra versão, filho de Auletes e fundador de Felzina (Bononia). Depois... ... Wikipédia
Ocnus, filho de Tibre e Manto, filha de Tirésias ou filha de Hércules, o adivinho. Diz-se que ele construiu Mântua e lhe deu o nome de sua mãe. Verg. Aen. 10, 168. Ele também é chamado de filho de Auletes, o fundador da Perusia, e o fundador... ... Verdadeiro Dicionário de Antiguidades Clássicas
janelas- Janela para o Grego. mito. personagem do reino dos mortos, um velho que tece palha. uma corda sendo devorada na outra ponta por um burro. O símbolo é infinito. trabalhar. O. foi submetido a tal punição porque não queria morrer, daí o nome (grego: lento)... Mundo antigo. dicionário enciclopédico
janelas- Oknos (latim Ocnus, grego lento), em trich. personagem mitológico do reino dos mortos, um velho tecendo palha. uma corda sendo devorada na outra ponta por um burro. Símbolo de trabalho sem fim. O. foi submetido a tal punição porque não quis... ... Dicionário da Antiguidade
OK- recuperação final esperada do petróleo... Dicionário de abreviaturas russas
janela- janela/isch/e, qua...
janela- janela … Dicionário de ortografia morfêmica
Livros
- Aspectos científicos e práticos da obstrução intestinal aguda, Shalkov Yu.L. Categoria: Outros Editora: Livro sob Demanda, Fabricante: Livro sob Demanda,
- Obstrução intestinal aguda - aspectos científicos e práticos, Shalkov Yu.L. , Uma das razões para resultados medíocres na obstrução intestinal aguda é o conhecimento insuficiente da patogênese da doença, o que afeta negativamente os resultados do tratamento.… Categoria: Medicina Série: Editora:
Há algum tempo você decidiu substituir as esquadrias de madeira por janelas de PVC. Aí você encontrou uma empresa disposta a fabricar as estruturas, entregar na sua casa e instalar as janelas. Já na fase de medição e assinatura de documentos, poderá encontrar abreviaturas incompreensíveis para o cidadão comum, que normalmente são utilizadas para designar estruturas de janelas e portas. Para não encontrar surpresas desagradáveis, cada cliente deve se aprofundar nas nuances de sua rotulagem.
Numerador e denominador
A marcação “clássica” de uma janela de PVC é semelhante a uma fração matemática com numerador e denominador longos. A parte superior da fração - o numerador - contém informações sobre o tipo de produto, características de design e tamanhos padrão. O denominador indica características de desempenho, que discutiremos a seguir.
Alguns fabricantes indicam as classes de desempenho não na rotulagem, mas como uma descrição separada - no passaporte do produto, na documentação do projeto ou no contrato de fornecimento. Isso não é uma violação, pois o GOST 23166-99, segundo o qual são marcados blocos de janelas e portas de varanda, permite o uso de descrições em vez de indicar classes no denominador.
Se agora você está folheando documentos de projeto e instalação de janelas, mas não encontra designações ou descrições de classes nos papéis, isso significa que o produto que você encomendou possui parâmetros operacionais mínimos.
Como decifrar o numerador?
- A primeira letra do numerador é o tipo de produto. As janelas normais de PVC são marcadas com a letra “O”, os blocos de portas de varanda – com a letra “B”.
- A segunda posição é a designação do material: P corresponde ao PVC, A ao alumínio, D à madeira.
- Em seguida, é indicado o tipo de construção: na maioria das vezes é a abreviatura OSB, que significa “estrutura única com vidros duplos”, ou R3SP - “estrutura separada com 3 janelas com vidros duplos”. A ausência das letras SP significa que os produtos não estão equipados com vidros duplos (SP), mas sim com vidros laminados - a instalação de janelas deste tipo é aceitável apenas para vidros “leves”.
- O numerador também indica as dimensões em decímetros; por exemplo, 30 - 15 (comprimento e largura, respectivamente).
- As últimas letras são uma versão do desenho onde aparecem as letras F (janelas), Fr (travessas), PO (girar e inclinar), bem como as letras P e L (versões direita e esquerda no sentido de abertura) são encontrados.
Como decifrar o denominador ou descrição?
No denominador tudo é mais simples: as classes de desempenho são indicadas com um hífen. A primeira combinação é a classe de resistência à transferência de calor. São 10 no total (A1, A2... D1, D2), onde A1 é a classe com maior classificação, na verdade, as janelas de PVC “mais quentes”. O segundo indicador é a permeabilidade ao ar e à água (A-D); o terceiro são as características de isolamento acústico. Aqui, novamente, as estruturas com melhor desempenho são designadas como classe A. Estas são as janelas de plástico “mais silenciosas” que podem efetivamente “silenciar” uma sala.
No final do denominador é indicada a classe do produto (A-D) em termos de transmissão de luz e resistência ao vento. A marcação de estruturas resistentes ao gelo que suportam temperaturas extremamente baixas contém a letra M.
Como verificar se um produto corresponde ao seu pedido?
Para evitar mal-entendidos, recomendamos que você leia atentamente as marcações e desenhos antes de solicitar o projeto - então, quando o produto for fabricado e entregue, será tarde demais para alterar alguma coisa. Se o erro não foi culpa sua, o que está documentado, fique à vontade para exigir a correção dos defeitos ou o reembolso - você tem todo o direito de fazê-lo!
Como evitar erros na encomenda de janelas em PVC?
Este material é dirigido a pessoas que seguem o princípio “confiar, mas verificar”; para aqueles que estão dispostos a correr riscos encomendando a instalação de janelas de empresas desconhecidas. Os clientes de empresas sérias não precisam se preocupar com truques por parte do contratante: empresas de renome não estão interessadas em enganá-lo deliberadamente. Contudo, como em qualquer outra actividade, o notório “factor humano” pode aqui entrar em jogo. Por exemplo, um medidor desatento pode entendê-lo mal ou interpretar mal suas palavras.
A probabilidade de encontrar tais fenómenos é extremamente baixa quando se colabora com empresas sérias; Além disso, temendo pela própria reputação, essas empresas estão dispostas a fazer qualquer compromisso para agradar a você, seu cliente. A resposta à pergunta “Como evitar enganos e erros?” É simples: você não deve correr riscos confiando trabalhos importantes a profissionais não testados. As poupanças aparentes podem transformar-se em grandes desilusões e perdas igualmente grandes.
Esta informação destina-se a profissionais de saúde e farmacêuticos. Os pacientes não devem usar essas informações como conselhos ou recomendações médicas.
Obstrução intestinal aguda. Classificação, diagnóstico, táticas de tratamento
Zmushko Mikhail Nikolaevich
Cirurgião, 2ª categoria, residente 1º TMO, Kalinkovichi, Bielorrússia.
Envie comentários, feedback e sugestões para:
[e-mail protegido]
Site pessoal: http://mishazmushko.at.tut.by
A obstrução intestinal aguda (OIA) é uma síndrome caracterizada pela passagem prejudicada do conteúdo intestinal no sentido do estômago para o reto. A obstrução intestinal complica o curso de várias doenças. A obstrução intestinal aguda (OIA) é uma categoria sindrômica que combina o curso complicado de doenças e processos patológicos de diversas etiologias que formam o substrato morfológico da OIA.
Fatores predisponentes para obstrução intestinal aguda:1. Fatores congênitos:
Características da anatomia (alongamento de seções do intestino (megacólon, dolichosigma)). Anomalias de desenvolvimento (rotação intestinal incompleta, aganglionose (doença de Hirschsprung)).2. Fatores adquiridos:
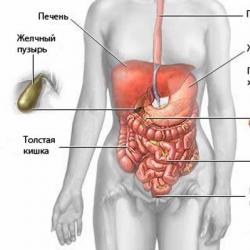
Processo adesivo na cavidade abdominal. Neoplasias do intestino e cavidade abdominal. Corpos estranhos intestinais. Helmintíases. Colelitíase. Hérnias da parede abdominal. Dieta irregular desequilibrada.
Fatores produtores de obstrução intestinal aguda:- Um aumento acentuado na pressão intra-abdominal.
Intestino delgado 60-70%
Cólon 30-40%
Frequência de ocorrência de OKN por etiologia:
Na obstrução aguda do intestino delgado: - adesivo em 63%
Estrangulamento em 28%
Origem obstrutiva não tumoral em 7%
Outros em 2%
Na obstrução colônica aguda: - obstrução tumoral em 93%
Vólvulo colônico em 4%
Outros em 3%
Classificação da obstrução intestinal aguda:
A. Por natureza morfofuncional:1. Obstrução dinâmica: a) espástica; b) paralítico.
2. Obstrução mecânica: a) estrangulamento (vólvulo, nodulação, estrangulamento; b) obstrutivo (forma intraintestinal, forma extraintestinal); c) mista (intussuscepção, obstrução adesiva).
B. Por nível de obstáculo:1. Obstrução do intestino delgado: a) Alta. soprar.
2. Obstrução colônica.
No curso clínico do OKN, três fases são distinguidas (O.S. Kochnev 1984) :
- A fase do “choro do íleo”. Ocorre um distúrbio agudo da passagem intestinal, ou seja, estágio de manifestações locais – dura de 2 a 12 horas (até 14 horas). Durante este período, o sintoma dominante é a dor e os sintomas abdominais locais.
- A fase de intoxicação (intermediária, estágio de aparente bem-estar), ocorre violação da hemocirculação intestinal intraparede, dura de 12 a 36 horas. Nesse período, a dor perde o caráter cólica, torna-se constante e menos intensa. O abdômen está inchado e muitas vezes assimétrico. O peristaltismo intestinal enfraquece, os fenômenos sonoros são menos pronunciados e ouve-se o “ruído de uma gota caindo”. Retenção completa de fezes e gases. Aparecem sinais de desidratação.
- Fase de peritonite (estágio tardio, terminal) - ocorre 36 horas após o início da doença. Este período é caracterizado por graves distúrbios hemodinâmicos funcionais. O abdômen está significativamente distendido, o peristaltismo não pode ser ouvido. A peritonite se desenvolve.
As fases do curso do OKN são condicionais e para cada forma de OKN têm suas próprias diferenças (com estrangulamento CI, as fases 1 e 2 começam quase simultaneamente.
Classificação da endotoxicose aguda em IC:Substâncias tóxicas endógenas (ETS) entram no interstício e transportam meios do foco patológico. A endotoxicose não é clinicamente evidente nesta fase.
Através do fluxo de sangue e linfa, o ETS se espalha nos ambientes internos. Nesta fase é possível detectar um aumento na concentração de ETS nos fluidos biológicos.
Esta fase é caracterizada por tensão e posterior esgotamento da função das barreiras histohemáticas, início de ativação excessiva do sistema hemostático, sistema calicreína-cinina e processos de peroxidação lipídica.
Este estágio torna-se a base para o desenvolvimento da síndrome de falência de múltiplos órgãos (ou síndrome de falência de múltiplos órgãos).
Esta é a fase terminal da destruição das conexões intersistêmicas e da morte do organismo.
1. Fatores neurogênicos:
A. Mecanismos centrais: Traumatismo cranioencefálico. AVC isquêmico. Uremia. Cetoacidose. Íleo histérico. Obstrução dinâmica devido a trauma mental. Lesões na medula espinhal.
B. Mecanismos reflexos: Peritonite. Pancreatite aguda. Lesões e operações abdominais. Lesões no tórax, ossos grandes, lesões combinadas. Pleurisia. Infarto agudo do miocárdio. Tumores, lesões e feridas do espaço retroperitoneal. Nefrolitíase e cólica renal. Infestação de vermes. Alimentos ásperos (íleo paralítico), fitobezoares, cálculos fecais.
2. Fatores humorais e metabólicos: Endotoxicose de diversas origens, inclusive em doenças cirúrgicas agudas. Hipocalemia, como consequência de vômitos incontroláveis de diversas origens. Hipoproteinemia devido a doença cirúrgica aguda, perdas de feridas, síndrome nefrótica, etc.
3. Intoxicação exógena: Envenenamento por sais de metais pesados. Intoxicação alimentar. Infecções intestinais (febre tifóide).
4. Distúrbios discirculatórios:
A. Ao nível dos grandes vasos: Trombose e embolia dos vasos mesentéricos. Vasculite de vasos mesentéricos. Hipertensão arterial.
B. Ao nível da microcirculação: Doenças inflamatórias agudas dos órgãos abdominais.
Clínica.Quadrado de sintomas em IC.
· Dor abdominal. A dor é paroxística, de natureza cólica. Os pacientes apresentam suor frio, pele pálida (com estrangulamento). Os pacientes aguardam com horror os próximos ataques. A dor pode diminuir: por exemplo, houve um vólvulo, e depois o intestino endireitou-se, o que levou ao desaparecimento da dor, mas o desaparecimento da dor é um sinal muito insidioso, pois com o estrangulamento CI ocorre necrose do intestino, o que leva até a morte das terminações nervosas, portanto, a dor desaparece.
· Vômito. Repetido, primeiro com o conteúdo do estômago, depois com o conteúdo de 12 por cento. (observe que o vômito da bile vem de 12 por cento), então o vômito aparece com um odor desagradável. A língua com IC está seca.
Inchaço, assimetria abdominal
· A retenção de fezes e gases é um sintoma formidável que indica IC.
Ruídos intestinais podem ser ouvidos, mesmo à distância, e o aumento do peristaltismo é visível. Você pode palpar uma alça intestinal inchada - sintoma de Val. É imperativo examinar os pacientes por reto: a ampola retal está vazia - sintoma de Grekov ou sintoma do hospital Obukhov.
Exame de fluoroscopia dos órgãos abdominais: este estudo sem contraste é a aparência das xícaras de Kloiber.
Diagnóstico diferencial:
O OKN apresenta uma série de sinais que também são observados em outras doenças, o que necessita de diagnóstico diferencial entre o OKN e doenças que apresentam sinais clínicos semelhantes.
Apendicite aguda. Os sinais comuns são dor abdominal, retenção de fezes e vômitos. Mas a dor na apendicite começa gradualmente e não atinge a mesma intensidade que na obstrução. Na apendicite, a dor é localizada e, na obstrução, é de natureza cólica e mais intensa. O aumento do peristaltismo e os fenômenos sonoros ouvidos na cavidade abdominal são característicos da obstrução intestinal, e não da apendicite. Na apendicite aguda não há sinais radiológicos característicos de obstrução.
Úlcera perfurada do estômago e duodeno. Os sintomas comuns são início súbito, dor abdominal intensa e retenção de fezes. Porém, com uma úlcera perfurada, o paciente assume uma posição forçada e, com obstrução intestinal, o paciente fica inquieto e muda frequentemente de posição. O vômito não é típico de úlcera perfurada, mas é frequentemente observado na obstrução intestinal. Na úlcera perfurada, a parede abdominal fica tensa, dolorida e não participa do ato respiratório, enquanto nas úlceras intestinais agudas o abdômen fica inchado, macio e levemente dolorido. Na úlcera perfurada, desde o início da doença não há peristaltismo e não se ouve o “ruído de respingos”. Radiologicamente, com úlcera perfurada, determina-se gás livre na cavidade abdominal, e com OKN, taças de Kloiber, arcadas e sintoma de penação.
Colecistite aguda. A dor na colecistite aguda é constante, localizada no hipocôndrio direito, irradiando-se para a escápula direita. Com OKN, a dor é cólica e não localizada. A colecistite aguda é caracterizada por hipertermia, o que não ocorre na obstrução intestinal. Peristaltismo aumentado, fenômenos sonoros e sinais radiológicos de obstrução estão ausentes na colecistite aguda.
Pancreatite aguda. Os sinais comuns são o início súbito de dor intensa, estado geral grave, vômitos frequentes, distensão abdominal e retenção de fezes. Mas com a pancreatite, a dor está localizada na parte superior do abdômen e é de natureza circular e não cólica. Um sinal positivo de Mayo-Robson é observado. Sinais de aumento do peristaltismo, característicos da obstrução intestinal mecânica, estão ausentes na pancreatite aguda. A pancreatite aguda é caracterizada por diastasúria. Radiologicamente, na pancreatite, observa-se uma posição elevada da cúpula esquerda do diafragma e, na obstrução, são observadas taças de Kloiber, arcadas e estrias transversais.
No infarto intestinal, assim como no infarto agudo, são observados dor abdominal intensa e súbita, vômitos, estado geral grave e abdômen mole. No entanto, a dor durante o infarto intestinal é constante, o peristaltismo está completamente ausente, o inchaço abdominal é leve, não há assimetria do abdômen e o “silêncio mortal” é determinado pela ausculta. Na obstrução intestinal mecânica, prevalece o peristaltismo violento, uma ampla gama de fenômenos sonoros é ouvida e o inchaço abdominal é mais significativo, muitas vezes assimétrico. O infarto intestinal é caracterizado pela presença de doença embologênica, fibrilação atrial e leucocitose elevada (20-30 x10 9 /l) é patognomônica.
A cólica renal e a insuficiência aguda apresentam sintomas semelhantes - dor abdominal intensa, distensão abdominal, retenção de fezes e gases, comportamento inquieto do paciente. Mas a dor na cólica renal irradia para a região lombar, genitais, há fenômenos disúricos com alterações características na urina, sinal de Pasternatsky positivo. Em uma radiografia simples, sombras de cálculos podem ser visíveis no rim ou no ureter.
Na pneumonia podem aparecer dores abdominais e distensão abdominal, o que dá motivos para pensar em obstrução intestinal. No entanto, a pneumonia é caracterizada por temperatura elevada, respiração rápida, rubor nas bochechas e o exame físico revela estertores crepitantes, ruído de fricção pleural, respiração brônquica e som pulmonar embotado. O exame de raios X pode detectar um foco pneumônico.
No infarto do miocárdio, podem ocorrer dores agudas na parte superior do abdômen, distensão abdominal, às vezes vômitos, fraqueza, diminuição da pressão arterial, taquicardia, ou seja, sinais que lembram obstrução intestinal estrangulada. Porém, no infarto do miocárdio não há assimetria abdominal, aumento do peristaltismo, sintomas de Val, Sklyarov, Shiman, Spasokukotsky-Wilms e não há sinais radiológicos de obstrução intestinal. Um estudo eletrocardiográfico ajuda a esclarecer o diagnóstico de infarto do miocárdio.
Escopo do exame para obstrução intestinal aguda:
Obrigatório pelo cito: Exame geral de urina, exame de sangue geral, glicemia, grupo sanguíneo e afiliação Rhesus, por reto (tônus esfincteriano reduzido e ampola vazia; possíveis cálculos fecais (como causa de obstrução) e muco com sangue durante a intussuscepção, obstrução por um tumor , OKN mesentérico), ECG, radiografia dos órgãos abdominais em posição vertical.
Segundo indicações: proteína total, bilirrubina, uréia, creatinina, íons; Ultrassonografia, radiografia de órgãos torácicos, passagem de bário pelo intestino (realizada para excluir IC), sigmoidoscopia, irrigografia, colonoscopia, consulta com terapeuta.
Algoritmo de diagnóstico para OKN:
A. Fazendo uma anamnese.
B. Exame objetivo do paciente:
1. Exame geral: Estado neuropsíquico. Ps e pressão arterial (bradicardia - mais frequentemente estrangulamento). Exame da pele e membranas mucosas. Etc.
2. Exame objetivo do abdômen:
a) Ad oculus: Distensão abdominal, possível assimetria, envolvimento na respiração.
b) Inspeção dos anéis herniários.
c) Palpação superficial do abdome: identificação de tensão protetora local ou generalizada nos músculos da parede abdominal anterior.
d) Percussão: revelando timpanite e embotamento.
e) Ausculta primária do abdome: avaliação da atividade motora não provocada do intestino: tonalidade metálica ou gorgolejar, na fase tardia - som de gota caindo, peristaltismo enfraquecido, escuta de sons cardíacos.
f) Palpação profunda: determinar a formação patológica da cavidade abdominal, palpar os órgãos internos, determinar a dor local.
g) Ausculta repetida: avaliar aparecimento ou intensificação dos ruídos hidroaéreos, identificar sintoma de Sklyarov (ruído de respingos).
h) Identificar a presença ou ausência de sintomas característicos de OKN (ver abaixo).
B. Pesquisa instrumental:
Exames de raios X (veja abaixo).
RRS. Colonoscopia (diagnóstica e terapêutica).
Irrigoscopia.
Laparoscopia (diagnóstica e terapêutica).
Diagnóstico por computador (TC, ressonância magnética, programas).
D. Pesquisa laboratorial.
O exame de raios X é o principal método especial para diagnosticar OKN. Neste caso, são revelados os seguintes sinais:
- A tigela de Kloiber é um nível horizontal de líquido com uma clareira em forma de cúpula acima, que parece uma tigela virada de cabeça para baixo. Com obstrução por estrangulamento, podem aparecer dentro de 1 hora, e com obstrução obstrutiva - após 3-5 horas do momento da doença. O número de tigelas varia, às vezes elas podem ser colocadas umas sobre as outras em forma de escada.
- Arcadas intestinais. Ocorrem quando o intestino delgado fica distendido por gases, enquanto níveis horizontais de líquido são visíveis nas arcadas inferiores.
- O sintoma de pinação (estriações transversais em forma de mola estendida) ocorre com obstrução intestinal alta e está associado ao estiramento do jejuno, que apresenta dobras circulares altas da mucosa. O exame contrastado do trato gastrointestinal é utilizado quando há dificuldades no diagnóstico de obstrução intestinal. O paciente recebe 50 ml de suspensão de bário para beber e é realizado um estudo dinâmico da passagem do bário. Um atraso de até 4-6 horas ou mais dá motivos para suspeitar de uma violação da função motora intestinal.
Diagnóstico radiográfico de obstrução intestinal aguda. Já 6 horas após o início da doença, surgem sinais radiológicos de obstrução intestinal. A pneumatose do intestino delgado é o sintoma inicial; o gás normalmente é encontrado apenas no cólon. Posteriormente, são determinados os níveis de fluidos nos intestinos ("copos Kloiber"). Níveis de líquidos localizados apenas no hipocôndrio esquerdo indicam obstrução alta. É necessário distinguir entre os níveis do intestino delgado e grosso. Nos níveis do intestino delgado, as dimensões verticais prevalecem sobre as horizontais, sendo visíveis pregas semilunares da membrana mucosa; no intestino grosso, as dimensões horizontais do nível prevalecem sobre as verticais, sendo determinada a haustração. Os estudos de contraste de raios X com bário administrado pela boca em caso de obstrução intestinal são impraticáveis, pois contribuem para a obstrução completa do segmento estreitado do intestino. A utilização de agentes de contraste hidrossolúveis para obstrução promove o sequestro de líquidos (todos os radiocontrastes são osmoticamente ativos), seu uso só é possível se forem administrados por sonda nasointestinal com aspiração após o estudo.
Um meio eficaz de diagnosticar a obstrução colônica e, na maioria dos casos, sua causa é a irrigoscopia. A colonoscopia para obstrução colônica é indesejável, pois leva à entrada de ar na alça aferente do intestino e pode contribuir para o desenvolvimento de sua perfuração.
Tigelas altas e estreitas no intestino grosso, baixas e largas no intestino delgado; não mudando de posição - com OKN dinâmico, mudando - com mecânico.
Estudo de contraste realizada em casos duvidosos, em casos subagudos. Atraso passagem de bário para o ceco por mais de 6 horas no contexto de drogas que estimulam o peristaltismo - evidência de obstrução (normalmente, o bário entra no ceco após 4-6 horas sem estimulação).
Para confirmar a exclusão de obstrução intestinal.
Em casos duvidosos, se houver suspeita de obstrução intestinal para fins de diagnóstico diferencial e tratamento complexo.
OKN adesivo em pacientes submetidos repetidamente a intervenções cirúrgicas, com alívio destas.
Qualquer forma de obstrução do intestino delgado (exceto estrangulamento), quando, como resultado de medidas conservadoras ativas nas fases iniciais do processo, pode-se obter melhora visível. Neste caso, é necessário confirmar objetivamente a legitimidade das táticas conservadoras. A base para interromper uma série de Rg-gramas é detectar o fluxo de contraste no cólon.
Diagnóstico de obstrução pós-operatória precoce em pacientes submetidos à ressecção gástrica. A ausência do esfíncter pilórico garante o fluxo desimpedido do contraste para o intestino delgado. Nesse caso, a detecção do fenômeno stop-contraste na alça de saída serve como indicação para relaparotomia precoce.
Não devemos esquecer que quando o agente de contraste não entra no intestino grosso ou fica retido no estômago, e o cirurgião, que concentrou sua atenção principal no monitoramento da evolução da massa de contraste, cria a ilusão de atividade diagnóstica ativa, justificando aos seus próprios olhos, inatividade terapêutica. Neste sentido, reconhecendo em casos duvidosos o conhecido valor diagnóstico dos estudos de radiocontraste, é necessário definir claramente as condições que permitem a sua utilização. Essas condições podem ser formuladas da seguinte forma:1. O exame radiográfico contrastado para o diagnóstico do trato intestinal agudo só pode ser utilizado se houver total confiança (com base nos dados clínicos e nos resultados da radiografia simples da cavidade abdominal) na ausência de uma forma de obstrução por estrangulamento, que representa uma ameaça de rápida perda de viabilidade da alça estrangulada do intestino.
2. O monitoramento dinâmico da evolução da massa contrastada deve ser combinado com a observação clínica, durante a qual são registradas alterações nos dados físicos locais e alterações no estado geral do paciente. No caso de agravamento dos sinais locais de obstrução ou aparecimento de sinais de endotoxemia, a questão da cirurgia de emergência deve ser discutida independentemente dos dados radiológicos que caracterizem a progressão do contraste pelo intestino.
3. Se for tomada a decisão pela observação dinâmica do paciente com controle da passagem da massa de contraste pelo intestino, essa observação deve ser combinada com medidas terapêuticas que visem eliminar o componente dinâmico da obstrução. Essas medidas consistem principalmente no uso de agentes anticolinérgicos, anticolinesterásicos e bloqueadores ganglionares, além de bloqueio de condução (perinéfrico, sacroespinhal) ou epidural.
As possibilidades do exame radiográfico contrastado para o diagnóstico de OKN são significativamente ampliadas quando se utiliza a técnica enterografia. O estudo é realizado por meio de uma sonda bastante rígida que, após esvaziar o estômago, passa pelo esfíncter pilórico até o duodeno. Através de uma sonda, se possível, o conteúdo é completamente removido das partes proximais do jejuno e, a seguir, sob pressão de 200-250 mm de água. Arte. São injetados 500-2.000 ml de suspensão de bário a 20% preparada em solução isotônica de cloreto de sódio. A observação dinâmica de raios X é realizada por 20 a 90 minutos. Se durante o exame líquido e gás se acumularem novamente no intestino delgado, o conteúdo é retirado por meio de uma sonda, após o que a suspensão de contraste é reintroduzida.
O método tem uma série de vantagens. Em primeiro lugar, a descompressão do intestino proximal, prevista pela técnica, não só melhora as condições de pesquisa, mas também é uma importante medida terapêutica para o intestino agudo, pois ajuda a restaurar o suprimento sanguíneo para a parede intestinal. Em segundo lugar, a massa de contraste introduzida abaixo do esfíncter pilórico é capaz de mover-se muito mais rapidamente até o nível do obstáculo mecânico (se existir), mesmo nas condições de paresia incipiente. Na ausência de obstrução mecânica, o tempo de passagem do bário para o intestino grosso é normalmente 40-60 minutos.
Táticas de tratamento para obstrução intestinal aguda.Atualmente, táticas ativas têm sido adotadas para o tratamento da obstrução intestinal aguda.
Todos os pacientes com diagnóstico de ACI são operados após preparo pré-operatório (que não deve durar mais de 3 horas), e caso seja diagnosticado IC de estrangulamento, o paciente é levado após um volume mínimo de exame imediatamente para a sala cirúrgica, onde é feito o preparo pré-operatório. realizado por um anestesista em conjunto com um cirurgião (em mais de 2 horas a partir do momento da admissão).Emergência(ou seja, realizada em até 2 horas a partir do momento da admissão) a operação é indicada para OKN nos seguintes casos:
1. Em caso de obstrução com sinais de peritonite;
2. Em caso de obstrução com sinais clínicos de intoxicação e desidratação (ou seja, na segunda fase do curso do OKN);
3. Nos casos em que, pelo quadro clínico, tenha-se a impressão de que existe uma forma de estrangulamento do OKN.
Todos os pacientes com suspeita de OKN imediatamente do pronto-socorro devem começar a realizar um conjunto de medidas diagnósticas e terapêuticas dentro de 3 horas (se houver suspeita de IC de estrangulamento, não mais que 2 horas) e se durante esse tempo OKN for confirmado ou não excluído, o tratamento cirúrgico é absolutamente indicado. E o conjunto de medidas diagnósticas e terapêuticas realizadas constituirá o preparo pré-operatório. Todos os pacientes excluídos da insuficiência aguda recebem bário para controlar a passagem pelo intestino. É melhor operar uma doença adesiva do que perder o adesivo OKN.Complexo de medidas de diagnóstico e tratamento e preparação pré-operatória incluir:
- Impacto no sistema nervoso autônomo - bloqueio bilateral de novocaína perinéfrica
- Descompressão do trato gastrointestinal por aspiração do conteúdo através de sonda nasogástrica e enema de sifão.
- Correção de distúrbios hídricos e eletrolíticos, desintoxicação, terapia antiespasmódica, tratamento de insuficiência enteral.
A restauração da função intestinal é facilitada pela descompressão do trato gastrointestinal, uma vez que o inchaço intestinal acarreta interrupção da circulação capilar e, posteriormente, venosa e arterial na parede intestinal e deterioração progressiva da função intestinal.
Para compensar distúrbios hídricos e eletrolíticos, é utilizada uma solução Ringer-Locke, que contém não apenas íons sódio e cloro, mas também todos os cátions necessários. Para compensar as perdas de potássio, soluções de potássio são incluídas no meio de infusão juntamente com soluções de glicose com insulina. Na presença de acidose metabólica, é prescrita solução de bicarbonato de sódio. Na insuficiência aguda, desenvolve-se um déficit no volume sanguíneo circulante principalmente devido à perda da parte plasmática do sangue, sendo necessária a administração de soluções de albumina, proteínas, plasma e aminoácidos. Deve-se lembrar que a administração apenas de soluções cristaloides em caso de obstrução apenas promove o sequestro de líquidos, sendo necessária a administração de soluções substitutas de plasma, preparações proteicas em combinação com cristaloides. Para melhorar a microcirculação, é prescrita reopoliglucina com complamina e trental. O critério para um volume adequado de meio de infusão administrado é a normalização do volume sanguíneo circulante, hematócrito, pressão venosa central e aumento da diurese. A diurese horária deve ser de pelo menos 40 ml/hora.
A passagem de grandes quantidades de gases e fezes, a cessação da dor e a melhora do quadro do paciente após medidas conservadoras indicam a resolução (exclusão) da obstrução intestinal. Se o tratamento conservador não surtir efeito em 3 horas, o paciente deve ser operado. O uso de medicamentos que estimulam o peristaltismo em casos duvidosos reduz o tempo diagnóstico e, se o efeito for positivo, excluem OKN.
Protocolos de táticas cirúrgicas para obstrução intestinal aguda1. A cirurgia para insuficiência aguda é sempre realizada sob anestesia por 2 a 3 equipes médicas.
2. Na fase de laparotomia, revisão, identificação do substrato patomorfológico da obstrução e determinação do plano operatório, é obrigatória a participação na operação do cirurgião mais experiente da equipe de plantão, em regra, o cirurgião responsável de plantão. obrigatório.
3. Para qualquer localização de obstrução, o acesso é laparotomia mediana, se necessário, com excisão de cicatrizes e dissecção cuidadosa de aderências na entrada da cavidade abdominal.
4. As operações para OKN envolvem a solução sequencial das seguintes tarefas:
Estabelecer a causa e o nível de obstrução;
Antes das manipulações intestinais, é necessário realizar o bloqueio do mesentério com novocaína (se não houver patologia oncológica);
Eliminação do substrato morfológico do OKN;
Determinar a viabilidade do intestino na zona de obstrução e determinar as indicações para sua ressecção;
Estabelecer os limites da ressecção do intestino alterado e sua implementação;
Determinação de indicações para drenagem do tubo intestinal e escolha do método de drenagem;
Saneamento e drenagem da cavidade abdominal na presença de peritonite.
5. A detecção de uma área de obstrução imediatamente após a laparotomia não dispensa a necessidade de uma auditoria sistemática do estado do intestino delgado em toda a sua extensão, bem como do intestino grosso. A revisão é precedida de infiltração obrigatória da raiz mesentérica com solução anestésica local. Em caso de transbordamento grave das alças intestinais com conteúdo, antes da revisão, é realizada a descompressão do intestino por meio de sonda gastrojejunal.
6. A eliminação da obstrução é o componente chave e mais difícil da intervenção. É realizado da forma menos traumática com definição clara das indicações específicas para a utilização dos diversos métodos: dissecção de múltiplas aderências; ressecção de intestino alterado; eliminação de torções, intussuscepções, nódulos ou ressecção dessas formações sem manipulações preliminares no intestino alterado.
7. Na determinação das indicações para ressecção intestinal, são utilizados sinais visuais (cor, inchaço da parede, hemorragias subserosas, peristaltismo, pulsação e enchimento sanguíneo dos vasos parietais), bem como a dinâmica desses sinais após a injeção de um solução quente de anestésico local no mesentério intestinal.
A viabilidade do intestino é avaliada clinicamente com base nos seguintes sintomas (os principais são a pulsação das artérias mesentéricas e o estado de peristaltismo):
Cor intestinal (a coloração azulada, roxa escura ou preta da parede intestinal indica alterações isquêmicas profundas e, via de regra, irreversíveis no intestino).
A condição da membrana serosa do intestino (normalmente, o peritônio que cobre o intestino é fino e brilhante; com necrose intestinal, fica inchado, opaco, opaco).
O estado de peristaltismo (o intestino isquêmico não se contrai; a palpação e as batidas não iniciam uma onda peristáltica).
A pulsação das artérias mesentéricas, que normalmente é clara, está ausente na trombose vascular que se desenvolve durante o estrangulamento prolongado.
Se houver dúvidas sobre a viabilidade do intestino em grande área, é permitido adiar a decisão da ressecção, por meio de relaparotomia programada após 12 horas ou laparoscopia. A indicação para ressecção intestinal no trato intestinal agudo geralmente é a necrose intestinal.8. Ao decidir sobre os limites da ressecção, você deve usar protocolos desenvolvidos com base na experiência clínica: recuar dos limites visíveis do suprimento sanguíneo prejudicado para a parede intestinal em direção à seção adutora em 35-40 cm, e em direção ao eferente seção 20-25 cm, com exceção das ressecções próximas ao ligamento de Treitz ou ao ângulo ileocecal, onde é possível limitar esses requisitos com características visuais favoráveis do intestino na área da intersecção pretendida. Nesse caso, são necessariamente utilizados indicadores de controle: sangramento dos vasos da parede ao cruzá-la e o estado da mucosa. Também é possível usar | transiluminação ou outros métodos objetivos de avaliação do suprimento sanguíneo.
9. Se indicado, drene o intestino delgado. Indicações veja abaixo.
10. Em caso de obstrução tumoral colorretal e ausência de sinais de inoperabilidade, são realizadas operações em um ou dois estágios, dependendo do estágio do processo tumoral e da gravidade das manifestações de obstrução colônica.
Se a causa da obstrução for o câncer, diversas opções táticas podem ser tomadas.A. Para um tumor do ceco, cólon ascendente, ângulo hepático:
· Sem sinais de peritonite, está indicada hemicolonectomia direita.
· Em caso de peritonite e estado grave do paciente - ileostomia, vaso sanitário e drenagem da cavidade abdominal.
· Em caso de tumor inoperável e ausência de peritonite - iletotransversostomia
B. Para um tumor do ângulo esplênico e cólon descendente:
· Sem sinais de peritonite, são realizadas hemicolonectomia esquerda e colostomia.
· Em caso de peritonite e distúrbios hemodinâmicos graves, está indicada a transversostomia.
· Se o tumor for inoperável - bypass anastomose, com peritonite - transversostomia.
· Para um tumor do cólon sigmóide - ressecção da secção do intestino com o tumor com a imposição de uma anastomose primária ou operação de Hartmann, ou a imposição de uma colostomia de duplo cano. A formação de colostomia de duplo cano justifica-se na impossibilidade de ressecção do intestino no contexto de OOCN descompensada.
11. Eliminação da obstrução intestinal por estrangulamento. Em caso de formação de nó ou torção, retirar o nó ou torção; em caso de necrose - ressecção intestinal; com peritonite - estoma intestinal.
12. Em caso de intussuscepção, realiza-se desintussuscepção e mesossigmoplicação de Hagen-Thorn, em caso de necrose - ressecção, em caso de peritonite - ilestomia. Se a intussuscepção for causada por divertículo de Meckel, ressecção do intestino junto com o divertículo e intussuscepção.
13. Em caso de obstrução intestinal adesiva, está indicado cruzamento de aderências e eliminação de “pistolas de cano duplo”. Para prevenir doenças adesivas, a cavidade abdominal é lavada com soluções fibrinolíticas.
14. Todas as operações no cólon terminam com a devulsão do esfíncter anal externo.
15. A presença de peritonite difusa requer saneamento e drenagem adicionais da cavidade abdominal de acordo com os princípios do tratamento da peritonite aguda.
Descompressão do trato gastrointestinal.
Grande importância no combate à intoxicação é atribuída à remoção do conteúdo intestinal tóxico que se acumula na região adutora e nas alças intestinais. Esvaziar as seções aferentes do intestino proporciona descompressão intestinal, eliminação intraoperatória de substâncias tóxicas de sua luz (efeito desintoxicante) e melhora as condições para manipulações - ressecções, suturas intestinais, anastomoses. É indicado nos casos em que o intestino está significativamente distendido com líquidos e gases. É preferível evacuar o conteúdo da alça aferente antes de abrir o seu lúmen. A opção ideal para tal descompressão é drenagem nasointestinal do intestino delgado de acordo com Wangensteen. Uma longa sonda que passa pelo nariz até o intestino delgado drena tudo. Após a remoção do conteúdo intestinal, o tubo pode ser deixado no local para descompressão prolongada. Na ausência de uma sonda longa, o conteúdo intestinal pode ser removido através de uma sonda inserida no estômago ou cólon, ou pode ser expresso no intestino para ser ressecado.Às vezes é impossível realizar a descompressão intestinal sem abrir sua luz. Nestes casos, é feita uma enterotomia e o conteúdo intestinal é evacuado por sucção elétrica. Durante esta manipulação, é necessário delimitar cuidadosamente a abertura da enterotomia da cavidade abdominal para prevenir infecção.
Os principais objetivos da descompressão prolongada são:
Remoção de conteúdos tóxicos da luz intestinal;
Realização de terapia de desintoxicação intraintestinal;
Impacto na mucosa intestinal para restaurar sua barreira e consistência funcional; nutrição enteral precoce do paciente.
Indicações para intubação do intestino delgado(IA Eryukhin, vice-presidente Petrov) :- Estado parético do intestino delgado.
- Ressecção do intestino ou sutura de orifício em sua parede em condições de paresia ou peritonite difusa.
- Relaparotomia para obstrução intestinal adesiva ou paralítica precoce.
- Cirurgia repetida para obstrução intestinal adesiva. (Pakhomova GV 1987)
- Ao aplicar anastomoses colônicas primárias para insuficiência intestinal aguda. (VS Kochurin 1974, LA Ender 1988, VN Nikolsky 1992)
- Peritonite difusa em 2 ou 3 colheres de sopa.
- A presença de um extenso hematoma retroperitoneal ou flegmão retroperitoneal em combinação com peritonite.
Regras gerais para drenagem do intestino delgado:
A drenagem é realizada com parâmetros hemodinâmicos estáveis. Antes de ser realizada, é necessário aprofundar a anestesia e injetar 100-150 ml de novocaína a 0,25% na raiz do mesentério do intestino delgado.
É necessário esforçar-se para intubar todo o intestino delgado; É aconselhável avançar a sonda pressionando ao longo de seu eixo e não puxando-a manualmente pela luz intestinal; Para reduzir a invasividade da manipulação, o intestino delgado não deve ser esvaziado de conteúdos líquidos e gases até o final da intubação.
Após a conclusão da drenagem, o intestino delgado é colocado na cavidade abdominal na forma de 5 a 8 alças horizontais e é coberto por um omento maior na parte superior; As alças intestinais não devem ser fixadas entre si por meio de suturas, pois a própria colocação do intestino na cânula de enterostomia na ordem especificada evita seu arranjo vicioso.
Para evitar a formação de escaras na parede intestinal, a cavidade abdominal é drenada com um número mínimo de drenos, que, se possível, não devem entrar em contato com o intestino entubado.
Existe 5 principais tipos de drenagem do intestino delgado.
- Drenagem transnasal do intestino delgado por toda parte.
Este método é frequentemente chamado pelo nome Wangensteen ou T. Miller e W. Abbot, embora haja evidências de que os pioneiros da intubação transnasal do intestino com a sonda Abbott-Miller (1934) durante a cirurgia foram G.A.Smith(1956) e J.C.Thurner(1958). Este método de descompressão é mais preferível devido à sua invasividade mínima. A sonda é inserida no intestino delgado durante a cirurgia e é usada simultaneamente para descompressão intraoperatória e prolongada do intestino delgado. A desvantagem do método é considerada a respiração nasal prejudicada, que pode piorar o estado de pacientes com doenças pulmonares crônicas ou provocar o desenvolvimento de pneumonia. - Método proposto J.M.Ferris e G.K.Smith em 1956 e descrito em detalhes na literatura nacional Y.M.Dederer(1962), a intubação do intestino delgado por meio de gastrostomia, não apresenta esse inconveniente e é indicada em pacientes nos quais a passagem da sonda pelo nariz é impossível por algum motivo ou nos quais o comprometimento da respiração nasal devido à sonda aumenta o risco de complicações pulmonares pós-operatórias.
- Drenagem do intestino delgado através de enterostomia, por exemplo, um método ID Zhitnyuk, que foi amplamente utilizado em cirurgias de emergência antes do advento das sondas de intubação nasogástrica disponíveis comercialmente. Envolve a drenagem retrógrada do intestino delgado através de uma ileostomia suspensa.
(Existe um método de drenagem anterógrada através de uma jejunostomia JW Baker(1959), drenagem separada das partes proximal e distal do intestino delgado através de uma enterostomia suspensa Branco(1949) e suas numerosas modificações). Esses métodos parecem ser os menos preferíveis devido às possíveis complicações da enterostomia, ao perigo de formação de fístula intestinal no local da enterostomia, etc. - Drenagem retrógrada do intestino delgado através de microcecostomia ( G.Sheide, 1965) pode ser usado se a intubação anterógrada for impossível.
Talvez a única desvantagem do método seja a dificuldade de passagem da sonda pela válvula de Bauhinius e a interrupção da função da válvula ileocecal. O cecostoma após a retirada da sonda, via de regra, cicatriza sozinho. Uma variante do método anterior é a proposta I. S. Mgaloblishvili(1959) método de drenagem do intestino delgado através de apendicostomia. - A drenagem transretal do intestino delgado é usada quase exclusivamente em cirurgia pediátrica, embora tenha sido descrito o uso bem-sucedido desse método em adultos.
Numerosos métodos combinados de drenagem do intestino delgado foram propostos, incluindo elementos de técnicas fechadas (não associadas à abertura do lúmen do estômago ou intestino) e abertas.
Para fins de descompressão e desintoxicação, a sonda é instalada na luz intestinal por 3-6 dias, a indicação para retirada da sonda é a restauração do peristaltismo e a ausência de secreção estagnada da sonda (se isso aconteceu no primeiro dia, então a sonda pode ser removida no primeiro dia). Para fins de estrutura, a sonda é instalada por 6 a 8 dias (não mais que 14 dias).
A presença de uma sonda na luz intestinal pode levar a uma série de complicações. Estas são principalmente escaras e perfurações da parede intestinal, sangramento. Com a drenagem nasointestinal, é possível o desenvolvimento de complicações pulmonares (traqueobronquite purulenta, pneumonia). É possível supuração de feridas na área do estoma. Às vezes, a deformação nodular da sonda na luz intestinal impossibilita sua remoção e requer intervenção cirúrgica. Dos órgãos otorrinolaringológicos (hemorragias nasais, necrose das asas do nariz, rinite, sinusite, sinusite, escaras, laringite, laringostenose). Para evitar complicações que se desenvolvem na retirada da sonda, é proposta uma sonda solúvel feita de proteína sintética, que se dissolve no 4º dia após a cirurgia ( D. Jung et al., 1988).
A descompressão do cólon em caso de obstrução colônica será alcançada colostomia. Em alguns casos, é possível a drenagem transretal do cólon com um tubo grande.
Contra-indicações para drenagem nasoentérica:
- Doença orgânica do trato gastrointestinal superior.
- Varizes do esôfago.
- Estenose esofágica.
- Insuficiência respiratória grau 2-3, patologia cardíaca grave.
- Quando a realização da drenagem nasoentérica é tecnicamente impossível ou extremamente traumática devido a dificuldades técnicas (aderências da cavidade abdominal superior, obstrução das fossas nasais e do trato gastrointestinal superior, etc.).
O tratamento pós-operatório de OKN inclui as seguintes áreas obrigatórias:
Reembolso da volemia, correção da composição eletrolítica e proteica do sangue;
Tratamento da endotoxicose, incluindo antibioticoterapia obrigatória;
Restauração das funções motoras, secretoras e de absorção do intestino, ou seja, tratamento da insuficiência enteral.
Literatura:
- Norenberg-Charkviani A. E. “Obstrução intestinal aguda”, M., 1969;
- Savelyev V. S. “Guia para cirurgia de emergência dos órgãos abdominais”, M., 1986;
- Skripnichenko D.F. “Cirurgia abdominal de emergência”, Kiev, “Zdorovya”, 1974;
- Hegglin R. “Diagnóstico diferencial de doenças internas”, M., 1991.
- Eryukhin, Petrov, Khanevich “Obstrução intestinal”
- Abramov A.Yu., Larichev A.B., Volkov A.V. e outros O local da descompressão da intubação no tratamento cirúrgico da obstrução adesiva do intestino delgado // Proc. relatório IX totalmente russo Congresso de Cirurgiões. - Volgogrado, 2000.-P.137.
- Resultados do tratamento da obstrução intestinal aguda // Proc. relatório IX totalmente russo Congresso de Cirurgiões.-Volgogrado, 2000.-P.211.
- Aliev S.A., Ashrafov A.A. Táticas cirúrgicas para obstrução tumoral obstrutiva do cólon em pacientes com risco cirúrgico aumentado/Grekov Journal of Surgery.-1997.-No. 1.-P.46-49.
- Ordem do Ministério da Saúde da Federação Russa datada de 17 de abril de 1998 N 125 “Sobre normas (protocolos) para diagnóstico e tratamento de pacientes com doenças do aparelho digestivo”.
- Guia prático para alunos do quarto ano da Faculdade de Medicina e da Faculdade de Medicina Desportiva. Prof. VM Sedov, DA Smirnov, SM Pudyakov “Obstrução intestinal aguda”.
O curso clínico da obstrução intestinal aguda (OIA) é muito diversificado. É mais comum em pacientes com idade entre 30 e 60 anos e é 2 vezes mais comum em homens do que em mulheres. A gravidade dos principais sinais desta doença depende do tipo e estágio da insuficiência aguda, o que deve ser sempre levado em consideração no exame do paciente, principalmente na fase pré-hospitalar. No curso clínico da obstrução intestinal mecânica aguda, distinguem-se 3 períodos.
O primeiro período dura condicionalmente durante as primeiras 6-12 horas e se manifesta por cólicas abdominais, estrondos, peristaltismo visível violento, flatulência local levando a assimetria abdominal, vômitos, fezes e retenção de gases. Se a obstrução intestinal for acompanhada por circulação sanguínea prejudicada no mesentério intestinal (estrangulamento), são possíveis fenômenos de choque durante este período: pele pálida, suor frio, cianose, falta de ar, taquicardia e hipotensão. Ao examinar o paciente durante esse período, o abdômen geralmente ainda não está inchado, completamente mole e levemente dolorido. O sintoma de Shchetkin-Blumberg é negativo, mas com a palpação superficial do abdome pode-se obter motilidade intestinal visível, que é acompanhada de dor paroxística. A temperatura corporal não é elevada no período inicial do OKN e, se não houver choque, a pulsação e a pressão arterial podem estar dentro dos limites normais. Diagnosticar OKN nas primeiras horas pode ser muito difícil, pois nessa época os sinais clássicos locais nem sempre têm tempo de se desenvolver.
O segundo período de OKN ocorre após 6 a 12 horas e é caracterizado por uma mudança no quadro clínico. A intensidade da dor em cólica diminui e as contrações aparecem com menos frequência; a dor pode se tornar constante. O vômito ocorre com mais frequência e aparece o mau hálito. A língua fica seca e coberta por uma saburra cinza. A taquicardia aumenta, a pressão arterial permanece dentro dos limites normais ou diminui. Aparecem distensão abdominal e assimetria, embora o peristaltismo visível e os ruídos intestinais diminuam. A percussão geralmente revela timpanite e barulho de respingos associados ao acúmulo de líquido no intestino (sintoma de Sklyarov). Acima do obstáculo, o intestino se expande, a parede dessa alça fica edemaciada e, à palpação, é sentida na forma de um tumor elástico alongado, que causa timpanite à percussão (sintoma de Wal). O sintoma de Shchetkin-Blumberg muitas vezes não é expresso durante este período, uma vez que a peritonite ainda pode estar ausente. O ruído de respingos e o sinal de Val são os sintomas mais importantes do OKN.
O terceiro período começa após 12-24 horas, quando ocorre intoxicação grave e peritonite. A condição do paciente está piorando progressivamente. A dor abdominal torna-se surda e constante, intensificando-se com movimento, inspiração, tosse, palpação e percussão. O vômito torna-se indomável e o vômito adquire um cheiro “fecal”. O abdômen está fortemente inchado, não participa da respiração, fica tenso e extremamente dolorido. À percussão, determina-se timpanite, mas em áreas inclinadas do abdome pode haver macicez devido ao acúmulo de exsudato. O sintoma de Shchetkin-Blumberg é nitidamente positivo em todas as partes do abdômen. A pulsação ultrapassa 120 batimentos/min, a discrepância entre a temperatura corporal e a frequência cardíaca aumenta, o que é um sinal muito desfavorável. A pressão arterial geralmente diminui durante o período de intoxicação e peritonite.