Doença cardíaca: o que é esta doença? Defeitos cardíacos - tipos, causas e tratamento Quantos anos vivem as pessoas com defeitos cardíacos?
Neste artigo você aprenderá: que tipos de doenças cardíacas existem (congênitas e adquiridas). Suas causas, sintomas e métodos de tratamento (médico e cirúrgico).
Data de publicação do artigo: 02/03/2017
Data de atualização do artigo: 29/05/2019
As doenças cardiovasculares são uma das principais causas de morte. As estatísticas russas mostram que cerca de 55% de todos os cidadãos falecidos sofriam de doenças deste grupo.
Portanto, conhecer os sinais das patologias cardíacas é importante para todos identificarem a tempo a doença e iniciarem o tratamento imediatamente.
É igualmente importante fazer um exame preventivo por um cardiologista pelo menos uma vez a cada 2 anos e a partir dos 60 anos - todos os anos.
A lista de doenças cardíacas é extensa, está apresentada no conteúdo. Eles são muito mais fáceis de tratar se diagnosticados precocemente. Alguns deles são completamente curáveis, outros não, mas em qualquer caso, se você iniciar a terapia precocemente, poderá evitar o desenvolvimento de patologias, complicações e reduzir o risco de morte.
Doença coronariana (CHD)
Esta é uma patologia em que há fornecimento insuficiente de sangue ao miocárdio. A causa é aterosclerose ou trombose das artérias coronárias.

Classificação de DIC
Vale a pena falar sobre a síndrome coronariana aguda separadamente. Seu sintoma é um ataque prolongado (mais de 15 minutos) de dor no peito. Este termo não denota uma doença separada, mas é usado quando é impossível distinguir infarto do miocárdio de infarto do miocárdio com base nos sintomas e no ECG. O paciente recebe um diagnóstico preliminar de “síndrome coronariana aguda” e inicia imediatamente a terapia trombolítica, necessária para qualquer forma aguda de doença arterial coronariana. O diagnóstico final é feito após exames de sangue para marcadores de infarto: troponina T cardíaca e troponina 1 cardíaca. Se seus níveis estiverem elevados, o paciente apresentou necrose miocárdica.
Sintomas de DIC
Um sinal de angina de peito são ataques de queimação e dor intensa atrás do esterno. Às vezes a dor irradia para o lado esquerdo, para várias partes do corpo: omoplata, ombro, braço, pescoço, mandíbula. Menos frequentemente, a dor está localizada no epigástrio, então os pacientes podem pensar que têm problemas de estômago e não de coração.
Na angina estável, as crises são provocadas pela atividade física. Dependendo da classe funcional da angina (doravante denominada FC), a dor pode ser causada por estresse de intensidade variável.
| 1 FC | O paciente tolera bem as atividades diárias, como caminhadas longas, corridas leves, subir escadas, etc. As crises de dor ocorrem apenas durante atividades físicas de alta intensidade: corrida rápida, levantamento de peso repetido, prática de esportes, etc. |
|---|---|
| 2 FC | Um ataque pode ocorrer após caminhar mais de 0,5 km (7–8 minutos sem parar) ou subir escadas acima de 2 andares. |
| 3 FC | A atividade física de uma pessoa é significativamente limitada: caminhar 100–500 m ou subir até o 2º andar pode desencadear um ataque. |
| 4 FC | Os ataques são desencadeados até mesmo pela menor atividade física: caminhar menos de 100 m (por exemplo, movimentar-se pela casa). |

A angina instável difere da angina estável porque os ataques se tornam mais frequentes, começam a aparecer em repouso e podem durar mais tempo - 10 a 30 minutos.
A cardiosclerose se manifesta por dor no peito, falta de ar, fadiga, inchaço e distúrbios do ritmo.
Segundo as estatísticas, cerca de 30% dos pacientes morrem desta doença cardíaca em 24 horas sem consultar um médico. Portanto, estude cuidadosamente todos os sinais de IM para chamar uma ambulância a tempo.
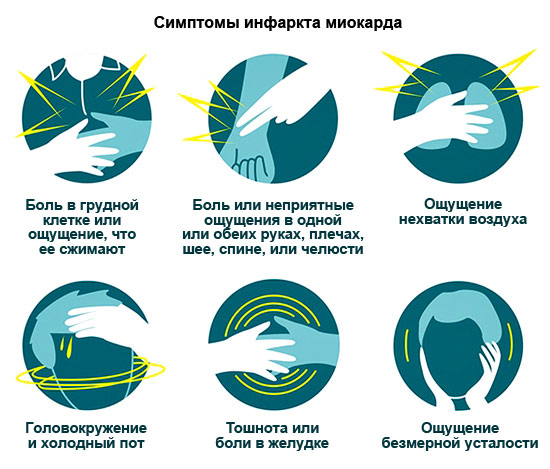
Sintomas de IM
| Forma | Sinais |
|---|---|
| Anginosa – a mais típica | Dor urgente e ardente no peito, às vezes irradiando para o ombro esquerdo, braço, omoplata, lado esquerdo do rosto. A dor dura cerca de 15 minutos (às vezes até um dia). Não removível pela nitroglicerina. Os analgésicos apenas o enfraquecem temporariamente. Outros sintomas: falta de ar, arritmias. |
| Asmático | Desenvolve-se um ataque de asma cardíaca, causado por insuficiência aguda do ventrículo esquerdo. Principais sinais: sensação de sufocamento, falta de ar, pânico. Adicional: cianose das mucosas e da pele, batimentos cardíacos acelerados. |
| Arrítmico | Frequência cardíaca elevada, pressão arterial baixa, tonturas, possíveis desmaios. |
| Abdominal | Dor na parte superior do abdômen que irradia para as omoplatas, náuseas, vômitos. Muitas vezes, até os médicos inicialmente confundem isso com doenças gastrointestinais. |
| Cérebro vascular | Tonturas ou desmaios, vómitos, dormência num braço ou perna. O quadro clínico desse IM é semelhante ao de um acidente vascular cerebral isquêmico. |
| Assintomático | A intensidade e a duração da dor são as mesmas da dor normal. Pode haver uma leve falta de ar. Um sinal distintivo de dor é que um comprimido de nitroglicerina não ajuda. |
Tratamento da doença arterial coronariana
| Angina estável | Aliviando um ataque - Nitroglicerina. Terapia de longo prazo: aspirina, betabloqueadores, estatinas, inibidores da ECA. |
|---|---|
| Angina instável | Atendimento de emergência: chamar uma ambulância caso ocorra uma crise de maior intensidade que o normal, e também dar ao paciente um comprimido de Aspirina e um comprimido de Nitroglicerina a cada 5 minutos, 3 vezes. No hospital, o paciente receberá antagonistas do cálcio (Verapamil, Diltiazem) e Aspirina. Esta última terá de ser tomada de forma contínua. |
| Infarto do miocárdio | Atendimento de emergência: chamar imediatamente um médico, 2 comprimidos de Aspirina, Nitroglicerina embaixo da língua (até 3 comprimidos com intervalo de 5 minutos). Ao chegar, os médicos iniciarão imediatamente este tratamento: inalarão oxigênio, administrarão uma solução de morfina, se a nitroglicerina não aliviar a dor, e administrarão heparina para diluir o sangue. Tratamento adicional: alívio da dor com nitroglicerina intravenosa ou analgésicos narcóticos; prevenção de maior necrose do tecido miocárdico com trombolíticos, nitratos e betabloqueadores; uso constante de aspirina. A circulação sanguínea no coração é restaurada por meio das seguintes operações cirúrgicas: angioplastia coronária, colocação de stent. |
| Cardiosclerose | O paciente recebe nitratos, glicosídeos cardíacos, inibidores da ECA ou betabloqueadores, aspirina, diuréticos. |

Falha crônica do coração
Esta é uma condição do coração em que ele não consegue bombear totalmente o sangue por todo o corpo. O motivo são doenças cardíacas e vasculares (defeitos congênitos ou adquiridos, doença isquêmica do coração, inflamação, aterosclerose, hipertensão, etc.).

Na Rússia, mais de 5 milhões de pessoas sofrem de ICC.
Estágios da ICC e seus sintomas:
- 1 – inicial. Esta é uma insuficiência ventricular esquerda leve que não leva a distúrbios hemodinâmicos (circulatórios). Não há sintomas.
- Estágio 2A. Má circulação em um dos círculos (geralmente o círculo pequeno), aumento do ventrículo esquerdo. Sinais: falta de ar e palpitações aos poucos esforços físicos, cianose das mucosas, tosse seca, inchaço das pernas.
- Etapa 2B. A hemodinâmica está prejudicada em ambos os círculos. As câmaras do coração sofrem hipertrofia ou dilatação. Sinais: falta de ar em repouso, dor no peito, coloração azulada das membranas mucosas e da pele, arritmias, tosse, asma cardíaca, inchaço dos membros, abdômen, aumento do fígado.
- Etapa 3. Distúrbios circulatórios graves. Alterações irreversíveis no coração, pulmões, vasos sanguíneos, rins. Todos os sinais característicos do estágio 2B se intensificam e aparecem sintomas de danos aos órgãos internos. O tratamento não é mais eficaz.

Tratamento
Em primeiro lugar, é necessário o tratamento da doença de base.
O tratamento medicamentoso sintomático também é realizado. O paciente é prescrito:
- Inibidores da ECA, betabloqueadores ou antagonistas da aldosterona - para reduzir a pressão arterial e prevenir a progressão da doença cardíaca.
- Diuréticos - para eliminar o edema.
- Glicosídeos cardíacos - para tratamento de arritmias e melhora do desempenho miocárdico.
Defeitos na válvula
Existem dois tipos típicos de patologias valvares: estenose e insuficiência. Na estenose, o lúmen da válvula fica estreitado, dificultando o bombeamento do sangue. Em caso de insuficiência, a válvula, ao contrário, não fecha completamente, o que leva ao escoamento do sangue no sentido oposto.

Mais frequentemente, esses defeitos nas válvulas cardíacas são adquiridos. Eles aparecem no contexto de doenças crônicas (por exemplo, doença isquêmica do coração), inflamação anterior ou estilo de vida inadequado.
As válvulas aórtica e mitral são mais suscetíveis a doenças.
Sintomas e tratamento das doenças valvares mais comuns:
| Nome | Sintomas | Tratamento |
|---|---|---|
| Estenose aortica | Na fase inicial não há sintomas, por isso é muito importante fazer exames cardíacos preventivos regularmente. Na fase grave, aparecem crises de angina de peito, desmaios durante o esforço físico, pele pálida e pressão arterial sistólica baixa. |
Tratamento medicamentoso dos sintomas (devido a defeitos valvulares). Substituição de válvula. |
| Insuficiência da válvula aórtica | Aumento da frequência cardíaca, falta de ar, asma cardíaca (ataques de asfixia), desmaios, pressão arterial diastólica baixa. | |
| Estenose mitral | Falta de ar, aumento do fígado, inchaço do abdômen e dos membros, às vezes rouquidão, raramente (em 10% dos casos) dor no coração. | |
| Insuficiência da válvula mitral | Falta de ar, tosse seca, asma cardíaca, inchaço das pernas, dor no hipocôndrio direito, dor no coração. |
Prolapso da válvula mitral

Outra patologia comum é. Ocorre em 2,4% da população. Este é um defeito congênito no qual os folhetos da válvula “afundam” no átrio esquerdo. Em 30% dos casos é assintomático. Nos 70% restantes dos pacientes, os médicos notam falta de ar, dor na região do coração, acompanhada de náusea e sensação de “nó” na garganta, arritmias, fadiga, tontura e aumentos frequentes de temperatura para 37,2–37,4 .
O tratamento pode não ser necessário se a doença for assintomática. Se o defeito for acompanhado de arritmias ou dores no coração, é prescrita terapia sintomática. Se a válvula mudar significativamente, a correção cirúrgica é possível. Como a doença progride com a idade, os pacientes precisam ser examinados por um cardiologista 1 a 2 vezes por ano.
Anomalia de Ebstein

A anomalia de Ebstein é um deslocamento dos folhetos da válvula tricúspide para o ventrículo direito. Sintomas: falta de ar, taquicardia paroxística, desmaios, inchaço das veias do pescoço, aumento do átrio direito e da parte superior do ventrículo direito.
O tratamento dos casos assintomáticos não é realizado. Se os sintomas forem graves, é realizada correção cirúrgica ou transplante valvar.
Defeitos cardíacos congênitos
As anomalias congênitas da estrutura do coração incluem:
- A comunicação interatrial é a presença de comunicação entre os átrios direito e esquerdo.
- Um defeito do septo ventricular é uma comunicação anormal entre os ventrículos direito e esquerdo.
- O complexo de Eisenmenger é uma comunicação interventricular alta, a aorta é deslocada para a direita e se conecta simultaneamente com ambos os ventrículos (dextroposição aórtica).
- Persistência do canal arterial - a comunicação entre a aorta e a artéria pulmonar, normalmente presente na fase embrionária de desenvolvimento, não está fechada.
- A tetralogia de Fallot é uma combinação de quatro defeitos: comunicação interventricular, dextroposição aórtica, estenose pulmonar e hipertrofia ventricular direita.

Defeitos cardíacos congênitos - sinais e tratamento:
| Nome | Sintomas | Tratamento |
|---|---|---|
| Defeito do septo atrial | Com um pequeno defeito, os sinais começam a aparecer na meia-idade: a partir dos 40 anos. Isso é falta de ar, fraqueza, fadiga. Com o tempo, a insuficiência cardíaca crônica desenvolve-se com todos os sintomas característicos. Quanto maior o defeito, mais cedo os sintomas começam a aparecer. | Fechamento cirúrgico do defeito. Nem sempre acontece. Indicações: ineficácia do tratamento medicamentoso para ICC, retardo no desenvolvimento físico em crianças e adolescentes, aumento da pressão arterial no círculo pulmonar, secreção arteriovenosa. Contra-indicações: derivação venoarterial, insuficiência ventricular esquerda grave. |
| Defeito do Septo ventricular | Se o defeito tiver menos de 1 cm de diâmetro (ou menos da metade do diâmetro do orifício aórtico), apenas falta de ar é característica durante atividade física de intensidade moderada. Se o defeito for maior que o tamanho especificado: falta de ar aos pequenos esforços ou em repouso, dor no coração, tosse. |
Fechamento cirúrgico do defeito. |
| Complexo Eisenmenger | Quadro clínico: pele azulada, falta de ar, hemoptise, sinais de ICC. | Medicação: betabloqueadores, antagonistas da endotelina. A cirurgia para fechar o defeito septal, corrigir a origem aórtica e substituir a válvula aórtica é possível, mas os pacientes muitas vezes morrem durante o procedimento. A expectativa média de vida de um paciente é de 30 anos. |
| Tetralogia de Fallot | Tonalidade azulada das membranas mucosas e da pele, retardo de crescimento e desenvolvimento (físico e intelectual), convulsões, pressão arterial baixa, sintomas de insuficiência cardíaca. A expectativa média de vida é de 12 a 15 anos. 50% dos pacientes morrem antes dos 3 anos de idade. |
O tratamento cirúrgico é indicado para todos os pacientes, sem exceção. Na primeira infância, a cirurgia é realizada para criar uma anastomose entre as artérias subclávia e pulmonar para melhorar a circulação sanguínea nos pulmões. Aos 3–7 anos de idade, a cirurgia radical pode ser realizada: correção simultânea de todas as 4 anomalias. |
| Persistência do canal arterial | Dura muito tempo sem sinais clínicos. Com o tempo, aparecem falta de ar e palpitações, palidez ou coloração azulada da pele e pressão arterial diastólica baixa. | Fechamento cirúrgico do defeito. Indicado para todos os pacientes, exceto aqueles que apresentam desvio da direita para a esquerda. |
Doenças inflamatórias
Classificação:
- Endocardite – afeta o revestimento interno do coração, as válvulas.
- Miocardite – membrana muscular.
- Pericardite - o saco pericárdico.
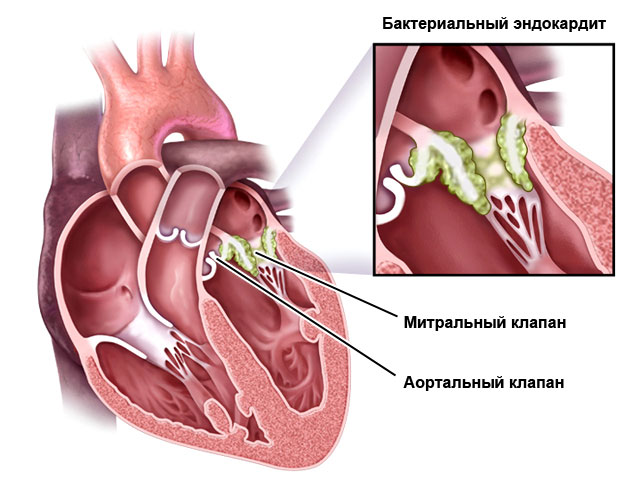
Podem ser causadas por microrganismos (bactérias, vírus, fungos), processos autoimunes (por exemplo, reumatismo) ou substâncias tóxicas.
A inflamação cardíaca também pode ser uma complicação de outras doenças:
- tuberculose (endocardite, pericardite);
- sífilis (endocardite);
- gripe, dor de garganta (miocardite).
Preste atenção a isso e consulte um médico imediatamente se suspeitar de gripe ou dor de garganta.
Sintomas e tratamento da inflamação
| Nome | Sintomas | Tratamento |
|---|---|---|
| Endocardite | Temperatura elevada (38,5–39,5), aumento da sudorese, defeitos valvares de rápido desenvolvimento (detectados por ecocardiografia), sopros cardíacos, aumento do fígado e baço, aumento da fragilidade dos vasos sanguíneos (podem ser observadas hemorragias sob as unhas e nos olhos), espessamento de as pontas dos dedos. | Terapia antibacteriana por 4–6 semanas, transplante valvar. |
| Miocardite | Pode ocorrer de diversas formas: crises de dor no coração; sintomas de insuficiência cardíaca; ou com extra-sístole e arritmias supraventriculares. Um diagnóstico preciso pode ser feito com base em um exame de sangue para enzimas, troponinas e leucócitos específicos do coração. | Repouso no leito, dieta (nº 10 com restrição de sal), terapia antibacteriana e antiinflamatória, tratamento sintomático de insuficiência cardíaca ou arritmias. |
| Pericardite | Dor no peito, falta de ar, palpitações, fraqueza, tosse sem expectoração, peso no hipocôndrio direito. | Antiinflamatórios não esteróides, antibióticos, em casos graves - pericardiectomia subtotal ou total (remoção de parte ou de todo o saco pericárdico). |
Distúrbios do ritmo
Causas: neuroses, obesidade, má alimentação, osteocondrose cervical, maus hábitos, intoxicação por drogas, álcool ou drogas, doença coronariana, cardiomiopatias, insuficiência cardíaca, síndromes de excitação ventricular prematura. Estas últimas são doenças cardíacas nas quais existem vias de impulso adicionais entre os átrios e os ventrículos. Você lerá sobre essas anomalias em uma tabela separada.
Características dos distúrbios do ritmo:
| Nome | Descrição |
|---|---|
| Taquicardia sinusal | Batimento cardíaco rápido (90–180 por minuto), mantendo o ritmo normal e o padrão normal de propagação do impulso por todo o coração. |
| Fibrilação atrial (cintilação) | Contrações atriais descontroladas, irregulares e frequentes (200–700 por minuto). |
| Vibração atrial | Contrações rítmicas dos átrios com frequência de cerca de 300 por minuto. |
| Fibrilação ventricular | Contrações ventriculares caóticas, frequentes (200–300 por minuto) e incompletas. A falta de contração completa provoca insuficiência circulatória aguda e desmaios. |
| Vibração ventricular | Contrações rítmicas dos ventrículos com frequência de 120–240 por minuto. |
| Taquicardia supraventricular paroxística (supraventricular) | Ataques de batimento cardíaco rápido e rítmico (100–250 por minuto) |
| Extrassístole | Contrações espontâneas fora do ritmo. |
| Distúrbios de condução (bloqueio sinoatrial, bloqueio interatrial, bloqueio atrioventricular, bloqueio de ramo) | Diminuir o ritmo de todo o coração ou de câmaras individuais. |

Síndromes de excitação prematura dos ventrículos:
| Síndrome de WPW (síndrome de Wolf-Parkinson-White) | Síndrome CLC (Clerc-Levy-Christesco) |
|---|---|
| Sinais: taquicardia supraventricular ou ventricular paroxística (paroxística) (em 67% dos pacientes). Acompanhado por uma sensação de aumento dos batimentos cardíacos, tonturas e, às vezes, desmaios. | Sintomas: tendência a ataques de taquicardia supraventricular. Durante eles, o paciente sente batimentos cardíacos fortes e pode sentir tonturas. |
| Causa: presença de um feixe de Kent, uma via anormal entre o átrio e o ventrículo. | Causa: presença de feixe de James entre o átrio e a junção atrioventricular. |
| Ambas as doenças são congênitas e bastante raras. | |
Tratamento de distúrbios do ritmo
Consiste no tratamento da doença de base, ajustando a dieta e o estilo de vida. Medicamentos antiarrítmicos também são prescritos. O tratamento radical para arritmias graves é a instalação de um desfibrilador-cardioversor, que irá “ajustar” o ritmo do coração e prevenir a fibrilação ventricular ou atrial. Em caso de distúrbios de condução, a estimulação elétrica cardíaca é possível.

O tratamento das síndromes de excitação ventricular prematura pode ser sintomático (eliminação das crises com medicamentos) ou radical (ablação por radiofrequência da via de condução anormal).
Cardiomiopatias
São doenças miocárdicas que causam insuficiência cardíaca, não associadas a processos inflamatórios ou patologias das artérias coronárias.
Os mais comuns são hipertróficos e. Hipertrófica é caracterizada pelo crescimento das paredes do ventrículo esquerdo e do septo interventricular, dilatada - por aumento da cavidade do ventrículo esquerdo e às vezes direito. O primeiro é diagnosticado em 0,2% da população. Ocorre em atletas e pode causar morte cardíaca súbita. Mas, neste caso, é necessário fazer um diagnóstico diferencial cuidadoso entre cardiomiopatia hipertrófica e aumento não patológico do coração em atletas.

Aqueles que fazem perguntas sobre a sobrevivência com o diagnóstico de um ou outro defeito cardíaco congênito devem entender que os defeitos na estrutura, estrutura ou funcionalidade do músculo cardíaco são muito diferentes.
Ninguém, mesmo o médico mais experiente e qualificado do mundo, é completamente incapaz de dar uma resposta inequívoca à pergunta geral: “Quantos vivem com doenças cardíacas?”
O fato é que existe um grande número de diferentes fatores externos e internos que influenciam a expectativa de vida de uma criança ou adulto com uma cardiopatia congênita detectada.
Quão perigosos são os defeitos congênitos?
Em primeiro lugar, deve-se lembrar que os médicos chamam de doença cardíaca uma patologia caracterizada por uma variedade de defeitos na estrutura (estrutura) do coração ou nos vasos adjacentes a ele, que levam ao desenvolvimento de insuficiência cardíaca. Os cardiologistas distinguem defeitos cardíacos congênitos ou adquiridos.
Ambas as condições patológicas são mais frequentemente crônicas e só podem ser completamente eliminadas por meio de tratamento cirúrgico radical. A terapia conservadora nos casos em que há cardiopatia congênita ou adquirida grave só pode ser considerada auxiliar, evitando o desenvolvimento de complicações.
Os defeitos estruturais do coração que hoje nos interessam, de natureza congênita, também podem ser radicalmente diferentes, mais ou menos perigosos para o paciente:

Doença cardíaca
- Pálido. Em que defeitos na estrutura do coração não levam à mistura de fluxos sanguíneos do tipo venoso e arterial;
- Azul. Manifesta-se principalmente por cianose óbvia, na qual defeitos estruturais do músculo cardíaco levam à mistura de fluxos venosos e arteriais.
Além disso, os defeitos congênitos do músculo cardíaco podem variar em gravidade, e o prognóstico de sobrevivência do paciente também dependerá disso.
Quanto mais graves ocorrerem defeitos na estrutura do coração, mais perigoso será este ou aquele defeito para o paciente.
Não se pode dizer que quaisquer defeitos na estrutura do coração que existem desde o nascimento sejam perigosos, em primeiro lugar, pelas suas complicações: desenvolvimento de insuficiência cardíaca, endocardite bacteriana, pneumonia grave prolongada, ocorrência de enfarte do miocárdio, anemia e outras patologias graves.
Previsões para quem tem defeito de nascença
As formas congênitas de defeitos cardíacos, segundo as estatísticas, ocorrem em aproximadamente um por cento de todas as crianças nascidas. Ao mesmo tempo, muitas vezes podem ocorrer patologias de formas relativamente leves e compensadas, com as quais as crianças crescem com sucesso, tornam-se adultas e vivem até a velhice, sem quaisquer restrições sérias e, o mais importante, sem tratamento sério!
 Infelizmente, essas formas de patologia nem sempre são encontradas. Aproximadamente 40% de todos os defeitos congênitos detectados em crianças ao nascer podem ser incompatíveis com a vida futura do recém-nascido.
Infelizmente, essas formas de patologia nem sempre são encontradas. Aproximadamente 40% de todos os defeitos congênitos detectados em crianças ao nascer podem ser incompatíveis com a vida futura do recém-nascido.
Cerca de 60% dos defeitos cardíacos graves em recém-nascidos levam à mortalidade dos pacientes nos primeiros doze meses de vida. Mas a taxa de mortalidade de crianças (com cardiopatias congênitas) com mais de um ano é sensivelmente reduzida, não ultrapassando cinco por cento dos casos.
Desde que a patologia seja detectada em tempo hábil em um recém-nascido, desde que o defeito congênito detectado na estrutura do coração possa ser operado (corrigido) com sucesso em tempo hábil, o prognóstico para a sobrevivência e posterior recuperação completa de tal um paciente pode ser o mais positivo!
Mas, se os defeitos na estrutura do coração descobertos no nascimento ou na fase embrionária forem muito globais, se por uma razão ou outra o tratamento cirúrgico radical do problema for impossível, o prognóstico para a sobrevivência de tais recém-nascidos acaba por ser questionável ou totalmente desfavorável.
Às vezes, os defeitos cardíacos desde o nascimento são tão graves que os recém-nascidos não sobrevivem nem um ano.
Paciente Artemy, 3 anos. Pela anamnese: aos seis meses a criança foi operada de estenose aórtica descompensada. Atualmente, o paciente está em tratamento preventivo no serviço de cardiologia.
À medida que a bronquite crônica se desenvolve, o paciente recebe um curso de terapia antibacteriana, complementada com agentes antiinflamatórios, expectorantes, tônicos e vitaminas. Recomenda-se monitorização clínica adicional e monitorização regular por um cardiologista.
Perspectivas para pacientes com defeitos adquiridos
Em primeiro lugar, deve-se dizer que os defeitos cardíacos adquiridos diferem significativamente das patologias congênitas.
Os defeitos cardíacos adquiridos são patologias que não se formam na fase embrionária, mas durante a vida, geralmente afetando o aparelho valvar do coração.
Podem estar associados à insuficiência de uma ou outra válvula ou à estenose das aberturas adjacentes às estruturas valvares.
O prognóstico de sobrevivência e qualidade de vida futura pode depender de vários fatores:

Desde que a idade do paciente não seja muito avançada, se a patologia for detectada em tempo hábil (nas fases iniciais) e se for possível um tratamento radical adequado, o prognóstico pode ser bastante favorável. Com uma operação bem-sucedida e oportuna para eliminar a patologia adquirida, esses pacientes vivem plenamente até uma idade avançada.
Paciente Miroslava, 34 anos. Durante exame de rotina realizado por um cardiologista, uma mulher foi diagnosticada com insuficiência valvar mitral em fase de compensação. Ao ser examinada pelo cardiologista, a mulher não apresentava queixas e sentia-se bastante saudável, exceto pelo fato de apresentar tosse seca frequente.
Desde que foi descoberta uma forma compensada de cardiopatia adquirida, foi recomendado à mulher: tratamento preventivo antiinflamatório e restaurador, check-up médico e acompanhamento regular com cardiologista.
Ao mesmo tempo, há situações em que pacientes com cardiopatias adquiridas não têm pressa em consultar o médico e se automedicar, o que muitas vezes leva ao rápido desenvolvimento de complicações do problema primário. Tais defeitos podem ser complicados pelo desenvolvimento de isquemia, insuficiência cardíaca, choque cardiogênico e outras condições de emergência, muitas vezes levando à morte.

Doença isquêmica
O que determina a expectativa de vida após a cirurgia?
Já dissemos mais de uma vez que o único tratamento eficaz (eliminando as causas da patologia) para cardiopatias graves, adquiridas ou congênitas, é o tratamento cirúrgico radical. Sem dúvida, as previsões de sobrevivência, bem como a qualidade de vida futura, dependem de muitos fatores, principalmente:

Mesmo assim, por mais que os médicos ou outras pessoas tentem prever a situação após o tratamento cirúrgico, não é possível fazer isso com certeza absoluta.
E tudo porque cada corpo humano é único, a prática médica conhece muitos exemplos em que, nos casos mais difíceis e aparentemente desesperadores, os pacientes operados não só sobreviveram, mas também viveram uma vida plena no futuro!
 Para resumir, gostaria de observar que, na realidade, toda vida humana é imprevisível. É provavelmente por isso que os cirurgiões cardíacos praticantes raramente se comprometem a fazer previsões sobre o momento e a qualidade de vida de pacientes com certos defeitos cardíacos.
Para resumir, gostaria de observar que, na realidade, toda vida humana é imprevisível. É provavelmente por isso que os cirurgiões cardíacos praticantes raramente se comprometem a fazer previsões sobre o momento e a qualidade de vida de pacientes com certos defeitos cardíacos.
Ao se deparar com um ou outro diagnóstico desagradável no departamento de cardiologia, você definitivamente não deve entrar em pânico ou desistir. É importante lembrar que as possibilidades da medicina moderna são verdadeiramente vastas, o que significa que é provável que o seu problema específico seja resolvido com o maior sucesso possível!
Em contato com
É impossível prever a esperança de vida das pessoas com doenças cardíacas. A patologia é diagnosticada ainda no útero ou no nascimento do bebê. Mas às vezes a doença pode passar despercebida até os 3 anos de idade. Isso piora significativamente o prognóstico de vida futuro e a eficácia do tratamento. Às vezes, uma pessoa vive muito tempo com um defeito cardíaco sem perceber que a doença está presente. Tudo depende do tipo de distúrbio anatômico do paciente.
- tomar certos medicamentos;
- doenças infecciosas;
- alcoolismo, consumo de grandes doses de álcool durante a gravidez;
- exposição à radiação;
- idade da mãe a partir de 35 anos;
- má hereditariedade;
- uso de drogas;
- patologias do sistema endócrino;
- toxicose grave durante a gravidez.
- defeitos nas válvulas cardíacas;
- estenose aortica;
- anomalia de Epstein;
- buraco no músculo cardíaco;
- distúrbios do fluxo sanguíneo;
- defeitos de válvula;
- tetralogia de Fallot;
- tronco comum de artérias;
- patologias dos vasos sanguíneos.
- Palidez e azulado da pele.
- Falta de ar mesmo durante um esforço físico leve.
- Desaceleração do desenvolvimento físico.
- Aterosclerose vascular.
- Lesões sistêmicas dos tecidos conjuntivos.
- Endocardite infecciosa.
- Doenças articulares sistêmicas.
- Algumas doenças sexualmente transmissíveis, sífilis.
- Mitral - caracterizada por flacidez dos folhetos valvares, chamados de prolapso. O tratamento é sintomático, visando eliminar as causas da doença. Em casos particularmente graves, é necessária correção cirúrgica.
- Aórtica - neste caso estamos falando de patologia da válvula aórtica. O defeito é mais grave, muitas vezes necessitando de intervenção cirúrgica, incluindo transplante valvar.
- Combinado - danos a duas ou mais válvulas cardíacas. O diagnóstico é difícil porque qualquer uma das válvulas pode estar danificada. A combinação mais comum é estenose mitral e insuficiência valvar mitral. Acompanhado de grave falta de ar e cianose.
- Combinada - uma válvula está sujeita a diversos distúrbios, como estenose e insuficiência. Durante o diagnóstico, é determinado qual patologia é mais perigosa - disso depende a natureza do tratamento e o tipo de intervenção cirúrgica.
- A compensada é uma patologia de difícil diagnóstico por ser assintomática. A função prejudicada de uma parte do coração é totalmente compensada por outras. O diagnóstico requer equipamento sofisticado e um cardiologista experiente.
- inchaço constante das extremidades superiores e inferiores;
- falta de ar com pouco esforço físico;
- azul da pele ao redor dos lábios ou olhos;
- rápido ganho de peso;
- sudorese e tontura;
- perda de consciência;
- aumento ou diminuição irracional da temperatura corporal;
- coceira e formigamento nos braços e pernas;
- dor na área do coração.
- angiograma;
- exame ultrassonográfico do coração;
- eletrocardiograma.
Mostre tudo
O que é doença cardíaca
O termo “doença cardíaca” refere-se a quaisquer patologias que representem distúrbios anatômicos das estruturas das válvulas, septos, músculo cardíaco e grandes vasos. Com essas patologias, o coração não consegue cumprir suas funções, os órgãos passam por falta de oxigênio, o que os expõe a sério perigo. Existem dois tipos principais de defeitos cardíacos - congênitos e adquiridos.
Implante de stent cardíaco - quanto tempo vivem os pacientes após a cirurgia?
Defeitos congênitos
Os defeitos congênitos incluem anomalias na estrutura dos vasos sanguíneos e do próprio coração, que surgiram durante o desenvolvimento intrauterino do feto. Ocupam um dos primeiros lugares entre as patologias congênitas de órgãos que podem levar à morte.
Freqüentemente, esses defeitos não aparecem na fase pré-natal de desenvolvimento. Às vezes são difíceis de perceber mesmo nos primeiros anos de vida de um bebê. Mas com o tempo, a patologia se manifesta como uma deterioração no bem-estar geral da criança.
Em muitos casos, a responsabilidade é dos pais. Seu estilo de vida influencia o desenvolvimento de defeitos cardíacos na criança. Os fatores provocadores incluem:
Existem vários defeitos cardíacos congênitos:
O melhor prognóstico é para doenças detectadas imediatamente após o nascimento ou no útero. Antes de planejar uma gravidez, os médicos sugerem fazer um exame para determinar o quão saudáveis são os futuros pais e se eles têm alguma anomalia genética ou defeitos cardíacos congênitos em seus familiares imediatos.
Se forem detectados defeitos no feto durante a formação, a mãe receberá terapia apropriada durante a gravidez para manter a atividade do coração da criança até o nascimento.

Doença cardíaca em crianças
O diagnóstico e tratamento modernos da patologia reduzem o risco de complicações a quase zero. As crianças com tais distúrbios crescem e se desenvolvem em pé de igualdade com seus pares. Nem todos os defeitos cardíacos requerem cirurgia urgente. Às vezes, utiliza-se uma abordagem de esperar para ver e monitorar a saúde da criança, mas neste caso ela precisará de condições especiais de vida.
Os sinais externos de patologia tornam-se perceptíveis a partir dos 3 anos de idade. Parece:
Essas crianças são caracterizadas por fortes sentimentos associados a problemas nos estudos, uma vez que ficam atrás de seus pares. Todas as etapas do desenvolvimento - o início da caminhada, as primeiras palavras - começam mais tarde. Com o tempo, a situação é agravada pelo aparecimento de excesso de peso, embora ao nascer as crianças com cardiopatias muitas vezes tenham baixo peso ao nascer. A imunidade diminui gradualmente.
O aparecimento de um defeito adquirido também é possível na adolescência. A patologia ocorre como consequência da exacerbação de outras doenças causadas por lesões infecciosas.

Azul e branco
Existem defeitos cardíacos azuis e brancos. Os primeiros são caracterizados pelo refluxo do sangue venoso para o leito arterial. O músculo cardíaco bombeia sangue sem oxigênio em quantidades maiores. Isso leva ao início precoce dos sintomas de insuficiência cardíaca.

Rejeição de sangue venoso no leito arterial
Os defeitos brancos não implicam mistura de sangue venoso e arterial, e não ocorre falta de oxigênio nos órgãos. Caracterizado pela ausência de cianose da pele.
De acordo com estatísticas médicas, as pessoas com doenças cardíacas muitas vezes vivem vidas normais sem sentir qualquer desconforto.
Comprado
Os defeitos cardíacos adquiridos afetam as válvulas. O mecanismo de gatilho são doenças graves como:
Existem defeitos compensados e descompensados. Nos primeiros sintomas óbvios de insuficiência circulatória não se observam.
Os sintomas das doenças cardíacas são semelhantes a outras patologias e doenças do coração e dos vasos sanguíneos. Portanto, o diagnóstico é feito com base nos resultados e exames, que necessariamente incluem ECO e eletrocardiografia.
Defeitos cardíacos adquiridos:

Defeito da válvula mitral
Defeitos simples são menos comuns que defeitos combinados. As doenças infecciosas assombram o paciente durante anos, causando posteriormente defeitos adicionais.
Vida útil
Mesmo um cardiologista experiente não pode prever quanto tempo viverá uma pessoa com um determinado defeito cardíaco. A expectativa de vida desses pacientes depende de fatores subjetivos e objetivos. Um exame médico ajuda a determinar o diagnóstico da patologia, e a prescrição oportuna de medicamentos e procedimentos físicos ajuda a melhorar a condição e o prognóstico.
Formas complicadas de patologia
Muitos tipos de defeitos cardíacos são inoperáveis ou não requerem cirurgia imediata. Nessas circunstâncias, é necessário suporte medicamentoso. Na ausência de tratamento, a patologia progride. O único resultado é letal. Com o tempo, o músculo cardíaco recusa-se a desempenhar as suas funções e o fornecimento de sangue e nutrientes ao corpo é interrompido.
Não se deve recusar a cirurgia, apenas uma pequena porcentagem do tratamento cirúrgico de defeitos cardíacos leva à morte do paciente. Mais de 97% dos pacientes operados vivem uma vida normal. Com o tempo, novas tecnologias tornam-se disponíveis, resultando em resultados mais positivos, mesmo para pessoas com formas mais graves de doenças cardíacas.
A maior complicação de um defeito congênito é a parada cardíaca súbita. Também existe o risco de acidente vascular cerebral, que pode resultar em paralisia. Existe a possibilidade de desenvolver doenças graves nos rins, fígado e órgãos internos, causadas pela falta crônica de oxigênio e pela instabilidade da circulação sanguínea.
Sintomas e diagnóstico de patologia
A doença cardíaca congênita é determinada no útero ou imediatamente após o nascimento da criança. Neste caso, o diagnóstico perinatal é muito importante. Gestantes com suspeita de distúrbios do desenvolvimento cardíaco são encaminhadas para maternidades especializadas em patologias cardíacas.
Se a doença não for detectada imediatamente, ocorre insuficiência cardíaca. É determinado pelos seguintes sintomas:
Para fazer um diagnóstico preciso, são realizadas várias medidas de diagnóstico:
Além dos métodos instrumentais, são coletados histórico médico detalhado e dados sobre a presença de patologias cardiovasculares na família.
Conclusão
Os métodos de tratamento são individuais em cada caso. Um grande número de estudos e testes são realizados para reduzir possíveis riscos durante a cirurgia. Estuda-se o funcionamento do coração e de outros órgãos, a reação do organismo aos medicamentos que serão necessários no pós-operatório.
A questão: quanto tempo as pessoas vivem com doenças cardíacas diz respeito não apenas às pessoas que foram diagnosticadas com insuficiência cardíaca, mas também aos seus familiares e entes queridos. Afinal, muitas vezes apenas a ajuda de um médico ou de um ente querido permite que você viva uma vida plena e vibrante com esse diagnóstico decepcionante.
Pessoas com cardiopatias congênitas são automaticamente incluídas no grupo de risco e desde o nascimento recebem atenção redobrada de médicos e familiares. Somente com monitoramento constante e cumprimento das recomendações médicas uma pessoa pode viver uma vida longa e feliz. O mesmo se aplica a pacientes com insuficiência cardíaca que se desenvolveu durante a vida. Vários motivos podem levar a isso:
- doença hipertônica;
- abuso de álcool e tabagismo;
- uso de drogas;
- manter um estilo de vida sedentário;
- abuso de alimentos gordurosos e condimentados;
- obesidade;
- tratamento incorreto ou inoportuno de doenças infecciosas.
Dos motivos que levaram às patologias cardíacas, seguem-se conclusões lógicas sobre o que precisa ser feito para evitar seu desenvolvimento:
- Em primeiro lugar, você deve abandonar os maus hábitos que são perigosos para a saúde - usar drogas, álcool e fumar.
- Você deve fazer exercícios regularmente e levar um estilo de vida ativo, movimentar-se mais e caminhar.
- Nutrição adequada, evitar alimentos gordurosos e condimentados, moderação na alimentação.
- Controle constante sobre seu peso.
- Mantenha uma rotina diária; o sono deve ser de pelo menos 7 a 8 horas, sendo recomendado ir para a cama e acordar no mesmo horário.
Se a doença cardíaca congênita foi diagnosticada na primeira infância, você também deve seguir uma série de recomendações:
- Você deve verificar regularmente sua condição cardíaca com um cardiologista para verificar se há deterioração e desenvolvimento de patologia.
- Você deve seguir rigorosamente todas as recomendações do seu médico.
- Não se deve permitir o desenvolvimento de maus hábitos, como fumar e beber álcool.
- Ao longo de sua vida, o paciente deve passar regularmente por tratamentos preventivos e procedimentos de bem-estar.
Deve-se entender que as cardiopatias congênitas ou patologias adquiridas das válvulas e músculos cardíacos ocorrem e se manifestam de forma puramente individual, o que mais uma vez confirma a necessidade de estar sob supervisão constante de um cardiologista.

Não existe um esquema geral de tratamento ou procedimentos, mesmo os exercícios terapêuticos são prescritos de acordo com as capacidades físicas individuais do paciente, seu sexo, idade e forma da doença. Portanto, seguir as recomendações médicas aumentará significativamente a chance de viver muitos anos sem sintomas de doenças cardíacas congênitas e ainda mais sem suas consequências.
A que pode levar um defeito cardíaco?
Qualquer um tem uma ideia de quão perigoso é um defeito cardíaco congênito. Isto, naturalmente, representa um perigo de parada cardíaca súbita e, como resultado, morte.
No entanto, este não é o único perigo das doenças cardiovasculares. Um defeito cardíaco pode causar, por exemplo, um acidente vascular cerebral, que é uma hemorragia cerebral. Pode resultar não apenas na morte de uma pessoa, mas também na sua paralisia parcial ou completa.
Além disso, no contexto de doenças cardíacas, podem desenvolver-se doenças dos rins, fígado e outros órgãos internos de gravidade variável. Isso é causado pela circulação sanguínea instável e pela falta crônica de oxigênio.
Felizmente, a medicina moderna pode até levar a um caso desesperador de recuperação quase completa, embora na maioria dos casos a cirurgia não seja necessária. Mas depois disso, a pessoa tem uma segunda chance, e pode viver muitos mais anos, se, claro, tratar seu corpo com cuidado.
Sintomas e diagnóstico de patologia cardíaca
A cardiopatia congênita é determinada na maternidade, caso não tenha sido realizado diagnóstico intrauterino. Mas, via de regra, os problemas cardíacos são detectados antes mesmo do nascimento da pessoa. Assim, quando ele nasce, tanto os pais do bebê quanto o cardiologista responsável já estão preparados para as medidas terapêuticas.

Já as patologias cardíacas adquiridas ao longo da vida apresentam sintomas muito específicos, a partir delas pode-se diagnosticar a insuficiência cardíaca:
- Falta de ar, a pessoa começa a engasgar mesmo com pouco esforço físico, subindo um lance de escada ou simplesmente acelerando o ritmo ao caminhar.
- As extremidades superiores e inferiores estão sujeitas a inchaço constante.
- A pele ao redor dos lábios ou olhos, onde é mais fina e de cor azulada. Às vezes, os próprios lábios ficam azuis.
- Freqüentemente, as doenças cardíacas são acompanhadas por um rápido ganho de peso.
- Aumento da transpiração.
- A pessoa muitas vezes perde a consciência ou sente tonturas.
- Fadiga rapidamente, a pessoa sente fraqueza constante nos braços e pernas.
- A temperatura corporal pode aumentar sem motivo ou, inversamente, diminuir.
- Comichão e formigamento ocorrem periodicamente nos braços e pernas.
- Dor aguda na região do coração.
Se os sintomas começarem com dor aguda e a pessoa perder a consciência, o atendimento médico é imediato; nessa situação, o tempo conta em segundos. Somente a ajuda oportuna pode salvar a vida de uma pessoa, isso deve ser entendido com muita clareza.
Ao diagnosticar, é claro, não apenas os sintomas indicam o desenvolvimento da patologia. Para determinar com precisão a doença, são realizadas várias medidas de diagnóstico:
- eletrocardiograma;
- exame ultrassonográfico do coração;
- angeograma.
Todos esses estudos instrumentais são realizados tanto em estado de calma quanto sob certa carga.
Além disso, é coletado um histórico médico detalhado, que inclui um questionamento detalhado do paciente sobre seu estilo de vida, hábitos e rotina diária. Também é determinado se a família do paciente tinha parentes com doenças cardíacas, uma vez que a predisposição para elas pode ser herdada em nível genético.
Métodos de tratamento para doenças cardíacas
Com base nos resultados do tratamento, o tratamento é prescrito. É individual em cada caso individual. Quanto mais cedo a patologia for identificada, maior será a probabilidade de recuperação completa. Em casos graves, também não se pode desesperar, porque a ciência não pára e quase todos os anos são desenvolvidos os mais novos métodos de tratamento de doenças cardíacas.
E se há alguns anos um paciente com certa gravidade da doença estava fadado à invalidez, hoje ele pode ser submetido a uma operação inovadora que pode curá-lo completamente.
Assim, as pessoas com doenças cardíacas vivem não apenas na expectativa de um agravamento da sua condição, mas também na esperança de que a ciência se desenvolva a tal ponto que seja encontrado um método de tratamento para o seu caso específico da doença. Ou seja, a cada ano a percentagem de pessoas recuperadas cresce constantemente. Muitas pessoas recuperaram cem por cento da saúde após a cirurgia.
Uma dessas operações é a substituição da válvula cardíaca. Hoje, esta é a cirurgia cardíaca mais comum, uma vez que a estenose aórtica é uma das causas mais conhecidas de doenças cardíacas. Esse diagnóstico ocorre em 80% de todos os casos de doenças cardíacas.

Como a operação é bastante complexa e perigosa, o paciente está preparado com antecedência. Ele passa por diversos estudos e testes para reduzir possíveis riscos durante a operação. Não apenas o trabalho do coração é estudado, mas também de outros órgãos. Além disso, os médicos devem conhecer a reação do organismo aos diversos medicamentos utilizados no pós-operatório. A operação é realizada somente após um exame completo do corpo do paciente.
A operação não é realizada no coração de crianças e adolescentes, pois seus corações ainda estão em crescimento e a válvula implantada não consegue fazer isso. Existem dois tipos de válvulas implantadas no coração: biológicas ou mecânicas.
As válvulas biológicas têm boa taxa de sobrevivência, mas não duram muito, de 10 a 15. Depois disso, a válvula deve ser substituída.
Uma válvula mecânica é muito mais durável, mas por ser um objeto de origem artificial, o corpo tenta rejeitá-la. Para evitar que isso aconteça, a pessoa deve tomar vários medicamentos ao longo da vida para evitar que isso aconteça.
O médico decide qual válvula deve ser utilizada em um determinado caso, pois há uma série de indicadores que somente um especialista pode levar em consideração. O paciente é informado sobre todos os riscos e complicações associados a um determinado método de cirurgia.
Período de reabilitação e consequências da cirurgia de troca valvar
Após a realização da operação de troca valvar, o paciente permanece sob supervisão de um médico por algum tempo. O período de reabilitação inclui monitoramento constante do nível de fluidos no corpo, o paciente faz um curso de fisioterapia, que normaliza o tônus coração e muscular.
Posteriormente, o paciente submetido a uma operação de transplante valvar é obrigado a cumprir uma série de instruções obrigatórias para manter o bom funcionamento do coração.
Em primeiro lugar, a pessoa para de fumar e de beber álcool. Segue uma dieta rigorosa que, entre outras coisas, reduz a ingestão de sal. O consumo de gorduras animais e vegetais é reduzido. A dieta de uma pessoa com válvula transplantada inclui uma abundância de frutas e vegetais frescos.
O consumo de água é rigorosamente controlado - não mais que 1,5 litros por dia. Ao longo da vida, a pessoa deve realizar exercícios físicos diários prescritos pelo médico, o que fortalece os músculos do coração e os mantém em boa forma.
Para o mesmo fim, são prescritos exercícios diários de caminhada, a quilometragem dessa caminhada também é prescrita pelo médico. A pessoa deve evitar situações estressantes e cuidar do sistema nervoso pelo resto da vida.
A rotina de sono e vigília também é a principal condição para a recuperação. Também é necessário fortalecer o sistema nervoso do corpo. Pelo resto da vida, uma pessoa será forçada a tomar medicamentos contendo sais minerais que apoiam o funcionamento normal do coração, como magnésio, sódio e zinco. A dosagem e o regime de uso são determinados pelo médico assistente com base em indicadores individuais.
Conclusão e conclusões
O coração é o único órgão do corpo humano que funciona sem problemas e sem parar ao longo da vida. Nesse sentido, requer a maior atenção, principalmente se houver pré-requisitos para a interrupção do seu funcionamento.
Portanto, a partir dos 40 anos, você deve ser examinado por um cardiologista pelo menos uma vez a cada seis meses, para que o desenvolvimento da patologia possa ser percebido já no estágio inicial. E mesmo que esteja tudo bem com ele, com o coração, o exame pode revelar uma perturbação no funcionamento de algum outro sistema do corpo, o que acaba levando a complicações no coração. Por exemplo, dores de garganta frequentes ou reumatismo podem causar doenças cardíacas; não é sem razão que dizem que o reumatismo “agarra os ossos e dói no coração”. Trate seu corpo com cuidado e ele lhe servirá por muitos anos.
Vários defeitos cardíacos são bastante comuns em todas as faixas etárias.
Eles levam à incapacidade precoce e reduzem a qualidade de vida dos pacientes.
Portanto, é importante saber o que é um defeito cardíaco, quanto tempo as pessoas vivem com um defeito cardíaco e como tratá-lo.
Definições básicas
A doença cardíaca é uma alteração morfológica congênita ou adquirida no aparelho valvar, septos entre os departamentos e grandes vasos que se estendem deles. Existem muitos tipos dessas patologias. Os fatores causais subjacentes também são diferentes para cada grupo.
O mecanismo de desenvolvimento de defeitos congênitos e adquiridos é semelhante. Baseia-se na incapacidade do miocárdio de fornecer fluxo sanguíneo adequado devido a defeitos anatômicos. O resultado de tais processos é uma expansão reflexa das cavidades do coração. A consequência do aumento da atividade física é o aumento da camada muscular das câmaras e dos vasos sanguíneos - hipertrofia.
Nas fases posteriores do defeito, aparecem sinais de distúrbios na circulação sistêmica e pulmonar com o desenvolvimento de insuficiência cardíaca crônica. A hipertensão pulmonar se desenvolve. Seu desenvolvimento indica um curso grave da doença e determina quanto tempo as pessoas vivem com doenças cardíacas.
 Como resultado da influência de certos fatores, ocorrem alterações anatômicas patológicas no aparelho valvar do coração.
Como resultado da influência de certos fatores, ocorrem alterações anatômicas patológicas no aparelho valvar do coração.
Os defeitos adquiridos podem se desenvolver em uma pessoa saudável ou ser consequência de uma doença crônica. As principais razões para o seu desenvolvimento são consideradas:
- febre reumática aguda;
- endocardite infecciosa;
- doença de Bekhterev;
- infarto agudo do miocárdio;
- doença isquêmica;
- velhice com deposição excessiva de sais de cálcio;
- doenças autoimunes (esclerodermia, artrite reumatóide);
- infecção específica (sífilis terciária, tuberculose);
- hipertensão arterial.
Devido ao grande número de patologias que podem causar um defeito adquirido, importante importância na busca diagnóstica é dada à busca pela causa principal do desenvolvimento da doença. Em indivíduos saudáveis, atenção é dada à prevenção de crises reumáticas, endocardite infecciosa e infecções específicas. Isto é relevante devido à ampla faixa etária dessas patologias.
Classificação
A base de qualquer vício adquirido é composta por 2 situações:
- estenose - estreitamento da abertura da válvula por onde passa o sangue quando o coração se contrai;
- insuficiência - encurtamento dos folhetos valvares.
 O grau de regurgitação (fluxo sanguíneo anormal na direção oposta) determina a gravidade da estenose ou insuficiência. Este indicador deve ser incluído no diagnóstico.
O grau de regurgitação (fluxo sanguíneo anormal na direção oposta) determina a gravidade da estenose ou insuficiência. Este indicador deve ser incluído no diagnóstico.
Com base na localização dos defeitos, os seguintes tipos de defeitos são diferenciados:
- Mitral - o mais comumente diagnosticado.
- Aórtico.
- Tricúspide.
Os defeitos adquiridos são divididos em 3 grupos com base na área afetada:
- Isolado - dano a uma válvula.
- Combinado. Frequentemente ocorre com doença cardíaca reumática crônica (CRHD). Eles são baseados em uma combinação de estenose e insuficiência de uma válvula.
- Combinados são caracterizados por múltiplas lesões.
Tais classificações são necessárias para a correta formulação do diagnóstico e são importantes na escolha das táticas de manejo do paciente.
Defeitos congênitos
 Elementos do sistema cardiovascular começam a se formar já na 3ª semana de vida intrauterina.
Elementos do sistema cardiovascular começam a se formar já na 3ª semana de vida intrauterina.
Se esse processo for interrompido, serão formados defeitos congênitos.
Eles podem surgir sob a influência dos seguintes fatores:
- Externo – exposição à radiação.
- Interno da mãe e do feto:
- insuficiência fetoplacentária;
- anomalias dos vasos placentários ou diminuição do seu número;
- gravidez grave (intoxicação, exacerbação de processos crônicos);
- infecções virais anteriores em estágios iniciais (sarampo, rubéola, sarampo, varicela);
- tomar certos comprimidos para dormir e sedativos no primeiro trimestre;
- abuso de álcool e drogas, tabagismo;
- anomalias cromossômicas;
- natureza “familiar” da patologia cardíaca.
No entanto, há casos de desenvolvimento de defeitos congênitos infantis durante uma gravidez normal em uma mulher saudável. Portanto, é importante consultar o médico em tempo hábil e seguir todas as suas recomendações e não se automedicar.
Em adultos, os defeitos congênitos praticamente não são diagnosticados. Isso se deve ao fato de a sobrevida dos pacientes com ela ser muito baixa e o tratamento cirúrgico ser realizado em idade precoce.
Classificação
 Os defeitos cardíacos congênitos podem ser divididos em 3 grandes grupos:
Os defeitos cardíacos congênitos podem ser divididos em 3 grandes grupos:
- Patologia com fluxo sanguíneo pulmonar preservado:
- estenose aortica;
- coarctação da aorta.
- Defeitos com aumento do fluxo sanguíneo pulmonar:
- defeito do septo ventricular ou atrial;
- canal arterial aberto.
- Condições acompanhadas de diminuição do fluxo sanguíneo pulmonar:
- tríade ou tetralogia de Fallot;
- estenose da artéria pulmonar.
Além disso, entre os médicos existe uma distinção entre defeitos “brancos” e “azuis” com base na taxa de desenvolvimento da acrocianose. Porém, essa classificação é condicional, pois qualquer defeito nos estágios finais causa cianose da pele e mucosas.
Quadro clínico
Os sintomas em pacientes com qualquer defeito cardíaco são semelhantes. Com pequenos defeitos, pode demorar vários anos para aparecer. O paciente apresenta as seguintes queixas nos estágios iniciais:
- falta de ar;
- fraqueza constante;
- As crianças são caracterizadas por atraso no desenvolvimento;
- fadiga rápida;
- diminuição da resistência à atividade física;
- batimento cardiaco;
- desconforto atrás do esterno.
À medida que o defeito progride (dias, semanas, meses, anos), outros sintomas aparecem:
- inchaço das pernas, braços, rosto;
- tosse, às vezes com manchas de sangue;
- distúrbios do ritmo cardíaco;
- tontura.
 É mais difícil determinar os sintomas em bebês. Pode ser determinado:
É mais difícil determinar os sintomas em bebês. Pode ser determinado:
- letargia;
- regurgitação frequente;
- baixo ganho de peso;
- recusa de mama;
- atraso no desenvolvimento físico.
Os pais precisam estar mais atentos ao bebê, pois somente eles podem suspeitar da patologia em suas manifestações iniciais.
Diagnóstico
Os defeitos cardíacos congênitos e adquiridos são determinados por um especialista que resume os resultados de todos os estudos realizados. Esses incluem:
- identificação de todos os sintomas clínicos;
- história de vida e doença;
- exame objetivo;
- métodos de exame adicionais.
Durante um exame geral, os seguintes indicadores chamam a atenção:
- cor da pele;
- deformação torácica;
- mudanças externas nas mãos;
- aumento da frequência respiratória;
- Durante a ausculta do coração, são ouvidos vários ruídos, tons patológicos e acentos sobre um ou outro vaso. Cada defeito tem sua própria imagem. Taquicardia e batimentos cardíacos irregulares também são observados em caso de distúrbios do ritmo.
Ao realizar um exame de sangue em pacientes com doença cardíaca congênita, observa-se um grande número de elementos vermelhos - eritrocitose. A anemia aparece nos estágios terminais dos defeitos adquiridos.
 Métodos instrumentais de diagnóstico são prescritos:
Métodos instrumentais de diagnóstico são prescritos:
- Raio-x do tórax;
- cateterismo das cavidades cardíacas;
- angiografia;
- ECG e seu monitoramento diário.
É durante a ultrassonografia que os defeitos são detectados, seu tipo, tamanho, grau de estenose e insuficiência valvar são determinados. Este é o padrão “ouro” para o diagnóstico de defeitos cardíacos.
Opções de tratamento
O tratamento de qualquer defeito consiste sempre em 2 componentes:
- conservador;
- operacional.
Se o defeito não for grande, não houver sinais de danos cardíacos e não houver sintomas clínicos, os médicos simplesmente observarão esses pacientes. Aos primeiros sinais de progressão da doença, é realizado tratamento cirúrgico. As pessoas vivem nesses casos há muito tempo.
Se o paciente apresentar queixas e expansão das cavidades cardíacas, a intervenção cirúrgica é realizada independentemente do tamanho do defeito. Esses pacientes também devem receber prescrição de terapia medicamentosa para insuficiência cardíaca e arritmias.
A sobrevivência de tais pacientes é ditada pela detecção oportuna da patologia, tratamento precoce e prevenção de distúrbios graves. As pessoas vivem muito tempo após a cirurgia com suporte medicamentoso devidamente selecionado.
 Nos casos em que o grau do defeito é pronunciado, o prognóstico é desfavorável. Isto é devido à alta probabilidade de desenvolver arritmias com risco de vida e morte súbita. Esses pacientes muitas vezes não sobrevivem à cirurgia, apesar da terapia conservadora ativa.
Nos casos em que o grau do defeito é pronunciado, o prognóstico é desfavorável. Isto é devido à alta probabilidade de desenvolver arritmias com risco de vida e morte súbita. Esses pacientes muitas vezes não sobrevivem à cirurgia, apesar da terapia conservadora ativa.
Existem muitas opções de intervenção cirúrgica para defeitos congênitos e adquiridos. Esses incluem:
- reparação plástica de defeitos com remendo;
- próteses de válvulas artificiais;
- excisão da abertura estenótica;
- em casos graves, transplante do complexo coração-pulmão.
 O tipo de operação a ser realizada é decidido individualmente pelo cirurgião cardíaco. O paciente é observado após a cirurgia por 2–3 anos.
O tipo de operação a ser realizada é decidido individualmente pelo cirurgião cardíaco. O paciente é observado após a cirurgia por 2–3 anos.
No entanto, ninguém pode responder à questão de quanto tempo você pode viver sem nova deterioração após a correção do defeito.
Existem muitos defeitos cardíacos conhecidos. Eles podem e devem ser tratados.
Portanto, não demore a consultar um médico se tiver esses sintomas, especialmente se for uma criança. Tendo em conta o nível da medicina moderna, os pacientes com defeitos podem viver até uma idade muito avançada.






