Causas da síndrome de desligamento da artéria de Adamkiewicz em crianças. Síndrome da artéria de Adamkiewicz. Como ocorre um acidente vascular cerebral isquêmico?
agudo, semelhante a um acidente vascular cerebral (por exemplo, com prolapso de disco)
cronicamente(com a “proliferação” de exostoses posteriores, hipertrofia do ligamento amarelo e compressão gradual dos vasos sanguíneos)
A patologia vascular freqüentemente se manifesta como distúrbios transitórios da circulação espinhal, seu mecanismo geralmente é reflexo.
1. Na patogênese da mielisquemia vascular, um papel particularmente importante é desempenhado pela diminuição do tamanho do forame intervertebral através do qual passam as artérias radiculomedulares.
Na osteocondrose, os discos ficam achatados e assentados, o que por si só leva ao estreitamento do forame intervertebral.
A compressão dos vasos é promovida pela “frouxidão” da vértebra, mobilidade patológica, instabilidade (pseudoespondilolistese), que é consequência do enfraquecimento da fixação do aparelho ligamentar da coluna vertebral.
O crescimento reativo do tecido osteocondral que acompanha a formação de osteófitos e neoartrose torna essas aberturas ainda mais estreitas.
Qualquer movimento na área afetada (e mesmo que haja fixação insuficiente), que implique um estreitamento mínimo do forame intervertebral, aumenta a compressão dos vasos e raízes que por aqui passam.
2. Além do efeito direto sobre o vaso com sua compressão e interrupção do fluxo sanguíneo, via de regra, há também um componente reflexo - ocorre um estreitamento das artérias devido à irritação em um leito estreito. Isso também se manifesta como insuficiência vascular transitória. As artérias e veias radiculomedulares são comprimidas com mais frequência quando os discos lombares inferiores prolapsam.
Assim, na mieloisquemia vascular vertebrogênica, a patologia medular depende do estado do processo principal - o vertebral. A patologia vascular nestes casos deve ser avaliada levando-se em consideração a causa raiz do sofrimento - a patologia da coluna vertebral. Uma abordagem a este complexo que sofre desta posição proporcionará terapia patogenética adequada.
Danos às artérias radiculomedulares do espessamento cervical
A doença geralmente se desenvolve de forma aguda após lesões com hiperextensão da cabeça (por exemplo, com “lesão de mergulhador”). Desenvolvem-se distúrbios segmentares de condução motora e sensorial e disfunção dos órgãos pélvicos. A perda de consciência nem sempre é observada. Os distúrbios motores podem ser de gravidade variável: desde paresia leve até tetraplegia completa. Principalmente os tipos superficiais de sensibilidade sofrem. Na maioria dos casos, há boa regressão dos sintomas. Os efeitos residuais da doença manifestam-se principalmente por paresia periférica das partes distais do braço e leves sinais piramidais nas pernas. A síndrome da esclerose lateral amiotrófica também pode se desenvolver com descompensação crônica da circulação cerebrospinal nos segmentos cervicais.
Lesão da grande artéria radiculomedular anterior de Adamkiewicz
A evolução do quadro clínico depende do território da medula espinhal suprida por esta artéria em um determinado paciente, da presença ou ausência de artérias radiculares adicionais (artéria Deproge-Gotteron), da artéria radiculomedular adicional superior ou inferior.
Distúrbios circulatórios transitórios nesta artéria têm características próprias - eles se desenvolvem síndrome de claudicação intermitente da medula espinhal(síndrome de claudicação mielóide intermitente), sensação de peso, fraqueza nas pernas, parestesia que se estende ao períneo, parte inferior do tronco, necessidade imperiosa de urinar. Tudo isso desaparece rapidamente com o descanso.
Esses pacientes não apresentam dores nas pernas e enfraquecimento da pulsação dos vasos periféricos- sinais patognomónicos de claudicação periférica intermitente (doença de Charcot). O diferencial mais importante é a presença na anamnese de indícios de dores lombares periódicas. Um exame objetivo, via de regra, revela síndrome vertebral.
A compressão da artéria Adamkiewicz geralmente se desenvolve após levantamento de peso, agitação prolongada ou movimentos desajeitados.
A paraparesia inferior desenvolve-se de forma aguda, até plegia.
A paralisia é de natureza flácida. Primeiro, há características de paralisia flácida devido à diásquise, depois podem aparecer sintomas de paralisia espástica.
Os tipos superficiais de sensibilidade do tipo condutivo são prejudicados e, ocasionalmente, na fase aguda, a sensibilidade profunda também diminui.
Distúrbios da função dos órgãos pélvicos do tipo central ou periférico são característicos.
Os distúrbios tróficos na forma de escaras aparecem precocemente.
A perda muscular das pernas se desenvolve rapidamente.
A regressão dos sintomas é observada lentamente, a disfunção dos esfíncteres dos órgãos pélvicos é especialmente estável.
Danos à artéria radiculomedular acessória inferior (Deproj Gotteron)
Distúrbios circulatórios transitórios na bacia desta artéria ocorrem como claudicação intermitente mielógena ou caudogênica (síndrome de Verbiest).
Ao caminhar, surge uma parestesia dolorosa nas pernas, espalhando-se para a região perineal.
Depois vem a dor nas pernas. Essas queixas são especialmente comuns em pessoas com canal espinhal estreito.
Quando uma artéria acessória que corre com as raízes do VE ou SI é comprimida, desenvolve-se uma síndrome de lesões da medula espinhal, variando em gravidade: desde paralisia leve de músculos individuais até síndrome de epiconus grave com anestesia na área anogenital, distúrbios pélvicos e motores graves - o síndrome da chamada “ciática paralisante”.
Geralmente, no contexto de uma síndrome radicular prolongada ou de fenômenos de claudicação caudogênica intermitente, ocorre paralisia dos músculos da perna e das nádegas. Mais frequentemente o grupo muscular fibular sofre (o paciente não consegue ficar de pé e andar sobre os calcanhares), menos frequentemente o grupo muscular tibial (ele não consegue ficar de pé e andar na ponta dos pés); o pé pende ou, inversamente, assume a aparência de um “pé de calcanhar”.
A hipotonia afeta os músculos da perna, coxa e nádegas.
Os reflexos de Aquiles podem desaparecer ou permanecer.
Muitas vezes são observadas contrações fasciculares dos músculos das pernas.
Característico é o desenvolvimento de paresia em miótomos simétricos (LIV, LV, SI, SII), que ocorre após o desaparecimento da dor radicular. Distúrbios sensoriais se desenvolvem na área anogenital.
Isso diferencia a dinâmica e a natureza do processo das radiculomielopatias compressivas com suas lesões assimétricas e persistência da dor radicular.
Portanto, existem dois mecanismos de dano às raízes com o desenvolvimento de paresia dos músculos das pernas:
I.compressão radiculopatia
II.radiculopatia isquêmica por compressão
Com a versão radicular da ciática paralisante, o processo patológico é unilateral.
Para radiculoisquemia vascular por compressão Os sintomas de lesão medular com distúrbios de sensibilidade segmentar e de condução aparecem claramente. A paresia cobre uma área mais ampla. Muitas vezes há sinais patológicos bilaterais nos pés, mesmo com perda dos reflexos de Aquiles.
Lesão da artéria espinhal posterior
Os distúrbios isquêmicos nas artérias espinhais posteriores geralmente se desenvolvem na medula espinhal cervical, menos frequentemente na torácica e ainda menos frequentemente na lombar.
Os principais sintomas das lesões isoladas da artéria espinhal posterior são os distúrbios sensoriais.
Todos os tipos de sensibilidade são afetados. Existem distúrbios de sensibilidade segmentar, os reflexos proprioceptivos são perdidos devido a danos no corno posterior.
A ataxia sensível se desenvolve devido a uma violação do sentido articular-muscular.
Sinais de danos aos tratos piramidais são revelados.
Quando as artérias espinhais posteriores são lesadas ao nível dos segmentos cervicais, devido à peculiaridade da vascularização dos feixes de Gaulle e Burdach, desenvolve-se um complexo de sintomas único. Clinicamente, é caracterizada pela perda da sensação profunda nos braços com ataxia sensorial, mantendo a sensação profunda nas pernas. Isto é combinado com hemiparesia espinhal espástica, às vezes com distúrbios sensoriais segmentares.
Distúrbios circulatórios em várias áreas vasculares da medula espinhal levam à isquemia de diferentes zonas, tanto na original quanto no diâmetro:
Em alguns casos, apenas a massa cinzenta é afetada
Em outros - cinza e branco
A isquemia pode se estender a uma ou ambas as metades da medula espinhal
em comprimento - um ou dois segmentos ou uma seção inteira da medula espinhal
As combinações mais comuns de sintomas da lesão são combinadas em síndromes vasculares de compressão separadas:
1. Síndrome de lesão transversal completa.
2. Síndrome de isquemia da zona ventral. Ela se desenvolve quando a artéria espinhal anterior ou o tronco comum da grande artéria radiculomedular anterior é danificado. Nesse caso, o amolecimento está localizado na parte ventral da medula espinhal.
Quando há bloqueio da artéria anterior ao nível dos segmentos cervicais, paralisia flácida ou paresia mista das extremidades superiores com paraparesia espástica inferior, tipos de sensibilidade superficiais prejudicados para baixo do nível da lesão e distúrbios dos órgãos pélvicos ocorrer. A sensibilidade profunda permanece intacta.
Quando a artéria no nível torácico é afetada, a paraplegia espástica inferior se desenvolve com paraanestesia dissociada e distúrbios pélvicos, como retenção urinária e fecal. Síndrome de Preobrazhensky).
A isquemia da metade ventral do alargamento lombar manifesta-se como paraplegia inferior com arreflexia, paraanestesia dissociada e distúrbios pélvicos ( Síndrome de Stanislávski-Tanon).
3. Síndrome isquêmica de Brown-Séquard desenvolve-se como isquemia na bacia de uma das artérias sulcocomissurais. Via de regra, a síndrome completa de Brown-Secar não é detectada, uma vez que os tipos profundos de sensibilidade não são afetados.
4. Síndrome de ELA isquêmica(esclerose lateral amiotrófica). É mais comum em lesões crônicas das artérias radiculomedulares cervicais. Manifesta-se clinicamente por paresia mista das extremidades superiores e paresia central das extremidades inferiores. Freqüentemente, há contrações musculares fasciculares e distúrbios sensoriais segmentares leves.
5. Síndrome isquêmica do corno anterior(poliomieloisquemia). Ela se desenvolve quando os ramos da artéria espinhal são afetados com isquemia limitada nos cornos anteriores. A paralisia flácida de grupos musculares ocorre no miótomo correspondente com atonia, atrofia e arreflexia. Há sinais de alterações na excitabilidade elétrica muscular e EMG - atividade do corno anterior (o ritmo da "cerca de piquete").
6. Síndrome de pseudosiringomielia isquêmica. Ocorre quando “drives arteriais distantes” são danificados e isquemia da substância cinzenta central. São detectados distúrbios sensoriais segmentares dissociados e paresia flácida dos membros.
7. Síndrome vascular do cordão posterior(Popelyansky Ya.Yu.). Desenvolve-se com osteocondrose cervical grave com compressão das artérias radiculares posteriores - danos aos feixes de Burdach enquanto os feixes de Gaulle são preservados. Clinicamente manifestado por ataxia sensível.
8. Síndrome isquêmica de Personage-Turner. Na osteocondrose cervical com lesão das artérias radicular-espinhais na área do espessamento cervical e isquemia dos cornos e raízes anteriores, ocorre um complexo de sintomas clínicos de amiotrofia neurológica da cintura escapular. Essa síndrome também ocorre após a introdução de vacinas e soros na região interescapular. É caracterizada por dor nas partes proximais das extremidades superiores seguida pelo desenvolvimento de paresia no braço.
Danos à medula espinhal causados por circulação venosa prejudicada (veja também o artigo “Mielopatia venosa” na seção “Vertebrologia” do portal médico)
O sistema venoso da medula espinhal é semelhante ao sistema arterial, tem duas opções de estrutura:
solto
linha principal
Ao longo das superfícies anterior e posterior da medula espinhal existem veias de mesmo nome - anterior e posterior. A rede vascular perimedular está amplamente representada, na qual o sangue flui das veias intramedulares. Além disso, a partir da rede perimedular, o sangue flui através das veias radiculares anterior e posterior, que seguem as raízes correspondentes. O número de veias radiculares varia de 6 a 35. As veias radiculares posteriores são maiores que as anteriores: em 90% dos casos existe uma grande veia radicular, que corre com a primeira ou segunda raiz lombar à esquerda, mas pode entrar o canal com uma das raízes do sexto torácico ao terceiro sacral. Conseqüentemente, distúrbios espinhais vertebrogênicos da circulação venosa com compressão da grande veia radicular podem se desenvolver nas mesmas condições que a radiculomielopatia arterial e a mielopatia.
Na maioria das vezes, a veia radicular é comprimida devido a uma hérnia de disco intervertebral lombar.
Muitas vezes os pacientes apresentam apenas as seguintes queixas:
para dor lombar de natureza projetiva
sensação de frio nas pernas
As dores na região lombar e nas pernas intensificam-se quando deitado e, com um leve aquecimento, tendem a diminuir.
O quadro clínico da radiculomielopatia venosa também difere em vários aspectos:
em primeiro lugar, a fraqueza nas pernas aumenta gradualmente, gradualmente, muitas vezes o paciente não consegue indicar claramente o tempo de desenvolvimento da paresia
em segundo lugar, com o desenvolvimento de fenômenos paréticos nas extremidades inferiores nesses pacientes, a síndrome dolorosa não desaparece por muito tempo
A presença de síndrome vertebral é obrigatória para radiculomieloisquemia venosa vertebrogênica.
No losango lombossacral, muitas vezes há uma rede venosa pronunciada - veias safenas dilatadas. Esse sintoma é, em grande parte, um bom auxílio no diagnóstico, pois indica congestão na rede venosa peridural. Muitas vezes esse sintoma está combinado com a presença de hemorróidas.
Maneira de andar nesses pacientes, apresenta características de ataxia sensitiva (“bater”, olhar para os pés) - a sensibilidade profunda e tátil é perturbada.
Tipos superficiais de sensibilidade sofrem de tipo segmentar (devido à isquemia dos cornos posteriores e substância rolândica em vários segmentos).
São revelados sinais de pirâmide.
Cornos anteriores e função dos órgãos pélvicos sofrer um pouco.
A singularidade das queixas dos pacientes e o quadro clínico das lesões vertebrogênicas do sistema venoso da medula espinhal permitem diferenciar a mielopatia venosa compressiva e a radiculomieloisquemia de um quadro um tanto semelhante de danos aos vasos arteriais. E tal diferenciação é necessária, pois a terapia em ambos os casos será, naturalmente, diferente. Em caso de lesão do sistema venoso da medula espinhal, os mais eficazes (com tratamento conservador) são medicamentos como glivenol, avenol, venoruton, troxevasin, etc.
Homens e mulheres adoecem com igual frequência entre as idades de 30 e 70 anos ou mais.
O curso da doença pode ser dividido em várias etapas:
· estágio de arautos (distantes e próximos);
· estágio de desenvolvimento do AVC;
· estágio de desenvolvimento reverso;
· fase de efeitos residuais (se não tiver ocorrido recuperação completa).
Os precursores do acidente vascular cerebral isquêmico são paroxismos de distúrbios espinhais transitórios (claudicação intermitente mielógena, caudogênica ou combinada, dor transitória e parestesia na coluna ou na projeção da ramificação de certas raízes espinhais, distúrbios das funções dos órgãos pélvicos).
A taxa de ocorrência de um acidente vascular cerebral varia - desde súbito (com embolia ou compressão traumática dos vasos que irrigam a medula espinhal) até várias horas ou mesmo dias.
Já foi mencionado que o infarto espinhal é frequentemente precedido por dor na coluna ou ao longo de raízes individuais.
É típico que essa dor cesse ou diminua significativamente após o desenvolvimento da mielisquemia. Isso ocorre devido à interrupção da passagem dos impulsos dolorosos pelos condutores sensíveis ao nível do foco de isquemia medular.
Quadro clínico O acidente vascular cerebral isquêmico é muito polimórfico e depende da extensão da isquemia ao longo do comprimento e do diâmetro da medula espinhal. Dependendo da extensão da isquemia ao longo do diâmetro da medula espinhal, ocorrem as seguintes variantes do quadro clínico.
Ao desligar Artéria radiculomedular acessória superior paraparesia inferior, parestesia dissociada com borda superior nos segmentos Th I-L IV desenvolve-se agudamente. Ocorre retenção urinária. Inicialmente, os reflexos do joelho e de Aquiles geralmente desaparecem. Porém, o sinal de Babinski é sempre causado. Nos 5-6 dias seguintes, a paraparesia inferior adquire características de paraparesia central (aumenta o tônus muscular, os reflexos profundos são revividos). Os distúrbios sensoriais geralmente concentram-se na área dos dermátomos torácicos superiores. No estágio residual, juntamente com sinais de danos aos segmentos Th I - Th IV, às vezes são observados desbotamento dos reflexos profundos nas mãos e perda de pequenos músculos das mãos. Sinais leves de dano ao neurônio motor periférico são confirmados por eletromiografia. Esses sintomas podem ser considerados sintomas distantes.
Síndrome de paralisação da artéria de Adamkiewicz (artéria de aumento lombar)
O quadro clínico pode ser bastante variado. Depende do estágio da doença. Na fase aguda do acidente vascular cerebral, sempre se detecta paraparesia inferior flácida (paraplegia), parestesia dissociada ou raramente total com limite superior variando do segmento Th I -S I. A função dos órgãos pélvicos (incontinência ou retenção de urina e fezes) sempre sofre. As escaras geralmente se desenvolvem rapidamente.
Posteriormente, com a diminuição dos fenômenos isquêmicos, muitos sintomas são revertidos. Às vezes, os reflexos segmentares individuais são restaurados ou aparecem sinais patológicos nos pés. O nível de distúrbios de sensibilidade diminui. Sua violação pode ser desigual (no contexto da anestesia - áreas de compensação). Se a anestesia inicial for total, a sensação articular-muscular é quase sempre restaurada. Isto se deve à rápida compensação do fluxo sanguíneo nas artérias espinhais posteriores. Nesta fase de desenvolvimento reverso, assim como no período de fenômenos residuais, o quadro clínico varia individualmente dependendo da localização e tamanho dos focos de isquemia irreversível dos segmentos medulares. Como mostram as observações clínicas e anatômicas, na área da artéria desconectada o grau de alterações isquêmicas não é o mesmo. Geralmente, junto com áreas de necrose completa do tecido cerebral, existem áreas de isquemia mais leve.
As alterações isquêmicas são frequentemente encontradas não apenas na bacia da artéria ocluída, mas também em partes adjacentes da medula espinhal, manifestando-se nos chamados sintomas à distância. Por exemplo, quando a artéria Adamkiewicz é bloqueada, às vezes surgem sinais de danos ao espessamento cervical (paresia periférica do braço, parestesia).
A desativação da grande artéria radiculomedular anterior de Adamkiewicz geralmente leva à isquemia de um número significativo de segmentos da medula espinhal (por exemplo, de Th IV a S V).
Diagnóstico
Ao reconhecer a isquemia medular, são levados em consideração os precursores na forma de claudicação mielóide intermitente ou paresia transitória, discalgia, radiculoalgia, etc.. Importante importância é atribuída à taxa de desenvolvimento da doença (aguda ou subaguda), à ausência de sinais de inflamação ou compressão aguda da medula espinhal. Com base no quadro clínico, pode-se, pelo menos presumivelmente, pensar em danos a um ou outro sistema vascular. Mais frequentemente, isso se aplica à artéria espinhal anterior e aos troncos radiculomedulares anteriores dos diferentes andares da medula espinhal que a formam.
Com base nas características do quadro clínico, é possível fazer um diagnóstico diferencial entre radiculomieloisquemia arterial e venosa.
Radiculomieloisquemia arterial desenvolve-se de forma aguda ou subaguda, geralmente após um período de precursores e no contexto de uma crise hiperálgica, seguida de cessação ou redução significativa da dor. Os complexos de sintomas típicos são lesões predominantemente na metade ventral do diâmetro da medula espinhal.
Métodos adicionais de pesquisa são de grande ajuda no diagnóstico. A oclusão da aorta e seus ramos, em alguns casos, pode ser confirmada por angiografia. Deve-se notar que áreas de calcificação aterosclerótica da parede aórtica e seu aneurisma são frequentemente detectadas nos espondilogramas laterais. Certas informações sobre a condição da medula espinhal podem ser obtidas na tomografia computadorizada e na ressonância magnética.
Os fatores de compressão nos pacientes são esclarecidos por meio de espondilografia, mielografia ou técnicas de neuroimagem (TC, RM). Temos que falar da cumplicidade da isquemia nos casos em que é detectada uma discrepância entre o nível do dano medular e a borda da lesão medular, determinada por dados clínicos. O estudo do líquido cefalorraquidiano é valioso. A ausência de bloqueio do espaço subaracnóideo e a composição normal do líquido cefalorraquidiano ocorrem em um terço dos pacientes. No entanto, muitas vezes na fase aguda de um acidente vascular cerebral, ocorrem alterações significativas no fluido (aumento do teor de proteína de 0,6 a 2-3 g/l e até mais, às vezes isso é combinado com pleocitose moderada - de 30 a 150 células em 1 μl). O líquido cefalorraquidiano é especialmente alterado quando o fluxo venoso está prejudicado. Na fase aguda do acidente vascular cerebral, é possível detectar um bloqueio no espaço subaracnóideo, causado por edema e espessamento da própria medula espinhal. Com repetidas punções lombares após 1-2 semanas. O líquido cefalorraquidiano geralmente está normalizado e não há bloqueio do espaço subaracnóideo.
Os métodos de pesquisa eletrofisiológica permitem identificar distúrbios na inervação até mesmo de músculos nos quais não são encontrados sinais de lesão durante um exame clínico de rotina (força muscular suficiente, sem alteração no tônus).
Tratamento realizado em diversas direções. O primeiro deles visa melhorar a circulação sanguínea local ativando colaterais e aumentando a velocidade volumétrica do fluxo sanguíneo: são prescritos vasodilatadores, venotônicos que melhoram a atividade cardiovascular, descongestionantes, antiplaquetários e anti-hipoxantes.
A segunda direção das medidas terapêuticas inclui a eliminação do processo oclusivo. Para a natureza tromboembólica de um acidente vascular cerebral, são prescritos anticoagulantes e agentes antiplaquetários. Nos casos de distúrbios espinhais vasculares por compressão, as táticas de tratamento visam eliminar a compressão. Na maioria das vezes estamos falando de uma doença discogênica. Esses pacientes são tratados tanto com medidas ortopédicas (cama apertada, uso de espartilho, massagem muscular ao longo da coluna, terapia por exercícios) quanto fisioterapêuticas. Na ausência de sucesso do tratamento medicamentoso e ortopédico, são estabelecidas indicações para intervenção cirúrgica. Também é realizado para pacientes com tumores intra e extravertebrais. A escolha do método e a extensão da operação são decididas individualmente em conjunto por um neurologista e um neurocirurgião. Táticas especiais de tratamento são seguidas para lesões da aorta (coarctação, aneurisma aterosclerótico). As táticas devem ser determinadas em conjunto com os cirurgiões vasculares.
Todos os pacientes, inclusive os em pós-operatório, recebem prescrição de medicamentos nootrópicos, vitaminas e bioestimulantes; para espasticidade, relaxantes musculares.
Independentemente do método de tratamento patogenético utilizado, em todos os casos de infarto espinhal, é necessário um cuidado especial ao paciente para prevenir escaras e urossepsia.

 Circulação espinhal A circulação sanguínea da medula espinhal é realizada pelas artérias radicular-medulares anterior e posterior. Conectando-se, eles formam a artéria espinhal anterior.
Circulação espinhal A circulação sanguínea da medula espinhal é realizada pelas artérias radicular-medulares anterior e posterior. Conectando-se, eles formam a artéria espinhal anterior.
 Dentre as artérias medulares radiculares anteriores, a de maior diâmetro é a artéria de Adamkiewicz. A vascularização da maioria dos segmentos lombossacrais torácicos é realizada apenas pela artéria Adamkiewicz.
Dentre as artérias medulares radiculares anteriores, a de maior diâmetro é a artéria de Adamkiewicz. A vascularização da maioria dos segmentos lombossacrais torácicos é realizada apenas pela artéria Adamkiewicz.
 Mas há outra artéria, que em cerca de 15-17% das pessoas também irriga diretamente as raízes e a parte inferior da medula espinhal. É chamada de artéria radicular acessória de Deproge-Gotteron. Foi descrito por um cientista francês em 1965, que deu seu nome. Sua peculiaridade é que, junto com as raízes lombares inferiores e as primeiras raízes sacrais, está localizada na região dos forames intervertebrais das partes inferiores da coluna e, via de regra, lateralmente.
Mas há outra artéria, que em cerca de 15-17% das pessoas também irriga diretamente as raízes e a parte inferior da medula espinhal. É chamada de artéria radicular acessória de Deproge-Gotteron. Foi descrito por um cientista francês em 1965, que deu seu nome. Sua peculiaridade é que, junto com as raízes lombares inferiores e as primeiras raízes sacrais, está localizada na região dos forames intervertebrais das partes inferiores da coluna e, via de regra, lateralmente.
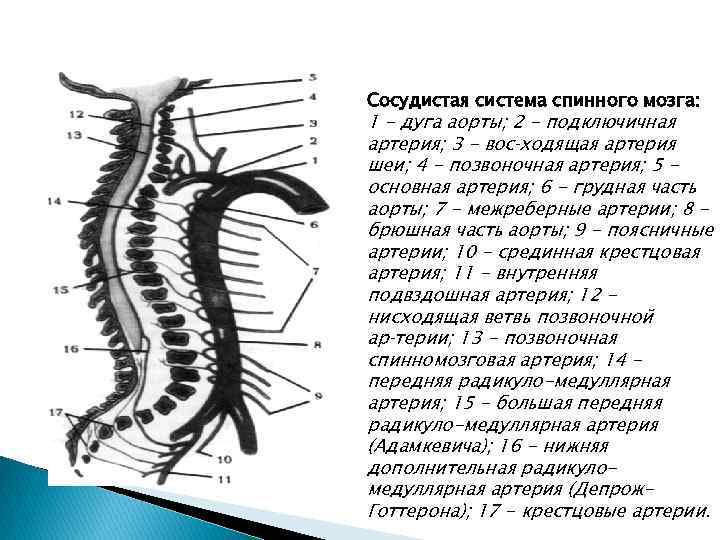 Sistema vascular da medula espinhal: 1 - arco aórtico; 2 - artéria subclávia; 3 - artéria ascendente do pescoço; 4 - artéria vertebral; 5 artéria principal; 6 - aorta torácica; 7 - artérias intercostais; 8 aorta abdominal; 9 - artérias lombares; 10 - artéria sacral mediana; 11 - artéria ilíaca interna; 12 ramo descendente da artéria vertebral; 13 - artéria espinhal vertebral; 14 artéria radiculomedular anterior; 15 - grande artéria radiculomedular anterior (Adamkevich); 16 - artéria radiculomedular acessória inferior (Deprozh. Gotteron); 17 - artérias sacrais.
Sistema vascular da medula espinhal: 1 - arco aórtico; 2 - artéria subclávia; 3 - artéria ascendente do pescoço; 4 - artéria vertebral; 5 artéria principal; 6 - aorta torácica; 7 - artérias intercostais; 8 aorta abdominal; 9 - artérias lombares; 10 - artéria sacral mediana; 11 - artéria ilíaca interna; 12 ramo descendente da artéria vertebral; 13 - artéria espinhal vertebral; 14 artéria radiculomedular anterior; 15 - grande artéria radiculomedular anterior (Adamkevich); 16 - artéria radiculomedular acessória inferior (Deprozh. Gotteron); 17 - artérias sacrais.
 Distúrbios da circulação espinhal Etiologia. Entre as causas dos distúrbios circulatórios espinhais, um lugar significativo pertence às patologias do sistema cardiovascular, tanto congênitas (coarctação da aorta, varizes) quanto adquiridas (aterosclerose, flebite e outros processos inflamatórios nas membranas da medula espinhal, doenças cardíacas ). A disgemia espinhal pode ser uma causa comum de distúrbios circulatórios da medula espinhal. A má circulação também pode ser consequência de certos procedimentos médicos.
Distúrbios da circulação espinhal Etiologia. Entre as causas dos distúrbios circulatórios espinhais, um lugar significativo pertence às patologias do sistema cardiovascular, tanto congênitas (coarctação da aorta, varizes) quanto adquiridas (aterosclerose, flebite e outros processos inflamatórios nas membranas da medula espinhal, doenças cardíacas ). A disgemia espinhal pode ser uma causa comum de distúrbios circulatórios da medula espinhal. A má circulação também pode ser consequência de certos procedimentos médicos.
 Patogênese. Em caso de insuficiência da circulação espinhal, as áreas de irrigação sanguínea adjacente são mais vulneráveis, embora no caso de acidente vascular cerebral, os espessamentos da medula espinhal, que são bem supridos de sangue, sejam frequentemente afetados. A causa imediata do desenvolvimento de distúrbios circulatórios espinhais é a trombose ou embolia de uma das artérias radicular-medulares.
Patogênese. Em caso de insuficiência da circulação espinhal, as áreas de irrigação sanguínea adjacente são mais vulneráveis, embora no caso de acidente vascular cerebral, os espessamentos da medula espinhal, que são bem supridos de sangue, sejam frequentemente afetados. A causa imediata do desenvolvimento de distúrbios circulatórios espinhais é a trombose ou embolia de uma das artérias radicular-medulares.
 Clínica. Distúrbios transitórios da circulação espinhal na bacia arterial inferior, em particular no leito da artéria de Adamkiewicz, são acompanhados pela chamada claudicação mielóide intermitente. Ocorre principalmente após esforço físico, longas caminhadas e se manifesta por fraqueza e dormência das extremidades inferiores, que às vezes é acompanhada por uma necessidade imperiosa de urinar, defecar ou retardá-la. Após um breve descanso (5-10 minutos), esses fenômenos desaparecem.
Clínica. Distúrbios transitórios da circulação espinhal na bacia arterial inferior, em particular no leito da artéria de Adamkiewicz, são acompanhados pela chamada claudicação mielóide intermitente. Ocorre principalmente após esforço físico, longas caminhadas e se manifesta por fraqueza e dormência das extremidades inferiores, que às vezes é acompanhada por uma necessidade imperiosa de urinar, defecar ou retardá-la. Após um breve descanso (5-10 minutos), esses fenômenos desaparecem.
 A claudicação caudogênica intermitente ocorre no caso de isquemia transitória na bacia da artéria Deproge-Gotteron. Ao caminhar, os pacientes apresentam parestesia dolorosa na forma de formigamento e dormência nas partes distais das extremidades inferiores, que então se espalham para a prega inguinal e posteriormente para o períneo. Em caso de caminhada excessiva, ocorre fraqueza nos membros inferiores. O desenvolvimento da síndrome está associado à isquemia da cauda equina. Ocorre na presença de osteocondrose lombar ou estreitamento congênito do canal espinhal. Freqüentemente, os distúrbios transitórios se repetem e precedem os persistentes.
A claudicação caudogênica intermitente ocorre no caso de isquemia transitória na bacia da artéria Deproge-Gotteron. Ao caminhar, os pacientes apresentam parestesia dolorosa na forma de formigamento e dormência nas partes distais das extremidades inferiores, que então se espalham para a prega inguinal e posteriormente para o períneo. Em caso de caminhada excessiva, ocorre fraqueza nos membros inferiores. O desenvolvimento da síndrome está associado à isquemia da cauda equina. Ocorre na presença de osteocondrose lombar ou estreitamento congênito do canal espinhal. Freqüentemente, os distúrbios transitórios se repetem e precedem os persistentes.
 Diagnóstico diferencial de distúrbios transitórios da circulação espinhal Síndrome de claudicação intermitente na aterosclerose dos vasos das extremidades inferiores. Com distúrbios transitórios da circulação espinhal, a pulsação das artérias das extremidades inferiores persiste: nos pacientes prevalece a fraqueza nas pernas, em vez de dores agudas.
Diagnóstico diferencial de distúrbios transitórios da circulação espinhal Síndrome de claudicação intermitente na aterosclerose dos vasos das extremidades inferiores. Com distúrbios transitórios da circulação espinhal, a pulsação das artérias das extremidades inferiores persiste: nos pacientes prevalece a fraqueza nas pernas, em vez de dores agudas.
 A claudicação intermitente caudogênica ocorre devido ao estreitamento congênito do canal espinhal lombar. A claudicação intermitente caudogênica é baseada na isquemia das raízes da medula espinhal. Essa claudicação não melhora quando a caminhada para. A dor irradia para o períneo e genitais. A ressonância magnética revela compressão das raízes da cauda equina.
A claudicação intermitente caudogênica ocorre devido ao estreitamento congênito do canal espinhal lombar. A claudicação intermitente caudogênica é baseada na isquemia das raízes da medula espinhal. Essa claudicação não melhora quando a caminhada para. A dor irradia para o períneo e genitais. A ressonância magnética revela compressão das raízes da cauda equina.
 Conclusão Atualmente, o estudo dos distúrbios dos vasos espinhais e radicular-espinhais continua a se concentrar no estudo da chamada síndrome ciática paralisante. Com esta síndrome, ocorre distúrbio circulatório na artéria espinhal anterior (dano às células motoras do corno anterior da medula espinhal) ou nas artérias radiculares de Adamkiewicz ou Deproge-Gotteron. Pode estar associada à compressão das artérias radiculares por uma hérnia de disco no contexto de uma doença vascular geral: aterosclerose, hipertensão arterial, doenças dos próprios vasos (arterite). O mecanismo da doença nestes tipos de patologias é o seguinte. A nutrição para e, portanto, o funcionamento da raiz. Como resultado, ocorre a desnervação dos músculos inervados pela quinta raiz lombar ou pela primeira raiz sacral. O resultado é uma imagem de ciática paralisante com pé flutuante
Conclusão Atualmente, o estudo dos distúrbios dos vasos espinhais e radicular-espinhais continua a se concentrar no estudo da chamada síndrome ciática paralisante. Com esta síndrome, ocorre distúrbio circulatório na artéria espinhal anterior (dano às células motoras do corno anterior da medula espinhal) ou nas artérias radiculares de Adamkiewicz ou Deproge-Gotteron. Pode estar associada à compressão das artérias radiculares por uma hérnia de disco no contexto de uma doença vascular geral: aterosclerose, hipertensão arterial, doenças dos próprios vasos (arterite). O mecanismo da doença nestes tipos de patologias é o seguinte. A nutrição para e, portanto, o funcionamento da raiz. Como resultado, ocorre a desnervação dos músculos inervados pela quinta raiz lombar ou pela primeira raiz sacral. O resultado é uma imagem de ciática paralisante com pé flutuante
Diapositivo 2
Por que? Onde? Para que?
Diapositivo 3
A circulação sanguínea da medula espinhal é realizada pelas artérias radicular-medulares anterior e posterior. Conectando-se, eles formam a artéria espinhal anterior. Circulação espinhal
Diapositivo 4
Entre as artérias radicular-medulares anteriores, a artéria de Adamkiewicz é a de maior diâmetro. A vascularização da maioria dos segmentos lombossacrais torácicos é realizada apenas pela artéria Adamkiewicz.
Diapositivo 5
Mas há outra artéria, que em cerca de 15-17% das pessoas também irriga diretamente as raízes e a parte inferior da medula espinhal. É chamada de artéria radicular acessória de Deproge-Gotteron. Foi descrito por um cientista francês em 1965, que deu seu nome. Sua peculiaridade é que, junto com as raízes lombares inferiores e as primeiras raízes sacrais, está localizada na região dos forames intervertebrais das partes inferiores da coluna e, via de regra, lateralmente.
Diapositivo 6
Sistema vascular da medula espinhal: 1 - arco aórtico; 2 - artéria subclávia; 3 - artéria ascendente do pescoço; 4 - artéria vertebral; 5 - artéria principal; 6 - aorta torácica; 7 - artérias intercostais; 8 - parte abdominal da aorta; 9 - artérias lombares; 10 - artéria sacral mediana; 11 - artéria ilíaca interna; 12 - ramo descendente da artéria vertebral; 13 - artéria espinhal vertebral; 14 - artéria radiculomedular anterior; 15 - grande artéria radiculomedular anterior (Adamkevich); 16 - artéria radiculomedular acessória inferior (Deproge-Gotteron); 17 - artérias sacrais.
Diapositivo 7
Distúrbios da circulação espinhal Etiologia. Entre as causas dos distúrbios circulatórios espinhais, um lugar significativo pertence às patologias do sistema cardiovascular, tanto congênitas (coarctação da aorta, varizes) quanto adquiridas (aterosclerose, flebite e outros processos inflamatórios nas membranas da medula espinhal, doenças cardíacas ). A disgemia espinhal pode ser uma causa comum de distúrbios circulatórios da medula espinhal. A má circulação também pode ser consequência de certos procedimentos médicos.
Diapositivo 8
Patogênese. Em caso de insuficiência da circulação espinhal, as áreas de irrigação sanguínea adjacente são mais vulneráveis, embora no caso de acidente vascular cerebral, os espessamentos da medula espinhal, que são bem supridos de sangue, sejam frequentemente afetados. A causa imediata do desenvolvimento de distúrbios circulatórios espinhais é a trombose ou embolia de uma das artérias radicular-medulares.
Diapositivo 9
Clínica. Distúrbios transitórios da circulação espinhal na bacia arterial inferior, em particular no leito da artéria de Adamkiewicz, são acompanhados pela chamada claudicação mielóide intermitente. Ocorre principalmente após esforço físico, longas caminhadas e se manifesta por fraqueza e dormência das extremidades inferiores, que às vezes é acompanhada por uma necessidade imperiosa de urinar, defecar ou retardá-la. Após um breve descanso (5-10 minutos), esses fenômenos desaparecem.
Diapositivo 10
A claudicação caudogênica intermitente ocorre no caso de isquemia transitória na bacia da artéria Deproge-Gotteron. Ao caminhar, os pacientes apresentam parestesia dolorosa na forma de formigamento e dormência nas partes distais das extremidades inferiores, que então se espalham para a prega inguinal e posteriormente para o períneo. Em caso de caminhada excessiva, ocorre fraqueza nos membros inferiores. O desenvolvimento da síndrome está associado à isquemia da cauda equina. Ocorre na presença de osteocondrose lombar ou estreitamento congênito do canal espinhal. Freqüentemente, os distúrbios transitórios se repetem e precedem os persistentes.
Diapositivo 11
Diagnóstico diferencial de distúrbios transitórios da circulação espinhal Síndrome de claudicação intermitente na aterosclerose dos vasos das extremidades inferiores. Com distúrbios transitórios da circulação espinhal, a pulsação das artérias das extremidades inferiores persiste: nos pacientes prevalece a fraqueza nas pernas, em vez de dores agudas.
Diapositivo 12
A claudicação intermitente caudogênica ocorre com estreitamento congênito do canal espinhal lombar. A claudicação intermitente caudogênica é baseada na isquemia das raízes da medula espinhal. Essa claudicação não melhora quando a caminhada para. A dor irradia para o períneo e genitais. A ressonância magnética revela compressão das raízes da cauda equina.
Diapositivo 13
Conclusão
Atualmente, o estudo dos distúrbios dos vasos espinhais e radiculares continua com foco no estudo da chamada síndrome ciática paralisante. Com esta síndrome, ocorre distúrbio circulatório na artéria espinhal anterior (dano às células motoras do corno anterior da medula espinhal) ou nas artérias radiculares de Adamkiewicz ou Deproge-Gotteron. Pode estar associada à compressão das artérias radiculares por uma hérnia de disco no contexto de uma doença vascular geral: aterosclerose, hipertensão arterial, doenças dos próprios vasos (arterite). O mecanismo da doença nestes tipos de patologias é o seguinte. A nutrição para e, portanto, o funcionamento da raiz. Como resultado, ocorre a desnervação dos músculos inervados pela quinta raiz lombar ou pela primeira raiz sacral. O resultado é uma imagem de ciática paralisante com pé flutuante
Ver todos os slides






