Что такое компрессионный синдром позвоночника? Дорсалгия
Л.Г. Турбина, доктор медицинских наук, профессор МОНИКИ, Москва
Дорсалгия — боль в спине — клинический синдром, обусловленный множеством причин. Самой частой причиной дорсалгий являются дистрофические поражения позвоночника: остеохондроз с поражением межпозвонковых дисков и прилежащих к ним поверхностей тел позвонков; спондилез, проявляющийся артрозом дугоотросчатых и/или фасеточных суставов; спондилит.
Наряду с вертеброгенными причинами болей в спине, могут быть и другие причины, не связанные непосредственно с позвоночником.
Вертеброгенные боли в спине и конечностях вызывают следующие причины.
- Грыжа диска.
- Спондилез.
- Остеофиты.
- Сакрализация или люмбализация.
- Артроз межпозвонковых (фасеточных) суставов.
- Анкилозирующий спондилит.
- Стеноз позвоночного канала.
- Нестабильность позвоночного сегмента со спондилолистезом.
- Переломы позвонков.
- Остеопороз.
- Опухоли позвонков.
- Анкилозирующий спондилоартроз.
- Функциональные нарушения позвоночника.
Невертеброгенные боли в спине возникают вследствие следующих причин.
- Миофасциальный болевой синдром.
- Психогенные боли.
- Отраженные боли при заболеваниях внутренних органов.
- Интра — и экстрамедуллярные опухоли.
- Метастатические поражения.
- Сирингомиелия.
- Ретроперитонеальные опухоли.
Остеохондроз позвоночника — одна из причин вертеброгенных дорсалгий. Первично процесс локализуется в студенистом ядре межпозвонкового диска, которое из-за потери влаги становится менее упругим. Под влиянием механических нагрузок студенистое ядро может секвестрироваться и выпячиваться в сторону фиброзного кольца диска. Со временем на фиброзном кольце образуются трещины. Диск с измененным ядром и фиброзным кольцом может пролабировать в просвет позвоночного канала (пролапс диска), а через трещины фиброзного кольца проникают массы студенистого ядра, образуя грыжи диска. Описанные процессы в одном позвоночном сегменте приводят к реактивным изменениям со стороны смежных позвонков и межпозвонковых суставов, в результате чего нарушается кинематика всего позвоночного столба. Кроме того, в процесс может вовлекаться желтая связка, которая с течением времени уплотняется и оказывает давление на корешок или оболочки спинного мозга. С годами возможна стабилизация за счет фиброза диска, однако обратное изменение никогда не наблюдается.
К развитию остеохондроза позвоночника и его прогрессированию приводят врожденные костные аномалии, избыточные физические нагрузки и иные причины, способствующие изнашиванию хрящевой ткани.
Изучены три основных патофизиологических механизма развития дорсалгий.
- Периферическая сенситизация болевых рецепторов, связанная с их травмой или другим патологическим воздействием. При остеохондрозе эти рецепторы находятся в фиброзном кольце межпозвонкового диска, задней продольной связке, дугоотросчатых и фасеточных суставах, спинальных корешках и в паравертебральных мышцах. Сенситизация указанных рецепторов происходит при травматизации мышечно-скелетных тканей спины, вызывающей выделение провоспалительных и алгогенных веществ (простагландины, брадикинин), включающих механизмы периферической сенситизации.
- Повреждение нервных структур (нерва, корешка, межпозвоночного ганглия) при различных патологических процессах (травме, воспалении, сосудистой недостаточности). В результате развивается невропатическая боль.
- Центральная сенситизация, которая на первых этапах является защитным механизмом, а при длительно существующей боли способствует ее усилению.
Схематично описанные выше процессы представлены на рисунке .
Рисунок . Патогенетический механизм хронизации боли
В зависимости от того, какие структуры позвоночного столба вовлекаются в процесс в каждом конкретном случае, в клинической картине преобладают либо компрессионные, либо рефлекторные синдромы.
Компрессионные синдромы развиваются, если измененные структуры позвоночника деформируют или сдавливают корешки, сосуды или спинной мозг.
Рефлекторные вертеброгенные синдромы возникают в результате раздражения различных структур позвоночника, который имеет мощную сенсорную иннервацию. Считается, что только костная ткань тел позвонков и эпидуральные сосуды не содержат ноцицептивных рецепторов.
По локализации различают вертеброгенные синдромы шейного, грудного и пояснично-крестцового уровней.
Шейные синдромы
Клинические синдромы шейной локализации во многом определяются особенностями строения шейного отдела позвоночника: между СI и СII нет диска, СII имеет зуб, который в патологических условиях может быть причиной компрессии структур позвоночника. В поперечных отростках шейных позвонков проходит позвоночная артерия. Ниже СIII позвонки соединяются с помощью унковертебральных суставов, структуры которых могут деформироваться и служить источником компрессии.
Компрессионные синдромы шейной локализации
На шейном уровне компрессии могут подвергаться не только корешки, сосуды, но и спинной мозг. Сдавливание сосудов и/или спинного мозга проявляется клиническим сидромом полного или, что встречается чаще, частичного поперечного поражения спинного мозга со смешанным парезом рук и нижним спастическим парапарезом. Компрессии корешков клинически можно разделить на:
- корешок С3 — боли в соответствующей половине шеи;
- корешок С4 — боли в области надплечья, ключицы. Атрофия трапециевидной, ременной и длиннейшей мышц головы и шеи; возможны кардиалгии;
- корешок С5 — боли в области шеи, надплечья, латеральной поверхности плеча, слабость и атрофия дельтовидной мышцы;
- корешок С6 — боль в шее, лопатке, надплечье, иррадиирующая по радиальному краю руки к большому пальцу, слабость и гипотрофия двуглавой мышцы плеча, снижение рефлекса с сухожилия этой мышцы;
- корешок С7 — боль в шее и лопатке, распространяющаяся по наружной поверхности предплечья ко II и III пальцам кисти, слабость и атрофия трехглавой мышцы плеча, снижение рефлекса с ее сухожилия;
- корешок С8 — боль от шеи распространяется по внутреннему краю предплечья к V пальцу кисти, снижение карпорадиального рефлекса.
Шейные рефлекторные синдромы
Клинически проявляются прострелами или хроническими болями в области шеи с иррадиацией в затылок и надплечье. При пальпации определяется болезненность в области фасеточных суставов на больной стороне. Нарушений чувствительности, как правило, не бывает. Следует отметить, что причиной болей в шее, надплечье, лопатке может быть сочетание нескольких факторов, например рефлекторный болевой синдром при остеохондрозе позвоночника в сочетании с микротравмами тканей суставов, сухожилий и других структур опорно-двигательного аппарата. Так, при плечелопаточном периартрозе многие исследователи отмечают у таких больных поражение С5-С6 дисков, а также травму плечевого сустава, либо инфаркт миокарда, либо другие заболевания, которые играют роль пусковых. Клинически при плечелопаточном периартрите отмечаются боль в периартикулярных тканях плечевого сустава, ограничение движений в нем. Возможны только маятникообразные движения плеча в сагиттальной плоскости (синдром замороженного плеча). Болезненны при пальпации приводящие мышцы плеча и периартикулярные ткани, особенно в области клювовидного отростка и подакромиальной зоне. «Чувствительные» расстройства не определяются, сухожильные рефлексы сохранены, иногда несколько оживлены.
К рефлекторным шейным синдромам относится синдром передней лестничной мышцы , которая соединяет поперечные отростки средних и нижних шейных позвонков с первым ребром. При вовлечении в процесс этой мышцы возникают боли по передне-наружной поверхности шеи, иррадиирующие по локтевому краю предплечья и кисти. При пальпации передней лестничной мышцы (на уровне середины грудино-ключично-сосцевидной мышцы, несколько латеральнее) определяется ее напряжение, а при наличии мышечных триггерных точек в ней воспроизводятся зоны распространения боли — плечо, грудь, лопатка, кисть.
Вертеброгенные неврологические осложнения в грудном отделе позвоночника при остеохондрозе встречаются редко, поскольку костный каркас грудной клетки ограничивает смещения и компрессии. Боли в грудном отделе чаще возникают при воспалительных (в том числе специфических) и воспалительно-дегенеративных заболеваниях (анкилозирующий спондилоартроз, спондилит и др.).
В лечебной практике первое место по обращаемости занимают поражения поясничного и пояснично-крестцового отделов позвоночника.
Поясничные компрессионные синдромы
Верхнепоясничные компрессионные синдромы — относительно редкие. Компрессия корешка LII (диск LI-LII) проявляется болями и выпадением чувствительности по внутренним и передним поверхностям бедра, снижением коленных рефлексов. Компрессия корешка LIV (диск LII-LIV) проявляется болями по передневнутренней поверхности бедра, снижением силы с последующей атрофией четырехглавой мышцы бедра, выпадением коленного рефлекса. Компрессия корешка LV (диск LIV-LV) — частая локализация. Проявляется болями в пояснице с иррадиацией по наружной поверхности бедра, передненаружной поверхности голени, внутренней поверхности стопы и большого пальца. Отмечаются гипотония и гипотрофия большеберцовой мышцы и снижение силы тыльных сгибателей большого пальца. Компрессия корешка SI (диск LV-SI) — наиболее частая локализация. Проявляется болями в ягодице с иррадиацией по наружному краю бедра, голени и стопы. Снижается сила трехглавой мышцы голени, нарушается чувствительность в зонах иррадиации боли, угасает ахиллов рефлекс.
Поясничные рефлекторные синдромы
Люмбаго — острая боль в пояснице (прострел). Развивается после физической нагрузки. Проявляется резкими болями в поясничной области. Объективно определяются анталгическая поза, напряжение поясничных мышц. Неврологических симптомов выпадения функции корешков или нервов пояснично-крестцового отдела, как правило, не выявляется.
Люмбалгия — хроническая боль в пояснице. Проявляется тупыми ноющими болями в пояснице. Пальпаторно определяется болезненность остистых отростков и межостистых связок и фасеточных суставов (на расстоянии 2-2,5 см от средней линии) в поясничном отделе, движения в котором ограничены. Чувствительные расстройства не определяются.
Синдром грушевидной мышцы
Грушевидная мышца начинается у переднего края верхних отделов крестца и прикрепляется к внутренней поверхности большого вертела бедренной кости. Ее основная функция — отведение бедра. Между грушевидной мышцей и крестцово-остистой связкой проходит седалищный нерв. Поэтому при напряжении грушевидной мышцы возможна компрессия нерва, что и происходит в некоторых случаях при поясничном остеохондрозе. Клиническая картина синдрома грушевидной мышцы характеризуется резкой болью в подъягодичной области с иррадиацией по задней поверхности нижней конечности. Приведение бедра вызывает боль (проба Бонне), ахиллов рефлекс снижен. Болевой синдром сопровождается регионарными вегетативными и вазомоторными нарушениями, выраженность которых зависит от положения тела — боли и вегетативные расстройства уменьшаются в положении лежа и усиливаются при ходьбе.
Дифференциальная диагностика компрессионных и рефлекторных вертеброгенных синдромов
Компрессионные вертеброгенные синдромы характеризуются следующими особенностями.
- Боли локализуются в позвоночнике, иррадиируют в конечность, вплоть до пальцев кисти или стопы.
- Боли усиливаются при движении в позвоночнике, кашле, чихании, натуживании.
- Регионарные вегетативно-сосудистые расстройства, часто зависящие от положения тела.
- Определяются симптомы выпадения функции компрессированных корешков: нарушение чувствительности, гипотрофия мышц, снижение сухожильных рефлексов.
Для рефлекторных вертеброгенных синдромов характерно следуюшее:
- Боли локальные, тупые, глубокие, без иррадиации.
- Боли усиливаются при нагрузке на спазмированную мышцу, ее глубокой пальпации или растяжении.
- Симптомы выпадения отсутствуют.
Регионарные вегетативно-сосудистые нарушения не характерны.
Лечение вертеброгенных болевых синдромов
В остром периоде заболевания, когда болевой синдром выражен значительно, основной задачей врача является купирование боли. Для успешного выполнения этой задачи необходимо соблюдать определенные условия.
- Следует обеспечить «покой» позвоночнику. Для этого под матрац подкладывают щит или укладывают больного на специальный ортопедический матрац. В течение 5-7 дней двигательный режим ограничивают, причем вставать пациенту разрешается только в иммобилизирующем поясе или корсете и только по физиологической необходимости. Остальное время показан постельный режим. Расширение двигательного режима проводится осторожно, рекомендуемые движения не должны причинять боль.
- Медикаментозное лечение должно быть построено с учетом всех звеньев патогенеза болевого синдрома. Источником боли при компрессионных синдромах являются патологически измененные структуры позвоночного столба, которые либо раздражают ноцицепторы тканей, либо сдавливают спинальные корешки. При рефлекторных синдромах источником боли может быть как сам позвоночник, так и рефлекторно спазмированные мышцы, формирующие туннельные синдромы. Кроме того, при хронических (длительностью более 3 мес) или рецидивирующих болях развиваются депрессивные, тревожные, ипохондрические и другие аффективные расстройства. Наличие таких расстройств необходимо активно выявлять и лечить, поскольку они крайне негативно влияют на течение заболевания.
- Рекомендуется проводить немедикаментозное лечение. При лечении вертеброгенных болевых синдромов широко применяются физиотерапия, мануальная терапия, кинезотерапия и др.
- Хирургическое вмешательство используется при неэффективности консервативного лечения в течение 4 мес или наличии признаков компрессии спинного мозга с нарушением функции тазовых органов, проводниковых чувствительных расстройств или поражения центрального мотонейрона (при наличии пирамидных знаков).
Медикаментозное лечение
Анальгетики, противовоспалительные нестероидные препараты, анестетики
Для купирования болевого синдрома показано использование анальгетиков метамизола натрия (Анальгина), парацетамола, трамадола (Трамала) и нестероидных противовоспалительных средств (НПВС) энтерально и парентерально.Применение НПВС патогенетически оправдано, поскольку, кроме обезболивающего действия, они оказывают противовоспалительный эффект (вследствие влияния на циклооксигеназу (ЦОГ-1 и ЦОГ-2) ингибируют синтез простагландинов, чем препятствуют сенситизации периферических ноцицепторов и развитию неврогенного воспаления).
Из препаратов данной группы, хорошо зарекомендовавших себя, отметим диклофенак, который выпускается в форме таблеток по 50 и 100 мг, ректальных свечей и растворов для парентерального введения. Мощным анальгетическим действием обладает препарат кеторолак (Кетолак), который рекомендуется вводить при выраженных болевых синдромах по 30 мг в/м в течение 3-5 сут, а затем переходить на таблетированные формы, назначая по 10 мг 3 раза в день после еды в течение не более 5 сут. Кроме перечисленных выше, можно использовать и другие препараты данной группы: мелоксикам (Мовалис), лорноксикам (Ксефокам), кетопрофен (Кетонал) и др. Но следует помнить, что большинство НПВС противопоказаны при язвенной болезни желудка и двенадцатиперстной кишки, при склонности к кровотечениям. Если у пациента диагностированы вышеуказанные заболевания, даже в стадии ремиссии перечисленные НПВС противопоказаны. В таких случаях препаратами выбора являются селективные ингибиторы ЦОГ-2, которые не оказывают столь значительного влияния на желудочно-кишечный тракт, в частности целекоксиб (Целебрекс) — селективный ингибитор ЦОГ-2. Его следует назначать в дозе 200 мг 3 раза в день после еды в течение 7-10 сут.
Для уменьшения болевого синдрома можно проводить паравертебральные блокады анестетиком (Прокаином, Лидокаином и др.) в комплексе с кортикостероидами (50 мг Гидрокортизона, 4 мг Дексаметазона и др.). Блокады с использованием анестетиков и кортикостероидов рекомендуется проводить 1 раз в 3 дня. В большинстве случаев на курс лечения (устранения острых болей) достаточно 3-4 блокад.
Сосудистые средства
Учитывая обязательное участие вазомоторного компонента в патогенезе вертеброгенных синдромов, особенно компрессионного характера, в лечебный комплекс необходимо вводить вазоактивные препараты. Выбор препарата зависит от наличия сопутствующего сосудистого заболевания и выраженности вазомоторных нарушений. В легких случаях достаточно перорального приема сосудорасширяющих средств (препаратов никотиновой кислоты или их аналогов). Если же у пациента диагностирована тяжелая компрессионная радикулопатия, необходимо парентеральное введение средств (Трентал), нормализующих как артериальный приток, так и венозный отток.
Психотропные препараты
Больные с хронической болью нуждаются в коррекции аффективных нарушений. Для проведения адекватной коррекции психоаффективных расстройств необходима их диагностика (консультация психотерапевта или психодиагностическое тестирование). В случае преобладания тревожно-депрессивных и депрессивных нарушений показано назначение антидепрессантов. Предпочтение отдается средствам, обладающим наряду с антидепрессивным анксиолитическим действием: амитриптилину — от 25 до 75 мг/сут в течение 2-3 мес, тианептину (Коаксилу), миансерину (Леривону) и др. Если у пациента преобладают ипохондрические нарушения, трициклические антидепрессанты следует сочетать с нейролептиками, не вызывающими экстрапирамидных расстройств, — тифидазином (Сонапаксом) — 25-50 мг/сут, сульпиридом (Эглонилом) — 25-50 мг/сут.
Немедикаментозное лечение вертеброгенных болевых синдромов
Физиотерапия занимает важное место в лечении болевых синдромов. В остром периоде заболевания предпочтение отдается применению физических факторов, уменьшающих боль, улучшающих регионарную гемодинамику, особенно отток крови из области компрессии, снимающих мышечный спазм. На первом этапе используются диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. По мере стихания боли назначаются физиопроцедуры, улучшающие трофику тканей, увеличивающие объем движений (лазеромагнитотерапия, массаж, светолечение, кинезотерапия). В период восстановления показано активно вовлекать больного в лечебный процесс: расширять двигательный режим, укреплять мышечный корсет и т.д.
Следует помнить, что полноценное комплексное лечение больных с вертеброгенными поражениями нервной системы позволяет добиться полноценной и длительной ремиссии. В период отсутствия болей необходимо рекомендовать активный образ жизни, занятие физкультурой (без значительных вертикальных и «скручивающих» нагрузок на позвоночник), оздоровительное плавание.
Литература
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998, С. 221.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль, 2003, № 1, С. 5-13.
- Подчуфарова Е. В., Яхно Н. Н., Алексеев В. В. и др. Хронические болевые синдромы пояснично-крестцовой локализации: значение структурных скелетно-мышечных расстройств и психологических факторов // Боль, 2003, № 1, С. 34-38.
- Шмырев В. И. Программа лечения и реабилитации пациентов с дорсалгиями: метод. рекомендации. М., 1999, 28 с.
- Яхно Н. Н., Штульман Д. Р. Болезни нервной системы. Т. 1, 2001.
Неврологические осложнения остеохондроза позвоночника - важная медико-социальная и экономическая проблема. Большое количество пациентов трудоспособного возраста вынуждены ежегодно тратить немало времени и средств на купирование и профилактику осложнений данного заболевания. В связи с этим понятна актуальность проблемы выбора рационального лечения остеохондроза. Как известно, это лечение является комплексным и включает как назначение лекарственных препаратов (фармакотерапия), так и использование методов немедикаментозной терапии, а также оперативное лечение. Остановимся более подробно на возможностях фармакотерапии. Основными ее направлениями являются воздействие на болевой синдром, мышечно-тонический компонент, улучшение микроциркуляции и трофики тканей.
При возникновении острого болевого синдрома в течение нескольких дней больной должен сохранять постельный режим, чтобы уменьшить объем и выраженность движений в пораженной области. Больной должен занимать удобное расслабленное положение на спине. Часто больные самостоятельно выбирают позу со слегка поднятой спиной и немного согнутыми коленями. Главное требование, чтобы больной лежал на твердой поверхности в удобной для него позе. Холод или легкое сухое тепло могут облегчить боль, тогда как глубокое или сильное прогревание чаще ее усиливает. При постепенном расширении режима больным рекомендуют временное ограничение физической активности и избегание длительного нахождения в нефизиологичной позе, резких движений в позвоночнике (разгибания, вращения, наклоны), поднятия тяжестей. При наличии признаков нестабильности позвоночно-двигательного сегмента и тенденции к рецидивированию болей целесообразно ношение корсета в течение нескольких дней. Однако следует помнить, что длительное ношение корсета может приводить к ослаблению мышц. После полного купирования боли и устранения дискомфорта необходимо начинать специальные занятия ЛФК с научением больного правильным движениям без увеличения нагрузки на позвоночник, укрепления мышц спины и шеи. Как правило, позитивное влияние оказывают курс (7-10 процедур) квалифицированно проведенного массажа, плавание в теплой воде.
Важным компонентом лечения является назначение анальгезирующих препаратов, которые необходимо принимать курсом (по часам), не дожидаясь усиления боли. Чаще всего используют анальгин, парацетамол, седалгин. В первые дни при острейшем болевом синдроме используют смеси, содержащие, наряду с аналгетиками, дегидратирующие (противоотечные), противовоспалительные, миорелаксирующие, седативные средства. Анальгин (1-2 мл 50% раствора) и анальгетики других групп - баралгин (5-10 мл), новокаин (от 20 до 100 мл 0,5% раствора) часто сочетают с назначением гидрокортизона (20-40 мг), лазикса (20-40 мг), эуфиллина (10 мл 2,4% раствора), транквилизаторов (реланиум 1-2 мл), витамина В 12 (до 2000 мкг на одно введение). Капельное введение этих смесей (в различных совместимых сочетаниях) можно проводить 2 раза в сутки. Применение новокаина возможно в различном разведении и его производные: тримекаин (0,5-0,25%), совкаин (0,5-10%); лидокаин (0,5; 1; 2%)
Примерные составы смесей:
- Раствор анальгина 50% - 1,0 Но-шпа - 2 г Лазикс - 40 мг Раствор новокаина 0,25% - 100,0 Физ. раствор - 150,0 - в/в капельно
- Баралгин - 5,0 Реланиум - 2,0 Дексазон - 4 мг Новокаин - 0,25% - 50,0 Глюкоза - 5% - 200,0 - в/в капельно
- Анальгин 50% - 2,0 В 12 - 1000 мкг Но-шпа - 2% - 2,0 Реопирин - 5,0 - в/м
Дегидратирующий (противоотечный) лечебный комплекс показан главным образом при выраженном корешковом синдроме. Наиболее часто в данной ситуации используют салуретики быстрого действия или дексазон. Единого мнения по поводу эффективности данных препаратов нет.
К препаратам комбинированного действия (в том числе с выраженным анальгезирующим эффектом) относятся нестероидные противовоспалительные средства (НПВС). Чаще всего из этой группы используются следующие препараты: диклофенак (вольтарен; дикловит); ортофен; ибупрофен; индометацин; пироксикам; кетопрофен (артрозилен, кетонал); кеторолак (долак); лорноксикам (ксефокам). Их действие основано на неселективном ингибировании циклооксигеназы, в результате чего блокируются реакции арахидонового каскада и нарушается синтез простагландинов. Это приводит к уменьшению повреждения клеточных мембран, что тормозит прогрессирование воспалительного процесса. Препараты этой группы оказывают выраженное противовоспалительное, противоревматическое, анальгезирующее, жаропонижающее, антиагрегантное действие. Разнообразие форм выпуска диклофенака обеспечивает удобство его использования. Выпускаются таблетки вольтарен по 25 и 50 мг, таблетки пролонгированного действия 100 мг, растворы для инъекций в ампулах по 3 мл (25 мг/1 мл), ректальные суппозитории 50, 100 мг и по 25 мг для детей. Обычно вольт-арен назначают внутрь по 25-50 мг 2-3 раза в сутки (но не более 150 мг/сут). При достижении терапевтического эффекта используют 50 мг в сутки. Свечи назначают по 50 мг 2 раза в сутки, крем для наружного применения «вольтарен эмульгель» - 1 % втирают в кожу над очагом поражения (2-4 г) 2 раза в день (используют для усиления эффекта с другими лекарственными формами).
При приеме per os существует непосредственный повреждающий эффект диклофенака на клетки слизистой желудка с повреждением митохондрий и разобщением окислительного фосфорилирования. Поэтому при наличии признаков поражения желудка и 12-перстной кишки отдается предпочтение свечевым формам диклофенака, таким, например, как суппозитории дикловит (выпускаются по 50 мг). Показано, что продолжительность действия суппозиториев дикловит больше продолжительности действия таблетированных форм. Это позволяет сократить число приемов препарата в день, что имеет немаловажное значение, особенно для пожилых больных. Суппозитории дикловит применяются обычно 2 раза в день (монотерапия) или в комбинированной терапии: в течение дня больной получает инъекции или таблетки, а на ночь - суппозитории, что создает лучший терапевтический эффект благодаря более равномерному и длительному поддержанию концентрации препарата в крови. Для наружного применения выпускается 1% дикловит-гель.
Курс лечения препаратами группы НПВС определяется врачом в зависимости от тяжести заболевания, но обычно не превышает 7-14 дней.
Также используются селективные ингибиторы циклооксигеназы 2-го типа (ЦОГ 2): найз (нимесулид); целекоксиб (целебрекс); мелоксикам (мовалис). Рекомендуется использовать адекватные дозы НПВС коротким курсом (не более 5-7 дней). В ряде случаев (если больному противопоказано пероральное использование этих препаратов в случае геморрагического синдрома, язвенной болезни ЖКТ) показаны внутримышечные инъекции НПВС. Также эти препараты можно использовать в виде мазей (например, фастум-гель) или в виде ректальных свечей (например, кетопрофен). Следует еще раз подчеркнуть, что при парентеральном или ректальном применении НПВС диспепсические явления возникают реже, чем при приеме таблетированных форм, однако, по данным большинства исследователей, риск развития язв и эрозий снижается незначительно. При необходимости проведения короткого курса НПВС лицам с высоким риском эрозивно - язвенных поражений желудка и 12-перстной кишки (пожилого возраста, имеющих в анамнезе язвенную болезнь, страдающих заболеваниями сердечно-сосудистой системы, принимающих кортикостероиды и антикоагулянты) целесообразно для защиты ЖКТ комбинировать НПВС с блокаторами Н 2 -гистаминовых рецепторов (ранитидин 150-300 мг/сут., фамотидин 40 мг/сут.), ингибиторами протонного насоса (омепразол 20 мг/сут., лансопразол 30 мг/сут. и др.) или синтетическим аналогом простагландинов мизопростол (100-200 мг 3-4 р. д.). Появление диспепсии или эрозивно-язвенных осложнений требует срочной отмены НПВС и выбора для лечения комбинации других препаратов с анальгезирующим, противовоспалительным и улучшающим микроциркуляции действием.
Селективные ингибиторы ЦОГ 2-го типа, например, мовалис, целекоксиб, реже приводят к побочным действиям со стороны ЖКТ, чем традиционны НПВС. Целекоксиб доказал свою эффективность при остеоартритах и анкилозирующем спондилите. В то же время, при вертеброгенных болевых синдромах его эффективность достоверно не установлена. По мнению ряда исследователей, препарат может служить средством выбора при плохой переносимости традиционных НПВС, наличии в анамнезе язвенной болезни желудка и 12-перстной кишки, а также при необходимости длительного применения НПВС.
Оптимальное сочетание высокой эффективности и безопасности характеризует использование мовалиса, все более широко применяющегося при лечении как остеартрозов и артритов, так и болевых синдромов вертеброгенного и мышечного генеза. В последнее время, при появлении инъекционной формы мелоксикама, рекомендуется использование так называемой «ступенчатой» терапии мовалисом: в остром периоде ежедневно в течение 3-6 дней, в зависимости от выраженности болевого синдрома, назначаются инъекции - в/м по 15 мг (1 ампула) в сутки, затем переходят на таблетированную форму препарата также по 15 мг 1 раз в день. Если выраженность болевого синдрома не уменьшается в течение 3-4 дней, лечение может быть усилено назначением средств, оказывающих тормозящее воздействие на кору и лимбические структуры головного мозга, например хлоралгидрат (не более 2 г в клизме) или опиоидных синтетических анальгетиков, например трамадол (трамал). Данный препарат обладает выраженным анальгезирующим эффектом, стимулируя опиатные рецепторы, снижает обратный синаптический захват норадреналина и серотонина. Дозировка индивидуальна, в зависимости от интенсивности и характера болей. В среднем используют 50-100 мг/сут., при очень интенсивных болях - не более 400 мг/сут. Таблетки или капсулы (по 50 мг) принимают внутрь не разжевывая, запивая небольшим количеством воды. Раствор для инъекций выпускают в ампулах по 1 мл (50 мг) или 2 мл (100 мг). Удобна форма выпуска в суппозиториях (100 мг). Необходимо помнить, что в период лечения следует воздерживаться от управления автомобилем, (так как изменяется скорость реакции), а при длительном применении больших доз возможно развитие лекарственной зависимости. Только при непереносимых болях прибегают к наркотическим препаратам (опий в свечах, леоран, фенадон, промедол).
Наряду с системным введением анальгетиков, при болевом и мышечно - тоническом синдроме хороший эффект оказывают местные аппликации, проводимые на основе димексида (водный раствор 10-30-50%). Димексид разводят 0,5-2% раствором новокаина из расчета 1 к 2. Учитывая способность димексида «проводить» активное лекарственное вещество в глубь тканей, целесообразно включение в раствор для аппликации гидрокортизона [димексид 5 мл + новокаин 0,5% 10 мл + гидрокортизон (для в/суставных введений) 2,5 мл (75 мг)] в течение 5 дней один раз в день, а затем вольтарена [димексид 5 мл + новокаин 0,5% 10 мл + вольтарен 3 мл] в течение 5 дней 1 раз в день. Для аппликаций 5-слойную марлю пропитывают соответствующим раствором и накладывают на проекцию болевых точек (под местную тепловую повязку) на 30-40 мин 1 раз в день. Общий курс местных аппликаций составляет 10 процедур: 5 - с гидрокортизоном и 5 - с вольт-ареном.
В практике достаточно часто применяются новокаиновые паравертебральные блокады. Паравертебральная блокада - собирательное понятие. Оно указывает лишь на то, что блокада производится в непосредственной близости от позвоночника. Паравертебральная блокада может быть внутрикожной, подкожной, мышечной, периневральной и так называемой «корешковой». Иногда паравертебрально блокируются ганглии пограничного симпатического ствола. Необходимо учитывать преимущественную локализацию патологического процесса при дискогенных пояснично-крестцовых радикулопатиях. Одним из важных общих положений является то, что остеохондроз позвоночника особенно часто сопровождается раздражением или более выраженной стадией компрессии L1 и S1 корешков. Указанное обстоятельство связано с повышенной травматизацией пояснично-крестцового диска, а также с тем, что межпозвоночное отверстие на этом уровне особенно узко (1-3 мм против 5 мм для вышележащих позвонков) и канатик здесь полностью закрывает отверстие. Паравертебральная корешковая блокада показана при радикулопатиях. Применяют 0,5-1% раствор новокаина или смесь его с эмульсией гидрокортизона, реже - другие лекарственные средства. Смесь гидрокортизона с раствором новокаина готовят непосредственно перед употреблением. Обычно используют 50-75 мг гидрокортизона и до 100 мл новокаина (в зависимости от числа используемых для блокады точек и физического состояния больного). Необходимо иметь и чистый раствор новокаина нужной концентрации. Новокаин используют для подготовительной анестезии, а его смесь с гидрокортизоном - для введения непосредственно в область канатиков. Методика паравертебральной блокады изложена в специальных руководствах. Инъекции повторяют через 2-3 дня, всего 3-5 инъекций на курс. Наряду с новокаином, можно использовать его различные производные: тримекаин (0,5-0,25%), совкаин (0,5-10%); лидокаин (0,5; 1; 2%).
Уменьшению выраженности болей могут способствовать местнораздражающие и отвлекающие средства (наружное применение мазей, содержащих НПВС (например, упоминавшиеся выше дикловит-гель, вольтарен-эмульгель и др.), лидокаинового крема, бетаникомилона, финалгона, никофлекса, эс-пола, эфкамона, тигровой мази, змеиных и пчелиных ядов, анузола, бантина, местное использование перцового пластыря) и местные рефлексотерапевтические и физиотерапевтические воздействия.
Воздействие на мышечно-тонический (мышечно-тонический) компонент боли включает постизометрическую релаксацию, массаж и лечебную гимнастику, включающую упражнения на укрепление мышечного корсета или растяжение спазмированных мышц. Позитивное влияние оказывают блокады триггерных и болезненных точек несколькими мл раствора местного анестетика и/или кортикостероида. Используют также орошения болезненной зоны хлорэтилом с последующим растяжением мышц. При затяжной миофасциальной боли, обусловленной вторичными мышечно-тоническими реакциями, назначают миорелаксанты, например сирдалуд (тизанидин). Сирдалуд - миорелаксант центрального действия. Стимулируя пресинаптические а 2 -адренорецепторы, он подавляет выделение возбуждающих аминокислот из промежуточных нейронов спинного мозга, что приводит к угнетению полисинаптической передачи возбуждения в спинном мозге, осуществляющей регуляцию тонуса скелетной мускулатуры. Сирдалуд эффективен в отношении острых болезненных мышечных спазмов и хронических спазмов спинального и церебрального происхождения. Выпускается в таблетках по 2 и 4 мг. Для купирования болезненного мышечного спазма сирдалуд назначают внутрь по 2-4 мг 3 раза в день, в тяжелых случаях - дополнительно на ночь 2-4 мг. С осторожностью препарат назначают пациентам с почечной и печеночной недостаточностью. Во время лечения следует воздерживаться от работы, требующей быстрых психомоторных реакций. Из других препаратов этой группы используют баклофен 30-75 мг/сут., диазепам 10-40 мг/сут., тет-разепам (миоластан) 50-150 мг/сут. или комбинации миорелаксантов с анальгетиками (миалгин). Длительность такого лечения составляет около 2 нед.
Улучшение микроциркуляции и метаболизма, симптоматическое лечение остеохондроза позвоночника
В комплекс медикаментозной терапии входят препараты, улучшающие микроциркуляцию. Среди них целесообразно назначение пентоксифиллина (трентал) по 400 мг 2-3 раза в сутки внутрь или 100-300 мг в/в капельно на 200 мл изотонического раствора натрия хлорида, 10% раствора курантила (дипиридамол) 75 мг в/в кап.
Для улучшения периферического кровообращения используют сосудорасширяющие препараты: компламин, или теоникол (по 150-300 мг 3 раза в день), никотиновую кислоту от 1 до 6 мл внутримышечно, а также препараты, стимулирующие венозный отток - эскузан, троксевазин, гливенол.
В целях улучшения трофики тканей спинного мозга, мышечно-связочного аппарата используют 20% раствор актовегина по 2-5 мл внутримышечно 14 дней; танакан 40 мг 3 раза в день.
Общеукрепляющее действие оказывают витаминные препараты. Эти вещества относятся к группе неспецифических иммунопротекторов и могут являться дополнительными средствами патогенетической и симптоматической терапии. Многие из них обладают антиоксидантными свойствами, уменьшающими различные патологические проявления при развитии воспалительных и болевых реакций. Эта группа лекарственных средств особенно необходима в восстановительный период после купирования острого периода радикулопатии. Так, препараты витаминов А, Е, В 2 , Р, С способствуют укреплению сосудистой стенки капилляров, особенно при их пониженной резистентности. Препараты витаминов В6, В12, РР нормализуют проведение нервного импульса по периферическим нервным волокнам и через нервно-мышечный синапс, способствуют снижению чувства боли, уменьшению отека. Аскорбиновая кислота в высоких дозах вызывает стимуляцию эндогенного глюкокортикостероидогенеза с последующим проявлением противоболевой и противовоспалительной активности, свойственной глюкокортикостероидам.
Вне обострения болевого синдрома для улучшения метаболизма суставных хрящей широко можно применять так называемые хондропротекторы, как правило, представляющие собой экстракты хрящей (румалон 1-2 мл в/м ч/д, артепарон 1 мл в/м 2 раза в неделю), препараты хондроитин-сулъфата {артрон 1-2 мл в/м; структум 750 мг 2 раза в сутки 3 нед., далее 500 мг 2 раза в сутки, хондроксид, мазь 2-3 раза в сутки), алфлутоп 1 мл в/м, глюкозамин (дона) 1,5 г внутрь. Данные препараты оказывают стимулирующее действие на регенерацию хрящевой ткани, уменьшают сопутствующее воспаление и ослабляют боль в пораженных суставах и позвоночнике. В частности, хондроксид, действующим началом которого является хондроитинсульфат, относится к замещающе-восстановительным средствам, идентичным мукополисахаридам и гликозаминам. Благодаря этому он оказывает стимулирующее действие на регенерацию суставного хряща. Второй компонент мази - диметилсульфоксид - оказывает выраженное обезболивающее и противовоспалительное действие, способствует более глубокому проникновению хондроитинсульфата в ткани. Хондроксид рекомендуется для наружного применения путем нанесения 2-3 раза в день на кожу над очагом поражения и втирания в течение 2-3 мин до полного впитывания. Более эффективно применение хондроксида при остеохондрозе путем ультрафонофореза. Длительность терапии хондропротекторами индивидуальна.
Достаточно часто применяются и другие биогенные стимуляторы: экстракт алоэ жидкий для инъекций; солкосерил; стекловидное тело; ФиБС; глутаминовая кислота.
Важной проблемой при остеохондрозе шейного отдела позвоночника является лечение головокружения, встречающегося достаточно часто, особенно у лиц старшей возрастной группы. Вертеброгенное головокружение беспокоит пациентов не столько в период обострений (здесь на первый план выходят вышеперечисленные болевые синдромы), сколько в период относительных ремиссий, влияя на общий уровень жизненной активности, эмоциональный фон и трудоспособность. Травматизация остеофитами позвоночной артерии, сопровождающаяся развитием изменений ее интимы и возможностью формирования сосудистого спазма, создает предпосылки для ухудшения кровообращения в вертебрально-базилярном бассейне. У пациентов старшего возраста, учитывая наличие атеросклеротических изменений в сосудах, это приводит к возникновению и прогрессированию вертебрально-базилярной недостаточности, проявляющейся в первую очередь кохлеовестибулярными нарушениями (системное или несистемное головокружение, паракузии, меньероподобный синдром). При лечении головокружения можно использовать препараты разных групп, тем или иным способом уменьшающие возбудимость центральных и периферических отделов вестибулярного анализатора. Среди них - синтетический аналог гистамина бетасерк (бетагистин). Данный препарат действует на гистаминовые H2 и Н3 рецепторы внутреннего уха и вестибулярных ядер ЦНС, улучшает микроциркуляцию и проницаемость капилляров внутреннего уха, увеличивает кровоток в основной артерии, нормализует давление эндолимфы в лабиринте и улитке. Препарат эффективен при пероральном применении по 8 мг 3 раза в день; курс лечения - 1-3 мес. Однако необходимо помнить об осторожном его использовании пациентами, имеющими в анамнезе язвенную болезнь, феохромоцитому, бронхиальную астму. Возможно также рекомендовать к применению вазоактивные средства [циннаризин (стугерон), винпоцетин (кавинтон)], улучшающие микроциркуляцию [пентоксифиллин (трентал)], комбинированные сосудисто-метаболические средства (танакан, пикамилон, вазобрал), антигистаминные средства (тавегил, супрастин), биостимуляторы.
При выраженном корешковом синдроме сроки лечения значительно увеличиваются (до 6-8 нед. по сравнению с 2-3 нед. при неосложненной люмбалгии). Лечение целесообразно проводить в условиях стационара. Принципы лечения остаются теми же - постельный режим в течение как минимум 10-14 дней, применение анальгетиков, в частности НПВС. При выраженном болевом синдроме, не купирующемся обычными методами, прибегают к использованию препаратов с более выраженным анальгетическим эффектом, например, таких синтетических анальгетиков, как уже упоминавшийся трамадол (трамал), фортрал и т.п. Методом выбора является применение эпидуральных блокад, проводимых через крестцово-копчиковое отверстие, транслюмбальным способом или через первое крестцовое отверстие. Предпочтительно для блокад использование препаратов, обладающих местным действием и образующих депо в месте введения. В тяжелых случаях при отсутствии противопоказаний проводят короткий курс (3-5 дней) лечения кортикостероидами (преднизолон в дозе 80-100 мг в сутки внутрь в течение 3-5 дней с последующим ускоренным снижением дозы). Применяют терапию, направленную на улучшение микроциркуляции и трофики тканей.
При корешковых синдромах, обусловленных верифицированными грыжами межпозвоночного диска, возможно внутридисковое введение химопапаина в целях ферментативному лизиса диска.
В случаях хронизации болевого синдрома (боль продолжается более 3 мес.) требуется тщательное обследование больного для установления возможной причины боли (сдавление опухолью, абсцессом, грубый остеопороз). Необходим также анализ совокупности психологических, соматических и других факторов, способствующих хронизации боли.
Акцент в лечении хронического болевого синдрома переносится на немедикаментозные методы воздействия (массаж, лечебная физкультура, плавание, рефлексотерапия, физиотерапия) и постепенное расширение двигательного режима. Целесообразно использование введения препаратов путем фонофореза. Так, включение фонофореза мази хондроксид в программу реабилитационных мероприятий пациентов с остеохондрозом позвоночника I-II стадии способствует более быстрому купированию болевого синдрома, исчезновению симптомов натяжения, восстановлению двигательной активности пациентов. Клинически доказано, что применение фонофореза мази хондроксид у пациентов с остеохондрозом позвоночника является безопасным и не вызывает побочных эффектов. Курс лечения включает 12-15 процедур. Интенсивность ультразвука 0,2-0,4 Вт/см 2 в импульсном режиме по лабильной методике в течение 8-10 мин.
При формировании психологических установок больного на болевом синдроме или появлениях депрессивных симптомов необходима консультация клинического психолога и психиатра. Эффективность лечебных мероприятий часто увеличивается на фоне приема «мягких» антидепрессантов или транквилизаторов.
В резистентных к медикаментозной терапии случаях необходима консультация нейрохирурга для решения вопроса об оперативном лечении остеохондроза позвоночника. Оперативное лечение остеохондроза позвоночника абсолютно показано при секвестрации межпозвоночного диска с формированием «инородного тела» внутри эпидурального пространства. Срочная консультация нейрохирурга с решением вопроса об операции необходима также в случаях острого сдавления корешков (в том числе, конского хвоста), сопровождающемся нарастанием пареза конечностей и тазовых нарушений. Другим показанием к хирургическому лечению является тяжелый инвалидизирующий болевой синдром, не поддающийся консервативному лечению в течение нескольких месяцев.
Таким образом, лечение остеохондроза позвоночника должно быть комплексным, включающим медикаментозную и немедикаментозную терапию, и длительным. Для поддержания у больного мотивации к восстановлению, терпеливого отношения к лечению необходимо понимание им сущности патологических процессов и неврологических осложнений при остеохондрозе позвоночника. В противном случае лечение будет сводиться лишь к купированию все более частых обострений. Лишь активное участие больного в лечебном процессе создает основу для устойчивого регресса неврологических проявлений остеохондроза позвоночника и сохранения полноценной жизни.
Существует поверье, что боли в спине – верный сигнал о скорой непогоде: дожде, снегопаде. Но зависимость болевых синдромов от погодных катаклизмов – следствие сложных изменений физического состояния позвоночника. Разнообразные по интенсивности и продолжительности неприятные ощущения сигнализируют о любых деформациях и деструкциях многочисленных элементов самой сложной системы опорно-двигательного аппарата. Предлагаем познакомиться с информацией о видах болевых синдромов и причинах их возникновения.
Что такое «боль»?
С позиции физиологии «боль» — это адаптационная реакция организма на физическое повреждение, воспринимаемая ЦНС как неприятное ощущение. В качестве первичной реакции ощущение является сигналом тревоги. Но при длительном и постоянном повторении сигналы такого рода приобретают психофизиологическую окраску, становятся разновидностью патологического состояния.
«Международная ассоциация по изучению боли», организованная в 1973 году и объединяющая медиков-исследователей из 123 стран, определяет боль как «Неприятное ощущение и эмоциональное переживание, ассоциированное с действительным и потенциальным повреждением тканей или состояние, описываемое словами такого поражения». В определение включено не только физиологическое, но и эмоциональное восприятие человеческим организмом тревожных сигналов о получении реальных и воображаемых повреждений.
Нервная система снабжена чувствительными рецепторами, способными воспринимать механическое давление, химическое воздействие, изменения температуры. Обобщенно рецепторы делятся на простые механоцицепторы (нервные окончания в миелиновой оболочке, ощущают механическое воздействие) и полимодальные С-ноцицепторы (специализированные рецепторы, иннервируемые с-волокнами, не защищенными миелиновой оболочкой). Механоцицепторы воспринимают механические травмы (удары, уколы, порезы) как острую, «режущую», боль, чему способствует высокая проводимость нервных импульсов. С-ноцицепторы снабжены «сенсорами», ощущающими механические воздействия, термические ожоги и химические интоксикации.
Невысокая проводимость и чувствительность позволяют нервной системе «интерпретировать» сигналы как приглушенную боль (тупую, тянущую). Благодаря широкому диапазону воспринимаемых воздействий полимодальные ноцицепторы позволяют ощущать термические и химические ожоги, последствия ударов, а также внутренние деструктивные процессы: воспалительные отеки, некротизации, интоксикации продуктами распада клеток. Нервная система способна повышать и понижать болевой порог, «обучаться» на уровне неассоциативных рефлексов воспринимать сильные воздействия как угрожающие и повреждающие (сенситизация).
Благодаря сенситизации различные сигналы, передаваемые ноцицепторами, воспринимаются как болевые (особенно хронические боли в местах заживших повреждений).
Классификация «неприятных» ощущений начинается с деления на физиологическую и патологическую боль.
Физиологическая боль – ощущение, образованное чувствительными (болевыми) рецепторами (ноцицепторами) в момент получения повреждения и прерываемое поведенческой (мышечной) реакцией, направленной на прекращение повреждающего действия. Интенсивность и продолжительность болевого сигнала зависят от объемов повреждения.
Патологическая боль возникает в рецепторах и в нервных волокнах (проводниках). Может быть вызвана продолжительными деструктивными (воспалениями) или восстановительными процессами. Может иметь психофизиологическую подоплеку (фантомная боль). Утратив смысл как «тревожный сигнал», играет роль «психопатогенного фактора», угнетающе воздействующего на психологическое и социальное состояния больного.
Два описанных состояния также соответствуют другим двум типам ощущений:
- острая боль – мгновенный ответ нервной системы на любой вид сильного повреждения, по интенсивности соответствующий объему раздражения и количеству задействованных сенсорных рецепторов (ноцицепторов).
- хроническая боль – продолжительное неприятное ощущение, вызванное патологическими процессами. Не несет сигнальной функции, но может быть расценена как признак локальной нестабильности тканей (органов, систем).

Хроническая боль может присутствовать значительное время после заживления тканей и дестабилизировать психическое равновесие выздоровевшего человека.
Классификация хронических болей по патофизиологическому признаку поможет более точно определить природу болезни:
- Ноцицептивная боль – ощущение, источником которого являются болевые рецепторы всех типов. Проявляется в результате развития следующих заболеваний:
- артропатии: ревматоидный артрит, остеоартрит, посттравматическая артропатия, механический спинной и шейный синдром (повреждения паравертебральных суставов);
- миалгии (боли в мышцах спины);
- ревматическая полимиалгия (несуставные воспаления мышц позвоночника, скованность).
- Невропатическая боль – ощущение, получаемое в результате повреждения нервных волокон («проводников»):
- посттравматическая;
- постампутационная;
- радикулопатическая и миелопатическая (нарушения оболочек или всех частей проводящей части нервов в результате сдавливания, создающие «корешковый синдром»).
Существуют также боли со смешанной и неясной этиологией, но они относятся к деятельности ЦНС на уровне психосоматических расстройств.
Классификация болей в позвоночнике (симптоматическая)
В медицине приняты наименования, связывающие определенный тип болезненных ощущений с конкретным отделом позвоночника. Общее понятие «дорсалгия» происходит от латинских терминов dorsum – «спина» и algia – «боль». Также «алгиями» называются продолжительные боли хронического характера (приглушенные, тупые, тянущие). Сильные резкие боли, приступы носят названия, заканчивающиеся на «-аго».
Шейные болевые синдромы в медицинской практике носят названия:
- «цервикалгия» (продолжительная тупая боль);
- «цервикаго» — (резкий приступ сильной боли, отдающей в затылок).
Боли в груди имеют схожие названия:
- «торакалгия»;
- «торакаго» (грудной прострел).
Болезненные ощущения в поясничном отделе и соединении с крестцом:
- «люмбалгия» (ноющая боль переменной интенсивности);
- «люмбаго» (поясничный прострел);
- «люмбоишиалгия» (болезненные ощущения в пояснице с отдачей в нижние конечности).
Причины возникновения болей систематизированы по патологическим состояниям позвоночного столба и паравертебральных тканей:
- Нарушения мускулатуры спины (миофасциальные боли);
- Болевые синдромы в клинике дегенеративных заболеваний («корешковый синдром»);
- Травматические нарушения целостности позвонков и суставов;
- Заболевания внутренних органов (отраженные боли);
- Онкологические, аутоиммунные и инфекционные заболевания (хронические боли, вызванные воспалительными отеканиями тканей и интоксикациями при образовании экссудата).
Миофасциальные боли в спине
Патологические состояния позвоночника оказывают значительное влияние на мускулатуру спины. «Мышечный корсет» спинной части туловища состоит из двух слоев: внутреннего и наружного, каждый из которых отвечает за определенные движения позвоночника и поэтому прикреплен к позвонкам определенным образом. Короткие мышцы внутреннего слоя (глубокого залегания) соединяют парные поперечные отростки соседних позвонков, отходящие от дуги позвонка право и влево с разворотом между ними почти в 180 о. Задача двух симметричных групп глубоких мышц – вертикальная стабилизация столба и возвратные движения при наклонах вперед и в стороны.
Наружные мышцы расходятся веерообразно от остистых отростков на позвонках. Верхние шейные мышцы (ременные) уложены вдоль основной линии столба. Ниже расположены мышцы плечевого пояса (трапециевидные, ромбовидные), межреберные, широчайшие (поясничного отдела).
Мускулатура спины рассчитана на симметричность нагрузок по обеим сторонам тела, и именно поэтому любые искажения размеров и форм скелетных костей создают дополнительные напряжения в мышечных волокнах. Увеличение нагрузок негативно сказывается на кровоснабжении мышечных групп, вследствие чего наступает дистрофия и ослабление «мускульной тяги».
Ослабленный слой глубоких мышц неспособен стабилизировать позвоночник в строго вертикальном положении. Последствиями подобных перераспределений нагрузок являются гипертрофированные искривления позвоночника (лордозы , сколиозы), сопровождающиеся сильными ломящими болями хронического характера. К таким же результатам приводят дегенеративные заболевания хрящевых тканей (остеохондроз , хондроз , спондилоартроз). Последний сопровождается сильными острыми болями в суставах, образованных суставными отростками позвонков.
Суставные сумки иннервированы большим количеством механоцицепторных «сенсоров» (нервных окончаний, остро реагирующих на давление), что заставляет чувствовать любое движение увеличенных (склеротизированных) костных головок, касающихся друг друга. Острые боли травматического характера сопровождаются приступами (прострелами), что делает артрозы и артриты более болезненными заболеваниями в сравнении с заболеваниями основного ствола.

Миалгические боли инициируются также следующими искажениями опорно-двигательного аппарата:
- «Синдром короткой ноги». В период роста скелета изменение скорости удлинения нижних конечностей приводит к несоразмерной длине трубчатых костей. Укороченная нога принимает на себя большую нагрузку, что ведет к изменению положения таза. В качестве компенсации для сохранения вертикального положения верхней части туловища позвоночник развивает боковое S-образное искривление сколиозного типа. Коррекция длины ног (хирургическая, гормонально-терапевтическая) позволяет вернуть спине нормальное состояние.
- Изменение размеров половин таза относительно друг друга провоцируется укорачиванием конечностей. Сидящий человек наваливается на сторону укороченной ноги, что вызывает уменьшение объема и уплотнение костной структуры тазовой кости, напряжение мышц спины и соответствующую миалгию.
- Плоскостопие и удлиненная плюсневая часть стопы вызывают перераспределение нагрузок на поясничный отдел (смещение центра тяжести).
- «Короткие плечи». Редкая патология формы плечевых костей сопровождается перенапряжением мышц плечевого пояса (ломящие боли, повышенная утомляемость).
- Кифотические искривления позвоночника («сутулость»). Изменения формы позвоночника любой этиологии вызывают спазмы мышц грудной клетки и поясницы, последующую дистрофию. Сопровождаются продолжительными ломящими тупыми болями.
- Блокирование функции сустава любого двигательного сегмента вызывает сильные острые боли травматического характера.
- Периодическое продолжительное сдавление мышц вызывает нарушение кровообращения. Изменение функциональности сдавленной мышцы влечет за собой постепенную деградацию тканей. Дистрофия мышцы сопровождается тянущими неприятными ощущениями.

Неправильная осанка и регулярно принимаемое неправильное сидячее положение стали первой причиной детских и подростковых сколиозов. После долгого сидения в непривычной позе человек испытывает ломоту в мышцах спины.
Наиболее неприятные ощущения больной миалгией испытывает в точке, называемой «триггерная» за способность вызывать боли высокой интенсивности при нажатии. В триггерных точках происходит первоочередная дистрофия мышечных волокон. Объем, занимаемый мышечной тканью, замещается соединительными тканями (появляются рубцы, препятствующие нормальному сокращению мышечного волокна).
Изменения мышечных тканей условно разделены на две фазы:
- алгическое (изменения незаметны, болевой порог понижен, мышцы испытывают хронические боли);
- триггерное (заметна атрофия мышечной ткани, отеки, фиброз).
Лечение миофасциальных болевых синдромов направлено в первую очередь на основную причину – изменение формы позвоночного столба и конечностей. Для повышения тонуса мышц больным предписываются лечебно-физкультурные упражнения. Укрепление мышц спины позволяет избавиться, в первую очередь, от нарушения физиологического состояния (кровообращения, трофики). Рекомендуется плавание разными стилями.
Профессиональный массаж улучшает состояние мышц, повышает тонус, расслабляет спазмированные мышцы. Бальнеологические и физиотерапевтические процедуры ускоряют реабилитацию.
Болевые синдромы в клинике дегенеративных заболеваний
Болевые синдромы при дегенеративных заболеваниях позвоночника делятся на два вида: ноцицептивные и неврологические. Первый вид болезненных ощущений зависит от объема поражений мягких тканей (межпозвоночных дисков и суставных сумок) и сопровождающих воспалений. Интенсивность острых ощущений зависит от количества механоцицепторов (нервных окончаний) в паравертебральных мягких тканях (особенно в суставных сумках). Объем и характеристика хронических болей зависят от С-ноцицепторов: насколько большой объем тканей подвергается воспалению, присутствует ли отечность и экссудация.
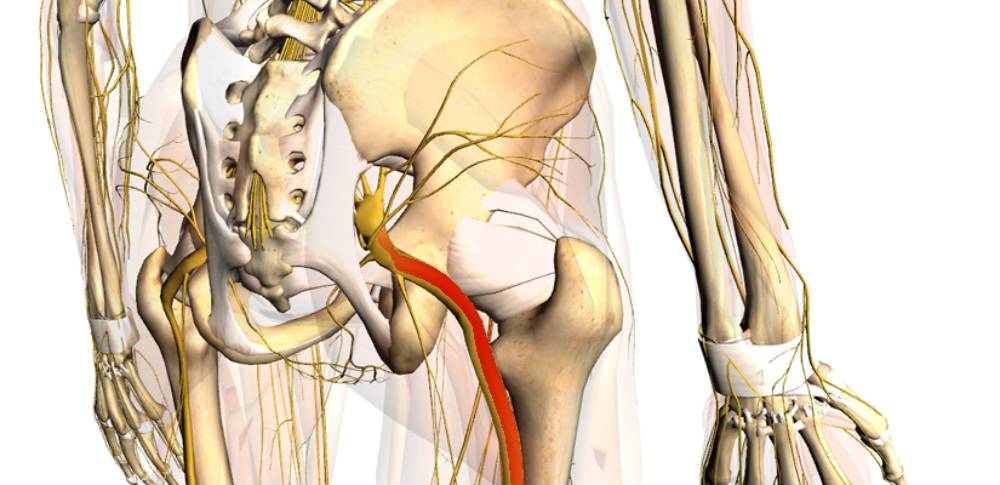
Острая дискогенная люмбалгия , сопровождаемая люмбаго, проявляется как симптом осложнения остеохондроза – межпозвоночной грыжи. Сильные постоянные боли вызваны постоянным давлением пузырька грыжи на нервные окончания в паравертебральных тканях. Когда при неудобных поворотах давление усиливается, сенситивизированные рецепторы отзываются приступами острых болей (болевой порог снижается пропорционально количеству одинаковых болезненных воздействий).
Подострая дискогенная люмбоишиалгия – результат вытяжения поясничной области позвоночника при длительном сидении с максимально согнутой спиной. Тупые продолжительные боли (ломота) характеризуют разновидность растяжения межпозвоночных связок.
Кокцигодиния – специфический болевой синдром в области копчика. Основная причина болей – травма при падении на копчик, воспаление как результат травмы, отечность. Ломящие боли сопровождаются нарушением иннервации органов области таза и нижних конечностей («синдром конского хвоста»).
Особенность болевых синдромов при дегенеративных заболеваниях позвоночника в их «синтетичности», объединении признаков посттравматических и хронических болей.
Лечение синдромов направлено на устранение основных заболеваний, уменьшение объемов воспалительных процессов. Активно используются медикаменты широкого профиля: нестероидные противовоспалительные средства, обладающие анальгезирующим эффектом, котрикостероиды, анальгетики. В исключительных случаях, при спондилоартрозах, где очень сильные боли инициируются в паравертебральных суставах, используются хирургические технологии обезболивания: нервные окончания блокируются с помощью термического воздействия («прижигания») и электростимуляции токами высокой частоты.
Корешковый синдром – нарушение целостности миелиновых оболочек и сдавление ионных каналов в спинномозговых нервах (корешках). Нарушения проводимости чувствительных корешков воспринимаются организмом так же, как сильные травматические повреждения. При воспалении крупного седалищного нерва больной испытывает мучительные режущие боли. При защемлении грудных спинномозговых нервов возникают ощущения, неотличимые от межреберной невралгии. Причина сдавления, стеноз фораминальных отверстий, через которые спинномозговые нервы соединяются со спинным мозгом, является прямым результатом дегенерации межпозвоночных дисков и фасеточных суставов, при которой расстояние между позвонками уменьшается в разы.
Лечение корешковых синдромов состоит в восстановлении хрящевых тканей и максимальном увеличении расстояния между соседними позвонками. Консервативные методы направлены на уменьшение воспаления мягких тканей. Медикаментозная терапия (НПВС, миорелаксанты) оказывает одновременно обезболивающее действие и снимает отек тканей. Вытяжение (физиопроцедура с механическими приспособлениями) увеличивает расстояние между позвонками. Лечебная физкультура и массаж стимулируют рост хрящевых тканей.
Травматические нарушения целостности позвонков и суставов
Травматические повреждения компрессионного типа можно определить как особый тип повреждений позвоночника – неболезненный. Уменьшение высоты позвонка в результате чрезмерной вертикальной нагрузки вызывает ломящие боли небольшой интенсивности, т.к. тела позвонков слабо иннервированы механоцицепторами и еще меньше С-ноцицепторами. Иногда о повреждении узнают значительно позже в результате отеков мягких тканей, вызывающих большие боли.

Надломы ножек отростков сопровождаются интенсивными травматическими болями, острыми и продолжительными. Настолько же болезненными могут быть оскольчатые переломы тел позвонков.
Лечение травм и переломов заключается в иммобилизации и восстановлении формы и прочности тел позвонков. Применяются стабилизирующие конструкции из инертных металлов, сплавов и композитных неметаллических материалов. Операции «вертебропластика» и «кифопластика» ускоряют восстановление форм позвонков. Вертебропластика – заполнение внутренней части позвонка «костным цементом» (биологически неактивным пластиком), твердеющим за 6-8 минут и принимающим свойства кости. Баллонная кифопластика – введение в полость внутри позвонка пневматического баллона, восстанавливающего высоту тела.
Заболевания внутренних органов (отраженные боли)
Болезненные ощущения при заболеваниях внутренних органов почти всегда сопровождаются напряжением мышечного корсета туловища (своеобразная защитная реакция организма). Миофасциальный синдром развивается в области, близкой к больному органу: сердечные и легочные заболевания вызывают напряжение мускулатуры грудной клетки и глубоких мышц грудного и поясничного отделов; заболевания ЖКТ, печени и почек «отражаются» на пояснично-крестцовый отдел.
Отраженные боли искажают диагностическую картину, перенаправляют внимание на здоровые участки организма. Часто миофасциальный синдром превращается в «фантомные боли», напоминание об уже вылеченном заболевании.
Онкологические, аутоиммунные и инфекционные заболевания, (хронические боли)
Заболевания, вызывающие значительное изменение объемов тканей позвоночника за счет воспалительных, некротических, экссудационных и цитотоксических процессов, вызывают острые болезненные реакции со стороны механоцицепторов, реагирующих на изменение давления. По тестам на болезненность такие заболевания как остеопороз, остеомиелит, спондилит, ревматоидные артрит среди пациентов считаются «достаточно болезненными» (58-65 из 100). Неприятные ощущения увеличиваются при распространении поражения на суставные отростки.

Наиболее «ощутимыми» являются заболевания, в которых задействованы все виды болевых рецепторов, ощущающих следующие воздействия:
- давление отеков на нервные окончания;
- гнойные расплавы, распознаваемые как «токсические»;
- повышение температуры в месте воспаления.
Лечение болевого синдрома, вызванного заболеваниями, сводится к использованию противовоспалительных нестероидных и анальгезирующих средств.
Статьи по теме

Корешковый (компрессионный) синдром - один из самых распространенных неврологических синдромов, который проявляет себя, как ряд симптомов, причиной появления которых является сдавливание нервных корешков спинного мозга (спинномозговых нервов). При этом боль может появиться абсолютно в разных местах, она далеко не всегда «привязана» к позвоночнику.
В некоторых случаях этот синдром проявляет себя болью в области желудка или сердца, имитируя (иногда - достаточно точно) совершенно другие заболевания. Поэтому попытки самостоятельного определения причины появления боли часто оказываются безуспешными, а правильный диагноз может поставить только квалифицированный специалист
.
Почему появляется этот синдром?

Если перечислять другие «популярные» причины появления боли, то среди них можно выделить (хотя это тоже следствие остеохондроза), которые происходят при , развитие опухолей, смещения тел позвонков, инфекционные поражения позвонков в результате развития и , а также сдавливание нервных окончаний остеофитами (что, обычно, также становится следствием остеохондроза).
Процесс развития синдрома зависит от конкретного заболевания, но давайте разберемся, что происходит в самом распространенном случае - при остеохондрозе и последующей межпозвонковой грыже.
Причин появления такого болевого синдрома может быть очень много, но наиболее распространенной является остеохондроз и его последствия.
Как развивается корешковый синдром?
Как правило, компрессионный синдром никогда не появляется просто так. Нельзя забывать, что это не самостоятельное заболевание, а просто болевой синдром, ставший следствием развития болезни. Развитию синдрома обычно предшествует достаточно продолжительный дегенеративный процесс, как, например, происходит в случае остеохондроза. Именно из-за таких процессов в итоге происходит защемление нервного корешка, что и служит причиной появления болевого синдрома.
Так, например, одна из распространенных причин - межпозвоночная грыжа . Процесс ее образования длится не один день, это достаточно продолжительный процесс, причиной которого становится нарушение обмена веществ в области позвоночника. Когда межпозвонковый диск не получает всех нужных ему веществ (а в этом случае проблема усугубляется еще и тем, что в диске нет своих кровеносных сосудов, питательные вещества он получает посредством диффузии, что надежно, но довольно медленно), он начинает постепенно терять свои свойства.

В первую очередь страдает ядро диска, которое перестает выполнять роль амортизатора. Потом начинает «сдавать позиции» внешняя оболочка диска, на ней начинают появляться трещины. При этом нагрузка на диск не уменьшается (зачастую она даже увеличивается - нарушения обмена веществ часто связаны с ожирением и набором веса). Из-за этого ядро диска начинает буквально «долбить» стенки, со временем срабатывает принцип «отбойного молотка», оболочка диска поддается и образуется - небольшая выпуклость на диске, которая является первым этапом образования полноценной грыжи.
Не сложно представить, что происходит в дальнейшем - через некоторое время оболочка диска не выдерживает нагрузки и разрывается, а ядро выходит наружу. Это, собственно, и есть межпозвонковая грыжа, которую иногда называют также «выпадением диска». Именно это вещество ядра диска, выплеснувшись за его пределы начинает давить на нервные корешки, что и становится причиной появления болевого синдрома.
Конечно, компрессионный синдром позвоночника развивается не только из-за грыжи (возможные варианты мы описали выше), но суть везде примерно одинакова - находится что-то ( , опухоль), что начинает давить на нервные корешки. Или же (как при компрессионном переломе) уменьшается пространство между позвонками, что также приводит к компрессии нервных окончаний.
Как проявляет себя компрессионный синдром?
Врач при диагностике старается опираться на результаты исследований. Так, обычно для выявления причин развития синдрома достаточно рентгенографии позвоночника в двух проекциях - передней и боковой. А самым оптимальным вариантом является , которая позволяет получить наиболее полную картину. Но при этом зачастую врач еще во время опроса пациента уже понимает, с чем ему придется иметь дело, поскольку при постановке диагноза значительное внимание уделяется именно клиническим симптомам.
Так, наиболее характерный признак корешкового синдрома - распространение болевых ощущений по ходу сдавливаемого нерва. При этом болевые ощущения чаще всего сопровождаются неврологическими нарушениями различной тяжести. Также стоит отметить, что появление проблемы в каждом конкретном отделе позвоночника имеет свои достаточно характерные симптомы.

Например, сдавливание нервного корешка в шейном отделе позвоночника не всегда отражается именно болью в шее. Зато достаточно часто наблюдается , в области сердца и желудка. При этом болевые ощущения достаточно успешно имитируют боли при стенокардии и при язвенной болезни. Но если врачу не так уж сложно определить, что это не настоящая стенокардия (давление и пульс в норме, боль постоянная, а не приступообразная), то имитацию «язвенной болезни» раскусить значительно сложнее.
В грудном отделе позвоночника редко происходит компрессия нервных корешков, но уж если она появилась, то часто она «откликается» появлением . Этот болевой синдром по силе болевых ощущений практически не уступает почечным коликам, при этом лечится довольно тяжело.
С поясницей, в которой чаще всего и появляется корешковый синдром, также связано довольно много неприятных вариантов развития событий. Мало того, что боль часто «отдает» в ноги, практически лишая человека подвижности, при тяжелых состояниях может произойти даже нарушение работы внутренних органов малого таза. Если же лечение не начать вовремя, то нарушения могут стать хроническими.
Как лечат этот болевой синдром?
Сам по себе вопрос звучит немного парадоксально, ведь лечение болевого синдрома в принципе нет смысла, нужно устранять его причину. Это и является главной задачей лечащего врача, с которой, по незнанию, никогда не соглашаются пациенты, которые считают, что главное - избавиться от боли, это и есть выздоровление с их точки зрения.
На самом же деле избавиться от боли не так уж сложно. Именно с этой целью врач, как правило, выписывает сразу ряд препаратов, которые эффективно снимают болевой синдром.
Что же это за лекарства? Как правило, за основу берутся нестероидные противовоспалительные препараты. Они достаточно быстро и эффективно снимают воспалительный процесс, благодаря чему боль отступает. Но у них есть существенный недостаток - ряд крайне неприятных побочных эффектов, которые не лучшим образом сказываются на работе желудочно-кишечного тракта.

Ситуация усложняется тем, что прием таких препаратов должен быть продолжительным, чтобы дать организму возможность адаптироваться к новым условиям, «приспособиться». Но чем больше времени проходит, тем значительнее влияние побочных эффектов. Поэтому обычно врачи назначают подобные препараты в таких дозах, которые будут достаточно эффективны, но при этом не нанесут вреда организму человека.
Кроме нестероидных противовоспалительных препаратов применяются обычные . Здесь ситуация осложняется тем, что часто пациенты не понимают, что отсутствие боли не означает выздоровления. В результате человек начинает активнее двигаться и нагружать позвоночник, что только усугубляет ситуацию.

Именно поэтому использование обезболивающих препаратов стараются ограничивать. Хотя в некоторых ситуациях их применение не только оправдано, но и необходимо. Например, иногда при сильных болях выполняются — пораженный участок «обкалывается» обезболивающим препаратом, благодаря чему болевой синдром можно устранить сразу на несколько недель. Но при этом важно понимать, что это не лечение.
По необходимости могут назначаться и другие препараты, например - . Их задача - снять болезненный спазм мышц (хотя это и является своеобразной защитной реакцией организма).
Само же лечение начинается позже, когда боль отступает. Следует понимать, что большинство заболеваний позвоночника носят хронически характер, поэтому избавиться от них полностью невозможно, а значит, боль может вернуться в любой момент. Поэтому врач старается сделать все, чтобы избежать подобных рецидивов. А для этого необходимо не так много - улучшить состояние мышечного корсета спины и нормализовать обмен веществ в области позвоночника.

Со второй задачей призваны справиться физиотерапевтические процедуры, санаторно-курортное лечение и диеты, а вот с первой может помочь только . Попытки применения корсетов и бандажей ни к чему хорошему не приводят - мышцы только слабеют без нагрузки.
Сами по себе упражнения комплексов лечебной гимнастики не слишком сложные на первый взгляд. Но выполнять их гораздо сложнее, чем кажется, поскольку они затрагивают именно те мышцы спины, которые ослаблены после болезни. С другой стороны, сейчас появились и более современные методы укрепления мышечного корсета, например - кинезитерапия Бубновского.
В заключение всего вышесказанного хочется повторить, что нельзя легкомысленно относиться к появлению болевых ощущений в области спины, тем более не стоит пытаться поставить себе диагноз самостоятельно. Компрессионный синдром - проблема достаточно распространенная, но она требует индивидуального подхода и высокой квалификации лечащего врача.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
- Бесплатная книга "ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать"
- Восстановление коленных и тазобедренных суставов при артрозе - бесплатная видеозапись вебинара, который проводил врач ЛФК и спортивной медицины - Александра Бонина
- Бесплатные уроки по лечению болей в пояснице от дипломированного врача ЛФК . Этот врач разработал уникальную систему восстановления всех отделов позвоночника и помог уже более 2000 клиентам с различными проблемами со спиной и шеей!
- Хотите узнать, как лечить защемление седалищного нерва? Тогда внимательно посмотрите видео по этой ссылке .
- 10 необходимых компонентов питания для здорового позвоночника - в этом отчете вы узнаете, каким должен быть ежедневный рацион, чтобы вы и ваш позвоночник всегда были в здоровом теле и духе. Очень полезная информация!
- У вас остеохондроз? Тогда рекомендуем изучить эффективные методы лечения поясничного , шейного и грудного остеохондроза без лекарств.
Введите свой e-mail, чтобы получить бесплатную книгу "7 простых шагов к здоровому позвоночнику"
Лечение позвоночника следует начинать после того как будет установлена причина, вызывающая в нем боли. Заболевания позвоночника — это массовая проблема современного человечества. На позвоночник приходится вся нагрузка, так как он выполняет функцию своеобразной опоры для всего тела. Если не обращать внимание на возникший дискомфорт, то через определенный промежуток времени состояние только ухудшиться и может привести к необратимым последствиям. Чтобы разобраться в том, что вызывает боли, в некоторых ситуациях потребуется обращение сразу к нескольким специалистам: гинекологу, ортопеду, неврологу, урологу или травматологу.
Проблемы с позвоночником не всегда возникают вследствие его травмирования. Причины, которые могут быть самыми разнообразными:
- сидячий образ жизни;
- сквозняк;
- чрезмерная двигательная активность;
- межпозвоночная грыжа;
- межреберная невралгия;
- нарушение осанки;
- остеохондроз;
- радикулит;
- сколиоз;
- опухоли.

Список причин, вызывающих боли в позвоночнике, достаточно длинный и чтобы точно определить, что спровоцировало проблему, необходимо пройти обследование.
В пораженном участке болевое ощущение может возникнуть внезапно. Предшествовать ему может резкое движение, наклон туловища в сторону или при поднятии тяжести. Чувство боли образуется по причине сдавливания или натяжения нервных окончаний. Резкая может обездвиживать человека, то есть болевое ощущение настолько сильное, что не позволяет принять нормальное положение тела. Человек не может разогнуться до тех пор пока боль не стихнет.
Симптомами шейного остеохондроза, кроме дискомфорта в области шейных позвонков, являются частые головокружения, пульсирующая боль или шумы в голове. Они возникают за счет плохого кровоснабжения мозга. При остеохондрозе грудного отдела у больного наблюдается сердечная недостаточность и проблемы с дыханием. Поражение поясничного отдела влечет за собой заболевания пищеварительных органов, снижением функциональности почек, а у мужчин — и потенции.
Межпозвоночная грыжа характеризуется разрушением хрящевой ткани диска, что проявляется в виде искривления . Далее может произойти ущемление нервных окончаний, что вызовет сильные боли в позвоночнике. Хронические заболевания в области низа живота также могут вызвать боли спины (кишечник, мочевые органы и т.п.).

Независимо от причины, болевой синдром в позвоночнике является сигналом о том, что в организме произошли патологические изменения, которые нельзя оставлять без внимания. Своевременная диагностика с последующим лечением позволит предотвратить дальнейшее развитие патологии и избавит от болей в спине и позвоночнике. Если болезнь уже успела нанести необратимый урон, то лечение будет направлено на снятие болевых симптомов и сдерживание прогрессирующего заболевания.
Снять боль в позвоночнике можно с помощью специальных гелей или мазей, которые оказывают обезболивающий и согревающий эффект. Но если проблемы с позвоночником были вызваны более серьезными заболеваниями, такими как грыжа, то устранение симптомов не решит проблемы. Боль будет возвращаться каждый раз, когда закончится действие того или иного препарата. В некоторых ситуациях чтобы избавиться от проблем с позвоночником потребуется хирургическое вмешательство.
Лечение позвоночника начинают после того как будет установлен точный диагноз, определяющий вид патологии. Курс медикаментозной терапии рекомендуется совмещать с другими терапевтическими методами, которые позволят облегчить состояние больного и будут способствовать скорейшему выздоровлению. Мануальная терапия или хиропрактика — это способ ручного восстановления нормальных соотношений между позвонками для ликвидации функционального белка. Мануальная терапия должна проводиться только квалифицированным специалистом, так как суть методики заключается в произведении направленных ударов, за счет которых происходит .

Лечить боли в позвоночнике можно способом воздействия на биологически активные точки.
К таким методам относят иглоукалывание, точечный массаж, семянотерапию и прочее. Такая рефлексотерапия нормализует вегетативные реакции организма, функциональность внутренних органов и процесс кровообращения. В качестве вспомогательной терапии хорошо подойдут народные средства, но перед их применением обязательно нужно проконсультироваться с лечащим врачом. Некоторые процедуры могут быть противопоказаны как в индивидуальном порядке, так и исходя из особенностей болезни позвоночника.
Различные виды прогревания, используются как в народной, так и традиционной медицине. Они помогают приглушить или полностью убрать боль в спине. Улучшить процесс кровообращения и расслабить мышцы спины помогут банные процедуры или горячие ванны. Принимать ванную рекомендуется с добавлением травяных сборов (мята, горчица, сенная труха). Сухое прогревание подразумевает использование спиртовых настоев (из ягод можжевельника, сирени обыкновенной, ромашки, цикория или живицы), накладывания компресссов (из сушеных листьев березы, череды, крапивы, корня хрена) или согревающих мазей. может осуществляться с помощью обычного нагретого до приятной температуры песка.
Регулярные физические упражнения, которые специально подбираются для каждого пациента в зависимости от вида и тяжести болезни позвоночника, необходимы для расслабления и укрепления мускулатуры спины. Они позволяют понизить давление между позвонками и этим способствуют снижению болевого синдрома спины. Залог успеха от выполнения специальных упражнений заключается в четком соблюдении рекомендаций. То есть, все упражнения должны выполняться правильно и не создавать избыточной нагрузки.
Остеохондроз и грыжи диска
Остеохондроз — это дегенеративное поражение суставных хрящей и подлежащих под ними костных тканей, которое может возникнуть в любой части опорно-двигательного аппарата человека. Боли в позвоночнике, вызванные остеохондрозом могут усиливаться при сильном переохлаждении или от нервных переживаний. Облегчить состояние пациента можно с помощью травяного отвара из листьев подорожника, побегов шиповника, брусничных листьев, чабреца, корневища пырея, донника и мелиссы.
Усмирить боль в спине, вызванную остеохондрозом можно с помощью прогревания солью или песком. В народной медицине для борьбы с заболеванием широко применяются утепляющие пояса из верблюжьей или собачьей шерсти. При шейном остеохондрозе для восстановления подвижности шеи можно выполнять несложные вращательные движения головой (описывая носом в воздухе цифры буквы).
Спать рекомендуется на жесткой поверхности независимо от вида заболевания. Мягкий матрац негативно влияет на межпозвоночные диски, они становятся легкоподвижными. Из-за неправильного питания и образа жизни в организме откладываются соли, которые тоже оказывают негативное влияние на работу суставов. Чтобы вывести лишние соли из организма можно воспользоваться таким народным средством, как компрессс из листьев хрена. Для этого необходимо вымыть свежесорванные листья хрена, обдать их кипятком и после того как они остынут, приложить к спине, а затем укутать. Компресс оставляют на всю ночь. Эффективность данной процедуры можно будет увидеть утром. На спине появится белый налет, который будет свидетельствовать о выхождении солей. Длительность такого курса лечения составляет 10 дней.
Грыжа позвоночника сопровождается сильными болями в области ее локализации и может распространяться на соседние органы. Так, при грыже шейного отдела у пациента наблюдаются головные боли, при — боли в грудной клетке, при поясничном — в области паха, ягодиц, бедер. К относят иглотерапию и , но в данной ситуации предпочтение отдается традиционным способам лечения — операции. Физиотерапевтические процедуры и народные средства будут эффективными в послеоперациионном периоде. Они поспособствуют ускорению обменных процессов в организме, что благоприятно отразится на процессе регенерации и восстановления.
Лечение заболеваний позвоночника не дает 100% гарантии того, что боли пройдут навсегда. Особенно это касается тех случаев, когда произошел сильный износ хрящевой или костной ткани позвонков. Поэтому в целях профилактики болезней позвоночника рекомендуется следить за осанкой и не перенапрягать позвоночный столб.






