Kādas komplikācijas rodas pēc intrauterīnās ierīces uzstādīšanas? Hronisks piena sēnīte (kandidoze) Intrauterīnās ierīces priekšrocības un trūkumi
Cilvēka apmierinātību ar savu dzīvi nosaka ļoti daudz aspektu. Seksuālā dzīve šādā sarakstā nebūt nav sekundāra.
Ātra pāreja:
Kontracepcijas jautājumi ir pētīti gadu desmitiem. Ir izstrādāti daudzi veidi, kā ierobežot jūsu auglību, katrs izvēlas, pamatojoties uz mērķiem, ērtībām un personīgajām vēlmēm. Kontracepcija ir līdzekļu un metožu kopums, kas ļauj izvairīties no grūtniecības dzimumakta laikā. Tie ietver mehāniskos (piemēram, prezervatīvus), ķīmiskos (piemēram, spermicīdus), hormonālos (piemēram, perorālās tabletes) līdzekļus, no kuriem daži novērš ne tikai apaugļošanos, bet arī seksuāli transmisīvo infekciju pārnešanu.
Katrs no viņiem ir pelnījis gan kritiku, gan uzslavu. Zīmīgi, ka neviens no līdz šim izstrādātajiem kontracepcijas līdzekļiem nesniedz 100% garantiju. Tiek lēsts, ka visaugstākā aizsardzības pakāpe ir 80% vai vairāk, un grūtniecību var pilnībā novērst, kombinējot vairākas kontracepcijas metodes, atturību vai sterilizāciju.
Ārsti un farmaceiti saka, ka mūsdienās par populārākajiem tiek uzskatīti prezervatīvi un perorālie kontracepcijas līdzekļi. Pirmie tiek doti priekšroka to lietošanas vienkāršības dēļ, tie ir vispiemērotākie īslaicīgām attiecībām, jo novērš arī infekciju pārnešanu. Hormonālie medikamenti kļūst par izvēli meitenēm, kuras ir ilgstošās attiecībās un ir pārliecinātas par partnera veselību. Savlaicīga adekvāti izvēlētu devu lietošana ļauj atkļūdot reproduktīvās sistēmas darbības mehānismu, kas kontracepcijas lietošanas laikā nav vērsts uz bērna piedzimšanu.
Šī kontracepcijas metode, intrauterīnā ierīce, ir pelnījusi īpašu uzmanību - tā ir lieliska alternatīva iepriekš minētajām metodēm. Tā ir to sieviešu izvēle, kuras rūpējas par savu veselību un tāpēc regulāri apmeklē ginekologa kabinetu. Spirāli patstāvīgi uzstādīt nav iespējams, un ir nepieciešama arī regulāra tās uzraudzība.
Kas ir intrauterīnā ierīce?
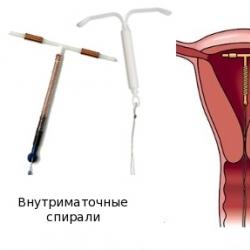
Intrauterīnā ierīce- T veida ierīce, kas izgatavota no plastmasas un vara, kuras ievadīšana dzemdes dobumā neļauj apaugļotajai olšūnai piestiprināties pie tās sienas. Kontracepcijas līdzeklis samazina olšūnas dzīves ciklu, kā arī palēnina spermas motorisko aktivitāti.
Ir divu veidu intrauterīnās ierīces ar aktīvām vielām - metālu joniem un hormoniem. Metālu saturošas spirāles sastāv no pamatnes ar plānu vara vai sudraba stiepli ap to, savukārt hormonus saturošajos intrauterīnās kontracepcijas līdzekļos pamatu attēlo levonorgestrela vai cita progestīna trauks.

Vara, zelta vai sudraba komponentu saturs spirālē novērš iekaisuma slimību attīstības risku un vienlaikus palēnina dzimumorgānu traktā iekļuvušo spermatozoīdu darbību. IUD ar sintētiskiem hormoniem stimulē dzemdes kakla gļotu viskozitāti un maina dzemdes gļotādas adhezīvās īpašības. Tā rezultātā dzemdes kakla gļotas kļūst biezākas un tādējādi ir nepārvarams šķērslis spermai.
Spirāles darbības princips ir novērst aktīvās spermas iekļūšanu olvadu lūmenā, kur parasti notiek apaugļošanās. Ja pēdējais, neskatoties uz visu, notiek, tad grūtniecību novērsīs nespēja tālāk piestiprināt olu pie dzemdes sienas, jo tās endometrijā tiek veiktas nepieciešamās izmaiņas. Pēc tam cikla otrajā pusē nesaistītā olšūna tiek pārtraukta to pašu spirāles komponentu vai ķermeņa ražoto vielu ietekmē.
Auglība tiek atjaunota pēc iespējas ātrāk pēc spirāles izņemšanas, taču nevar izslēgt grūtības ieņemt un dzemdēt bērnu pēc vairāku gadu nekontrolētas spirāles lietošanas. IUS ievieto līdz 5 gadiem, bet to iesaka sievietēm, kuras iepriekš ir dzemdējušas. IUD uzstādīšanai piemērotas 3-4 dienas no menstruālā cikla sākuma, kad dzemdes kakls ir nedaudz atvērts un tas atvieglo svešķermeņa ievietošanu. Nedēļu pēc intrauterīnās ierīces ievietošanas jāapmeklē ginekologs un jāpārbauda, vai viss ir kārtībā; otrā pārbaude tiek norādīta pēc nākamajām menstruācijām, bet trešā - vēl pēc trim mēnešiem. Pēc tam ik pēc sešiem mēnešiem jāapmeklē ginekologs. Pēc spirāles uzstādīšanas seksuālās aktivitātes var atsākt 8-10.dienā, un pēc noteiktā perioda vai komplikāciju gadījumā spirāli noņem ārsts.
Intrauterīnās ierīces uzstādīšana nozīmē nepieciešamību ik pēc sešiem mēnešiem apmeklēt ginekologu kā daļu no kārtējām pārbaudēm. Var rasties diskomforts vēdera lejasdaļā un ārējos dzimumorgānos. Jebkurš diskomforts vai neparasti izdalījumi pēc uzstādīšanas ir iemesls nekavējoties konsultēties ar ārstu un, iespējams, mainīt kontracepcijas metodi.
Indikācijas intrauterīnās ierīces uzstādīšanai
Intrauterīnā ierīce tiek uzstādīts tikai ārstniecības iestādē, pirms tam tiek veikta ārsta apskate un minimālas pārbaudes. Pēdējam vajadzētu izslēgt tādu slimību iespējamību, kas ir kontrindikācijas uzstādīšanai.
Spirāles uzstādīšana ieteicama sievietēm, kuras dzemdējušas bez uroģenitālās sistēmas infekcijas un iekaisuma slimībām. Sievietes drīkst to uzstādīt jau trīs mēnešus pēc dzemdībām. IUS kā kontracepcijas līdzekļa pieņemamība tiek noteikta katrā gadījumā individuāli.
Ir svarīgi atzīmēt, ka, lai gan intrauterīnā ierīce ir ļoti efektīva grūtniecības novēršanā, tā nemaz neaizsargā pret seksuāli transmisīvām infekcijām. Uz šī fona spirāle ir ieteicama tikai sievietēm, kurām ir spēcīgas mīlestības attiecības, kas ļauj spriest par partnera veselību.
Kontrindikācijas intrauterīnās ierīces uzstādīšanai
Ginekologs neieteiks intrauterīnās ierīces mazdzemdējušām meitenēm. Ārsti brīdina par minimālāko, bet tomēr neauglības risku pēc spirāles lietošanas. Ar visām priekšrocībām spirāle neietilpst absolūti drošu kontracepcijas līdzekļu kategorijā, lai gan mūsdienās pat modeļi ir izstrādāti speciāli sievietēm, kuras nav dzemdējušas, taču arī šajā gadījumā ārsts brīdina par mazāko risku.
Turklāt IUD būs kontrindicēta sievietēm, kurām diagnosticēts:
- displāzijas procesi un dzemdes kakla erozija,
- dzimumorgānu infekcijas slimības,
- iekaisuma procesi uroģenitālajā sistēmā,
- dzimumorgānu neoplazmas,
- ārpusdzemdes grūtniecības vēsture,
- dzemdes kakla traumas dzemdību laikā,
- asins slimības.
Relatīvā kontrindikācija ir ilgstošas un smagas menstruācijas sievietēm. Daudzām sievietēm intrauterīnā ierīce provocē smagas un ilgstošas menstruācijas.
Intrauterīnās ierīces priekšrocības un trūkumi
Intrauterīnās ierīces priekšrocības pamatoti tiek uzskatītas par tās uzticamību un lietošanas ilgumu. Šī kontracepcijas līdzekļa drošums tiek lēsts uz 98%, taču tas nepasargā no seksuāli transmisīvām infekcijām, bet tikai pret nevēlamu grūtniecību. Vienu spoli var lietot līdz pat 5 gadiem, neskatoties uz to, ka tā maksā maksimums 5 reizes vairāk nekā liela prezervatīvu paka.
Acīmredzama IUD izmantošanas priekšrocība ir ikdienas uzraudzības trūkums. Ja kurss ir labvēlīgs, intrauterīnā ierīce jums par sevi neatgādinās, kamēr jūs pats neuzskatīsit par nepieciešamu apmeklēt ginekologu, tas ir, reizi sešos mēnešos.
Vēl vienu spirāles priekšrocību, lai arī ļoti relatīvu, var uzskatīt par nepieciešamību sievietei būt uzmanīgai pret savu veselību un regulāri apmeklēt ginekologu. Intrauterīnās ierīces lietošana sievietēm, kuras neievēro regulāras ginekoloģiskās pārbaudes, ir saistīta ar nopietnām komplikācijām. Ir ļoti nevēlami aizmirst par savlaicīgu spirāles izņemšanu, kā arī par ikgadējām pārbaudēm. Šāds kontracepcijas līdzeklis burtiski piespiež sievieti izmeklēt infekcijas un iekaisuma slimības, kā arī veikt ultraskaņas izmeklēšanu. Spirāli var klasificēt kā unikālu motivatoru grupu kļūt prasīgākam un gādīgākam pret sevi.
Intrauterīnās ierīces- kontracepcijas līdzekļi ar ļoti ievērojamu trūkumu kopumu. Daudzas sievietes no tām izvairās, apzinoties lielo spirāles ieaugšanas iespējamību, kā arī draudus saskarties ar neauglību. Nevajag pārspīlēt ar spirāļu bīstamību, taču šādas un citas bažas nav bezjēdzīgas:
- IUS var izraisīt neauglību – piemēram, ja divos no simts gadījumiem tomēr iestājas grūtniecība, tā beidzas ar spontānu abortu, kas ne vienmēr, bet tomēr iespējams, izraisās neauglībā;
- IUD var izraisīt ārpusdzemdes grūtniecību – ja apaugļota olšūna pieķeras ārpus dzemdes endometrija, kas nav tam gatava; Taisnības labad jāatzīmē, ka spirāle nav noteicošais faktors intrauterīnās grūtniecības laikā;
- IUD ir nosliece uz pārvietošanos - un tas var izraisīt grūtniecību; lai izvairītos no grūtniecības, kas šajā gadījumā ir bīstama, sievietei pietiek regulāri (reizi 5-6 mēnešos) apmeklēt ginekologu, kurš pārbaudīs dzemdes atrašanās vietu;
- IUS ir nosliece uz ieaugšanu - atkal kā sekas neuzmanībai pret sevi; Regulāras vizītes ginekoloģiskā birojā palīdzēs novērst nepatikšanas;
- IUD palielina menstruāciju sāpes un izdalīšanos - tomēr tikai pirmajos lietošanas mēnešos ir normāli atjaunot iepriekšējās sajūtas 2-3 mēnešus pēc uzstādīšanas;
- IUD veicina infekcijas un iekaisuma izplatīšanos – svešķermenis dzemdē palielina infekcijas un iekaisuma procesu sākšanās un dziļas iespiešanās iespējamību sievietes dzimumorgānu traktā, tomēr ar uzmanīgu un selektīvu attieksmi pret dzimumattiecībām, kā arī regulāri sadarbojoties ar ārstējošo ārstu, sieviete samazina tā iespējamību līdz minimumam; ir jāsaprot, ka spirāles klātbūtne dzemdē paver ceļu visdažādākajām infekcijām, kas ar neizvēlīgu dzimumaktu padara sievieti neaizsargātu.
Intrauterīnā ierīce mūsdienās ir viena no uzticamākajām kontracepcijas metodēm. Bet neatkarīgi no tā, cik ērta ir spirāle, jūs to nevarat valkāt pārāk ilgi. Agri vai vēlu pienāk brīdis, kad tas ir jāizņem. Galvenais IUD izņemšanas iemesls ir valkāšanas perioda beigas. Vidēji spirāle “strādā” 3-5 gadus, taču ir šķirnes, kas savu funkciju var pildīt līdz pat 10 gadiem.
Izņēmuma gadījumos spirāles izņemšana notiek citu iemeslu dēļ - tas var būt atgrūšana, iekaisuma procesi, iegurņa orgānu slimības, sāpes vai asiņošana nezināmu iemeslu dēļ vai vienkārši slikta pašsajūta pēc uzstādīšanas. Galu galā, lai ko arī teiktu, intrauterīnā ierīce ir svešķermenis sievietes ķermenī, un tā reakcija uz šādu iebrukumu ir tīri individuāla.

Vispārīga informācija par IUD
Runājot par spirāles uzstādīšanu vai noņemšanu, katrai sievietei uzreiz ir miljons jautājumu - vai nesāp, cik ērti dzīvot ar tādu lietu iekšā, kādas var būt sekas, kad pēc uzstādīšanas var nodarboties ar seksu. Tāpēc nekavējoties jāprecizē fakts, ka, ja spirāli uzstādījis kvalificēts ginekologs un paciente visu tās lietošanas laiku rūpīgi uzraudzīja savu veselību, tad spirāles noņemšana būs absolūti nesāpīga. Galvenais ir nesasprindzināt sevi un nesagaidīt neko briesmīgu no šīs elementārās procedūras.
Lai pārliecinātos, ka spirāles uzstādīšana un noņemšana patiešām nesāpēs, jums ir jābūt vismaz nelielam priekšstatam par to, kas tas ir un kāds ir tā darbības princips.
Intrauterīnā ierīce ir T veida ierīce ar neilona vītni, kas piestiprināta pie stieņa, kas ievietota dzemdes iekšpusē un novērš embrija nostiprināšanos un tā tālāku attīstību. Pēc IUD ievietošanas diegu gali paliek makstī, lai to varētu viegli noņemt, pavelkot diegu. IUD ir izgatavotas no plastmasas vai ar nelielu sudraba vai vara piedevu - šie metāli neitralizē spermu, neļaujot tiem apaugļot. 
Papildus parastajām spirālēm ir arī hormonālās, kas ne tikai pasargā no neplānotas ieņemšanas, bet arī regulē menstruālo ciklu, samazina izdalījumu daudzumu un sāpes menstruāciju laikā. IUD ievietotie hormoni padara dzemdes kakla gļotas biezākas, kas neļauj spermai iekļūt dzemdē. Kopējais hormonu līmenis sievietes organismā nepalielinās, netiek bloķēta ovulācija un netiek traucēts menstruālais cikls.
Pēc vairāku nedēļu intrauterīnās kontracepcijas ierīces uzstādīšanas ieteicams būt uzmanīgākam pret savu ķermeni - dzemde kādu laiku “pieradīs” pie svešķermeņa, var rasties niecīgas sāpes vēdera lejasdaļā un smērēšanās. Kā likums, visas šīs sajūtas pāriet cikla laikā. Ja sāpes un diskomforts ir stiprs, iespējams, šāda veida spirāle jums nav piemērota, un tad jums tā būs jānoņem un jāaizstāj ar cita veida spirāli.
Nianses, kas jāņem vērā, noņemot spirāli

- Viens no galvenajiem punktiem, noņemot intrauterīnu ierīci: grūtniecība var iestāties tūlīt pēc procedūras. Ņemot vērā, ka spermatozoīdi sievietes makstī var dzīvot līdz 7 dienām, mēnesi pirms plānotās ekstrakcijas jāparūpējas par papildu kontracepciju.
- Nekādā gadījumā nevajadzētu mēģināt pašam izņemt spirāli – tas apdraud ne tikai infekciju, bet arī dzemdes iekšējo sienu bojājumus un asiņošanu. Tikai ārsts var noņemt spirāli, izmantojot sterilus instrumentus.
- Jūs pats varat izņemt spirāli tikai tad, ja tā izkrīt pati, bet jūs joprojām nevarat pavilkt vai paraut tās stīgas. Vislabāk ir pietupties un sasprindzināt maksts muskuļus, līdz tā izkrīt pati. Pēc procedūras noteikti jādodas pie ārsta, jo grūtniecība var būt viens no zaudējuma iemesliem.
- Vislabāk ir izņemt spirāli smagāko menstruāciju dienā. Šajā periodā dzemdes kakls kļūst mīkstāks un labi stiepjas, padarot kontracepcijas līdzekli vieglāk noņemamu.
- Pēc spirāles izņemšanas menstruācijas var aizkavēties, taču tas nav iemesls bažām. Iemesls tam var būt olnīcu disfunkcija vai hormonālā nelīdzsvarotība. Kavēšanās līdz 2 mēnešiem tiek uzskatīta par normālu, taču, ja neizslēdzat ieņemšanas iespēju, labāk konsultēties ar ārstu.
- Ja pēc spirāles noņemšanas rodas asiņošana, tas norāda uz endometrija gļotādas slāņa bojājumiem noņemšanas laikā. Ja asiņošana ir smaga un ilgstoša, jādodas pie ārsta.
- Ja spirāles izņemšanas iemesls ir grūtniecības plānošana, tad jāņem vērā, ka, lietojot hormonālās spirāli, endometrija slānis kļūst plānāks un uzreiz pēc spirāles izņemšanas grūtniecība iestāties nevarēs. Jums būs jāgaida, līdz endometrijs sasniegs pietiekamu biezumu, lai noenkurotu un barotu embriju.
Jebkura veida intrauterīnās ierīces ievietošana un nēsāšana ir visilgākā, vienkāršākā un lētākā lietojamā kontracepcijas metode. Vairākus gadus jums nav jāpērk dārgas tabletes katru mēnesi un jāuzrauga to regulāra uzņemšana, un šīs metodes uzticamība ir 98%.
IUD izmantošanai tās īpašniekam ir jāveic regulāras ginekoloģiskās pārbaudes un ultraskaņas, lai uzraudzītu ierīces stāvokli dzemdē un novērstu iekaisuma procesu iespējamību.
Papildus ieaugšanai bieži notiek spirāles metāla daļu oksidēšanās gadījumi ar “beidzies” derīguma termiņu.
Intrauterīnās ierīces noņemšanas procedūra ietver pacienta vispirms pārbaudi, lai pārliecinātos, ka ierīce nav izkustējusies un vai tās stīgas ir pietiekami garas, lai tās varētu vilkt ar pinceti.
- Pēc ārējas izmeklēšanas makstī tiek ievietots īpašs paplašinātājs, kas ļauj redzēt dzemdes kaklu un spirāles antenas, pēc tam dzemdes kaklu un maksts apstrādā ar antiseptisku līdzekli.
- Ja antenas ir pietiekami garas, tad ginekologs vienkārši satver pavedienu un velk to, un pati spirāle ir kārtīgi salocīta dzemdes iekšpusē un iziet caur dzemdes kakla kanālu. Šajā gadījumā pacientam ir nepieciešams pilnībā atpūsties, lai saspringtie muskuļi netraucētu iziet no spirāles.
- Ja procedūras laikā pavedieni pārtrūkst, turpmāka ekstrakcija tiek veikta, izmantojot īpašu āķi ultraskaņas kontrolē.
- Neskatoties uz šīs procedūras šķietamo vienkāršību, dažreiz spirāles noņemšana var būt nedaudz grūtāka. Būtībā visas grūtības rodas spirāles sajaukšanas dēļ, kā rezultātā antenu gali kļūst pārāk īsi un nav sasniedzami ar pinceti. Šajā gadījumā viņi izmanto histeroskopijas procedūru - spirāles noņemšanu, izmantojot īpašu garu cauruli, kuras galā ir kamera un instrumenti. To veic vietējā anestēzijā, tāpēc nav sāpju.
Parasti ierīce kalpo 3-5 gadus, bet ir gadījumi, kad intrauterīnā ierīce tiek izņemta agrāk, nekā paredzēts.
Priekšlaicīgas spoles noņemšanas iemesli

- Visbiežākais iemesls priekšlaicīgai IUS izņemšanai ir sievietes vēlme palikt stāvoklī. Pirms vairākiem gadiem valdīja uzskats, ka pēc spirāles izņemšanas jāļauj organismam atjaunot endometrija slāni, taču mūsdienu intrauterīnās ierīces ļauj iestāties grūtniecība uzreiz pēc to izņemšanas, un, ja tas notiek pirms ovulācijas, grūtniecības iespējamība palielinās.
- Sieviešu reproduktīvās sistēmas iekaisuma slimības, un šie iekaisumi var veidoties pēc spirāles uzstādīšanas kā organisma reakcija uz svešķermeņa ievešanu. Iekaisuma slimību iespējamība palielinās biežas seksuālo partneru maiņas dēļ, jo tas nepasargā sievieti no seksuāli transmisīvām infekcijām.
- Dzemdes mioma, un, ja tā ir maza un neizraisa dzemdes deformāciju, tad spirāle nav jāizņem, bet ja pēc uzstādīšanas ir augšana vai jaunu veidojumu parādīšanās, tad noņemšana ir obligāta.
- Lai gan spirāle aizsargā pret neplānotu grūtniecību, ārpusdzemdes grūtniecības risks joprojām pastāv. Tātad, ja ir menstruāciju kavēšanās un ir aizdomas par grūtniecību, labāk ir vērsties pie ginekologa, lai izslēgtu šo iespēju un iespējamās sekas.
- Aizdomas par grūtniecību (mēs runājam par normālu intrauterīnu grūtniecību), lai gan spirāle tiek uzskatīta par visdrošāko kontracepcijas metodi, joprojām ir gadījumi, kad notiek koncepcija ar spirāli iekšā. Šajā gadījumā, laicīgi noņemot kontracepcijas līdzekli, bērns izglābs.
- Dzemdes sieniņas perforācija ir ļoti rets iemesls spirāles noņemšanai, taču tas ir arī visgrūtākais. Parasti tas notiek nepareizas ierīces novietojuma dēļ, un vienīgais veids, kā noņemt IUD, ir operācija.
Intrauterīnās ierīces uzstādīšanu un noņemšanu labāk uzticēt kvalificētam speciālistam, kurš var ne tikai rūpīgi un nesāpīgi noņemt uzstādīto kontracepcijas līdzekli, bet arī konsultēt pacientu, kad to labāk izņemt, kādas sekas var rasties pēc izņemšanas. , veiciet profesionālu pārbaudi, lai izslēgtu iekaisumu un iespējamās infekcijas.
IUS uzstādīšana vai citu kontracepcijas līdzekļu lietošana ir katras personas personīga lieta. Mūsdienu medicīnas attīstības līmenis piedāvā milzīgu skaitu šo rīku, un katra cilvēka spēkos ir plānot savu dzīvi tā, kā viņš uzskata par pareizu. Tātad, ja bērna piedzimšana nav jūsu tuvākajos plānos, nevajadzētu ignorēt ķermeņa reproduktīvās spējas un bezatbildīgi pieiet uzticamas kontracepcijas jautājumiem.
Video: intrauterīnās ierīces ievietošana un noņemšana
Kā atbrīvoties no piena sēnītes?
Strazds ir izplatīta slimība, ko izraisa Candida ģints rauga sēnīte. Pati slimībai ir izteikti simptomi, kas palīdz ātri atpazīt slimību un veikt nepieciešamos terapeitiskos pasākumus. Taču ļoti bieži pacienti, kam diagnosticēta kandidoze, atgriežas pie ārsta ar jautājumu: atkal piena sēnīte, ko darīt? Patiešām, piena sēnīte var atkārtoties pēc ārstēšanas trešajā vai ceturtajā dienā. Kā vienreiz un uz visiem laikiem tikt galā ar šo slimību? Kas tiek darīts piena sēnītei un kas jāzina veiksmīgai cīņai? Uz šiem un citiem jautājumiem var atbildēt, vienkārši saprotot, kas ir šī slimība.
Slimības raksturojums
Kā minēts iepriekš, piena sēnīte jeb kandidoze ir slimība, ko izraisa rauga sēnīte, kas atrodas katrā organismā un tās klātbūtne ir normāla parādība. Sēnītes aktivizēšanās un kaitējums organismam sākas pēc ārējo faktoru ietekmes uz to, kuras vidē sēne sāk aktīvi vairoties uz gļotādām. Tā rezultātā attīstās kandidoze, kas var nodarīt kaitējumu organismam un izraisīt vairākas bīstamas komplikācijas. Nepareiza piena sēnīšu ārstēšana var izraisīt virkni ginekoloģisku slimību, starp kurām īpaši bīstamas ir šādas:
- dzemdes kakla erozija;
- cistīts;
- strutains meningīts;
- neauglība.

Bieži pie ginekologa vēršas sieviete ar problēmu: es nevaru izārstēt piena sēnīti. Šādā situācijā speciālistam pacients jānosūta uz atkārtotu izmeklēšanu un laboratoriskajiem izmeklējumiem. Tā kā piena sēnīšu recidīvs bieži vien ir saistīts ar nepareizu slimības cēloņa diagnozi un līdz ar to arī nepareizu ārstēšanu. Tas var notikt tāpēc, ka patiesais cēlonis ir veiksmīgi maskēts kā vienkāršs un nenozīmīgs. Nosakot patieso cēloni, jūs varat pilnībā atbrīvoties no slimības.
Slimības attīstības iemesli
Strazds var rasties dažādu iemeslu dēļ, kas padara to bīstamāku.
Iespējamie piena sēnīšu attīstības (rauga sēnīšu aktivizēšanās) vai tā atkārtošanās cēloņi:
- infekciju klātbūtne organismā;
- hormonālā nelīdzsvarotība vai sistēmiski traucējumi (cukura diabēts, vairogdziedzera slimības, olnīcu disfunkcija un citi);
- dzimumorgānu herpes;

- regulāra antibiotiku lietošana bez ārsta uzraudzības, kā rezultātā organisms nespēj pretoties sēnītēm un kaitīgām baktērijām;
- samazināta imunitāte;
- hroniskas zarnu slimības;
- hroniska kandidoze.

Un arī viens no piena sēnīšu cēloņiem ir regulāra kontracepcijas līdzekļu lietošana, kas var izraisīt kairinājumu vai citas negatīvas organisma reakcijas, no kurām piena sēnīte nav izņēmums. Lai izkļūtu no šīs situācijas, varat nomainīt lietotās kontracepcijas tabletes vai uzstādīt spirāli.
Faktori, kas izraisa piena sēnītes atkārtošanos
Svarīgs fakts: piena sēnīte var atkārtoties nepareizas eubiotiku uzņemšanas dēļ, kas atjauno normālu mikrofloru. Pārdozēšanas vai ilgstošas lietošanas gadījumā var rasties sekundāras piena sēnīšu izpausmes. Tādēļ tos nedrīkst lietot pašārstēšanās vai profilakses nolūkos. Eubiotikas ir arī zāles, kurām ir vairākas indikācijas un kontrindikācijas, kā arī zāļu blakusparādību saraksts.

Strazdu ārstēšana jāveic abiem partneriem, jo infekcija skar gan sievietes, gan vīriešus. Ja viens seksuālais partneris nav pabeidzis ārstēšanas kursu, viņš atkal inficē otro un tā tālāk pa apli.
Katrs iemesls atsevišķi var kalpot piena sēnīšu recidīvam. Biežas slimības recidīva gadījumā jākonsultējas ar citu specializētu ārstu (atkarībā no cēloņa izmeklējumu var veikt LOR speciālists, dermatologs vai pat zobārsts, ja ir disbakterioze), kurš palīdzēs noteikt. patiesais slimības atgriešanās cēlonis.
Biežākā diagnoze recidivējošai piena sēnītei ir hroniska kandidoze – periodiska slimības saasināšanās, kuras ārstēšanai nepieciešama pastiprināta pacietība un piepūle.

Hroniskas piena sēnītes simptomi
Stabila piena sēnīšu atgriešanās notiek 3% sieviešu. Šo parādību provocē nepareiza ārstēšana (galvenokārt pašārstēšanās bez konsultēšanās ar ginekologu), kā rezultātā piena sēnīte iegūst hroniskas slimības formu.
Hroniskas piena sēnītes simptomi ir:
- dedzinoša sajūta makstī;
- nemitīgs nieze;
- kaunuma lūpu apsārtums un smags pietūkums;
- bagātīgi balti izdalījumi ar siera konsistenci, kam ir nepatīkama sapuvušu zivju smaka;
- sāpes urinējot;
- porainās vietas kļūst baltas kaunuma lūpu un starpenes zonā.

Psiholoģiskās izmaiņas var rasties ar piena sēnītes fizioloģiskajām izpausmēm. Slimības periodā sieviete kļūst ļoti aizkaitināma, zaudē apetīti, cieš no bezmiega.
Strazds tiek uzskatīts par hronisku, kas pasliktinās 4-5 reizes gadā. Tāpēc, ja bieži parādās nepatīkami simptomi, nekavējoties jāsazinās ar ginekologu, lai veiktu sākotnējo pārbaudi un visus nepieciešamos testus. Turklāt jāuzņem uztriepe pret herpes, kas pēc simptomiem ir ļoti līdzīga, bet ārstēšanā atšķiras. Kandidozes ārstēšanai lietoto zāļu iedarbība var mazināt herpes attīstību, bet neārstēt to. Tāpēc pēc kāda laika simptomi atkārtojas.

Hroniskas piena sēnītes ārstēšana
Ja piena sēnīte ilgstoši nepāriet un ārsti ir diagnosticējuši hronisku kandidozi, tad ārstēšanai jābūt visaptverošai. Kursā ietilpst tieša cīņa pret slimību, normālas mikrofloras atjaunošana un tūlītēja sēnīšu infekcijas attīstības cēloņa likvidēšana.
Hroniskas kandidozes ārstēšana notiek šādos posmos.
- Lai piena sēnīte ārstētu racionālu efektu, sievietei jāievēro stingrs un sabalansēts uzturs. Šajā laikā ieteicams ēst svaigus augļus un dārzeņus, lietot piena produktus un liesu gaļu. No uztura tiek izslēgti trekni, kūpināti, saldi un pikanti ēdieni, kā arī maizes izstrādājumi un citi miltu izstrādājumi.
- Ārsti piedēvē imūnstimulējošas zāles, kas kombinācijā ar pareizu vitamīnu uzturu stiprina sievietes ķermeņa vispārējo un vietējo imunitāti.

- Lai piena sēnīte izārstētos un neizraisītu citus dzimumorgānu kairinājumus, sievietei rūpīgi jāievēro visi higiēnas noteikumi, tostarp jāvalkā tīra un kvalitatīva (ādu nekairinoša) apakšveļa.
- Pēc visu rezultātu un testu saņemšanas ārsts izraksta nepieciešamās antibiotikas un pretsēnīšu zāles. Tās var būt perorālas vai lokālas zāles. Ir svarīgi, lai antibiotikas tiktu parakstītas pēc baktēriju kultivēšanas. Lai to izdarītu, infekcija tiek audzēta mākslīgā vidē un tiek novērota tās uzvedība noteiktu zāļu ietekmē. Tikai pēc aktīvās zāles noteikšanas ar šo metodi tas tiek parakstīts pacientam.

Ārsti bieži neievēro šo nepieciešamo aktīvo zāļu noteikšanas metodi, tāpēc parakstītās zāles nevar pilnībā tikt galā ar slimību. Ko darīt, ja atrodaties šādā situācijā. Viss ir ļoti vienkārši. Jums jānomaina ārsts un jāapmeklē cits kvalificētāks ārsts.
- Pēdējais posms ir normālas mikrofloras atjaunošana. Šim nolūkam visbiežāk izmantotā metode ir skalošana ar dažādiem risinājumiem, kas veicina normalizēšanu. Šos produktus var ražot vai nu farmakoloģiski, vai ņemt no tradicionālās medicīnas.

Papildus ginekoloģiskajai terapijai sievietei jāpārbauda arī citi ārsti.
- Endokrinologa pārbaude ir nepieciešama, ja ir hormonālā nelīdzsvarotība kā kandidozes cēlonis.
- LOR speciālists un zobārsts varēs palīdzēt sistēmiskas disbiozes gadījumā, kas izjauc zarnu mikrofloru un vispārējo organisma stāvokli.

Integrēta pieeja ārstēšanai tuvākajā nākotnē novērš turpmākās slimības izpausmes. Ja piena sēnīte ilgstoši nepāriet, galvenajai terapijai tiek pievienotas papildu procedūras. Piemēram, vannu uzņemšana ar lakto un bifidobaktērijām.
Pabeigts terapijas kurss kopā ar seksuālo partneri pasargās sievieti no slimības recidīva.
Lai novērstu sēnīšu infekcijas attīstību, jāievēro vienkārši profilakses pasākumi.
- Regulāra ginekologa pārbaude palīdzēs identificēt slimības, pirms parādās nepatīkami simptomi.
- Personīgā higiēna pasargās no infekciju uzkrāšanās uz dzimumorgāniem.
- Pareiza uzturs palīdzēs uzturēt normālu mikrofloru.
- Aktīvs dzīvesveids un vingrošana vairos vitalitāti un stiprinās imūnsistēmu.
- Atteikšanās no haotiskas dzīves pasargās jūs no infekcijas vai citām seksuāli transmisīvām ginekoloģiskām slimībām.

Pirmā palīdzība piena sēnītei
Ja piena sēnīte tevi ir pārsteigusi un šobrīd nav iespējas vērsties pie ārsta, ir jāzina ārstu apstiprinātas pirmās palīdzības sniegšanas metodes piena sēnītei.
- Par visefektīvāko līdzekli primāro kandidozes simptomu mazināšanai tiek uzskatīts sodas šķīdums, ko izmanto, lai douching. Kad sodas šķīdums nokļūst makstī, skābā vide kļūst sārmaina, kas negatīvi ietekmē rauga sēnīti. Lai to pagatavotu, 1 litrā vārīta ūdens jāatšķaida 1 tējkarote cepamās soda. Jums ir jāmazgā divas reizes dienā. Šī metode nevarēs pastāvīgi izārstēt slimību. Tās mērķis ir atvieglot sākotnējos simptomus. Douching jāveic tikai tad, ja kādu iemeslu dēļ nav iespējams pabeigt braucienu pie kvalificēta ārsta.

- Vēl viens efektīvs līdzeklis simptomu mazināšanai ir Epigen aerosols. Tas labi tiek galā ar nepatīkamajām piena sēnīšu izpausmēm: mazina niezi un dedzināšanu kaunuma lūpu zonā. Jums jāzina, ka aerosols nesatur vielas, kas cīnās ar sēnītēm. Tāpēc tā lietošanai jābūt vērstai tikai uz nepatīkamu simptomu mazināšanu.

Pēc iepriekš minētās palīdzības noteikti jāmeklē palīdzība pie ginekologa, jo piena sēnīšu simptomu izzušana un turpmāka neesamība neliecina par pilnīgu atveseļošanos. Kandidoze var turpināt attīstīties, neradot ārējās pazīmes, bet radot bojājumus organismā. Sazinoties ar ārstu, ir vērts pieminēt iepriekš lietotos medikamentus un citas tiek veiktas ārstēšanas metodes.
Ginekologa apmeklējums un nepieciešamo pārbaužu nokārtošana ir obligāta medicīniskās apskates sastāvdaļa. Ja ārsts pēc sākotnējās pārbaudes ir noteicis precīzu diagnozi, labāk to mainīt. Simptomātiskais piena sēnīte ir līdzīgs daudzām ginekoloģiskām slimībām, kuras var noteikt tikai ar laboratorijas izmeklējumiem.
Jāatceras, ka visas ģimenes laime un ilgmūžība ir atkarīga no sievietes veselības. Jūs nedrīkstat saasināt slimību, ārstējot pašārstēšanos vai ignorējot vieglus simptomus. Strazds var izraisīt nopietnus sieviešu dzimumorgānu bojājumus. Tāpēc pie mazākajām kandidozes simptomu izpausmēm, īpaši, ja piena sēnīte nepāriet pirmajā reizē, jums jāsazinās ar kvalificētu ārstu un jāveic pilnīga visaptveroša pārbaude.
Īstais piena sēnīšu cēlonis
 Candida Albicans ir sēne, kas dzīvo mūsu kuņģa-zarnu traktā. Tas ir arī raugs, kas izraisa maksts kandidozi. Ir normāli, ja organismā ir noteikts Candida sēnīšu daudzums, kā arī labvēlīgās un aizsargājošās baktērijas, piemēram, Acidophillus un Bifidus, kuras var uzņemt ar pārtiku.
Candida Albicans ir sēne, kas dzīvo mūsu kuņģa-zarnu traktā. Tas ir arī raugs, kas izraisa maksts kandidozi. Ir normāli, ja organismā ir noteikts Candida sēnīšu daudzums, kā arī labvēlīgās un aizsargājošās baktērijas, piemēram, Acidophillus un Bifidus, kuras var uzņemt ar pārtiku.
Kad kaut kas notiek, labvēlīgās baktērijas mirst, un Candida sēnītes sāk nekontrolējami vairoties. Candida sēnīte var izplatīties visā kuņģa-zarnu traktā, izraisot vēdera uzpūšanos, gāzi, alerģiju, aizcietējumus, caureju un virkni citu gremošanas traucējumu.
Candida var izplatīties arī maksts zonā, prostatā, sirdī, plaušās, aknās un izraisīt daudzus simptomus un slimības.
Īstie piena sēnīšu cēloņi nav noslēpums. Katrai personai tie var būt arī atšķirīgi. Dažiem cilvēkiem piena sēnīte rodas vairāku iemeslu dēļ. Vispirms apskatīsim patiesos iemeslus un apspriedīsim katru.
 1. Antibiotikas: antibiotikas ir izplatīts piena sēnīšu cēlonis. Antibiotikas iznīcina gan kaitīgās baktērijas, gan labvēlīgās baktērijas. Kad antibiotikas iznīcina labvēlīgās baktērijas, Candida sēnītēm ir iespēja pilnā sparā vairoties. Ikviens, kurš ir ārstēts ar antibiotikām ilgāk par 7-10 dienām, ir galvenais piena sēnīšu kandidāts.
1. Antibiotikas: antibiotikas ir izplatīts piena sēnīšu cēlonis. Antibiotikas iznīcina gan kaitīgās baktērijas, gan labvēlīgās baktērijas. Kad antibiotikas iznīcina labvēlīgās baktērijas, Candida sēnītēm ir iespēja pilnā sparā vairoties. Ikviens, kurš ir ārstēts ar antibiotikām ilgāk par 7-10 dienām, ir galvenais piena sēnīšu kandidāts.
2. Kontracepcijas tabletes. Perorālās kontracepcijas tabletes galvenokārt ir hormonālais estrogēns.
Ir konstatēts, ka papildu estrogēns sintētiskā veidā veicina Candida augšanu. Daži pētījumi ir atklājuši, ka hormoni var ietekmēt zarnu baktērijas. Kontracepcijas tabletes, tāpat kā intrauterīnās ierīces, var izraisīt piena sēnīti.
3. Pārmērīgs stress un hormona kortizola līmeņa paaugstināšanās: stress var izraisīt Candida sēnīšu augšanu vairāku iemeslu dēļ. Stress izraisa noteikta hormona kortizola izdalīšanos. Kortizols var nomākt imūnsistēmu un arī paaugstināt cukura līmeni asinīs. Paaugstinot cukura līmeni asinīs, sēnīšu šūnas var barot un vairoties. Nomākta imūnsistēma padara organismu neaizsargātu pret pēkšņu Candida sēnīšu augšanu. Šīs reakcijas mēdz notikt kopā, un viss sākas ar hormona kortizola līmeņa paaugstināšanos. Tāpēc stress izraisa piena sēnīti. Ķermenim ir nepieciešams kortizols noteiktā daudzumā. Tas paaugstina cukura līmeni un ārstē iekaisumu. Ķermenis var kļūt atkarīgs no kortizola un cenšas to uzturēt paaugstinātā līmenī. Ir dažas vienkāršas uzturvielas, kas var palīdzēt pazemināt kortizola līmeni un atgriezties normālā stāvoklī, atslābinot nervu sistēmu.
Strazds jeb kandidoze ir Candida ģints sēņu izraisīta slimība. Slimības attīstība sievietēm ir saistīta ar vairākiem dažādiem ārējiem un iekšējiem faktoriem (hormonālā nelīdzsvarotība, neracionāla antibakteriālā terapija, higiēnas noteikumu neievērošana).
Maksts kandidozes simptomi ir pazīstami daudziem - nieze ārējo dzimumorgānu rajonā un balti, biezpienam līdzīgi izdalījumi. Neskatoties uz to, ka terapijai ir efektīvas zāles un diēta, ne vienmēr ir iespējams pilnībā izārstēt slimību.
Ja piena sēnīte atgriežas vairāk nekā četras reizes gadā, tiek noteikta diagnoze “hroniska kandidoze”.
Kāpēc parādās atkārtots piena sēnīte un kādas tam var būt sekas, ir jautājumi, kas satrauc daudzas sievietes.
Hroniskas kandidozes attīstības un izpausmes cēloņi
Kāpēc parādās ilgstošas kandidozes infekcijas? Saskaņā ar jaunākajiem pētījumiem hronisks piena sēnīte parādās sievietēm Candida ģints sēnīšu populācijas neviendabīguma dēļ.
 Iepriekš tika uzskatīts, ka kandidozi izraisa sēne Candida albicans, taču tagad šis viedoklis ir atspēkots, un sēnīšu infekciju rašanās procesā ir iesaistītas vairākas dažādas vienas ģints sēnes.
Iepriekš tika uzskatīts, ka kandidozi izraisa sēne Candida albicans, taču tagad šis viedoklis ir atspēkots, un sēnīšu infekciju rašanās procesā ir iesaistītas vairākas dažādas vienas ģints sēnes.
Šajā sakarā lietotās pretsēnīšu zāles un diēta var nebūt efektīva pret noteiktiem mikroorganismiem.
Piemēram, imidazola atvasinājumi (Klotrimazols u.c.) labi tiek galā ar iepriekšminēto sēnīšu veidu, bet citiem Candida ģints pārstāvjiem ir raksturīga samazināta jutība pret šīm zālēm un tie var ilgstoši saglabāties organismā, izraisot hronisku kandidozi.
Citi faktori, kas palielina hroniskas infekcijas risku:

Šo iemeslu dēļ ir grūti pilnībā izārstēt hronisku kandidozi, kas izraisa hroniskas sēnīšu infekcijas fokusa veidošanos. Turklāt, lai atbrīvotos no šī stāvokļa, būs nepieciešama ilgstoša un sarežģīta ārstēšana.
Sakarā ar to, ka imūnsistēmas darbības izmeklējumos nekādas novirzes nekonstatējas, pastāv viedoklis, ka hronisks piena sēnīte nav imūndeficīta stāvoklis, bet, gluži pretēji, tā pārmērīga aktivizēšanās. Tas papildina slimības attīstības iemeslus.
Svarīgs! Ilgstošas kandidozes gaitas sekas ļoti apdraud sievietes auglīgo funkciju neatkarīgi no to rašanās cēloņa.
Ievērojamam skaitam sieviešu iedzīvotāju makstī pastāvīgi ir sēnīšu mikroflora. Tomēr tiem nav slimības simptomu.Ir svarīgi ņemt vērā, ka hroniskajam piena sēnītei nav raksturīgi pastāvīgi izteikti slimības simptomi. Parasti sievietes ar šo diagnozi novēro šādas izpausmes:

Vairākas sievietes papildus šīm pazīmēm atzīmē, ka viņu seksuālajam partnerim pēc dzimumakta parādās nieze un izsitumi uz dzimumlocekļa, kā arī citi piena sēnīšu simptomi vīriešiem.
Terapijas principi
Hroniskas piena sēnītes ārstēšana ir grūts un sarežģīts uzdevums, kas ietver arī negatīvo seku novēršanu sievietes auglīgajai veselībai. Optimālais režīms un diēta, lai izārstētu hronisku kandidozes formu, vēl nav noteikta. Tomēr ir saraksts ar ieteikumiem, kas palīdzēs atbrīvoties no šīs slimības.
 Pastāvīga piena sēnīte prasa sākt terapiju ar pretsēnīšu zālēm neatkarīgi no tā formas: kapsula, tablete, maksts želeja vai īpašs gredzens, kas ievietots makstī.
Pastāvīga piena sēnīte prasa sākt terapiju ar pretsēnīšu zālēm neatkarīgi no tā formas: kapsula, tablete, maksts želeja vai īpašs gredzens, kas ievietots makstī.
Pamatojoties uz to, ka hroniskas kandidozes ārstēšana ir ilgs process, lielākā daļa sieviešu dod priekšroku iekšķīgi lietojamām zālēm. Vidēji terapijas ilgums ir no trim līdz sešiem mēnešiem, katru mēnesi nepieciešamas atkārtotas medicīniskās konsultācijas. Pēdējais ir nepieciešams, lai pastāvīgi mainītu devu un atrastu tās optimālo vērtību.
Apmēram pusē gadījumu ar šādu ārstēšanu hronisks piena sēnīte pāriet un sievieti vairs neapgrūtina, tomēr otrai pusei ir paveicies mazāk - pastāvīgi jāuzrauga veselība un jālieto pretsēnīšu līdzekļi (tabletes, želejas vai svecītes), kā arī ievērot ar zālēm nesaistītus ieteikumus, piemēram, noteiktu diētu un dzīvesveidu.

Tieši šī visaptverošā pieeja ļaus pilnībā izārstēt kandidozi.
Ja lietojat perorālos kombinētos kontracepcijas līdzekļus, Jums jākonsultējas ar savu ārstu par to lietošanas turpināšanu. Ja sievietei ir intrauterīnā ierīce un pēc tās uzstādīšanas parādās piena sēnīte, tad labāk no tā atbrīvoties.
Visefektīvākās zāles kandidozes ārstēšanai sievietēm ir pretsēnīšu svecītes un maksts želejas, kurām ir vietēja ietekme uz sēnīšu mikrofloru.
Zāles pret piena sēnīti
Atkārtota piena sēnīte ir nopietna slimība, kuras efektīvai ārstēšanai nepieciešams vairāk nekā viens mēnesis. Sieviešu slimības ārstēšanai lieto šādas zāles.
Zāles, kuru pamatā ir flukonazols
Ir Flucostat un Diflucan.
Flucostat ir visbiežāk lietotais pretsēnīšu līdzeklis Krievijā. Tās galvenā aktīvā sastāvdaļa ir flukonazols, kas ļauj atbrīvoties no sēnīšu mikroorganismiem.
 Aptiekās tas ir pieejams kapsulu veidā ar dažādām devām - 50 vai 150 mg. To var lietot pret dažādām kandidozēm, arī piena sēnītei.
Aptiekās tas ir pieejams kapsulu veidā ar dažādām devām - 50 vai 150 mg. To var lietot pret dažādām kandidozēm, arī piena sēnītei.
Tomēr ir arī svarīgas kontrindikācijas:
- dažādas sirds aritmijas;
- bieža alkohola lietošana;
- akūtas urīnceļu un nieru slimības.
Strazds jāārstē ar Flucostat šādi: zāļu kapsulu lieto trīs reizes - pirmajā, ceturtajā un septītajā dienā.
 Dažos gadījumos var būt nepieciešams lietot zāles vairākus mēnešus (četras reizes mēnesī, t.i., katru nedēļu). Tas novērsīs simptomus un novērsīs slimības atkārtošanos.
Dažos gadījumos var būt nepieciešams lietot zāles vairākus mēnešus (četras reizes mēnesī, t.i., katru nedēļu). Tas novērsīs simptomus un novērsīs slimības atkārtošanos.
Dažreiz var rasties blakusparādības: slikta dūša, reibonis vai alerģiskas reakcijas.
Diflucan ir vēl viens flukonazola zāļu pārstāvis. Tam ir liels skaits zāļu formu - pieejamas kapsulu veidā ar dažādām devām, pulveriem un šķīdumiem. Sēnīšu sēnīšu ārstēšanas shēma ar Diflucan neatšķiras no Flucostat, tomēr jums jākonsultējas ar savu ārstu.
Pimafucīns un klotrimazols
Pimafucīna galvenā iezīme ir iespēja lietot grūtniecības un zīdīšanas laikā. Tam ir vairākas zāļu formas - svecītes, tabletes un maksts krēms.
 Svecītes ir visefektīvākā forma, lai atbrīvotos no atkārtotas slimības gaitas un noņemtu visus simptomus. Svecītes jāievada intravagināli vienu reizi dienā 7-8 dienas.
Svecītes ir visefektīvākā forma, lai atbrīvotos no atkārtotas slimības gaitas un noņemtu visus simptomus. Svecītes jāievada intravagināli vienu reizi dienā 7-8 dienas.
Ja nepieciešams, pēc ārstējošā ārsta ieteikuma ārstēšanas kursu var atkārtot katru mēnesi. Šo zāļu lietošanas blakusparādības ir minimālas un ietver galvenokārt vietējas alerģiskas reakcijas ar paaugstinātu ķermeņa jutību pret zāļu sastāvdaļām.
Klotrimazols ir vēl viens aktīvs pretsēnīšu līdzeklis. Galvenie izdalīšanās veidi ir sveces, krēms un īpašs aerosols izsmidzināšanai. Indikācijas, ārstēšanas režīms un iespējamās blakusparādības ir līdzīgas Pimafucin.
Livarols
Aktīvā viela ir ketokonazols, kas efektīvi iznīcina Candida sēnītes un mazina kandidozes simptomus. Ārstēšanai visbiežāk izmanto svecītes. To atkārtota lietošana ir iespējama katru mēnesi, ja pēc ginekologa ieteikuma ir riska faktori slimības recidīvam.

Heksikons
Ar savu nosaukumu tas apvieno zāles ar antiseptisku iedarbību, kurām ir fungicīds efekts. Galvenā izmantotā forma ir svecītes, kas ļauj ārstēt sēnīšu infekcijas lokāli, bez sistēmiskas ietekmes uz ķermeni.
![]() Simptomi Hexicon ietekmē izzūd pēc dažām dienām. Atkārtoti lietot zāles ir iespējams katru mēnesi, ja sievietei ir atkārtotas piena sēnītes riska faktori. Hexicon svecītēm ir minimāls blakusparādību risks.
Simptomi Hexicon ietekmē izzūd pēc dažām dienām. Atkārtoti lietot zāles ir iespējams katru mēnesi, ja sievietei ir atkārtotas piena sēnītes riska faktori. Hexicon svecītēm ir minimāls blakusparādību risks.
Ilgstošas, recidivējošas piena sēnītes sekas ir ļoti nopietnas, tāpēc tas jāārstē, kad parādās pirmie simptomi. Iemesli, kas izraisa sēnīšu mikroorganismu atkārtotu augšanu, ir minēti iepriekš, tāpēc visam terapeitisko pasākumu klāstam jābūt vērstam uz to novēršanu, ieskaitot nepieciešamību pēc īpašas diētas.
Vietne sniedz atsauces informāciju tikai informatīviem nolūkiem. Slimību diagnostika un ārstēšana jāveic speciālista uzraudzībā. Visām zālēm ir kontrindikācijas. Nepieciešama speciālista konsultācija!
Katrai sievietei ir brīdis, kad viņa domā par kļūšanu par māti. Bet daudzas meitenes seksuālā dzīve sākas agrāk, nekā viņi ir gatavi mātes stāvoklim un ģimenes dzīvei kopumā. Īpaši mūsdienu sieviešu vidū bērna plānošana tiek atlikta līdz brīdim, kad viņas pilnībā realizē sevi citās dzīves jomās.
Nu, ja sieviete jau ir kļuvusi par māti un varbūt vairāk nekā vienu reizi, tad ir ļoti maz cilvēku, kas vēlas atkārtot šo varoņdarbu vēl duci reižu un dzemdēt katru gadu. Tāpēc kopš seniem laikiem cilvēki ir pielāgojušies, lai izvairītos no grūtniecības iestāšanās bez vēlēšanās. Lai apmānītu dabu, viņi izdomāja vienkāršas kontracepcijas metodes (no latīņu vārda contraceptio — izņēmums). Sākām ar dažādiem ēteriskās eļļas, augļu sulas, tamponi, losjoni, pārtraukts kontakts, auduma maisiņi (prezervatīvu priekštecis) un tā tālāk.
Kā redzat, spirāle ietekmē visus apaugļošanai nepieciešamos procesus:
- dzīvības aktivitāte un spermas kustības ātrums;
- olšūnu nobriešana un ovulācija;
- apaugļotas olšūnas pievienošana endometrijam.
Plusi un mīnusi intrauterīnās ierīces lietošanai
| IUD priekšrocības | IUD trūkumi |
| Ērts lietošanā, spirāle tiek uzstādīta uz laiku no 3 līdz 10 gadiem vai ilgāk. Nav nepieciešamas ikdienas procedūras, īpaša higiēnas aprūpe vai dzeramās tabletes pa stundām. Vārdu sakot, ilgu laiku jūs varat nedomāt par kontracepciju vispār un nebaidīties no nevēlamas grūtniecības, bet baudīt seksuālās attiecības. | Nav piemērots visām sievietēm, jo tam ir vairākas kontrindikācijas. Dažām sievietēm spirāle neiesakņojas. |
| Ļoti efektīva metode: grūtniecība iestājas tikai 2 no 100 gadījumiem. Inertās spirāles nodrošina zemāku efektivitāti, un, lietojot hormonālās intrauterīnās sistēmas, grūtniecības iestāšanās risks tiek samazināts līdz nullei. | Tomēr pastāv neplānotas grūtniecības risks ar spirāli. Turklāt spirāle var izkrist un sieviete to var nepamanīt. Bet 100% rezultātu var sasniegt, tikai noņemot piedēkļus vai sasienot olvadus un pilnībā atturoties no dzimumdzīves. |
| Reproduktīvās funkcijas saglabāšana uzreiz pēc spirāles izņemšanas. | Jaunām un nedzemdējušām sievietēm ieteicams atturēties no nehormonālu IUS lietošanas, jo kā blakusparādība var attīstīties iekaisīgas izmaiņas dzemdes endometrijā un piedēkļos, kas samazina grūtniecības iestāšanās iespējamību nākotnē. |
| Neietekmē seksuālās dzīves kvalitāti, tas ir, uz dzimumtieksmi, dzimumaktu abiem partneriem un orgasma sasniegšanu. | IUD var izraisīt sāpīgas un smagas mēnešreizes. Savukārt hormonālās spirāles, gluži pretēji, atrisina sāpīgu menstruāciju problēmas. Bet progestagēna IUD var izraisīt menstruāciju neesamību, kas arī negatīvi ietekmē sieviešu veselību. |
| Lēts. No pirmā acu uzmetiena var šķist, ka daži spirāles veidi ir dārgs prieks. Bet, ņemot vērā ilgo lietošanas laiku, šī metode būs daudz ekonomiskāka nekā tie produkti, kas jālieto katra dzimumakta laikā, katru dienu un katru mēnesi. | Iespējamās blakusparādības no spirāļu izmantošanas, diemžēl, to attīstība nav nekas neparasts. |
| IUD var lietot pēc dzemdībām laktācijas laikā kad perorālie hormonālie līdzekļi ir kontrindicēti. | Palielina iekaisuma procesu attīstības risku dzimumorgāni, un spirāle neaizsargā pret seksuāli transmisīvām slimībām. |
Papildus hormonālajām intrauterīnām sistēmām:
| Palielina ārpusdzemdes grūtniecības attīstības risku. Hormonālo spirāles lietošana ievērojami samazina patoloģiskas grūtniecības risku. |
| IUD ievietošanas procedūra prasa ginekologa apmeklējumu un rada diskomfortu un sāpes., nedzemdējušām sievietēm sāpju sindroms ir īpaši izteikts, dažreiz ir nepieciešama vietēja anestēzija. |
Indikācijas intrauterīnās ierīces uzstādīšanai
 1.
Īslaicīga vai pastāvīga nevēlamas grūtniecības profilakse, īpaši, ja ģimenē jau ir bērni. Intrauterīnās ierīces ir ideāli piemērotas sievietēm, kuras ir dzemdējušas un kurām ir viens seksuālais partneris, tas ir, tām, kurām ir infekcijas risks veneriskām slimībāmļoti zems.
1.
Īslaicīga vai pastāvīga nevēlamas grūtniecības profilakse, īpaši, ja ģimenē jau ir bērni. Intrauterīnās ierīces ir ideāli piemērotas sievietēm, kuras ir dzemdējušas un kurām ir viens seksuālais partneris, tas ir, tām, kurām ir infekcijas risks veneriskām slimībāmļoti zems. 2. Bieža nevēlama grūtniecība, sieviešu neefektivitāte vai neuzmanība citu lietošanā kontracepcija .
3. Grūtniecības profilakse pēc dzemdībām, īpaši pēc ķeizargrieziena, pēc medicīniska vai spontāna aborta spontānie aborti kad citas grūtniecības iestāšanās īslaicīgi ir nevēlama.
4. Sievietei ir īslaicīgas vai pastāvīgas kontrindikācijas grūtniecībai.
5. Ģenētisko patoloģiju klātbūtne ģimenes anamnēzē, ko sieviete nevēlas nodot mantojumā ( hemofilija , cistiskā fibroze , Dauna sindroms un daudzi citi),
6. Hormonālām intrauterīnām ierīcēm – dažas ginekoloģiskas patoloģijas:
- dzemdes fibroīdi, it īpaši, ja to pavada bagātīgs asiņaini izdalījumi Un dzemdes asiņošana ;
- bagātīgs sāpīgas mēnešreizes ;
- aizstājterapija estrogēni menopauzes sākumā vai pēc piedēkļu noņemšanas, lai novērstu endometrija augšanu.
Kontrindikācijas

Absolūtas kontrindikācijas visu intrauterīnās ierīces lietošanai
- Grūtniecības klātbūtne jebkurā stadijā, aizdomas par iespējamu grūtniecību;
- dzimumorgānu onkoloģiskās patoloģijas, kā arī vēzis piena dziedzeru ;
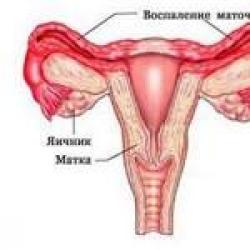
- sieviešu dzimumorgānu akūtas un hroniskas iekaisuma slimības: adnexīts , kolpīts , endometrīts, tostarp pēcdzemdību periodā, salpingīts un tā tālāk, ieskaitot pieejamību seksuāli transmisīvās slimības ;
- ārpusdzemdes grūtniecības anamnēzē;
- alerģiskas reakcijas uz materiāliem, no kuriem izgatavota spirāle;
- tuberkuloze reproduktīvā sistēma;
Relatīvās kontrindikācijas nehormonālo IUS lietošanai
- ja sievietei vēl nav bērnu;
- sieviete ir izlaidīga un tai ir risks saslimt ar seksuāli transmisīvām slimībām;
- bērnība un pusaudža gadi*;
- sievietes vecums virs 65 gadiem;
- dzemdes asiņošana un smagas sāpīgas mēnešreizes;
- dzemdes anomālijas (piemēram, divragu dzemde);
- hematoloģiskas slimības ( anēmija , leikēmija , trombocitopēnija un citi);
- endometrija augšana, endometrioze;
- uretrīts, cistīts, pielonefrīts- akūta vai hroniskas gaitas saasināšanās;
- labdabīgi dzemdes un piedēkļu audzēji (submukozāla mioma un dzemdes fibroīdi);
- intrauterīnās ierīces zudums vai blakusparādību attīstība pēc iepriekšējas ierīces lietošanas.
Relatīvās kontrindikācijas hormonālo intrauterīnās ierīces (sistēmu) lietošanai:
- dzemdes kakla displāzija;
- dzemdes anomālijas;
- uretrīts, cistīts, pielonefrīts - akūts vai hroniska kursa paasinājums;
- dzemdes fibroīdi;
- slimības aknas , aknu mazspēja ;
- smagas sirds un asinsvadu patoloģijas: ļaundabīgi arteriāli hipertensija, norādiet pēc insults vai sirdstrieka, smags sirds defekti ;
- migrēna;
- dekompensēts (nekontrolēts) cukura diabēts ;
- tromboflebīts apakšējās ekstremitātes;
- sievietes vecums virs 65 gadiem.
Kad es varu saņemt spirāli pēc dzemdībām, ķeizargrieziena vai aborta?
 Intrauterīnu ierīci var ievietot jau 3. dienā pēc nekomplicētas fizioloģiskas dzemdības. Bet parasti ginekologi Ieteicams pagaidīt, līdz beidzas lokijas izdalījumi (vidēji 1-2 mēneši). Tā būs drošāk. Pēc dzemdībām dzemde atjaunojas, tāpēc agrīna spirāles ievietošana palielina blakusparādību un ierīces agrīnas atgrūšanas risku. Lai sāktu lietot hormonālo intrauterīno sistēmu, jāgaida 2 mēneši pēc mazuļa piedzimšanas, tas ir nepieciešams ne tikai pilnīgai dzemdes atjaunošanai, bet arī hormonālā līmeņa normalizēšanai.
Intrauterīnu ierīci var ievietot jau 3. dienā pēc nekomplicētas fizioloģiskas dzemdības. Bet parasti ginekologi Ieteicams pagaidīt, līdz beidzas lokijas izdalījumi (vidēji 1-2 mēneši). Tā būs drošāk. Pēc dzemdībām dzemde atjaunojas, tāpēc agrīna spirāles ievietošana palielina blakusparādību un ierīces agrīnas atgrūšanas risku. Lai sāktu lietot hormonālo intrauterīno sistēmu, jāgaida 2 mēneši pēc mazuļa piedzimšanas, tas ir nepieciešams ne tikai pilnīgai dzemdes atjaunošanai, bet arī hormonālā līmeņa normalizēšanai. Pēc operācijas ķeizargrieziens spirāli var uzstādīt dzemdes dobumā tikai pēc 3-6 mēnešiem. Ir nepieciešams laiks, līdz veidojas pēcoperācijas rēta.
Pēc medicīniskas grūtniecības pārtraukšanas (līdz 12 nedēļām) spirāli labāk uzstādīt septiņu dienu laikā pēc sekojošo aborts menstruācijas. Bet ginekologs var ieteikt uzstādīt spirāli uzreiz pēc aborta, nepaceļoties no ginekoloģiskā krēsla. Tas ir iespējams, taču šajā gadījumā ievērojami palielinās intrauterīnās ierīces blakusparādību rašanās risks, kas saistīts ar paša aborta komplikācijām. Pēc spontāna aborta lēmumu par spirāles uzstādīšanas iespējamību un drošību pieņem tikai ārsts, viņš individuāli novērtē situāciju, analizē spontānā aborta cēloni un nosver plusus un mīnusus. Ja ir nepieciešams lietot ierīci pēc spontāna aborta, tā tiek uzstādīta dzemdes dobumā nākamo menstruāciju laikā.
Vai intrauterīnā ierīce tiek uzstādīta pēc 40 gadiem?
IUD var lietot jebkura sieviete, kurai ir ovulācija, ir saglabājies menstruālais cikls un, iespējams, iestājas grūtniecība. Hormonālās intrauterīnās sistēmas tiek uzstādītas arī periodā pēc sākuma menopauze lai iegūtu terapeitisko efektu. Tāpēc 40 gadi nav ierobežojums IUS lietošanai. Saskaņā ar instrukcijām IUS nav ieteicamas sievietēm, kas vecākas par 65 gadiem, taču šis ierobežojums parādījās tikai tāpēc, ka nav pietiekami pētīta intrauterīnās ierīces lietošana vecāka gadagājuma vecumā.Kā tiek uzstādīta intrauterīnā ierīce?
Intrauterīnās ierīces uzstādīšanu veic tikai ginekologs ginekoloģiskajā kabinetā. Pirms spirāles ievietošanas ārsts novērtē blakusparādību iespējamību un risku, lietojot to kontracepcijas līdzeklis , skaidro sievietei par iespējamām organisma reakcijām uz viena vai otra veida spirāles ieviešanu. Pirms intrauterīnās kontracepcijas līdzekļu uzstādīšanas sievietei jāveic pārbaude, lai pilnībā izslēgtu iespējamo grūtniecību un kontrindikācijas.Ieteicamā pārbaude pirms intrauterīnās ierīces ievietošanas:
- ginekoloģiskā izmeklēšana un piena dziedzeru palpācija (palpācija);
- smērēt no maksts, ja nepieciešams, kultūra mikrofloru ;
- citoloģiskā izmeklēšana uztriepes no dzemdes kakla;
- iegurņa orgānu ultraskaņa;
- dažos gadījumos grūtniecības tests vai asins analīze lai noteiktu līmeni hCG ;
- Piena dziedzeru ultraskaņa (sievietēm līdz 40 gadu vecumam) vai mammogrāfija(pēc 40 gadiem).
Sagatavošanās uzstādīšanai
Parasti spirāles ievietošanai nav nepieciešama īpaša sagatavošanās. Ja tiek atklātas iekaisuma slimības, vispirms būs jāiziet atbilstošas terapijas kurss.Tieši pirms procedūras nepieciešams iztukšot urīnpūslis.
Kurā menstruāciju dienā ir labāk uzstādīt intrauterīnu ierīci?
Intrauterīnās kontracepcijas līdzekļus parasti ievieto laikā menstruācijas vai līdz tās beigām, tas ir, 7 dienu laikā no menstruāciju sākuma. Optimālais periods ir 3-4 dienas. Tas ir nepieciešams, lai nepalaistu garām grūtniecības iestāšanos.Intrauterīno ierīci var uzstādīt kā avārijas kontracepcija, tas ir, ja sievietei ir bijis neaizsargāts dzimumakts un viņa sagaida nevēlamu grūtniecību. Šajā gadījumā ierīce tiek ievietota periodā pēc ovulācijas, kas var novērst apaugļotas olšūnas piestiprināšanos 75% gadījumu.
Tehnika intrauterīnās ierīces ievietošanai
Jebkura spirāle, kas iepakota vakuuma iepakojumā, ir sterila. Jums jāpārbauda derīguma termiņš. Spole ir jāatver tieši pirms uzstādīšanas, pretējā gadījumā tā zaudē savu sterilitāti un vairs nav lietojama. IUD ir vienreiz lietojama ierīce, tās atkārtota izmantošana ir stingri aizliegta.Vairumā gadījumu vietējā anestēzija nav nepieciešama. Anestēzijas līdzekļus dzemdes kakla rajonā var lietot sievietēm, kuras nav dzemdējušas un uzstādot hormonālās intrauterīnās sistēmas, jo tās ir plašākas.

Ievietošanas tehnika dažāda veida spirālēm var atšķirties. Katras spirāles uzstādīšanas iespējas ir sīki aprakstītas ierīces instrukcijās.
1.
Vagīnā tiek ievietots ginekoloģiskais spogulis, ar kura palīdzību tiek fiksēts dzemdes kakls.
2.
Dzemdes kakls tiek apstrādāts ar dezinfekcijas līdzekļiem.
3.
Izmantojot īpašas knaibles, dzemdes kakla kanāls (kanāls dzemdes kaklā, kas savieno maksts ar dzemdi) tiek iztaisnots un dzemdes kakls tiek atvērts.
4.
Caur dzemdes kakla kanālu dzemdes dobumā ievada īpašu zondi, lai precīzi izmērītu dzemdes garumu.
5.
Ja nepieciešams, dzemdes kakls ir sastindzis (piemēram, lidokaīns vai novokaīns). Pati spirāles ievietošana sākas pēc 4-5 minūtēm, kad iedarbojas anestēzijas līdzeklis.
6.
Spirāle tiek ievietota, izmantojot īpašu vadotni ar virzuli. Uz tā tiek uzlikts gredzens uz skalas atbilstoši dzemdes izmēram, tas ir nepieciešams, lai nesabojātu tās sienas. Tad dzemdē tiek ievietots diriģents ar spirāli. Sasniedzis atbilstošo atzīmi, ārsts nedaudz pavelk virzuli pret sevi, lai spirāles pleci atvērtos. Pēc tam spirāle tiek pārvietota tieši uz dzemdes dibena sieniņu. Kad ginekologs ir pārliecinājies, ka ierīce ir pareizi uzstādīta, virzošais vads tiek lēni un uzmanīgi izvilkts. Uzstādot dažas spirāles (piemēram, gredzenveida), plecu atvēršana nav nepieciešama, tāpēc spirāli ievieto dzemdes dibena sieniņā un pēc tam vienkārši izvelk vadotni.
7.
Spirālveida pavedienus nogriež makstī 2-3 cm attālumā no dzemdes kakla.
8.
Procedūra ir pabeigta, parasti tas aizņem 5-10 minūtes.
Vai intrauterīnās ierīces ievietošana ir sāpīga?
Pati procedūra, protams, ir nepatīkama un rada zināmu diskomfortu. Taču jūtamas sāpes ir pieļaujamas, viss ir atkarīgs no sievietes sāpju sliekšņa. Šīs sajūtas var salīdzināt ar sāpīgām menstruācijām. Aborts un dzemdības ir sāpīgākas.Pēc intrauterīnās ierīces uzstādīšanas

Ultraskaņas foto: Intrauterīnā ierīce dzemdes dobumā.
- Dzemde pie spirāles pilnībā pierod vairāku mēnešu laikā, tāpēc šajā periodā var novērot dažas izmaiņas sievietes veselībā, jāieklausās savā ķermenī.
- Dažos gadījumos pēc spirāles ievietošanas būs nepieciešams antibakteriālās terapijas kurss, piemēram, ja ir aizdomas par hlamīdijas, citu hronisku infekcijas uroģenitālā sistēma.
- Asiņaini, smērējoši un nepatīkami izdalījumi sāpes vēdera lejasdaļā vai aizmugurē var traucēt 1 nedēļu pēc IUS ievietošanas. Lai atvieglotu spazmas, varat lietot Nē-shpu.
- Higiēnas režīms ir normāls, jāmazgājas ar intīmiem līdzekļiem. higiēna divas reizes dienā.
- Jūs varat nodarboties ar seksu tikai 8-10 dienas pēc intrauterīnās ierīces uzstādīšanas.
- Vairākus mēnešus nevajadzētu cilāt svarus, nodarboties ar intensīvām fiziskām aktivitātēm vai pārkarsēties (sauna, pirts, karstās vannas).
- Ir nepieciešams periodiski zondēt spirāles pavedienus, kontrolēt to garumu, tas nedrīkst mainīties.
- Pēc 2 nedēļām labāk apmeklēt ginekologu, lai pārliecinātos, vai viss ir normāli.
- Menstruācijas pirmajos mēnešos pēc IUS uzstādīšanas var būt sāpīgas un smagas. Laika gaitā menstruācijas normalizējas.
- Lietojot hormonālās intrauterīnās sistēmas, pēc sešiem mēnešiem vai vairākiem gadiem menstruācijas var izzust ( amenoreja). Pēc pirmā cikla zuduma ir jāizslēdz grūtniecība. Menstruālais cikls tiks atjaunots uzreiz pēc spirāles noņemšanas.
- Ja ir kādas sūdzības, jākonsultējas ar ārstu.
- Turpmāk ginekologa apskate ir nepieciešama ik pēc 6-12 mēnešiem, kā jebkurai veselai sievietei.
Vai intrauterīnā ierīce var izkrist?
Ja intrauterīnā ierīce nav pareizi uzstādīta vai tā neiesakņojas, intrauterīnā ierīce var izkrist. Mums tas ir jāseko līdzi. Visbiežāk IUS zudums notiek menstruāciju laikā vai pēc smagas fiziskās slodzes. Tāpēc ir svarīgi pārbaudīt, vai spirālveida vītnes atrodas vietā, pārbaudīt higiēniskā salvete.Cik ilgs laiks nepieciešams intrauterīnās ierīces lietošanai?
 Periods, uz kuru tiek uzstādīta intrauterīnā kontracepcija, atšķiras atkarībā no ierīces veida.
Periods, uz kuru tiek uzstādīta intrauterīnā kontracepcija, atšķiras atkarībā no ierīces veida. - Inertās spirāles parasti uzstāda 2-3 gadus.
- Vara spirāles – līdz 5 gadiem.
- Vara spirāles ar sudrabu un zeltu - 7-10 gadi vai vairāk.
- Hormonālās intrauterīnās sistēmas - līdz 5 gadiem.
IUS nav ieteicams lietot pēc derīguma termiņa beigām, jo pastāv risks, ka spirāli var ieaugt dzemdes audos. Hormonālās spirāles zaudē savas īpašības hormonālo zāļu rezervju izsīkuma dēļ. Tas samazina intrauterīnās ierīces efektivitāti, kas var izraisīt neplānotu grūtniecību.
Intrauterīnās ierīces (vara, hormonālās): uzstādīšana, darbības princips, efektivitāte (Pērļu indekss), glabāšanas laiks. Kā pārbaudīt, vai spirāle ir vietā - video
Intrauterīnās ierīces noņemšana un nomaiņa
Indikācijas IUD noņemšanai:- lietošanas termiņš ir beidzies, un ir iespējams nomainīt intrauterīnās ierīces;
- sieviete grūtniecības plānošana ;
- bija blakusparādības no intrauterīnās ierīces lietošanas.
Lai noņemtu spirāli, vietējā anestēzija bieži nav nepieciešama. anestēzija būs nepieciešama, noņemot vai nomainot hormonālās spirāles. Ārsts fiksē dzemdes kaklu ar ginekoloģisko spoguli, un pēc tam, izmantojot īpašu instrumentu (knaibles), satver spirāles pavedienus un uzmanīgi izvelk ierīci, vienlaikus uzmanīgi izstiepjot dzemdes kaklu.
Parasti šī procedūra norit bez grūtībām, sieviete izjūt mazāk sāpju nekā ievietojot spirāli. Bet ir situācijas, kad spirāli nevar tik vienkārši izvilkt, tad ārsts paplašina dzemdes kakla kanālu un atvieglo spirāles izņemšanu. Var sastapties arī ar pārrautu diegu problēmu, tad ārsts caur dzemdes kaklu ievieto speciālu āķi, ar kura palīdzību svešķermenis tiek izņemts no dzemdes dobuma.
Bet ir situācijas, kad ārsts vienkārši neatklāj spirāles pavedienus. Rodas jautājums: vai dzemdē vispār ir spirāle? Ja jā, kur viņa ir? Lai to izdarītu, sievietei tas tiek lūgts Ultraskaņa iegurņa orgāni, ja nepieciešams radiogrāfija. Dažreiz ir gadījumi, kad spirāle atrodas ārpus dzemdes dobuma (tās sienas perforācijas dēļ), tad tā ir steidzami nepieciešama laparoskopiskā ķirurģija lai izņemtu svešķermeni.
Spirāles nomaiņa intrauterīnu kontracepciju var veikt uzreiz pēc vecās spirāles noņemšanas, nepalielinās komplikāciju attīstības risks.
Īpaši norādījumi pirms intrauterīnās ierīces noņemšanas un nomaiņas:
- savlaicīga spirāles nomaiņa atvieglo procedūru un garantē nepārtrauktu kontracepcijas darbību;
- Procedūru labāk veikt menstruāciju laikā;
- spirāles noņemšana ovulācijas laikā vai pirms tās palielina grūtniecības iestāšanās risku;
- pirms spirāles nomaiņas, jums jāizmanto citas kontracepcijas metodes 7 dienas pirms ( prezervatīvs, perorālos kontracepcijas līdzekļus vai spermicīdus), lai novērstu nevēlamu grūtniecību.
Iespējamās blakusparādības
 Intrauterīnā ierīce ir mūsdienīga, ērta un efektīva kontracepcijas metode. Bet tas ir arī svešķermenis, uz kuru mūsu ķermenis var reaģēt ar nevēlamām reakcijām. Vairumā gadījumu intrauterīnā kontracepcija ir labi panesama, taču dažām sievietēm var rasties šīs metodes nepanesība un var rasties blakusparādības, no kurām dažas var ļoti negatīvi ietekmēt veselību un izraisīt smagas patoloģijas. Samazināt šo blakusparādību rašanās risku palīdzēs šai sievietei piemērotā spirāles veida izvēle, detalizēts kontrindikāciju izvērtējums tās ievietošanai, savlaicīga tā izņemšana un, protams, pietiekama ginekologa profesionalitāte, kurš uzstādīs šo ierīci. dzemdes dobumā.
Intrauterīnā ierīce ir mūsdienīga, ērta un efektīva kontracepcijas metode. Bet tas ir arī svešķermenis, uz kuru mūsu ķermenis var reaģēt ar nevēlamām reakcijām. Vairumā gadījumu intrauterīnā kontracepcija ir labi panesama, taču dažām sievietēm var rasties šīs metodes nepanesība un var rasties blakusparādības, no kurām dažas var ļoti negatīvi ietekmēt veselību un izraisīt smagas patoloģijas. Samazināt šo blakusparādību rašanās risku palīdzēs šai sievietei piemērotā spirāles veida izvēle, detalizēts kontrindikāciju izvērtējums tās ievietošanai, savlaicīga tā izņemšana un, protams, pietiekama ginekologa profesionalitāte, kurš uzstādīs šo ierīci. dzemdes dobumā. Iespējamās blakusparādības un komplikācijas, lietojot intrauterīnu ierīci
| Blakusefekts | Attīstības iemesli | Cik bieži tas notiek? | Blakusparādību ārstēšana |
| Sāpes vēdera lejasdaļā uzreiz pēc spirāles ievietošanas | Bieži. |
|
|
| IUD zudums no dzemdes dobuma vai izstumšana |
| Bieži. |
|
| Sāpīgas un smagas mēnešreizes |
| Līdz 15%. |
|
Dzimumorgānu iekaisums (kolpīts, endometrīts, salpingīts, adnexīts):
|
| Līdz 1% gadījumu |
|
| Smaga dzemdes asiņošana |
| Ļoti reti |
|
Anēmija:
|
| Ļoti reti. |
|
| Fibroīdu attīstība |
| Reti. |
|
| Ārpusdzemdes grūtniecības risks |
| 1:1000 | Ķirurģiskā ārstēšana, olvadu noņemšana. |
| Sāpes dzimumakta laikā, grūtības sasniegt orgasmu. |
| Līdz 2%. | IUS izņemšana vai aizstāšana ar hormonālo spirāli. |
| Grūtniecības sākums | Intrauterīnā ierīce nav 100% efektīva metode. | No 2 līdz 15%. | Individuāla pieeja. |
Dzemdes sieniņu perforācija (punkcija):
| Dzemdes sieniņu bojājumi ierīces ievietošanas, darbības un noņemšanas laikā. Palieliniet dzemdes perforācijas risku:
| Ļoti reti. | Ķirurģiskā ārstēšana un neatliekamā medicīniskā palīdzība. |
| Spirāles ieaugšana dzemdes sieniņā |
| Līdz 1%. | Spirāles noņemšana caur dzemdes kaklu, izmantojot īpašus instrumentus. Dažreiz var būt nepieciešama laparoskopiska operācija. |
| Vara nepanesamība vai Vilsona slimība | individuāla neiecietība vai alerģija par varu. | Reti. | Aizstāšana ar cita veida kontracepcijas līdzekli vai hormonālo intrauterīnu ierīci. |
Papildu blakusparādības no hormonālās intrauterīnās sistēmas lietošanas (kas saistītas ar progestagēna hormonu):
- menstruāciju trūkums (amenoreja), pēc ierīces noņemšanas tiek atjaunots menstruālais cikls;
- Augsta riska ārpusdzemdes grūtniecība, nepieciešama ultraskaņas kontrole.
- Šāda grūtniecība agrīnā stadijā var beigties ar spontānu abortu, kas ir saistīts ar spirāles ietekmi uz endometriju, pie kura tiek piestiprināta apaugļotā olšūna.
- IUD var izraisīt augļa intrauterīnu infekciju, kā arī intrauterīnās augšanas aizkavēšanos un izzūdoša grūtniecība.
- Augsts augļa anomāliju risks grūtniecības laikā ar hormonālo spirāli.
Arī gestagēna ievadīšanas gadījumā var attīstīties alerģiska reakcija, kas prasa steidzamu ierīces izņemšanu no dzemdes.
Intrauterīnā ierīce (IUD): sastāvs, darbība, indikācijas, iespējamās lietošanas negatīvās sekas - video
Intrauterīnā ierīce (IUD): darbības mehānisms, bīstamas komplikācijas (terapeita atzinums) - video
Kā grūtniecība norit ar intrauterīnu ierīci?

Kā jau kļuvis skaidrs, intrauterīnās kontracepcijas līdzekļi 100% nepasargā no grūtniecības. Lielākajai daļai šo "laimīgo" grūtniecība norit normāli, bērns var patstāvīgi izspiest spirāli otrajā trimestrī un pat piedzimt ar to rokās; dažiem bērniem tā ir kā rotaļlieta. Bet ne vienmēr viss ir tik gludi, un, ja sieviete nolemj turpināt šādu grūtniecību, viņai jābūt gatavai dažādām problēmām.
Grūtniecības vadīšanas pamatprincipi ar IUD:
1.
Grūtības rodas ar diagnostika grūtniecība, sieviete ir pārliecināta par savu kontracepciju. Un menstruāciju traucējumi ar IUS nav nekas neparasts, tas noved pie tā, ka grūtniecību var diagnosticēt vēlu, kad aborts jau ir grūts. Tāpēc ir ļoti svarīgi ieklausīties savā ķermenī un pie mazākajām novirzēm, izmaiņām vai grūtniecības mājieniem konsultēties ar ārstu.
2.
Ja sieviete vēlas, var veikt medicīnisko abortu.
3.
IUD nav indikācija medicīniskai grūtniecības pārtraukšanai. Izvēle ir sievietes ziņā, jo vairumā gadījumu grūtniecība ar spirāli norit normāli un bez komplikācijām. Tomēr ārstam ir jānovērtē iespējamie grūtniecības riski un var ieteikt to pārtraukt.
4.
IUD var izņemt grūtniecības laikā. Vara spole bieži netiek noņemta, jo tā neietekmē augļa attīstību. Hormonālā spirāle visā grūtniecības laikā atbrīvos hormonus, kas var izraisīt augļa attīstības anomālijas. Ginekologs var izņemt spirāli, ja ir saglabāti tās pavedieni un tā tiek izņemta no dzemdes viegli un gludi.
5.
Šāda grūtniecība prasa pastāvīgu ārstu uzraudzību, ir nepieciešama regulāra augļa ultraskaņas uzraudzība.
 Iespējamie grūtniecības riski, izmantojot intrauterīnu ierīci:
Iespējamie grūtniecības riski, izmantojot intrauterīnu ierīci:
Kā izvēlēties labu intrauterīnu ierīci? Kura spirāle ir labāka?
 Ginekologam jāizvēlas spirāles veids, izmērs un ražotājs. Tikai viņš var noteikt indikācijas un kontrindikācijas konkrēta intrauterīnās kontracepcijas līdzekļa lietošanai, kā arī Jūsu organisma individuālās īpašības. Bet, ja sieviete ir absolūti vesela, tad ārsts var nodrošināt IUS izvēli. Tad rodas daudz jautājumu.
Ginekologam jāizvēlas spirāles veids, izmērs un ražotājs. Tikai viņš var noteikt indikācijas un kontrindikācijas konkrēta intrauterīnās kontracepcijas līdzekļa lietošanai, kā arī Jūsu organisma individuālās īpašības. Bet, ja sieviete ir absolūti vesela, tad ārsts var nodrošināt IUS izvēli. Tad rodas daudz jautājumu. "Kuru IUD man izvēlēties, vara vai hormonālo?"Šeit sievietei jāizvēlas starp efektivitāti un iespējamām blakusparādībām. Hormonālajai spirālei ir vairāk iespējamo ar gestagēnu saistīto blakusparādību, taču tās ir īslaicīgas un izzūd pēc dažiem mēnešiem. Un kontracepcijas efekts, lietojot šādu ierīci, ir daudz lielāks. Ja sievietei ir mioma, tad hormonālā spirāle ir ne tikai kontracepcijas, bet arī ārstēšanas metode. Vara spirālei ar sudrabu un īpaši zeltu ir augstāka efektivitāte nekā parastajai vara ierīcei, un blakusparādību risks ir mazāks; tas ir savdabīgs vidusceļš starp hormonālo un vara spirāli.
"Cik maksā intrauterīnā ierīce?" Daudzām sievietēm izmaksu efektivitātes jautājums ir ļoti svarīgs un nosaka spirāles izvēli. Vara IUD ir daudz lētākas nekā hormonālās sistēmas. Arī spirālēm ar sudrabu un zeltu ir augstas izmaksas.
“Kura spole tiek izmantota visilgāk?” Spirāles ar sudrabu un zeltu var izmantot visilgāk, līdz 7-10 gadiem vai ilgāk. Hormonālās spirāles parasti lieto ne ilgāk kā 5 gadus.
"Kura IUD neietekmēs turpmāko grūtniecību?" Jebkura spirāle var radīt problēmas ar turpmāko grūtniecību, tostarp ārpusdzemdes grūtniecību un neauglība iekaisuma procesa dēļ. Ārpusdzemdes grūtniecības iestāšanās risks spirāles lietošanas laikā ir lielāks, lietojot hormonālās spirāli progestagēna darbības dēļ. Vara IUD rada lielāku komplikāciju risku, piemēram, dzemdes un piedēkļu iekaisumu. Ja spirāli noņem, ārpusdzemdes grūtniecība bieži notiek pēc vara IUS lietošanas.
"Kura spole ir nesāpīga?" Spoles uzstādīšanas un noņemšanas laikā sieviete izjūt sāpes. Bet tam nevajadzētu būtiski ietekmēt IUS izvēli. Kad tiek ieviesta hormonālā sistēma, šīs sāpīgās sajūtas ir izteiktākas, tāpēc tiek izmantota vietējā anestēzija. Vietējo anestēziju var veikt, ieviešot vara spirāli sievietēm, kuras ir īpaši iespaidojamas un emocionālas.
Pārskats par dažādām mūsdienu intrauterīnām ierīcēm: Juno, Mirena, Goldlily, Multiload, Vector extra, spirāles ar zeltu un sudrabu
| Vārds | Apraksts | Derīgums | ||