Olvadu salpingīts, ārstēšana, simptomi, pazīmes. Dzemdes caurules iekaisuma ārstēšana, diagnostikas un profilakses metodes Iekaisuma process olvados
Viens no visizplatītākajiem ginekoloģisko slimību veidiem ir salpingīts, kuru ir diezgan grūti ārstēt ar konservatīvām metodēm, un tas ir arī pilns ar neauglības attīstību. Salpingītu sauc par olvadu iekaisumu, kas sāk attīstīties sakarā ar infekcijas iekļūšanu reproduktīvo orgānu dobumā. Pirmkārt, patoloģija lokalizējas uz dzemdes piedēkļu gļotādām virsmām, tad progresējošais olnīcu iekaisums sāk izplatīties tālāk un ietekmē muskuļu slāņa struktūras olvados. Ja nav ārkārtas zāļu terapijas, olvados veidojas saaugumi, kas noved pie to aizsprostojuma veidošanās un visām no tā izrietošajām sekām.
Iesniegtajā pārskatā mēs sīkāk aplūkosim, kas veicina olvadu un olnīcu iekaisuma veidošanos, šīs slimības šķirnes, simptomātiskās pazīmes un terapeitiskās kontroles pamatprincipus, kā arī ķirurģiskas iejaukšanās iespējamību un alternatīvu. ārstēšanas metodes.
Bieži infekcija notiek virzienā no apakšas uz augšu, tas ir, caur maksts dobumu. No kurienes infekciozie mikroorganismi pa dzemdes kakla kanālu pārvietojas dzemdes orgāna dobumā, un visbeidzot, to kustības beigu punkts ir dzemdes caurules, kur sāk progresēt iekaisuma process.
Ir arī vērts atzīmēt, ka olvadu iekaisums var sākties caur lejupejošiem infekcijas ceļiem, tas ir, caur sigmoīdo resnās zarnas vai papildinājumu. Daudz retāk patoloģijas veidošanās notiek caur asinsriti no jebkura progresējoša infekcijas slimības fokusa, kas attīstās sievietes ķermenī.

Šīs patoloģijas attīstību veicina milzīgs skaits provocējošu faktoru, visizplatītākās ir infekcijas slimības, ko pārnēsā partneru seksuālās tuvības ceļā:
- hlamīdijas;
- gonoreja;
- papilomas vīrusa infekcija;
- dzimumorgānu herpes;
- trichomoniāze;
- citomegalovīrusa infekcija.
Šo slimību progresēšana sievietēm veicina urīnceļu un olvadu iekaisuma attīstību. Vairums šo slimību attīstības mānīgums slēpjas apstāklī, ka tās notiek bez simptomātisku pazīmju izpausmes, kā rezultātā sievietes ilgstoši neapmeklē ginekoloģisko kabinetu un patoloģija kļūst hroniska. Ilgstoša baktēriju mikrofloras klātbūtne uz dzimumorgānu gļotādām veicina imūnās aizsardzības sistēmas samazināšanos un asinsrites intensitātes samazināšanos šajos orgānos. Uz šī fona ar mazāko papildu provocējošā faktora ietekmi saaukstēšanās, depresijas vai stresa veidā iekaisuma infekcija sāk virzīties uz augšu, lai bojātu olvadus.
Salpingīts ar venerisku slimību
Pēc infekciozo mikroorganismu iekļūšanas olvadu gļotādas struktūrā sākas to intensīva vairošanās. Tā rezultātā olvadu iekšējās sienas kļūst iekaisušas, kas izraisa asinsrites traucējumus. Pēc tam iekaisuma procesi iekļūst visos olvadu slāņos, kas veicina to biezuma palielināšanos un adhezīvu reakciju aktivizēšanos, kas noved pie caurules bloķēšanas un neauglības attīstības. Progresējot bakteriālai infekcijai, caurulēs var parādīties strutainas dabas uzkrāšanās. Bieži vien olvadu iekaisumam, kas attīstās seksuāli transmisīvo slimību negatīvās ietekmes dēļ, ir divpusēja gaita.

Ir vērts atzīmēt, ka, veicot izlaidīgu seksuālo dzīvi un noslēdzot tuvību ar dažādiem seksuālajiem partneriem, iekaisuma procesa iespējamība olvados palielinās vairākas reizes. Tas ir saistīts ar faktu, ka šāds intīms dzīvesveids palielina risku saslimt ar seksuāli transmisīvām slimībām un, iespējams, vairākas to šķirnes vienlaikus, ko sauc par mikrobu asociāciju. Tas viss noved pie imunitātes samazināšanās un barjeras iznīcināšanas, kas aizsargā dzimumorgānu gļotādas virsmas no baktēriju mikroorganismu iekļūšanas.
Salpingīta mehāniskie cēloņi
Cauruļu iekaisuma attīstība var veicināt dažādus mehāniska rakstura gļotādu bojājumus, tostarp:
- traumas, kas gūtas darba aktivitātes procesā;
- priekšlaicīga grūtniecības pārtraukšana;
- spirāles iestatīšana, ko organisms var uztvert kā svešķermeņa iekļūšanu, pret kuru var sākties alerģiskas iekaisuma reakcijas, kas arī noved pie vietējās imūnās aizsardzības sistēmas samazināšanās;
- intrauterīnā diagnostika: salpingoskopija vai metrosalpingogrāfija.
Caurules iekaisums var sākties arī no progresējošas slimības dobumā blakus orgāniem (zarnām, urīnpūslim), caur asinsriti vai limfātiskajiem asinsvadiem un limfu. Patoloģiskas parādības, kas var veicināt salpingīta rašanos, ir: kolīts, apendicīts, olnīcu iekaisums, iegurņa peritonīts.
Infekcijas pāreja no orgāniem, kurus skārusi patoloģijas, uz olvados notiek, ņemot vērā to tuvumu anatomiskajai atrašanās vietai.
Papildu iemesli ir: partneru tuvība menstruālā cikla laikā, seksuālās aktivitātes sākšanās jau agrā vecumā un netradicionālas partneru seksuālās tuvības formas.
Patoloģijas šķirnes
Olvadu iekaisums jeb salpingīts tiek iedalīts vairākos veidos atkarībā no patoloģijas veidošanās vietas, rakstura un progresēšanas procesa. Salpingīts var būt:
- hroniska;
- asa;
- labā vai kreisā puse;
- strutojošs raksturs;
- plūstot kopā ar ooforīta attīstību.
Akūta salpingīta attīstība
Šī patoloģijas forma rodas no infekciozās mikrofloras iekļūšanas olvadu dobumā, ņemot vērā strauju imūnās aizsardzības līmeņa pazemināšanos. Visbiežāk šāda procesa veidošanās notiek uz ooforīta fona, ko raksturo kā olnīcu iekaisumu, vai ārpusdzemdes grūtniecības laikā.
Akūtu iekaisuma reakciju attīstība olvadu rajonā ir raksturīga ar izteiktu simptomu veidošanos, kas izpaužas kā:
- straujš temperatūras rādītāju pieaugums;
- vājums un savārgums visā ķermenī;
- palielināta sirdsdarbība;
- akūtu sāpju parādīšanās cirkšņa zonā;
- patoloģiska maksts sekrēta izdalīšanās, kas var būt strutojoša, putojoša vai asiņaina atkarībā no patogēna veida;
- orgānu urīnceļu sistēmas funkcionālo spēju pārkāpums.
Var būt arī kuņģa-zarnu trakta orgānu funkcionalitātes samazināšanās, kas izpaužas kā izkārnījumu pārkāpums un caurejas pazīmes.
Hroniskas patoloģijas attīstība
Salpingītu, kam ir hroniska izpausme, raksturo vieglu simptomātisku pazīmju veidošanās un apmierinoša veselības stāvokļa saglabāšana. Tiek atzīmēts niecīgs izdalījumi no maksts un pastāvīgas sāpīgas sāpes vēdera lejasdaļā. Temperatūras rādītāji reti pārsniedz normas robežas, bet, ja tas notiek, tie nepārsniedz 37,2 grādus.

Šim patoloģijas veidam ir raksturīga viļņota gaita ar mainīgiem recidīva un saasināšanās periodiem. Hronisks salpingīts bieži izraisa menstruālā plūsmas cikliskuma un pārpilnības pārkāpumu, un tam ir vislielākā neauglības attīstības iespējamība.
Strutaina salpingīta gaita
Pirms strutainas salpinga patoloģijas formas veidošanās notiek gonorejas infekciozo mikroorganismu iekļūšana dzemdes orgāna un caurulīšu dobumā, kas var notikt uz fona:
- spontāns aborts;
- priekšlaicīga ķirurģiska grūtniecības pārtraukšana;
- intrauterīnās ierīces lietošana, kurai beidzies derīguma termiņš.
Galvenās strutojoša olvadu iekaisuma pazīmes ir šādu simptomu parādīšanās: drebuļi, drudzis, asas sāpes vēdera lejasdaļā.
Salpingooforīts
Par visizplatītāko salpingīta attīstības formu tiek uzskatīta tā veidošanās kombinācijā ar ooforītu, tas ir, olnīcu iekaisumu, ko medicīnā dēvē par salpingooforītu.
Parādīšanās cēloņi:
- samazināta imunitāte;
- hipotermija;
- biežu stresa situāciju negatīvā ietekme.
Savlaicīgai šīs patoloģijas formas ārstēšanai būs labvēlīga prognoze, pretējā gadījumā var rasties komplikācijas, kas ir saistītas ar neauglību un olnīcu hipofunkcijas attīstību.
Simptomi
Ar olvadu iekaisumu simptomi, kas norāda uz šīs patoloģijas attīstību, ir atkarīgi no infekcijas fokusa atrašanās vietas, iekaisuma raksturīgajām iezīmēm un iespējamām sievietes ķermeņa reakcijām uz slimības gaitu. Iespaidīgu ietekmi uz olvadu iekaisuma simptomiem un ārstēšanu atstāj vienlaicīgas sieviešu ķermeņa slimības, kas vairāk saistītas ar veneriskā tipa patoloģijām. Galvenās progresējoša iekaisuma klīniskās izpausmes olvados ir:

- sāpju parādīšanās vēdera apakšējā trešdaļā;
- temperatūras rādītāju paaugstināšanās, kas bieži pārsniedz subfebrīla robežas (ar strutojošu patoloģijas formu);
- maksts eļļošanas parādīšanās, kurai ir patoloģisks raksturs;
- sāpju parādīšanās seksuāla kontakta laikā ar partneri;
- menstruāciju cikliskuma, pārpilnības un periodiskuma patogēnas izmaiņas;
- nespēja ieņemt bērnu.
Vislielākā neauglības attīstības iespējamība rodas ar divpusēju hronisku salpingītu, kam raksturīga divu olvadu sakāve vienlaikus un adhezīvā procesa progresēšana. Diagnosticējot vienpusēju salpingītu, neauglības attīstības risks tiek samazināts uz pusi, jo viena caurule paliek funkcionāla.
Salpingīta ārstēšana
Ar olvadu iekaisumu ārstēšanu var veikt ar dažādām metodēm. Atkarībā no patoloģijas smaguma pakāpes ārstējošais ārsts, pamatojoties uz savāktajiem diagnostikas pasākumu rezultātiem, var izrakstīt slimības medikamentus, ķirurģisku vai alternatīvu ārstēšanu.
Medicīniskā terapija
Salpingīta zāļu terapija sastāv no infekciozās mikrofloras likvidēšanas, pretiekaisuma līdzekļu lietošanas un imunitātes palielināšanas. Pirmkārt, lai novērstu iekaisuma procesu, tiek noteikts viens no šiem antibakteriālajiem līdzekļiem:

- Ampicilīns, kas novērš baktēriju mikroorganismu attīstību, kavējot to sieniņu sintēzi. To atšķaida ar novokaīnu un ievada intramuskulāras injekcijas veidā ik pēc 6 stundām, katrā pa 500 mg;
- Ampiox ir zāles, kurām ir gan antibakteriāls, gan baktericīds darbības spektrs. To lieto trīs reizes dienā, iekšpusē 500 mg;
- Klaforan ir pulverveida preparāts, kam ir destruktīva ietekme uz baktēriju mikroorganismu šūnu elementiem, kas aptur to vairošanās procesus. Ieteicams intravenozai vai intramuskulārai ievadīšanai viena grama daudzumā, trīs reizes dienā;
- Eritromicīns ir iekapsulēts medikaments, kas palīdz novērst baktēriju augšanu iekaisuma procesa fokusā. To lieto iekšķīgi četras reizes dienā, vienu kapsulu.
- Klions jeb Metronidazols aptur baktēriju mikroorganismu un Trichomonas vairošanos. To lieto iekšķīgi, vienu tableti trīs reizes dienā.
Lai nodrošinātu profilaktisku iedarbību pret disbakteriozes veidošanos, antibakteriālo zāļu uzņemšanu kombinē ar zālēm, kurām ir pretsēnīšu iedarbība, tostarp Flukonazols un Ketokonazols, kā arī tiek nozīmētas probiotikas Linex vai Vitaflora formā.

Lai samazinātu iekaisuma procesu, tiek izrakstītas zāles ar pretiekaisuma darbības spektru: Nurofen, Butadione, Paracetamol un Advil, kas tiek kombinēti ar vitamīnu kompleksu un antioksidantu uzņemšanu, kas nodrošina vielmaiņas procesu normalizāciju.
Starp vitamīnu kompleksiem, kas nepieciešami salpingīta ārstēšanai, ieteicams lietot:
- E grupas vitamīni;
- askorbīnskābe;
- kokarboksilāze.
Palielināt atveseļošanās iespējamību palīdzēs imūnmodulējošu zāļu lietošana: Imunofan, Polyoxidonium vai Griprinosin.
Zāļu devu un lietošanas ilgumu nosaka tikai ārstējošais ārsts. Pašārstēšanās šādā sarežģītā patoloģiskā procesā ir ļoti atturīga.
Ķirurģiskās ārstēšanas metodes
Ja konservatīva ārstēšana, izmantojot medikamentus, nav efektīva, akūtā vai hroniskā salpingīta gadījumā var noteikt ķirurģisku iejaukšanos. Ir nepieciešams ķirurģiski ārstēt olvadu iekaisumu šādās situācijās:

- kad dzemdes piedēkļu dobumā rodas audzējam līdzīgs jaunveidojums;
- veidojot strutojošus uzkrājumus;
- diagnosticējot neauglību ar neskaidru ģenēzi;
- ar adhezīvu procesu veidošanos un abu olvadu aizsprostojumu.
Operāciju var veikt ar laparoskopiju, tas ir, izmantojot īpašu ierīci, kas tiek ievietota caur mikroskopisku atveri vēderā. Ja šī operācija nebeidzas veiksmīgi, tad tiek veikta laparotomijas operācija, kas sastāv no nepieciešamo manipulāciju veikšanas, veicot lielu griezumu vēdera priekšējā sienā.
etnozinātne
Ar nekomplicētu iekaisuma salpingīta gaitu var izmantot netradicionālas ārstēšanas metodes:
- vannu lietošana ar salviju, rozmarīnu vai baldriānu;
- douching ar ārstniecības augu (kliņģerīšu, liepu, salvijas vai bergēniju) uzlējumiem vai novārījumiem;
- novārījumi iekšķīgai lietošanai, pagatavoti uz bērza mizas, irbenju ziedu vai māllēpes bāzes.
Labāk ir novērst iekaisuma patoloģijas rašanos olvados, nevis pēc tam to ārstēt, un šim nolūkam jums ir jābūt uzmanīgākam pret orgānu reproduktīvās sistēmas veselību, savlaicīgi jānovērš visas seksuāli transmisīvās patoloģijas, regulāri. iziet ginekoloģisko izmeklēšanu un izslēdz biežu seksuālo partneru maiņu.
Vai tekstā atradāt kļūdu? Izvēlieties to un noklikšķiniet Ctrl+Enter un mēs to salabosim!
Salpingīts- infekcijas slimība, ko pavada vienpusējs vai divpusējs iekaisums
olvados. Visbiežāk olvadu iekaisums rodas, iesaistot citus mazā iegurņa orgānus (
olnīcas, dzemdes saites
Salpingīts ir viena no visbiežāk sastopamajām iegurņa infekcijām. Izolēts olvadu iekaisums ir reti sastopams, tikai 30 procentos gadījumu. Citos gadījumos iekaisums skar arī olnīcas, attīstoties tā sauktajam salpingooforītam. Pēc dažādiem datiem, vidēji viena sieviete no 10 cieš no olvadu iekaisuma. 20 procentos gadījumu salpingīts beidzas
neauglība
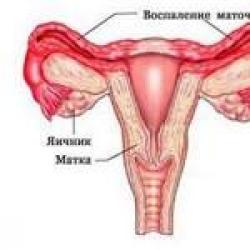
Dzemdes anatomija
Dzemde ir sieviešu reproduktīvās sistēmas nepāra muskuļu orgāns. Tam ir bumbierveida forma, un no tā sānos atkāpjas olvadi. Parasti dzemde ieņem centrālo stāvokli mazajā iegurnī ar nelielu sasvēršanos uz priekšu (
urīnpūšļa virzienā
). Šo stāvokli nodrošina dzemdes un tās piedēkļu saišu aparāts. Dzemdes piedēkļus attēlo olvadi un olnīcas.
Olvadi Olvadi jeb olvadi atrodas abās dzemdes pusēs. Tie rodas dzemdes augšējo stūru reģionā un iet uz mazā iegurņa sānu sienām. Vidēji vienas caurules garums ir 10 - 12 centimetri, bet biezums - 0,5 centimetri. Anatomiski olvados izšķir vairākas daļas.
Olvada daļas:
- dzemdes daļa;
- isthmus;
- ampulāra daļa;
- piltuve.
Visas šīs daļas atšķiras pēc garuma un platuma. Tātad šaurākā olvadu daļa ir tās dzemdes daļa. Piltuve - šī ir visplašākā olvadu daļa, tā beidzas ar daudzām bārkstīm, kuru gali sasniedz olnīcas. Caur šīm bārkstīm tiek notverts nobriedis folikuls, kas pēc tam pārvietojas pa olvadu (proti, tās dobumā) un sasniedz dzemdes ķermeni.
Caurules dzemdes daļa atrodas dzemdē, savienojot olvadu dobumu ar pašas dzemdes dobumu. Piltuve, kas atveras vēdera dobumā, savieno pēdējo ar olvadu dobumu. Tādējādi vienā galā olvada sazinās ar vēdera dobumu, bet otrā - ar dzemdes dobumu. Šīs anatomiskās īpatnības rezultātā dzemdes dobums sazinās ar iegurņa dobumu un vēdera dobumu. Tas izskaidro izplatību
infekcijas
caur olvadiem. No vienas puses, infekcijas izraisītājs var iekļūt olvados no maksts un dzemdes (
augšupejošais ceļš
), un, no otras puses, tas var iekļūt no vēdera dobuma (
lejupejošs ceļš
Olvadu sienas nedaudz atšķiras no pašas dzemdes sienām. Atšķirībā no dzemdes, kurai ir trīs slāņi, olvadu sieniņām ir četri.
Olvadu sieniņu struktūra:
- iekšējais gļotādas slānis;
- muskuļu slānis;
- subserozais slānis;
- serozs vai savienojošs slānis.
Dažādu ārējo un iekšējo faktoru ietekmē iekšējais gļotādas slānis tiek pakļauts vislielākajām izmaiņām. Tātad ar salpingītu iekaisuma process sākotnēji ietekmē caurules gļotādu slāni, attīstoties tā sauktajam endosalpingītam. Tad tas pāriet uz muskuļu un serozām membrānām. Visu olvadu slāņu sakāves rezultātā tajos attīstās līmēšanas process. Adhēzijas ir saistaudu pavedieni, kas veidojas starp caurulēm un olnīcām, dzemdes saitēm un citiem orgāniem.
Attīstoties iekaisuma procesam, kas ietekmē visus slāņus, cauruļu sienas sabiezē un deformējas, un tiek traucēta to caurlaidība.
Olnīcas ir sieviešu dzimumdziedzeri, kas atrodas iegurnī dzemdes sānos. Vidējais olnīcu izmērs svārstās no 2 līdz 5 centimetriem garumā un no 1,5 līdz 3 centimetriem platumā. Viņi veic vairākas svarīgas funkcijas sievietes ķermenī.
Olnīcu funkcijas:
- dzimumšūnu uzglabāšana;
- ikmēneša dzimumšūnu nobriešana;
- dzimumhormonu (estrogēna, progestīna) sintēze.
Olnīcu struktūra Olnīcā izšķir divus slāņus - kortikālo vielu un stromu. Kortikālo vielu attēlo daudzi pūslīši, kurus sauc par folikuliem. Šīs pūslīši satur sieviešu dzimuma šūnas vai olas. Folikulās olas atrodas dažādās nogatavināšanas stadijās. Jo lielāks ir folikuls, jo nobriedušāka ir tajā esošā olšūna. Olnīcu stroma sastāv no saistaudiem.
Olnīcas atrodas tiešā olvadu tuvumā. Viena no garākajām caurules malām tuvojas olnīcas olvadu galam. Tas izskaidro faktu, ka izolēts olvadu iekaisums ir ārkārtīgi reti sastopams. Visbiežāk salpingīts rodas ar olnīcu iesaistīšanos, un šajā gadījumā to sauc par salpingooforītu.
Olnīcas ir kustīgi mazā iegurņa orgāni. Tāpat kā pati dzemde, tie tiek fiksēti ar saitēm.
Olvadu iekaisuma cēloņi
Olvadu iekaisumam ir daudz iemeslu. Pamatā tās ir dažādas mikrobu asociācijas, kā arī
Visbiežāk infekcija notiek augšupejošā ceļā, tas ir, infekcija no dzimumorgāniem (
maksts
) vai urīnceļu orgāni (
urīnizvadkanāls
) paceļas uz olvadiem.
Seksuāli transmisīvās infekcijas
seksuāli transmisīvās slimības
ietver baktēriju, vīrusu un vienšūņu infekcijas.
Visbiežāk sastopamās seksuāli transmisīvās infekcijas ir:
- hlamīdijas;
- trichomoniāze;
- gonoreja;
- citomegalovīrusa infekcija;
- papilomas vīrusa infekcija;
- 2. tipa herpes simplex vīruss.
Šīs infekcijas izraisa gan dzimumorgānu, gan urīnceļu iekaisumu. Tātad hlamīdiju infekcija visbiežāk ietekmē urīnizvadkanālu, attīstoties uretrītam, un Trichomonas infekcija ietekmē maksts ar vaginīta attīstību. Sēnīšu infekcijas iezīme ir gan vulvas, gan maksts sakāve, ko sauc par vulvovaginītu.
Infekcijas mehānisms olvados Lielākajai daļai infekciju raksturīga to asimptomātiskā gaita. Tā rezultātā sievietes ilgstoši nevēršas pēc palīdzības pie ārsta, un slimība kļūst hroniska. Ilgstoša baktēriju un vīrusu uzturēšanās dzimumorgānu gļotādā izraisa lokālu imunitātes samazināšanos, traucēta cirkulācija šajos orgānos. Turklāt infekcija jebkura faktora (stresa, aukstuma) ietekmē sāk izplatīties uz augšu. No maksts vai urīnizvadkanāla, iekļūstot caur dzemdes kakla kanālu, tas vispirms nonāk dzemdes dobumā un pēc tam sasniedz olvados.
Salpingīta attīstības mehānisms Infekcijas avots (vīruss vai baktērija), iekļūstot olvadu gļotādā, sāk aktīvi vairoties tur. Olvadu gļotāda kļūst tūska, un tajā pasliktinās asinsrite. Bakteriālas infekcijas vairošanos pavada strutas uzkrāšanās caurulēs. Turklāt iekaisuma process ietekmē visus olvadu slāņus, kas izraisa to sabiezēšanu un līmēšanas procesa attīstību. Tā rezultātā veidojas olvadu obstrukcija, kas ir viens no biežākajiem sieviešu neauglības cēloņiem. Salpingīts, kas attīstās seksuāli transmisīvo infekciju rezultātā, parasti ir divpusējs.
Katrai seksuāli transmisīvajai infekcijai ir savs slimības attīstības mehānisms un savas īpašības. Tātad gonokoku infekcija izraisa strutojošu divpusēju salpingītu. Hlamīdiju salpingītu, kas tiek diagnosticēts 30 līdz 40 procentos gadījumu, biežāk nekā citus sarežģī adhezīvs process. Parasti hlamīdijas bojā ne tikai cauruļu gļotādu, bet arī olnīcas, izjaucot tajās esošo olšūnu nobriešanas procesu.
Izlaidīgs dzimumakts vairākas reizes palielina salpingīta attīstības risku. Tas ir tāpēc, ka tas palielina infekcijas risku, kā arī vairāku infekciju vienlaicīgu attīstību jeb tā saukto mikrobu asociāciju. Tajā pašā laikā vietējā imunitāte samazinās, un dzimumorgānu gļotāda kļūst mazāk izturīga pret baktēriju iekļūšanu.
Dzemdes gļotādas un olvadu mehāniski bojājumi
Papildus tūlītējiem cēloņiem, kas izraisa iekaisuma reakciju, ir arī provocējoši faktori. Šie faktori rada apstākļus baktēriju iekļūšanai un iekaisuma attīstībai. Tie ietver dažādus mehāniskus gļotādas bojājumus aborta un citu manipulāciju dēļ.
Parasti baktēriju iekļūšanu un tālāku attīstību novērš veselīga gļotāda. Gļotādas augšējais slānis (
epitēlijs
) ir viens no aizsardzības faktoriem pret infekcijām. Tomēr dažādi šī epitēlija slāņa bojājumi kļūst par galveno infekciju vārtiem.
Manipulācijas, kas izraisa dzemdes gļotādas un olvadu bojājumus:
- aborts ar kiretāžu;
- dzemdību trauma;
- intrauterīnās ierīces;
- dažādas intrauterīnās diagnostikas manipulācijas - salpingoskopija, metrosalpingogrāfija.
Aborts un dzemdību trauma Aborti un dzemdību traumas pārkāpj dzemdes gļotādas un olvadu integritāti. Vislielāko bojājumu nodara skrāpēšana, kā rezultātā var tikt bojāts ne tikai gļotādas slānis, bet arī muskuļu slānis. Tās vietas, kuras bija pakļautas traumatizācijai, vēlāk apaug ar saistaudiem. Tie traucē asinsriti un uzturu. Tas viss padara olvadu gļotādu mazāk izturīgu pret infekcijām.
Intrauterīnās ierīces Bet ne tikai mehāniski bojājumi var samazināt gļotādas pretestību. Intrauterīnās ierīces ļoti bieži sievietes ķermenis uztver kā svešķermeni. Tā rezultātā dzemdes gļotādā tiek iedarbināta iekaisīgi alerģisku reakciju kaskāde, kas arī noved pie vietējās imunitātes samazināšanās.
Arī pašas intrauterīnās ierīces ievadīšana un noņemšana var notikt ar gļotādas bojājumiem. Vislielākās briesmas ir sarežģītas intrauterīnās ierīces noņemšana ar instrumentāliem līdzekļiem.
Diagnostikas manipulācijas Izmantojot metrosalpingogrāfiju, olvadu caurlaidība tiek vizualizēta, ievadot kontrastvielu dzemdes dobumā. Pēc kontrastvielas ievadīšanas tās sadalījums tiek apskatīts rentgena staros. Kontrindikācijas šai manipulācijai ir akūti infekcijas procesi, taču tajā pašā laikā pati manipulācija var veicināt ne tikai gļotādas bojājumus, bet arī hronisku dzimumorgānu infekciju saasināšanos.
Salpingoskopija tiek veikta, izmantojot īpašu aparātu (
salpingoskops
), ko caur piltuvi ievada olvados. Salpingoskopa ievietošana notiek laikā
laparoskopija
Šajā gadījumā var tikt bojāta ne tikai olvadu gļotāda, bet arī visi tās slāņi.
Tādējādi galvenais salpingīta attīstības mehānisms, no vienas puses, ir infekcija, kas paceļas no dzimumorgāniem, un, no otras puses, gļotādas integritātes pārkāpums un imunitātes samazināšanās.
Kaimiņu orgānu iekaisums
Salpingīta attīstībā svarīga loma ir blakus esošo orgānu iekaisuma procesiem (
zarnas, urīnpūslis
). Sakarā ar to, ka infekcija ir tuvu šiem orgāniem, tie var pāriet uz olvados. Visbiežāk infekcija iekļūst caur limfas asinsvadiem ar limfas plūsmu, bet tā var iekļūt arī ar asins plūsmu (
tuberkulozais salpingīts
) vai sazinoties.
Patoloģijas, kuras var sarežģīt salpingīta attīstība:
- apendicīts;
- kolīts;
- pelvioperitonīts;
- oophorīts
Ar šīm patoloģijām infekcijas process tiešā tuvuma dēļ pāriet no viena orgāna (zarnu) uz olvados. Ar olnīcu iekaisumu (ooforītu) infekcija 9 no 10 gadījumiem pāriet uz olvadu. Tas ir saistīts ar tiešu olnīcu un olvadu kontaktu, kā rezultātā infekcija kontakta ceļā nonāk caurulē.
Iekaisīgas zarnu slimības gadījumā (
kolīts, apendicīts
) iekaisuma process tiek pārnests gan kontakta ceļā, gan ar limfas plūsmu. Apendicīts var būt ne tikai salpingīta attīstības cēlonis, bet arī tā komplikācija.
Pelvioperitonīts ir serozās membrānas iekaisums, kas pārklāj iegurņa dobuma sienas (
klīnikā to sauc par vēderplēvi
). Visbiežāk tā ir jebkura primāra infekcijas procesa komplikācija, piemēram, apendicīts. Vēderplēve izklāj ne tikai iegurņa dobuma sienas, bet arī iegurņa orgānus, proti, dzemdi un olvadus. Tāpēc iekaisuma reakcija no vēderplēves izplatās uz orgāniem, kas ar to ir pārklāti.
Salpingīta veidi Salpingītu klasificē pēc vairākiem kritērijiem, proti, pēc lokalizācijas, iekaisuma rakstura un slimības gaitas. Pēc kursa rakstura izšķir akūtu un hronisku salpingītu, pēc lokalizācijas - labās puses un kreisās puses, pēc iekaisuma rakstura - strutojošu un serozu.
Akūts salpingīts
Akūts salpingīts attīstās sakarā ar infekcijas izraisītāja iekļūšanu olvados uz vispārējas imunitātes samazināšanās fona. Izraisītājs var iekļūt gan pa augšupejošu ceļu (
no maksts
) un lejup no jebkura primārā fokusa (
apendicīts
). Visbiežāk akūts salpingīts attīstās uz olnīcu iekaisuma fona,
ārpusdzemdes grūtniecība
Tās iezīme ir izteikti simptomi, kā arī vispārēju un lokālu simptomu klātbūtne. Akūts salpingīts sākas ar strauju stāvokļa pasliktināšanos un palielināšanos
temperatūra
virs 38 grādiem.
Akūta salpingīta vispārējie simptomi:
- temperatūras paaugstināšanās;
- vājums, savārgums;
- pastiprināta sirdsdarbība.
Šie simptomi ir raksturīgi visām iekaisuma reakcijām, bet akūtā salpingīta gadījumā tie ir visizteiktākie. Tātad ar gonokoku un streptokoku salpingītu šie simptomi ir visizteiktākie. Ir augsta temperatūra (38-39 grādi), ko pavada drebuļi un smags savārgums. Ar tuberkulozo salpingītu tiek novērota 37,5 - 38 grādu temperatūra.
Pastiprināta sirdsdarbība Paaugstināta sirdsdarbība ir arī bieži sastopams iekaisuma reakcijas simptoms. To izraisa ķermeņa temperatūras paaugstināšanās. Ir zināms, ka sirdsdarbība korelē ar ķermeņa temperatūru. Tātad, paaugstinoties temperatūrai par vienu grādu, sirdsdarbība palielinās par 8-10 sitieniem minūtē. Attiecīgi, jo augstāka temperatūra, jo spēcīgāka ir sirdsdarbība.
Vājums, savārgums Vājums, savārgums, sāpes muskuļos un locītavās izraisa baktēriju toksīnu iedarbība uz ķermeni. Katram infekcijas veidam ir raksturīgi savi toksīni, kas ir raksturīgi dažādiem audiem. Tātad dažiem ir raksturīgs nervu audu tropisms, un tajā pašā laikā attīstās tādi simptomi kā slikta dūša, vemšana, galvassāpes, bet citiem = muskuļu audiem, kas izpaužas kā stipras muskuļu sāpes un vājums.
Vietējie simptomi akūta salpingīta gadījumā:
- sāpes cirksnī;
- patoloģiski izdalījumi no dzimumorgāniem;
- kuņģa-zarnu trakta un urīnceļu simptomi.
Sāpes cirksnī
Sāpju sindroma attīstība ir saistīta ar iekaisuma reakcijām olvados. Šajā gadījumā tiek atbrīvoti sāpju jutīguma mediatori, pirmkārt, tie ir bradikinīni un prostaglandīni. Attīstoties iekaisuma procesam, sāpes pastiprinās. Pēc tam, kad iekaisums ir pārklājis visus olvadu slāņus, tas palielinās, uzbriest un sāk saspiest apkārtējos audus. Šajā gadījumā sāpes sāk dot coccyx, taisnās zarnas.
Sāpju lokalizācija ir atkarīga no tā, kura olvada ir iekaisusi. Tātad ar labās puses salpingītu sāpes ir lokalizētas labajā pusē un bieži vien var atdarināt akūtu apendicītu; ar kreisās puses salpingītu, sāpes kreisajā pusē; ar abpusējām sāpēm, kas lokalizētas abās pusēs.
Patoloģiski izdalījumi no dzimumorgāniem Akūtā salpingīta izdalīšanās raksturs ir atkarīgs no patogēna veida. Ar gonokoku salpingītu tiek novēroti strutaini izdalījumi, ar trichomonām - bagātīgi, putojoši izdalījumi. Īpaši smagos gadījumos var rasties pat smērēšanās.
Akūtā salpingīta gadījumā izdalījumi parasti vienmēr ir bagātīgi. Viņus var pavadīt
Dedzināšana, ko pastiprinās urinēšana.
Kuņģa-zarnu trakta un urīnceļu simptomi Parasti akūtu salpingītu pavada kaimiņu orgānu traucējumi. Visbiežāk tiek novēroti urīnceļu sistēmas traucējumi. Tas ir saistīts ar urīnpūšļa tuvu atrašanās vietu blakus dzemdei un olvados. Tāpēc ar pēdējo iekaisumu tiek novērots arī urīnpūšļa reflekss kairinājums. Tas izpaužas kā sāpīga un neliela, bet bieža urinēšana. Ļoti bieži šie simptomi tiek sajaukti ar cistītu.
Papildus urīnceļu sistēmai ir kairināts arī kuņģa-zarnu trakts. Visbiežāk ir izkārnījumu traucējumi, kas izpaužas ar biežām defekācijas darbībām un vaļīgiem, neveidotiem izkārnījumiem.
Hronisks salpingīts
Hronisku salpingītu raksturo ļoti gausi un slikti simptomi. Vispārējais stāvoklis ir apmierinošs, temperatūra tiek novērota ārkārtīgi reti. Pat ja ir temperatūra, tā svārstās no 37 līdz 37,2 grādiem. Tiek novēroti niecīgi izdalījumi un vieglas, bet pastāvīgas sāpes vēdera lejasdaļā. Sāpju raksturs nav akūts, bet gan blāvas vai sāpīgas. Hroniska salpingīta gaita ir viļņota. Tas var periodiski palielināties un arī periodiski izbalināt. Paasinājumus var izraisīt stress,
hipotermija
Hroniskā salpingīta gadījumā ir pārkāpums
menstruālais cikls
Visbiežāk sāpīgi
algomenoreja
) un maz (
oligomenoreja
) menstruācijas. Zarnu vai urīnpūšļa kairinājums ir reti sastopams.
Neskatoties uz sliktu klīnisko ainu, hroniskam salpingītam ir nelabvēlīga prognoze. Visbiežāk tieši viņš ir neauglības cēlonis. Visnelabvēlīgākā prognoze attiecas uz hronisku divpusēju salpingītu, jo tiek skarti abi olvadi uzreiz.
Kreisās puses salpingīts
Kreisās puses salpingīts attīstās ar resnās zarnas iekaisumu sekcijās, kas atrodas vēdera dobuma kreisajā pusē. Infekciju var ieviest tādās slimībās kā
plaušu angīnas gripas iekaisums
Process lokalizējas kreisajā olvados un bieži pavada tādu slimību kā olnīcu iekaisums (
adnexīts
Kreisās puses salpingīta gaita Iekaisuma process ietekmē olvadu gļotādu, pēc kura tas pāriet uz muskuļiem un saistaudiem. Gļotāda uzbriest, parādās apsārtums, virsmas slānis pārklājas ar čūlām. Patoloģiskā procesa tālākā attīstībā mirstošie slāņi sāk salipt un veido dobumus, kuros uzkrājas asinis, gļotas un strutas.
Kreisās puses olvadu iekaisuma simptomi var būt gan izteikti, gan izplūduši un atkarīgi no slimības formas (
akūta, hroniska, subakūta
). Patoloģiju pavada gan vispārīgas salpingīta izpausmes, gan specifiskas.
Prognoze par kreisās puses salpingītu Kreisā salpingīta prognoze ir labvēlīga gadījumos, kad pacients vēršas pie ārsta pie pirmajiem simptomiem. Ar savlaicīgu ārstēšanu dzemdes funkciju atveseļošanās un atjaunošana notiek dažu nedēļu laikā.
Labās puses salpingīts
Ar labās puses salpingītu iekaisuma process tiek lokalizēts labajā olvados. Šo patoloģiju var izraisīt hlamīdijas, sēnītes, Escherichia vai tuberkulozes bacilis. Iemesls patogēnu iekļūšanai maksts var būt pareizas personīgās higiēnas trūkums, neaizsargāts dzimumakts, nolaidība ginekoloģisko operāciju laikā. Arī labās puses olvadu iekaisums var attīstīties ar apendicītu.
Labās puses salpingīta gaita Infekcijas avotu iekļūšana olvados izraisa pietūkumu un asinsrites traucējumus. Iekaisuma process ietekmē muskuļu audus, kā rezultātā piedēkļi tiek deformēti un sabiezēti. Tālāk mēģenē esošie sabiezējumi sāk salipt kopā ar vēderplēvi, veidojot saķeri. Process var ietekmēt papildinājumu un izraisīt sekundāru apendicītu.
Ņemot vērā anatomiskās struktūras īpatnības, labās puses salpingīts apgrūtina diagnozi, jo tā simptomi ir līdzīgi vairākām slimībām. Visbiežāk to sajauc ar apendicītu vai olnīcu apopleksiju.
Labās puses salpingīta prognoze Ar savlaicīgu labās puses salpingīta atklāšanu un atbilstošas ārstēšanas iecelšanu prognoze ir pozitīva. Pilnīga pacienta atveseļošanās un visu dzimumorgānu funkciju atjaunošana iespējama divu līdz trīs nedēļu laikā.
Strutojošs salpingīts
Strutains salpingīts vairumā gadījumu ir gonorejas infekcijas rezultāts. Kad hlamīdijas nonāk olvados, iekaisuma process ietekmē dzemdi un olnīcas. Strutaina salpingīta cēlonis var būt aborts, spontāns
spontānie aborti
Kontracepcijas spoles, kurām beidzies derīguma termiņš.
Strutaina salpingīta attīstības mehānisms Šo patoloģiju pavada strutojoša eksudāta uzkrāšanās caurules dobumā, kas ir iekaisuma procesa rezultāts. Strutas nokļūstot vēdera dobumā, strutains salpingīts provocē vēderplēves serozā apvalka iekaisumu (peritonītu). Arī strutas var ielauzties urīnpūslī, taisnajā zarnā, makstī. Parasti strutains salpingīts ir vienpusējs.
Strutaina salpingīta simptomi Lielākajai daļai pacientu strutojošu salpingītu pavada drudzis, drebuļi, stipras un akūtas sāpes vēdera lejasdaļā. Slimības sākumā sāpēm ir lokāls raksturs, to tipiskā lokalizācija ir kreisais un labais cirkšņa reģioni. Pēc tam sāpes tiek dotas jostas reģionā un taisnajā zarnā. Ar vienlaicīgu dzemdes gļotādas un muskuļu iekaisumu (endometrītu) dominē vidējās sāpes.
Strutaina salpingīta simptomu iezīme ir pastāvīga leikoreja (
izdalījumi no dzimumorgāniem
) strutojošs veids. Strutaina salpingīta prognoze ir labvēlīga ar savlaicīgu ķirurģisku ārstēšanu. Pretējā gadījumā strutojošu salpingītu sarežģī peritonīts.
Salpingīts ar ooforītu
Salpingīts ar ooforītu
salpingooforīts
) - ir olnīcu un olvadu iekaisums. Šī salpingīta forma ir visizplatītākā. Salpingooforīta rašanos predisponējoši faktori ir imūnsistēmas vājināšanās, hipotermija, stress.
Salpingīta gaita ar oophorītu Iekaisuma procesa attīstība salpingīta gadījumā ar oophorītu sākas ar patogēna faktora uzņemšanu uz olvadu gļotādas. Tālāk process pāriet uz muskuļu audiem un serozo membrānu, pēc tam tas uztver iegurņa vēderplēvi un olnīcu epitēliju. Pēc ovulācijas infekcija nonāk olnīcā, turpinot attīstīties. Ar salpingītu ar ooforītu caurule un olnīca saplūst kopā, veidojot kopīgu iekaisuma konglomerātu.
Ar laikus uzsāktu un pareizi veiktu ārstēšanu reproduktīvās funkcijas atjaunošanas prognoze ir labvēlīga, pretējā gadījumā salpingooforītu sarežģī neauglība, olnīcu hipofunkcija.
Olvadu iekaisuma simptomi
Olvadu iekaisuma simptomi ir atkarīgi no iekaisuma rakstura, iekaisuma fokusa lokalizācijas, kā arī no sievietes individuālajām īpašībām. Sieviešu pavadošās slimības ļoti ietekmē salpingīta simptomus. Pirmkārt, tas attiecas uz seksuāli transmisīvām infekcijām. Šī vai tā infekcija sievietes ķermenī nosaka iekaisuma raksturu, vispārējo un vietējo simptomu smagumu salpingīta gadījumā.
Olvadu iekaisuma simptomi:
- sāpes vēdera lejasdaļā;
- ķermeņa temperatūras paaugstināšanās;
- izlāde;
- menstruālā cikla pārkāpums;
- sāpīgs seksuāls kontakts;
- sieviešu neauglība.
Sāpes vēdera lejasdaļā
Sāpju sindroms ir galvenais salpingīta gadījumā. Sāpes ir gan akūtā, gan hroniskā salpingīta gadījumā. Sāpju simptomu attīstība ir saistīta ar iekaisuma tūskas attīstību olvadu gļotādā. Šajā gadījumā olvadu (
vai caurules
) uzbriest un palielinās izmērs, kairinot serozo membrānu (
), kas ir piepildīts ar daudziem nervu galiem. Palielinoties izmēram, olvada sāk saspiest citus tuvumā esošos orgānus un nervu galus, izraisot sāpju izplatīšanos.
Akūtā salpingīta gadījumā sāpes ir dedzinošas, asas, bieži izstaro taisnās zarnas. Ar labās puses salpingītu sāpes atrodas labajā pusē, ar kreiso olvadu iekaisumu, sāpes ir lokalizētas kreisajā pusē. Hroniska salpingīta gadījumā ir trulas, pastāvīgas sāpes vēdera lejasdaļā. Sāpes pastiprinās urinēšanas vai dzimumakta laikā.
Ķermeņa temperatūras paaugstināšanās
Paaugstināta ķermeņa temperatūra ir obligāts simptoms strutainam un akūtam salpingītam. Temperatūras parādīšanās ir saistīta ar baktēriju vitālo aktivitāti iekaisuma fokusā. Pirmkārt, tā ir vielu izdalīšanās no baktērijām, kas izraisa temperatūru. Šīs vielas sauc par pirogēniem. Pirogēnus var ražot ne tikai baktērijas, bet arī pats organisms, reaģējot uz baktēriju iekļūšanu tajā. Šajā gadījumā tos sauc par endogēniem pirogēniem. Temperatūra akūtā salpingīta gadījumā ir saistīta gan ar ķermeņa pirogēniem, gan baktēriju pirogēniem.
Akūtā un strutojošā salpingīta gadījumā tiek novērota 38-38,5 grādu temperatūra. Tas notiek pēkšņi, un to pavada drebuļi, pastiprināta svīšana.
Hroniska salpingīta gadījumā var novērot subfebrīla temperatūru (
37 - 37,2 grādi
). Šajā gadījumā dienas laikā var novērot temperatūras svārstības. Temperatūra var pilnībā nebūt, piemēram, ar hlamīdiju salpingītu. Tomēr temperatūras esamība vai neesamība ne vienmēr korelē ar slimības prognozi. Tātad hlamīdiju salpingītu, kam raksturīgs izdzēsts klīniskais attēls un temperatūras trūkums, visbiežāk sarežģī neauglība.
Piešķīrumi
Izdalījumu raksturs un intensitāte salpingīta gadījumā ir atkarīga no infekcijas avota. Būtībā olvadu iekaisumiem raksturīgi niecīgi mukopurulenti izdalījumi. Tie veidojas sakarā ar intensīvu baktēriju savairošanos dzemdes gļotādā un ir gļotu, dzemdes epitēlija šūnu un patogēno baktēriju uzkrāšanās. Izplatoties dzemdes un olvadu gļotādās, baktērijas stimulē palielinātu dziedzeru sekrēciju, kas atrodas gļotādā. Tā rezultātā veidojas vairāk gļotu nekā parasti. Pēc tam tam pievienojas iekaisumā iesaistītās šūnas (
leikocīti
) un pašas baktērijas.
Hroniskas salpingīta formas gadījumā izdalījumi var nebūt un novēroti tikai periodiski saasināšanās laikā.
Menstruālā cikla pārkāpumi
Menstruālā cikla pārkāpums ir neatņemams simptoms hroniskām salpingīta formām. Pārkāpumi var izpausties kā smagas vai, gluži pretēji, trūcīgas menstruācijas. Visbiežāk menstruācijas kļūst bagātīgas un sāpīgas, savukārt izdalījumi var būt ar asins recekļiem. Bet var novērot arī niecīgu izdalīšanos ar izteiktu sāpju sindromu.
Var samazināties visa menstruālā cikla ilgums, un menstruācijas kļūst neregulāras.
Menstruālā cikla traucējumi galvenokārt rodas olnīcu funkciju izmaiņu dēļ. Ar hronisku olvadu iekaisumu samazinās olnīcu funkcija, kas izraisa sieviešu hormonu līmeņa pazemināšanos. Tā sekas ir menstruālā cikla traucējumi, kā arī seksuāla disfunkcija.
Sāpīgs seksuāls kontakts
Sāpes dzimumakta laikā ir bieži sastopams simptoms subakūtā un hroniskā salpingīta formā. Sāpes ir lokalizētas vēdera lejasdaļā un ir blāvas, velkoša rakstura. Sāpju sindromu izraisa gan iekaisums gļotādā, gan olnīcu funkcijas samazināšanās. Pirmajā gadījumā sāpes rodas iekaisušās maksts gļotādas kairinājuma dēļ. Otrajā gadījumā sāpju cēlonis ir estrogēna līmeņa pazemināšanās. Arī šo simptomu pavada pašas seksuālās vēlmes trūkums.
sieviešu neauglība
Sieviešu neauglība ir vairāk salpingīta komplikācija nekā tā simptoms. Tas attīstās olvadu aizsprostojuma dēļ. Olvadu obstrukcijas attīstības pamatā ir adhezīvs process, kas tiek novērots hroniska salpingīta gadījumā. Ilgstoša iekaisuma un visu olvadu slāņu bojājumu dēļ (
) veidojas tapas. Adhēzijas ir savienojošie pavedieni, kas veidojas gan pašā caurulītē, gan starp olvadu un citiem orgāniem. Pašas saaugumi veidojas ap iekaisuma šķidrumu, kas uzkrājas caurulēs. Šis iekaisuma eksudāts var noplūst no olvadas caur infundibulumu iegurņa dobumā. Tā rezultātā starp caurulīti un olnīcu sāk veidoties saaugumi, tādējādi aizverot caurules lūmenu.
Intensīva līmēšanas procesa sekas ir olvadu aizsprostojums. Ja caurules lūmenis piltuves zonā aizveras, caurule kļūst pilnīgi neizejama, un tāpēc nobriedusi olšūna pēc folikula atstāšanas nevar tajā iekļūt un tālāk sasniegt dzemdi. Bet pat tad, ja dzīslas veidojas kaut kur olvadu vidū, tas tik un tā neļauj olšūnai iekļūt dzemdē. Tajā pašā laikā atbrīvotā olšūna, lai arī iekļūst olvados, iestrēgst kaut kur vidū, nekad nesasniedzot dzemdes dibenu.
Lielākais sieviešu neauglības attīstības risks tiek novērots ar divpusēju hronisku salpingītu, jo tas vienlaikus ietekmē divus olvadus. Ar vienpusēju salpingītu, pat ja ir izveidojies adhezīvs process, viena olvada paliek funkcionāla. Neauglības attīstības risks šajā gadījumā ir uz pusi samazināts.
Olvadu iekaisuma diagnostika Salpingīta diagnostikas metodes:
- ginekoloģiskā izmeklēšana;
- iegurņa orgānu ultraskaņa;
- laparoskopija;
- radiopagnētiskās metodes;
- bakterioloģiskā izmeklēšana uztriepes no dzemdes kakla.
Ginekoloģiskā izmeklēšana
Ginekoloģiskā izmeklēšana ir metode, kas sastāv no vairākiem ginekologa pārbaudes posmiem. Tas ietver digitālo maksts pārbaudi un pārbaudi, izmantojot spoguļus. Pārbaude tiek veikta uz ginekoloģiskā krēsla, izmantojot vienreizējās lietošanas lateksa cimdus. Paciente guļ uz muguras, kājas ir saliektas ceļos un potītes uz speciāla statīva.
Pētījumi ar spoguļiem Šis pētījums sastāv no maksts sieniņu, tās velvju un dzemdes kakla vizualizācijas, izmantojot maksts spoguļus. Ir daudz maksts spoguļu modeļu, kuru izvēli veic ginekologs. Visbiežāk tiek izmantoti Sims karotītes formas spoguļi. Sākotnēji tiek ievietots apakšējais spogulis un pēc tam priekšējais. Ar salpingītu uz maksts un dzemdes kakla sieniņām ir redzamas gļoturulentas gļotas. Arī uz gļotādas var būt dažādas patoloģiskas izmaiņas eroziju, displāzijas, audzējiem līdzīgu veidojumu veidā.
Pirkstu maksts pārbaude Pirkstu maksts pārbaude tiek veikta pēc pētījuma, izmantojot spoguļus. Šīs pārbaudes laikā ginekologs ievieto divus vienas rokas pirkstus pacienta makstī, bet otru roku un nedaudz nospiež uz vēdera lejasdaļas. Tas nosaka dzemdes formu un stāvokli, olvadu un olnīcu stāvokli. Ar salpingītu ārsts taustās, vai nav sablīvēta, stipri sāpīga olvada (viena vai divas) un olnīca. Attīstoties adhēzijas procesam olvados un olnīcās, ginekologs zondē audzējam līdzīgu veidojumu, kas sastāv no saaugumiem, olnīcas un olvadu.
Iegurņa orgānu ultraskaņa
Ultraskaņa ir neinvazīva izmeklēšanas metode, izmantojot ultraskaņas viļņus. Iegurņa orgānu ultraskaņu veic ultraskaņas diagnostikas speciālists.
Iegurņa orgānu izpētē tiek izmantoti divu veidu ultraskaņa - transabdominālais un transvaginālais. Pirmajā gadījumā sensors tiek uzlikts vēdera lejasdaļā olvadu un olnīcu projekcijas punktos, tas ir, labajā un kreisajā cirkšņa apgabalā. Otrajā gadījumā sensors tiek ievietots makstī. Abos gadījumos sieviete atrodas guļus stāvoklī uz dīvāna. Pirms transabdominālās ultraskaņas veikšanas sievietei pēc iespējas vairāk jāpiepilda urīnpūslis, iepriekš izdzerot 4 līdz 5 glāzes ūdens.
Salpingīta pazīmes ultraskaņā:
- olvadu sieniņu sabiezēšana;
- olvadu paplašināšana ar hipoehoisku saturu (ar hronisku salpingītu);
- saaugumi (ar hronisku salpingītu);
- šķidruma uzkrāšanās retrouterīnā telpā.
Salpingooforīta pazīmes ultraskaņā:
- olnīcas sfēriska forma ar izplūdušu kontūru;
- olnīcu neviendabīga struktūra, ultraskaņā tas parādās kā hipoehoisks (tumšs) un hiperehoisks (gaišs) apgabals;
- šķidruma uzkrāšanās iegurnī;
- neskaidra folikulu vizualizācija.
Laparoskopija Laparoskopija ir galvenā akūta salpingīta diagnostikas metode, tās precizitāte ir 80 - 90 procenti. Tomēr šī metode ir saistīta ar daudziem riskiem, tostarp ar saķeres attīstību.
Laparoskopija ir paredzēta, lai vizualizētu dzemdes piedēkļus (
olvados un olnīcās
), izmantojot laparoskopu. Šī metode ir sava veida mini-operācija, kas tiek veikta vietējā anestēzijā. Laparoskops, kas ir caurule ar lēcu sistēmu, tiek ievietots vēdera dobumā caur maziem caurumiem. Caur tam pievienotu optisko kabeli ārsts vizualizē olvadus un olnīcas. Tādējādi tiek tieši vizualizēti audi un tiek noteikti iekaisuma procesi tajos.
Ar strutojošu salpingītu ārsts var vizualizēt strutas vai pat asiņu uzkrāšanos olvados. Pati olvada izskatās tūska, palielināta, asi sarkana.
Radiopagnētiskās metodes
Radiopagnētiskās metodes ietver metrosalpingogrāfiju, ko galvenokārt izmanto, lai novērtētu olvadu caurlaidību. Metode ļauj novērtēt dzemdes un olvadu formu, struktūru, kā arī lūmenu.
Metrosalpingogrāfija Metode sastāv no kontrastvielas ievadīšanas dzemdes dobumā un olvados, ar turpmāku šīs vielas izsekošanu rentgena staros. Šo procedūru veic rentgena telpā. Sieviete atrodas ginekoloģiskajā krēslā ar ceļos saliektām kājām. Krēsls ir novietots zem fluoroskopa kameras. Ārsts ievieto katetru dzemdes kaklā, pēc tam tajā ievada kontrastvielu. Pakāpeniski kontrastviela piepilda dzemdi un olvadus. Šādā gadījumā tiek uzņemti aizkavēti attēli. Procedūra ilgst no 15 līdz 30 minūtēm, pēc tam katetru izņem.
Tālāk, pēc attēliem, ārsts izvērtē vielas pārvietošanos caur olvadiem. Ja viela pilnībā un vienmērīgi iziet cauri caurulēm, tad šķēršļu nav. Ja kontrasts ir pārstājis aizpildīt olvadu noteiktā līmenī, tad ir olvadu aizsprostojums.
Visbiežāk obstrukcija olvados ir saistīta ar līmēšanas procesu hroniska salpingīta gadījumā. Smailes deformē olvadu, kā arī aizpilda tās lūmenu. Rezultātā olvadu lūmenis kļūst neizejams olšūnai, kas ir neauglības cēlonis.
Dzemdes kakla uztriepes bakterioloģiskā izmeklēšana
Dzemdes kakla uztriepes bakterioloģiskā izmeklēšana ir viena no obligātajām metodēm salpingīta diagnostikā, jo visbiežāk salpingīta cēlonis ir seksuāli transmisīvās infekcijas (
Infekcijas visbiežāk iekļūst olvados, paceļoties caur maksts, dzemdes kaklu, pašu dzemdi, galu galā sasniedzot olvados. Tāpēc, ārstējot salpingītu, ir jānoskaidro, kura infekcija saglabājas sieviešu dzimumorgānu traktā. Lai to izdarītu, ginekoloģiskās izmeklēšanas laikā tiek ņemta uztriepe bakterioloģiskai izmeklēšanai. Uztriepes ārsts ņem ar speciālu suku no dzemdes kakla un urīnizvadkanāla. Pēc tam to nostiprina uz stikla priekšmetstikliņa un nosūta uz laboratoriju, kur to pēta mikroskopā. Ar salpingītu palielinās leikocītu, oportūnistisko baktēriju skaits, samazinās labo baktēriju skaits (
lakto- un bifidobaktērijas
Tomēr ne visas infekcijas tiek atklātas ar šo metodi. Tāpēc, ja uztriepē ir iekaisuma pazīmes (
palielināts balto asins šūnu skaits
), bet patogēns nav identificēts, ārsts var ieteikt bakterioloģisko kultūru vai uztriepes analīzi, izmantojot metodi
PCR (polimerāzes ķēdes reakcija)
Olvadu iekaisuma ārstēšana Narkotiku ārstēšana
Salpingīta ārstēšana ar zālēm ietver ne tikai infekcijas likvidēšanu un pretiekaisuma terapiju, bet arī sievietes imūnsistēmas palielināšanos.
Pirmajā vietā salpingīta ārstēšanā ir antibakteriālas zāles, kuru mērķis ir izvadīt infekciju no sievietes uroģenitālās sistēmas. Akūtā salpingīta gadījumā tiek izmantota arī simptomātiska ārstēšana, proti
pretdrudža līdzeklis
un pretiekaisuma līdzekļi. Galvenā loma hroniskā salpingīta gadījumā tiek piešķirta imūnmodulatoriem.
Antibakteriālas zāles salpingīta ārstēšanai
| Zāļu nosaukums | Darbības mehānisms | Lietošanas veids |
| Ampicilīns | Novērš vairuma baktēriju attīstību, kavējot to sieniņu sintēzi. | 500 mg vai 1 g ampulas atšķaida ar fizioloģisko šķīdumu vai novokaīna šķīdumu. Intramuskulāri 500 mg ik pēc 6 stundām. Ar strutojošu salpingītu 1 grams ik pēc 8 stundām. Maksimālā deva ir 3-4 grami dienā. |
| Ampicilīns + oksacilīns (tirdzniecības nosaukums Ampiox) |
Tam ir antibakteriāla un baktericīda iedarbība. | Iekšpusē 500 mg, kas ir vienāds ar divām kapsulām, ik pēc 6 stundām. |
| Cefaleksīns (tirdzniecības nosaukums Ecocephron) |
Tas kavē vairuma baktēriju šūnu elementu sintēzi, tādējādi novēršot to vairošanos. | Iekšpusē viena - divas kapsulas (250 - 500 mg) 3 - 4 reizes dienā. Intramuskulāri, viena ampula (250 mg) ik pēc 6 stundām. |
| Cefotaksīms (tirdzniecības nosaukums Klaforan) |
Tas kavē vairuma baktēriju šūnu elementu sintēzi, tādējādi novēršot to vairošanos. Tās ir jaunākas zāles no cefalosporīnu grupas. | Intravenozi vai intramuskulāri. Vidēja smaguma salpingīta gadījumā vienreizēja zāļu deva ir 1 grams, un dienas deva ir 3 grami, tas ir, 1 grams ik pēc 8 stundām. Smagas salpingīta gadījumā deva tiek dubultota. |
| Eritromicīns | Novērš baktēriju augšanu iekaisuma fokusā. | Iekšpusē viena kapsula (250 mg) 4 reizes dienā. Smagos gadījumos devu dubulto līdz 2 gramiem (8 kapsulām) dienā. |
| Metronidazols (tirdzniecības nosaukums Klion) |
Tas bloķē ne tikai baktēriju, bet arī vienšūņu (Trichomonas) vairošanos. | Viena tablete (250 mg) 3-4 reizes dienā. Maksimālā metronidazola deva ir 1,5 grami. |
| Furazolidons | Tam ir pretmikrobu un pretprotozoāla aktivitāte. | 100 mg (2 kapsulas) 4 reizes dienā, kombinācijā ar galveno antibiotiku. |
| Tetraciklīns | Aptur baktēriju augšanu un vairošanos iekaisuma fokusā. | 250 - 500 mg (viena - divas kapsulas) 4 reizes dienā pēc ēšanas. |
| Kanamicīns | Pārkāpj olbaltumvielu sintēzi baktērijās, tādējādi novēršot to vairošanos. | Pulveris atšķaida ar fizioloģisko šķīdumu vai 0,5 procentu novokaīna šķīdumu Intramuskulāri, 1 grams (viena ampula) divas reizes dienā. |
Izvēles zāles salpingīta ārstēšanai ir penicilīnu sērijas antibiotikas, kā arī kombinētie penicilīni (
piemēram, ampioks
). Strutaina salpingīta gadījumā tiek izmantotas cefalosporīnu grupas zāles (
cefaleksīns un cefotaksīms
) un aminoglikozīdi (
kanamicīns
). Visbiežāk antibiotikas tiek kombinētas ar nitrofurāna atvasinājumiem (
furazolidons
), un ar salpingītu, ko izraisa Trichomonas - ar
metronidazols
Hlamīdiju salpingīta gadījumā ieteicams lietot tetraciklīna grupas antibiotikas (
tetraciklīns
) un makrolīdi (
eritromicīns
Profilaksei
disbakterioze
antibiotiku terapija apvienota ar
pretsēnīšu zāles
flukonazols, ketokonazols
), kā arī
probiotikas
Linex, Vitaflor
Pretiekaisuma zāles, ko lieto olvadu iekaisuma gadījumā
| Zāļu nosaukums | Darbības mehānisms | Lietošanas veids |
| Acetaminofēns (tirdzniecības nosaukumi Paracetamols, Panadols) |
Tam ir pretdrudža un pretsāpju iedarbība. | Viena tablete 3-4 reizes dienā. Ja temperatūra nepazeminās, devu var dubultot līdz 2 tabletēm vienā reizē. Maksimālā dienas deva ir 8 tabletes. |
|
Fenilbutazons (tirdzniecības nosaukums Butadion) |
Novērš sāpes un drudzi, kā arī ir izteikta pretiekaisuma iedarbība. | Iekšpusē viena - divas tabletes (50 - 100 mg) pusstundu pēc ēšanas 2 līdz 3 reizes dienā. |
| ibuprofēns (tirdzniecības nosaukumi Advil, Nurofen, MIG400) |
Tam ir spēcīga pretiekaisuma un pretsāpju iedarbība, kā arī novērš temperatūru. | Viena - divas kapsulas (400 - 800 mg) 3 reizes dienā. Pieļaujamā dienas deva ir 2400 mg, kas ir vienāda ar 6 tabletēm. |
Pretiekaisuma līdzekļi tiek kombinēti ar vitamīnu, antioksidantu un citu zāļu, kas regulē vielmaiņas procesus organismā, iecelšanu.
Vitamīni un vitamīniem līdzīgas vielas, ko izmanto olvadu iekaisumiem
| Zāļu nosaukums | Darbības mehānisms | Lietošanas veids |
| Askorbīnskābe (C vitamīns) |
Regulē redox procesus organismā. | Iekšpusē 500 mg dienā ar strutojošu salpingītu devu var palielināt līdz 1 gramam dienā. Intramuskulāri 5 ml 5% šķīduma vienu reizi dienā. |
| E vitamīns | Tam ir spēcīga antioksidanta iedarbība. | 100 mg (viena kapsula) vienu reizi dienā 14 dienas. |
| Kokarboksilāze | Darbojoties kā enzīms, tas piedalās ķermeņa vielmaiņas reakcijās. | Intramuskulāri un intravenozi, viena līdz divas ampulas dienā, kombinācijā ar citām zālēm. |
Saskaņā ar daudziem pētījumiem imūnmodulatoru izmantošana kompleksajā terapijā ievērojami samazina komplikāciju risku un palielina pilnīgas atveseļošanās iespējas.
Imūnmodulatori olvadu iekaisumam
| Zāļu nosaukums | Darbības mehānisms | Lietošanas veids |
| Polioksidonijs | Palielina organisma izturību pret infekcijām, piemīt imūnstimulējoša un antioksidanta iedarbība. | Intramuskulāri, 6 mg (viena injekcija) katru otro dienu, ārstēšanas kurss ir 10 injekcijas vienlaicīgi ar galveno antibakteriālo terapiju. Vai arī viena injekcija pirmās trīs dienas un pēc tam katru otro dienu, arī 10 dienu kurss. Iekšpusē viena tablete divas reizes dienā, lietošanas ilgums tiek noteikts individuāli. |
| Groprinosīns | Stimulē limfocītu interleikīnu ražošanu, tādējādi uzlabojot imūnsistēmas darbību. | Zāles dienas deva ir 50 mg uz kg. Personai, kas sver 60 kg, deva būs 3 grami (6 tabletes pa 500 mg). Terapijas ilgums tiek noteikts individuāli. |
| Imunofāns | Tam ir antioksidanta un imūnstimulējoša iedarbība. | Tas ir paredzēts hroniskam salpingītam. Viena injekcija (viena ampula) katru dienu 20 dienas, pēc tam viņi veic pārtraukumu. Ja nepieciešams, ginekologs var nozīmēt otru ārstēšanas kursu. |
Ārstēšanas ar imūnmodulatoriem devu un ilgumu nosaka tikai ārsts, pamatojoties uz sievietes individuālajām īpašībām un kontrindikāciju klātbūtni.
Hroniska salpingīta gadījumā plaši tiek izmantota fizioterapija, piemēram, elektroforēze ar lidāzi, refleksoloģija un impulsa ultraskaņa. Ieteicama arī balneoterapija vannu veidā (
sulfīds un nātrijs
) un maksts skalošanu.
Ķirurģija
Salpingīta ārstēšana ar ķirurģiskas iejaukšanās palīdzību tiek izmantota gan šīs slimības akūtās formās, gan hroniskās. Indikācijas ķirurģiskai ārstēšanai nosaka ārstējošais ārsts.
Indikācijas salpingīta ķirurģiskai ārstēšanai ir:
- konservatīvas ārstēšanas neveiksme;
- audzēji dzemdes piedēkļos;
- strutojošu veidojumu veidošanās dzemdes piedēkļu rajonā;
- nezināmas izcelsmes neauglība;
- vienas vai abu cauruļu aizsprostojums līmēšanas procesu rezultātā.
Kontrindikācijas salpingīta operācijai:
- pacientam ir aptaukošanās;
- konstatētas akūtas infekcijas slimības;
- diagnosticēta slikta asins recēšana.
Operācijas būtība Operācija sastāv no olvadu daļas izņemšanas, attīrīšanas no strutas un dezinficēšanas. Ja nav iespējas novērst strutojošu fokusu un atjaunot olvadu caurlaidību, dzemdes piedēklis tiek noņemts. Hroniska salpingīta gadījumā ar izteiktu adhezīvu procesu tiek noņemtas arī saaugumi.
Ķirurģiskās ārstēšanas metodes Visefektīvākā salpingīta ķirurģiskās ārstēšanas metode ir laparoskopiskā ķirurģija. Tas sastāv no caurules daļu noņemšanas ar īpaša aprīkojuma palīdzību caur maziem caurumiem vēdera sienā. Ja, izmantojot šo metodi, nav iespējams veikt pilnvērtīgu operāciju, viņi pāriet uz laparotomiju. Šī operācija sastāv no iegriezuma vēdera priekšējā sienā, ko veic, lai pilnībā piekļūtu mazā iegurņa orgāniem. Metode ir traumatiskāka un provocē jaunu adhezīvu procesu veidošanos.
Sagatavošanās operācijai Sagatavošanās process laparoskopijai ietver vairākus izmeklējumus, kas nepieciešami ārstam, lai novērtētu pacienta gatavību operācijai.
Izmeklējumi pirms operācijas:
- asins analīze - lai noteiktu asins recēšanu;
- urīna analīze - lai atklātu slēptos iekaisuma procesus;
- B hepatīta un HIV testi - standarta testi pirms jebkuras operācijas;
- elektrokardiogramma - lai noteiktu sirds patoloģijas;
- Iegurņa ultraskaņa.
Par lietotajiem medikamentiem jāpastāsta ārstam, jo vairākas zāles ietekmē asins recēšanu. Laparoskopija tiek veikta vispārējā anestēzijā. Astoņas stundas pirms operācijas jāpārtrauc ēšana un dzeršana.
Operācijas gaita Laparoskopija tiek veikta vairākos posmos. Sākotnēji ārsts veic trīs punkcijas uz vēdera, caur kurām tiek ievietoti medicīniskie instrumenti un laparoskopiskā iekārta. Pēc tam, izmantojot laparoskopu, pacienta vēdera dobumā tiek iesūknēta īpaša gāze (oglekļa dioksīds vai slāpekļa oksīds). Tas tiek darīts, lai orgāni attālinātos viens no otra, nodrošinot ārstam labu redzamību. Laparoskops ir doba caurule ar okulāru vienā galā un videokameru otrā galā. Caur okulāru ārsts izmeklē iekšējos orgānus, un ar videokameras palīdzību attēls tiek parādīts monitora ekrānā. Pārējie griezumi paredzēti manipulatoru ievietošanai, ar kuriem ārsts veic nepieciešamās darbības.
Operācijas laikā tiek sagriezti līmes veidojumi, tiek veiktas manipulācijas, kuru mērķis ir atjaunot cauruļu caurlaidību. Ja operācijas laikā tiek konstatēti iekaisuma procesi, ārsts noņem strutojošus veidojumus, apstrādā dobumu ar dezinfekcijas šķīdumiem un ierīko drenāžas sistēmu vēdera dobumā.
Atveseļošanās pēc operācijas Pēc laparoskopijas griezumu zonā var būt sāpes. Tāpat sāpes var rasties vidusdaļā un vēdera lejasdaļā, muguras lejasdaļā. Atpūta palīdzēs mazināt sāpes, ja tās kļūs nepanesamas – jākonsultējas ar ārstu, kurš izrakstīs pretsāpju līdzekļus.
Bieži simptomi pēc salpingīta ķirurģiskas ārstēšanas:
- vēdera uzpūšanās;
- vājums;
- nav smaga slikta dūša;
- slikta apetīte;
- bieža vēlme urinēt.
Šīs parādības izzūd divu līdz trīs dienu laikā, un tām nav nepieciešama īpaša ārstēšana. Šuves tiek noņemtas desmit līdz četrpadsmit dienas pēc operācijas. Vienu līdz divas nedēļas pēc laparoskopijas pacientam var rasties vāji gļotādas vai asiņaini izdalījumi no maksts. Ja izdalījumu intensitāte palielinās, jākonsultējas ar ārstu, jo tas var liecināt par iekšēju asiņošanu.
Ieteikumi par diētu un dzīvesveidu pēc operācijas Pirmajā dienā pēc laparoskopijas ir nepieciešams atturēties no ēšanas. Otrajā un trešajā dienā priekšroka jādod piena produktiem
zems tauku saturs (
kefīrs, jogurts
), rīvmaizi un liesu gaļu. No ceturtās dienas jums pakāpeniski jāatgriežas pie parastā uztura. Gultas režīms ir jāpārtrauc nākamajā dienā pēc laparoskopijas, lai novērstu slimības attīstību
tromboze
Divu līdz trīs nedēļu laikā pēc operācijas ir jāatsakās no smagas fiziskās slodzes un sporta. Izvairieties no pēkšņām kustībām, smagumu celšanas, ilgiem lidojumiem un ceļojumiem. Ejot dušā, jūs nevarat berzēt šuves ar mazgāšanas lupatiņu, un pēc ūdens procedūrām brūču virsma jāapstrādā ar antiseptiķiem (
briljantzaļā vai kālija permanganāta šķīdumi
). Divas nedēļas nevajadzētu iet vannā, apmeklēt pirtis, peldēties baseinos, ezeros un citās ūdenstilpēs. Apģērbs jāizvēlas brīvs, kas nerada spiedienu uz vīlēm.
Jums vajadzētu atgriezties pie seksuālās aktivitātes atkarībā no ārsta ieteikumiem.
Grūtniecības plānošana pēc operācijas Olvadu obstrukcijas likvidēšana palielina pacientes grūtniecības iestāšanās iespējas. Laika gaitā apaugļošanās iespējamība samazinās, jo pēc gada vai diviem var rasties jauns līmēšanas process. Sievietēm, kuras vēlas grūtniecību, pēc operācijas jāsāk lietot hormonālās zāles vairākus mēnešus. Nākamais solis ir sākt plānot grūtniecību. Auglības atjaunošanas iespējas ir atkarīgas no līmēšanas procesa vietas. Ja tas bija ap olvadu, vairāk nekā pusei pacientu (60 procentiem) izdodas iestāties grūtniecība dabiski. Ja iekšpusē veidojas saaugumi, grūtniecības iespējamība tiek samazināta līdz 10 procentiem.
Tautas ārstēšanas metodes
Salpingīta ārstēšana ar tradicionālo medicīnu ietver šādas procedūras:
- vannas;
- douching;
- Medicīniskie tamponi;
- uzlējumi un novārījumi.
Vannas Olvadu iekaisuma gadījumā vannām ir tonizējoša un attīroša iedarbība, palīdz mazināt sāpes slimības saasināšanās laikā. Vannas palīdz arī stiprināt imūnsistēmu. Saskaņā ar procedūras veikšanas metodi tie ir sadalīti ūdenī un tvaikā.
Kadiķu vannas Šīs ūdens procedūras ir ieteicamas pacientiem ar divpusēju salpingītu. Lai pagatavotu šādu vannu, jums vajadzētu uzņemt 50 gramus parastā kadiķa (veres) un ielej litru (četras tases) verdoša ūdens. Kā izejvielu var izmantot auga ogas un stublājus. Pēc kadiķa infūzijas (divas līdz trīs stundas) pievienojiet infūziju ūdens vannai. Ūdens temperatūrai jābūt 35-37 grādiem. Vannas ilgums nedrīkst pārsniegt pusstundu (trīsdesmit minūtes).
Vannas ar salviju Vannas ar salvijas uzlējumu ieteicamas sievietēm ar hronisku salpingītu. Pievienojiet māla salvijas uzlējumu vannai, kas piepildīta ar divām trešdaļām svaiga ūdens, kuras temperatūra nepārsniedz 35 grādus. Lai pagatavotu novārījumu, vajag simts gramus sausas salvijas. Izejvielas ielej ar vienu litru ūdens (četras glāzes) un uz pusotras stundas uzliek lēnu uguni.
Vannas ar baldriānu Vannām ar baldriāna ekstraktu ir relaksējoša un atjaunojoša iedarbība uz organismu. Piepildiet vannu ar ūdeni tā, lai ūdens līmenis sēdus stāvoklī nepārsniegtu krūškurvja līniju. Ūdens temperatūra nedrīkst pārsniegt četrdesmit grādus. Pievienojiet vannai piecdesmit mililitrus (trīs ar pusi ēdamkarotes) baldriāna ekstrakta. Procedūras ilgums ir no divdesmit līdz trīsdesmit minūtēm.
Rozmarīna vannas Lai pagatavotu rozmarīna vannu, jums būs nepieciešami trīsdesmit mililitri (divas ēdamkarotes) šī auga ekstrakta, kas jāiegādājas aptiekā. Farmaceitisko līdzekli var aizstāt ar mājās gatavotu infūziju. Lai to izdarītu, trīssimt gramus rozmarīna lapu ielej ar trīs litriem ūdens (divpadsmit glāzes) un, uzkarsē līdz vārīšanās temperatūrai, turiet uz lēnas uguns trīsdesmit līdz četrdesmit minūtes.
Piena tvaika pirts Piena vanna palīdzēs mazināt sāpes cauruļu iekaisuma laikā. Lai ērti un efektīvi veiktu šo procedūru, jāiegādājas ķeblītis vai krēsls, kura sēdeklī ir izveidots caurums. Lai pagatavotu tvaika piena vannu, uzvāra trīs litrus svaiga govs piena. Pienu nedaudz atdzesē un ielej baseinā vai citā traukā, kura tilpums nepārsniedz desmit litrus. Novietojiet ķeblīti virs tvertnes un apsēdieties uz tā, nodrošinot tvaiku piekļuvi dzimumorgāniem. Ja nav krēsla ar caurumu, jūs varat iztikt bez tā, tupus pāri tvaikam. Ķermeņa apakšdaļai jābūt ietītai siltā segā. Procedūra jāveic, līdz piens ir atdzisis. Sistemātiski - vienu reizi dienā pirms gulētiešanas trīs līdz četras nedēļas.
douching
Douching princips ir mazgāt maksts ar augu novārījumiem. Procedūrai nepieciešama ginekoloģiskā šļirce, kas vispirms jādezinficē. Douching var veikt guļus stāvoklī. Procedūru horizontālā stāvoklī ir ērtāk veikt vannā. Ievadiet šļircē iepriekš sagatavotu novārījumu. Apstrādājiet vestibilu ar sterilu vazelīnu vai bērnu krēmu. Apgulieties uz vannas dibena un metiet kājas uz tās sāniem. Atslābiniet muskuļus un ievietojiet šļirces galu makstī, atbrīvojot no tās gaisu. Ielejiet šķīdumu maksts iekšpusē. Procedūras ilgums nedrīkst pārsniegt piecpadsmit minūtes. Pirmās procedūras laikā buljona temperatūrai jābūt trīsdesmit septiņiem - trīsdesmit astoņiem grādiem. Veicot turpmākās procedūras, šķidruma temperatūra pakāpeniski jāpalielina līdz četrdesmit pieciem līdz četrdesmit astoņiem grādiem. Ja dušas laikā paaugstinās ķermeņa temperatūra vai palielinās sāpes, infūzijas temperatūra jāsamazina. Lai palielinātu efektu, pēc dušas vēdera lejasdaļā jāuzliek sildīšanas spilventiņš vai jāuztaisa silta komprese.
Douching ietekmē dabisko
mikrofloru
iekšējie dzimumorgāni, tāpēc procedūras jāveic kursā, kas nepārsniedz divas nedēļas.
Uzlējumi un novārījumi dušošanai Augi šķīdumu pagatavošanai, ko izmanto douching:
- kliņģerīte;
- salvija;
- Ozola miza;
- Liepa;
- augstienes dzemde;
- badan.
Lai pagatavotu infūziju, jāņem divas līdz trīs ēdamkarotes jebkura no iepriekšminētajiem augiem sausā veidā un ielej divas glāzes (500 mililitrus) verdoša ūdens. Novietojiet trauku ar tvaicētām izejvielām uz lēnas uguns vai ūdens vannā. Turiet divdesmit līdz trīsdesmit minūtes un pēc tam atdzesējiet līdz vajadzīgajai temperatūrai. Kombinētajām infūzijām douching ir efektīva pretiekaisuma iedarbība. Pēc līdzīgas receptes var pagatavot novārījumus, kuru pamatā ir zāļu maksa.
Kolekcijas komponenti #1:
- knotweed (highlander putns) - piecdesmit grami;
- nātre (lapas) - trīsdesmit grami;
- ozola miza - desmit grami;
- Potentilla sakne - desmit grami.
Kolekcijas sastāvdaļas #2:
- melnais plūškoks (ziedi) - divas ēdamkarotes;
- kumelīte (ziedi) - divas ēdamkarotes;
- linu sēklas - divas ēdamkarotes.
Kolekcijas komponenti #3:
- Černobiļa (vērmeles) - divdesmit grami;
- ozola veronika (ziedi un lapas) - divdesmit grami;
- kumelīte (ziedi) - divdesmit grami;
- saldais āboliņš - pieci grami.
Ārstnieciskie tamponi Salpingīta ārstēšanā ar tautas metodēm plaši tiek izmantoti ārstnieciskie tamponi, kas ir ārstniecības auga novārījumā vai sulā iemērcēts sieviešu higiēnas tampons. Procedūra tiek veikta vakarā. Medicīnisko tamponu ievieto makstī un atstāj uz nakti. Terapeitisko tamponu pagatavošanai jāizmanto dabīgās kokvilnas tamponi.
Tamponi ar bergēniju novārījumu Badan piemīt pretiekaisuma iedarbība, veicina līmēšanas procesa rezorbciju. Lai pagatavotu uzlējumu, ņem simts gramus sausas bergēnijas saknes un sasmalcina to kafijas dzirnaviņās. Izejvielas aplej ar divām glāzēm (500 mililitriem) verdoša ūdens, aptin trauku ar dvieli un ļauj ievilkties sešas līdz astoņas stundas. Pēc tam buljonu izkāš un tamponu iemērc. Ārstēšanas kurss ar bergēniju nedrīkst pārsniegt divdesmit dienas.
Alvejas tamponi Alvejai piemīt spēcīga pretmikrobu iedarbība, un to plaši izmanto tautas medicīnā olvadu iekaisuma ārstēšanā.
Alvejas lietošanas noteikumi:
- izmantot tikai zemākās lapas, kuru garums nepārsniedz piecpadsmit līdz astoņpadsmit centimetrus;
- alvejai jābūt vecākai par diviem gadiem;
- lai palielinātu barības vielu koncentrāciju, pirms lietošanas vairākas dienas nelaistīt augu ar ūdeni.
Pēc dažu alvejas lapu nogriešanas sasmalciniet tās putrā un iemērciet tamponu ar izdalīto sulu. Lai palielinātu šīs procedūras efektivitāti, alvejas sulu var kombinēt ar citām labvēlīgām sastāvdaļām.
Tamponu šķīdumu receptes, kuru pamatā ir alveja:
- Ar ceļmallapu. Uzkarsē simts mililitrus ūdens līdz vārīšanās temperatūrai, pievieno vienu ēdamkaroti sasmalcinātu ceļmallapu un patur uz uguns divas līdz trīs minūtes. Izkāš buljonu un pievieno tam piecpadsmit pilienus (ēdamkaroti) alvejas sulas;
- Ar kāpostiem. Sasmalciniet svaigu kāpostu lapu, izspiediet. Sajauc ēdamkaroti kāpostu sulas ar tādu pašu daudzumu alvejas sulas;
- Ar medu.Ņem vienu ēdamkaroti dabīgā šķidrā medus un sajauc ar ēdamkaroti alvejas sulas.
Līdzekļi iekšķīgai lietošanai Iekaisuma mazināšanai un imunitātes uzlabošanai tiek izmantoti līdzekļi, kuru pamatā ir ārstniecības augi. Lai pagatavotu zāles pēc tautas receptēm, jums vajadzētu izmantot svaigas sastāvdaļas un iegādāties garšaugus tikai aptiekās.
Zāļu kolekcija ar absorbējošu darbību Kolekcijā iekļautie augi veicina līmēšanas procesu rezorbciju. Arī novārījuma lietošana palīdz atjaunot organisma hormonālo fonu un mazināt sāpes.
Infūzijas sastāvdaļas:
- peonijas izvairīšanās (Maryin sakne) - divdesmit grami (pusotra ēdamkarote ar augšpusi);
- strutene (kārpu cūka) - divdesmit grami;
- kliņģerīšu ziedi (kliņģerītes) - divdesmit grami;
- parastā nātre - divdesmit grami;
- lauka jarutka - desmit grami (ēdamkarote bez augšdaļas);
- saldais āboliņš - desmit grami.
Sausās lapas un ziedus jāsasmalcina kafijas dzirnaviņās, jāieber pusotra litra tilpuma termosā un pārlej ar verdošu ūdeni. Atstāj ievilkties uz nakti un no rīta lieto tējas vai kafijas vietā.
Pretiekaisuma līdzeklis Šī tautas preparāta sastāvā ietilpst zefīra sakne (50 grami) un kausēti tauki no speķa vai speķa (divas ēdamkarotes).
Stikla vai keramikas traukā ielej sausu zefīra sakni ar ūdeni un atstāj uz divdesmit četrām stundām tumšā vietā. Pēc tam trauku novieto uz lēnas uguns, uzvāra un ļauj ievilkties vairākas stundas, līdz sakne kļūst mīksta. Atdzesējiet augu un sasmalciniet to gaļas mašīnā vai blenderī. Sajauciet speķi un zefīra biezputru un lieciet ugunī divas līdz trīs stundas bļodā ar biezām sienām. Noņem no uguns, apmaisa un liek traukā ar vāku, viegli uzglabājams ledusskapī. Līdzeklis jālieto trīs ēdamkarotes vienlaikus ar ēšanu.
Novārījumi, kas novērš iekaisumu Receptes, kas samazina iekaisuma procesu salpingīta gadījumā:
- Ar viburnum. Piecdesmit gramus (trīs ēdamkarotes) kaltētu ziedu aplej ar vienu litru verdoša ūdens un iemērc trīsdesmit minūtes (pusstundu) ūdens vannā. Izkāš buljonu, pievieno dabīgo liepziedu medu pēc garšas. Jums ir nepieciešams dzert dzērienu simts gramus trīs reizes dienā;
- Ar bērza mizu. Ielejiet vienu litru ūdens emaljētā vai stikla traukā. Pēc tam, kad ūdens vārās, tajā ielej divas ēdamkarotes sasmalcinātas sausas bērza mizas. Pēc divdesmit minūšu lēnas vārīšanas noņem no uguns, izkāš, pievieno ēdamkaroti dabīgā medus un piecus pilienus joda. Pirms gulētiešanas jums jāizdzer novārījums karsētā veidā, pa pusglāzei;
- Ar māti un pamāti. Apvienojiet divas ēdamkarotes sasmalcinātu saldā āboliņa un centaury garšaugu. Pievieno trīs ēdamkarotes māllēpes ziedu un pārlej ar litru verdoša ūdens. Novietojiet trauku ar dzērienu tumšā vietā uz divām līdz trim stundām, lai ievilktos. Jums jālieto novārījums 80 mililitrus (trešdaļa glāzes) piecas līdz sešas reizes dienā.
Olvadu iekaisuma profilakse Salpingīta profilakse ir savlaicīga un pareiza dzimumorgānu infekciju ārstēšana. Šim nolūkam reizi gadā ir ieteicams veikt profilaktisko ginekoloģisko izmeklēšanu ar bakterioloģisko analīzi. Identificētās infekcijas ir pilnībā jāizārstē. Lai infekcija nekļūtu hroniska, ir nepieciešams pabeigt ārstēšanas kursu, pat ja nav redzamu slimības simptomu.
Vēl viens svarīgs punkts ir attieksme pret seksuālo partneri. Jo pat pēc veiksmīgas ārstēšanas infekcija var atkal iekļūt dzimumorgānos.
Ieteicams arī izvairīties no gadījuma dzimumakta un neaizsargāta dzimumakta. Sievietes imūnsistēma jāuztur augstā līmenī, jo vāja imūnsistēma provocē infekciju attīstību. Baktēriju ieejas vārti ir ievainotā dzimumorgānu gļotāda, tāpēc vēlams izvairīties no intrauterīnās kontracepcijas līdzekļu lietošanas.
Olvadu iekaisums tiek uzskatīts par diezgan izplatītu sieviešu reproduktīvās sistēmas slimību, kas var izraisīt olvadu neauglību.
Galvenā informācija
Olvada iekaisums ir ginekoloģiska rakstura patoloģija, kuras ārstēšanas neesamības gadījumā process pāriet hroniskā formā. Pašlaik eksperti izšķir šādus tā veidus:
- Salpingīts. Tas ir iekaisums, kura veidošanās rodas infekcijas izraisītāju iekļūšanas dēļ olvados. Nolaidība pret slimību vai tās nepareiza ārstēšana var izraisīt olvadu aizsprostojumu, sieviešu neauglību.
- Salpingooforīts. Tas ir iekaisuma process, kas veidojas uz dzemdes piedēkļiem patoloģisko mikroorganismu (staphylococcus aureus, tuberkulozes baktēriju) aktīvas dzīves dēļ.

Visbiežāk infekcija notiek augšupejošā veidā, tas ir, caur maksts. Tad patogēnā flora pārvietojas pa dzemdes kakla kanālu, šī "ceļojuma" galamērķis ir olvadi. Olvada iekaisums sākas ar tās gļotādu. Tad patoloģiskais process izplatās dziļākos slāņos.
Tūlītēja ārsta palīdzības meklēšana un kompetenta terapija garantē pilnīgu atveseļošanos. Vislabvēlīgākā prognoze tiek uzskatīta, ja iekaisums nav izraisījis cauruļu aizsprostojumu. Šajā gadījumā ārstēšana ļauj pilnībā atjaunot reproduktīvo funkciju.
Olvadu iekaisums: cēloņi
- Dažādas infekcijas (gonokoki, hlamīdijas, trichomonas).
- Izlaidīgas seksuālās attiecības.
- Netradicionāla dzimumakta forma.
- Iekaisuma slimības.
- Ārēja iejaukšanās sievietes vidē (ķeizargrieziens, dzemdes kakla bojājumi, aborts).
- Biežs stress.
Klīniskā aina
Kā liecina prakse, olvadu iekaisuma pazīmes var atšķirties atkarībā no konkrētā patoloģijas veida.
Akūtai salpingooforīta formai raksturīga diskomforta sāpju parādīšanās vēdera lejasdaļā un muguras lejasdaļā. Turklāt daudzas sievietes atzīmē drudzi, vispārēju stāvokļa pasliktināšanos, drebuļus, pārmērīgu svīšanu. Retos gadījumos ir iespējami strutaini izdalījumi no maksts.
Hroniskajai salpingooforīta formai raksturīgas blāvas sāpes vēdera lejasdaļā un makstī. Sievietes sūdzas par problēmām ar menstruālo ciklu, samazinātu libido un diskomfortu tiešā dzimumakta laikā. Analīzes liecina par sieviešu hormonu līmeņa pazemināšanos un olnīcu hipofunkcijas veidošanos.
Sākotnējā attīstības stadijā salpingītu raksturo diskomforta sajūta vēdera lejasdaļā un urinēšanas problēmas. Slimībai progresējot, šiem simptomiem pievienojas strutaini izdalījumi no maksts, un dzimumaktu pavada stipras sāpes. Dažos gadījumos var būt neliela temperatūras paaugstināšanās, vispārējs savārgums un periodiski vājuma lēkmes. 
Diagnostikas pasākumi
Ja jums ir aizdomas par olvadu iekaisumu, nekavējoties jāmeklē palīdzība pie ārsta. Tikšanās laikā speciālists veic ginekoloģisko pārbaudi, savāc pilnu vēsturi. Lai noteiktu konkrēto patoloģijas formu, var būt nepieciešami vairāki papildu testi, tostarp dzemdes, maksts un urīnizvadkanāla mikrobioloģiskā izmeklēšana. Ultraskaņa ļauj iegūt visinformatīvāko priekšstatu par reproduktīvās sistēmas stāvokli un diferencēt olvadu iekaisumu. Šajā rakstā aprakstītie simptomi ne vienmēr precīzi norāda uz šo patoloģiju.
Bez laparoskopijas galīgās diagnozes noteikšana nav iespējama. Šī metode ļauj vizualizēt iekšējos orgānus un novērtēt to stāvokli. Laparoskopija ir mini operācija, kas tiek veikta, izmantojot vietējo anestēziju. Laparoskops ir caurule ar vairākām lēcām, kas tiek ievietota tieši vēdera dobumā caur maziem iegriezumiem. Ar to ārsts var pārbaudīt olvadus, noteikt to stāvokli, iekaisuma procesa un strutas klātbūtni. 
Konservatīvā terapija
Nevajadzētu atstāt bez pienācīgas uzmanības olvadu iekaisumu. Šīs patoloģijas ārstēšana ir iespējama tikai stacionāros apstākļos. Terapeitiskā taktika lielā mērā ir atkarīga no diagnozes rezultātiem, iekaisuma procesa cēloņa un formas, kā arī no vienlaicīgu komplikāciju klātbūtnes. Protams, progresīviem gadījumiem nepieciešama nopietnāka pieeja ārstēšanai.
Ar salpingooforītu tiek nozīmēta sarežģīta zāļu terapija, kas ietver antibiotikas (azitromicīnu, cefotaksīmu, gentamicīnu) un imūnmodulatorus. Atkarībā no pacienta stāvokļa var papildus izrakstīt pretsāpju un pretiekaisuma līdzekļus.
Ar salpingītu tiek parakstītas arī antibiotikas. Lai novērstu iespējamu disbakteriozi, antibakteriālo terapiju kombinē ar pretsēnīšu līdzekļu (Flukonazols, Ketokonazols) un probiotiku (Linex) lietošanu. 
Kad nepieciešama operācija?
Ja konservatīvā ārstēšana ir neefektīva, ārsti iesaka veikt operāciju visiem pacientiem, kuriem diagnosticēts olvadu iekaisums. Patoloģijas simptomi terapijas neesamības gadījumā var ievērojami samazināt dzīves kvalitāti.
Dažos gadījumos pat operācija ir kontrindicēta. Ja pacientam ir aptaukošanās, slikta asins recēšana, diagnosticētas akūtas infekcijas slimības, labāk ir atteikties no ķirurģiskas iejaukšanās.
Operācija ietver olvadu daļas izņemšanu, attīrīšanu no esošajām strutas un dezinfekciju. Ja nav iespējas novērst strutojošu fokusu, ārsts visbiežāk nolemj noņemt visu dzemdes piedēkli.
Olvadu izņemšana iekaisuma laikā tiek veikta ar laparoskopiskas operācijas palīdzību. Ķirurgs sākotnēji veic vairākas punkcijas vēdera sienā, caur kurām pēc tam tiek ievadīti instrumenti manipulācijām. Pati procedūra tiek uzskatīta par zemu traumatisku, atveseļošanās notiek bez nopietnām komplikācijām. Pēc operācijas daži pacienti sūdzas par samazinātu ēstgribu, sliktu dūšu un vēdera uzpūšanos. Parasti šādi simptomi izzūd pēc 2-3 dienām un nav nepieciešama īpaša ārstēšana. 
Ārstēšana ar tautas līdzekļiem
Nostiprināt terapeitisko efektu "olvadu iekaisuma" diagnostikā var būt tautas līdzekļi. Vispirms par šo jautājumu jākonsultējas ar ginekologu. Zemāk mēs uzskaitām populārākās alternatīvās medicīnas receptes:

Kādas ir patoloģijas briesmas, pārvadājot bērnu?
Grūtniecības laikā olnīcu un olvadu iekaisums ir diezgan reti sastopams. Ja tā notiek, sekas var būt ļoti nopietnas. Piemēram, ja salpingīts grūtniecei tiek diagnosticēts agrīnā stadijā, patoloģija var izraisīt spontānu abortu. Otrajā un trešajā trimestrī tas bieži beidzas ar augļa nāvi.
Pēc tam, kad ārsts apstiprina šādu diagnozi, topošā sieviete tiek nekavējoties hospitalizēta un tiek nozīmēta atbilstoša terapija.
Sievietēm, kuras jau ir pārcietušas olvadu iekaisumu, neauglības vai ārpusdzemdes grūtniecības iespējamība palielinās vairākas reizes. Lai izvairītos no šādām komplikācijām, pacientiem ieteicams veikt īpašu pārbaudi. Pēc tā rezultātiem var spriest par pīpju caurlaidību un iespēju dabiski ieņemt bērnu. Īpaši nopietnos gadījumos vienīgā iespēja ir in vitro apaugļošana. 
Profilakse
Jebkuras slimības profilakse, un olvadu iekaisums nav izņēmums, ļauj novērst slimības attīstību un palielināt ātras atveseļošanās iespējamību, ja infekcijai tomēr izdevās iekļūt organismā. Starp galvenajiem pasākumiem, kuru mērķis ir novērst šo patoloģiju, eksperti sauc:
- Mūsdienu kontracepcijas līdzekļu lietošana dzimumakta laikā.
- Stresa un pastāvīga pārslodzes novēršana.
- Ķermeņa hipotermijas novēršana.
- Veselīgs dzīvesveids un sabalansēts uzturs.
- Personīgās higiēnas noteikumu ievērošana.
- Savlaicīga visu slimību ārstēšana.
Secinājums
Jebkurš iekaisuma process organismā prasa savlaicīgu ārstēšanu, īpaši sieviešu reproduktīvās sistēmas orgāniem. Nevērība pret veselību var negatīvi ietekmēt spēju dabiski ieņemt bērnu. Tāpēc ir tik svarīgi meklēt kvalificētu palīdzību un iziet ārstēšanas kursu, kad parādās pirmās šīs patoloģijas pazīmes. Būt veselam!
Olvadu iekaisums ir infekcijas slimība, kas attīstās uz dzemdes piedēkļiem vienā vai abās pusēs un var satvert olnīcas, saites un izplatīties uz iegurņa orgāniem.
Olvadi sākas no dzemdes stūriem, beidzas ar piltuvi, kas sazinās ar vēdera dobumu. Tāpēc infekcijas procesi no tiem var izplatīties tālāk vēdera dobumā.
Klasifikācija
Patoloģija var atšķirties pēc lokalizācijas caurulēs, gaitas rakstura un etioloģijas.
Pēc lokalizācijas cauruļu iekaisums var būt:
- kreisā puse;
- labās puses;
- divpusējs.
Pēc kursa rakstura to iedala akūtā, subakūtā un hroniskā.
Etioloģija vai cēlonis ir patogēns, kas izraisīja iekaisuma reakciju.
Tie var būt:
- specifiski (gonoreja, hlamīdijas, trichomonas, sifiliss, HIV, herpes simplex vīruss vai cilvēka papilomas vīruss);
- nespecifiski (stafilokoki, streptokoki, Pseudomonas aeruginosa, Proteus), tie ir mikroorganismi, kas parasti atrodas dzimumorgānu traktā.
60% gadījumu olnīcu un olvadu iekaisumu izraisa hlamīdiju infekcija. Dažreiz tas nav viens mikroorganisms, bet gan mikrobu asociācija. Slimība iegūst akūtu gaitu, kad infekcija nonāk olvados, ilgst līdz 2 mēnešiem.
Tas var notikt:
- seksuāli;
- augšupejošs - caur dzemdes kakla kanālu, dzemdes dobums caurulēs;
- hematogēns - no infekcijas perēkļiem, kas atrodas citur organismā;
- limfogēns - caur limfātiskajiem asinsvadiem;
- garumā - no tuvumā esošajiem infekcijas perēkļiem, piemēram, no apendicīta tieši caurulē labajā pusē.
Ja olvadu iekaisums ilgst līdz 6 mēnešiem, tad tas ir subakūts process. Hroniska slimība attīstās pēc akūtas, un tā var traucēt gadiem ilgi. Šajā gadījumā remisijas periodi mijas ar periodiskiem paasinājumiem.
Simptomi
Ja tas ir akūts olvadu iekaisums, simptomi ir izteikti. Ķermeņa temperatūra paaugstinās līdz 38-39 grādiem. Sāpes vēdera lejasdaļā ir asas. Kreisās puses salpingītu pavada sāpes kreisajā pusē, labajā pusē - labajā, divpusējā - abās pusēs. Sindroma smagums ir atkarīgs no vēderplēves iesaistīšanās iekaisumā – jo vairāk tās kairinājuma, jo sāpīgāk.
2/3 pacientu olvadu iekaisums pāriet uz olnīcu. Piedēkļi uzbriest, palielinās izmērs. Ir kaimiņu orgānu kairinājums, tiek novēroti urinēšanas traucējumi, parādās sāpes muguras lejasdaļā. Dažos gadījumos piedēkļos uzkrājas šķidrums, kas veidojas iekaisuma laikā. Tas tos paplašina, neieplūst vēdera dobumā, attīstās hidrosalpinkss. Strutaina infekcija pārvērš šo stāvokli par piosalpinksu, tā var atstāt aiz sevis lielu skaitu saaugumu, kas izraisa neauglību.
Nekontrolēta antibiotiku uzņemšana un ķermeņa reaktivitātes samazināšanās izdzēš akūtā procesa gaitu, palielina tā pārejas iespējamību uz ilgstošu. Ja ir izveidojies hronisks olvadu iekaisums, simptomi parādīsies līdz ar procesa saasināšanos. Paaugstināsies temperatūra, parādīsies drebuļi, sāpes vēdera lejasdaļā, kas izstaro muguras lejasdaļā.
Uroģenitālās sistēmas traucējumi izpaužas kā sāpīgs dzimumakts, traucēta urinēšana. Var būt gremošanas, sirds un asinsvadu un endokrīnās sistēmas pārkāpumi. Izdalījumi var iegūt strutojošu nokrāsu, ko biežāk novēro ar gonorejas infekciju, izraisīt kairinājumu un niezi starpenē.
Olvadu un olnīcu iekaisums izraisa izmaiņas to darbībā, kas izpaužas kā menstruālā cikla traucējumi. Menstruācijas kļūst bagātīgas vai, gluži pretēji, niecīgas, sāpīgas, var mainīties ilgums un regularitāte.
Hronisks olvadu iekaisums izraisa sieviešu neauglību.
Iekaisuma cēloņi
Salpingīta riska faktori ir eksogēna ietekme:
- aborts;
- intrauterīnās manipulācijas (zondēšana, spirāles uzstādīšana);
- operācijas.
Endogēni cēloņi:
- novājināta imunitāte;
- hormonālās izmaiņas;
- hroniskas slimības;
- anomālijas dzimumorgānu attīstībā.
Uzvedības pazīmes, kas izraisa olvadu iekaisumu:
- bieža seksuālo partneru maiņa;
- dzimumakts menstruāciju laikā;
- agrīna seksuālo attiecību sākums;
- netradicionāli dzimumakta veidi.
Patoloģijas attīstībā zināmu lomu spēlē sociālie faktori - dzīves līmenis, stress, alkohola lietošana un smēķēšana.
Slimības sekas
Akūts vai hronisks caurules iekaisums var izraisīt ārpusdzemdes grūtniecību, neauglību, spontāno abortu vai grūtniecības komplikācijas. Līmēšanas process izraisa hroniskas iegurņa sāpes un sāpīgu dzimumaktu. Grūtniecei iespējama placentas patoloģija, augļa infekcija, nedzīvs piedzimšana, sarežģīta grūtniecība un dzemdības.
Diagnostika
Pārbaudes pirmais posms ir ginekoloģiskā izmeklēšana. Pārbaude spoguļos ļauj identificēt izmaiņas maksts gļotādā, eroziju uz dzemdes kakla, izdalījumu raksturu no tā. Ar digitālās izmeklēšanas palīdzību tiek konstatēta piedēkļu iekaisuma pazīme - to sablīvēšanās, sāpes pārvietošanās laikā, mobilitātes ierobežojums. Dzemde nav iesaistīta procesā, tāpēc tai ir parastais izmērs.
Pārbaudes laikā no maksts tiek ņemtas uztriepes, lai noteiktu floru. Atkarībā no baktēriju skaita un veida tiek noteikta leikocītu klātbūtne, maksts tīrības pakāpe un iekaisuma procesa klātbūtne. STI izraisītāji tiek diagnosticēti, izmantojot polimerāzes ķēdes reakciju (PCR).
Iegurņa orgānu ultraskaņa ir neinvazīva un droša izmeklēšanas metode. Var veikt caur vēdera sieniņu vai ar maksts zondi. Salpingīts ultraskaņā tiek definēts kā cauruļu sieniņu sabiezējums un to lūmena paplašināšanās, šķidruma klātbūtne tajās un retrouterīnā telpā, saaugumi. Ooforīta piestiprināšanos diagnosticē olnīcu palielināšanās un to kontūru izplūdums, orgāna struktūra ir neviendabīga ar hiper un hipoehoiskām zonām, folikuli nav pietiekami vizualizēti.
Metrosalpingogrāfija ir rentgena metode cauruļu caurlaidības noteikšanai. Dzemdes dobumā ievada kontrastvielu, un ar rentgena palīdzību tiek noskaidrota tā izplatība caur caurulēm. Kļūst pamanāmas sašaurināšanās vietas, un šķidrums neietilpst vēdera dobumā. Obstrukciju parasti izraisa saaugumi.
Laparoskopija ir medicīniska un diagnostikas procedūra. Vēdera dobumā caur maziem punkcijām tiek ievietots īpašs instruments un videokamera. Skartā caurule izskatās sarkana un tūska, un tā var būt paplašināta ar hidrosalpinksu vai strutas uzkrāšanos. Hroniska iekaisuma gadījumā tiek konstatēts liels skaits saaugumi.
Paralēli tiek veikta apstrāde - tiek izdalītas saaugumi, ar plastiskās ķirurģijas palīdzību tiek atjaunota cauruļu caurlaidība. Ja tas nav iespējams, tie tiek vienkārši noņemti. Caurules ar hidrosalpinksu ir visa organisma infekcijas avots.
Ārstēšana
Indikācijas hospitalizācijai ir šādas:
- mājas ārstēšanas neefektivitāte;
- sievietes nopietnais stāvoklis;
- grūtniecība;
- tubo-olnīcu abscess;
Ja rodas olvadu iekaisums, ārstēšana jānosaka ārstam. Pašerapija ir pilns ar komplikāciju attīstību vai pāreju uz hronisku formu.
Konservatīvā terapija
Ārstēšanas pamatā ir antibakteriālas zāles. Tiek izmantotas plaša spektra antibiotikas: ampicilīns, cefaleksīns, cefotaksīms, eritromicīns, metronidazols, furazolidons. Ārstējošais ārsts izvēlas optimālo zāļu devu un kursu. Zāles izvēlas, pamatojoties uz patogēna veidu un tā jutību pret antibiotikām.
Pēc ārstēšanas ar antibakteriāliem līdzekļiem var aktivizēties sēnīšu flora un attīstīties piena sēnīte. Profilakses nolūkos lieto flukonazolu. Disbakteriozi novērš, lietojot probiotikas (Linex, Bioflor). Paracetamols, Ibuprofēns, Butadions palīdzēs mazināt iekaisumu un novērst sāpes.
Imūnmodulatori palielina organisma izturību pret infekcijām, tiem piemīt antioksidanta aktivitāte un samazina saķeres risku. Šīs grupas pārstāvji ir Polyoxidonium, Imunofan, Groprinosin. Noteikti izmantojiet vitamīnu kompleksus. Hronisku salpingītu ieteicams ārstēt ar fizioterapiju - elektroforēzi, ultraskaņu, refleksoloģiju.
etnozinātne
Ja simptomi ir pareizi identificēti un ārstēšana ir vērsta uz salpingooforīta cēloņa novēršanu, kā papildu līdzekli var izmantot tautas ārstniecības līdzekļu terapiju.
Vannām ir tonizējoša iedarbība, mazina sāpes. Optimālā temperatūra ir 35-37 grādi. Pagatavošanai izmantojiet kadiķa, salvijas, rozmarīna, baldriāna ekstrakta uzlējumu.
Douching tiek veikta ar augu novārījumiem. Tos gatavo no augu kolekcijām, 2-3 ēdamkarotes uz 0,5 litriem verdoša ūdens. Ieteicamas šādas kombinācijas:
- Linu sēklu, plūškoka ziedu un kumelīšu attiecībās 1:1.
- 2 ēdamkarotes kumelīšu ziedkopu, ozola veronikas un vērmeles zāles, tējkarote saldā āboliņa.
- 10 g ozola mizas un cinquefoil saknes, 30 g nātres un 50 g knotweed.
Terapeitisko tamponu pagatavošanai higiēnisks tampons vai neatkarīgi savīti no pārsēja tiek piesūcināts ar bergēnijas, ceļmallapu un alvejas sulas novārījumu. Dušas un tamponi ietekmē maksts mikrofloru. Tie tiek pasniegti nelielos kursos.
Iekaisuma mazināšanai iekšā izmanto bērza mizas, irbenju ziedu, māllēpes garšaugu novārījumus. Tos gatavo no 1 ēdamkarotes sausu izejvielu un 200-300 ml verdoša ūdens. Uzkarsē līdz vārīšanās temperatūrai un atstāj atdzist. Novārījumam pievieno medu.
Ja tiek uzsākta savlaicīga ārstēšana, tad akūts iekaisums olvados mazāk pārvēršas hroniskā formā, samazinās komplikāciju risks.
- Endosalpingīts ir olvadu gļotādas iekaisums. Vienlaicīgi simptomi: hiperēmija, pietūkums, mikrocirkulācijas pasliktināšanās ar turpmāku šūnu deformāciju. Process visbiežāk attīstās abās pusēs, lai gan ir iespējams arī vienpusējs bojājums, īpaši lietojot intrauterīnu ierīci. Iekaisuma process ietekmē cauruļu muskuļu un serozo membrānu, pēc tam infekcija izplatās vēdera dobumā un izraisa olnīcu un blakus esošās vēderplēves epitēlija bojājumus.
- Salpingooforīts ir iekaisuma process, kas rodas dzemdes piedēkļos, olvados un olnīcās. Šādas slimības sekas var būt nespēja apaugļot. Šāda slimība var būt iegurņa orgānu patoloģiju rezultāts, jo īpaši, ja slimība nav pilnībā izārstēta. Šo patoloģiju raksturo infiltrātu veidošanās, olvadu gļotādu un muskuļu membrānu disfunkcija, asinsvadu lūmena sašaurināšanās. Simptomi: trulas vai sāpīgas sāpes olvados un vēdera lejasdaļā, cirkšņā un makstī.
- Ooforīts ir olnīcu iekaisums. Bieži notiek kopā ar olvadu iekaisumu. Cēloņi: aborts, menstruācijas, dzemdības kombinācijā ar dažādas izcelsmes infekcijām. Galvenās slimības pazīmes ir urinēšanas traucējumi, sāpes olvados, vēdera lejasdaļā, strutaini izdalījumi, diskomforts vai sāpes dzimumakta laikā. Ārstēšana tiek noteikta atkarībā no slimības rakstura un gaitas. Pacientam tiek nozīmēta atpūta, pirmajās dienās uz vēdera lejasdaļu var uzklāt ledu, indicēta pretsāpju un antibakteriālo līdzekļu, sulfonamīdu, kalcija hlorīda lietošana, nozīmēta fizioterapija (piemēram, lokāla kvarca uzlikšana).
- Šķidrums olvados (vienkāršs vai folikulārs). Caurulīšos veidojas no viena līdz vairākiem slēgtiem dobumiem, kuros uzkrājas olvadu noslēpums, kā rezultātā vadu sieniņas stiepjas un kļūst plānākas. Saaugumu klātbūtnē šķidrums atkal uzkrājas, izraisot iekaisumu visos dzimumorgānos. Šķidrums, kas parādās caurulēs, izraisa baktēriju vairošanos un ir pastāvīgs infekcijas izraisītājs. Ar ilgstošu hidrosalpinksu veidojas saistaudu pavedieni, kas izraisa hroniskas sāpes.
Ir vairāki infekcijas ceļi, tāpēc šīs slimības izplatība ir tik augsta. Process sākas ar gļotādas iekaisumu, pēc tam tiek ietekmēti dziļākie slāņi. Rezultāts ir saaugumi un disfunkcija, kas izraisa neauglību, kuru ir grūti ārstēt. Tomēr šajā slimībā nav skaidras procesa lokalizācijas. Iekaisums var izplatīties uz dzemdi un olnīcām. Ar slimību, ko izraisa gonokoku infekcija, procesā tiek iesaistīts urīnizvadkanāls un dzemdes kakls.
Cēloņi
Olvadu iekaisuma cēloņi ir ļoti daudzi. Visizplatītākie ietver:
- Infekcijas klātbūtne. Slimības izraisītāji var būt trichomonas, gonokoki, hlamīdijas, stafilokoki, streptokoki uc 12% pacientu slimību izraisa tuberkulozes nūjiņa. Visbiežāk mikroorganismi iekļūst organismā pa augšupejošu ceļu: caur maksts, dzemdes kaklu un dzemdi, izraisot olvadu iekaisumu. Ar lejupejošu ceļu infekcija nokļūst no papildinājuma vai sigmoidās resnās zarnas. Turklāt jebkura infekcijas perēklis organismā var izraisīt slimības attīstību, šajā gadījumā patogēni mikroorganismi izplatās hematogēnos un limfogēnos ceļos.
- Gļotādas bojājumi, kas rodas medicīnisko procedūru laikā (medikamentu ievadīšana dzemdes dobumā, dažādi pētījumi), abortu laikā, dzemdību laikā uc Pat intrauterīnā ierīce, ko organisms dažreiz uztver kā svešķermeni, var provocēt slimību. .
- Neārstēta ginekoloģiska patoloģija (piemēram, olnīcu iekaisums)
- Bieža seksuālo partneru maiņa
- Seksuālās attiecības menstruāciju laikā
Ir svarīgi arī atzīmēt tādus faktorus kā pastāvīgs stress, nepietiekams uzturs, pārmērīga alkohola lietošana utt., kas izraisa imūnsistēmas pavājināšanos.
Klīniskā aina

Olvadu iekaisuma simptomi ir dažādi. Slimības klīnisko ainu ietekmē patoloģiskā fokusa lokalizācija, tā izskats, kā arī vienlaicīgas slimības.
- Sāpes ir viens no galvenajiem slimības simptomiem. Sāpīgas sajūtas ir lokalizētas galvenokārt vēdera lejasdaļā, lai gan tās var izstarot uz cirkšņa un jostasvietu un pat uz apakšējām ekstremitātēm. Turklāt sāpes bieži palielinās urinējot, defekējot, dzimumakta laikā un menstruāciju laikā. Parasti intensīvas sāpes, ko pastiprina fiziskās aktivitātes, ir raksturīgas akūtam procesam. Blāvas sāpes norāda uz hronisku formu.
- Neregulāras menstruācijas
- Gļotādas izdalījumi, kam ir nepatīkama smaka, parasti parādās akūtā formā. Hroniskā procesā izdalījumi var nebūt.
- Akūtas slimības gadījumā ķermeņa temperatūra bieži paaugstinās līdz 38,5 ° C, ko pavada drebuļi un intensīva svīšana. Hroniskas slimības gadījumā tiek atzīmēta subfebrīla temperatūra, bet dažos gadījumos temperatūra nepaaugstinās.
- Iespējams arī vājums, muskuļu sāpes, slikta dūša, vemšana, apetītes trūkums u.c. – šīs pazīmes ir saistītas ar toksīnu iedarbību uz organismu.
Slimību veidi
Atkarībā no procesa lokalizācijas, kā arī tā aktivitātes izšķir vairākus olvadu iekaisuma veidus.
- Akūts salpingīts - ar šo formu simptomi ir izteikti. Strutojošu izdalījumu gadījumā mēs runājam par strutojošu salpingītu. Visbiežākais strutojošās slimības formas cēlonis ir gonoreja.
- Hroniska gaita – rodas, ja slimības akūtā forma netiek laikus atklāta un netiek ārstēta. Simptomi šajā gadījumā nav tik izteikti, dažreiz slimība norit asimptomātiskā formā, temperatūra ir normāla vai subfebrīla. Tomēr sāpes vēdera lejasdaļā saglabājās. Hroniskā stadijā iekaisumu var pārnest uz kaimiņu orgāniem. Uz hroniskas slimības fona bieži attīstās olvadu obstrukcija.
- Kreisās puses, labās puses vai divpusējs iekaisums - slimības forma ir atkarīga no tā, no kuras puses patoloģiskais process ir radies. Vienpusējs salpingīts bieži attīstās ar blakus esošā orgāna iekaisumu. Piemēram, labās puses olvadu iekaisums rodas ar apendicītu. Visbīstamākais ir divpusējs process, ievērojami palielinās neauglības risks.
Komplikācijas
- Visbiežāk sastopamā komplikācija ir iekaisuma process olnīcās. Slimības simptomi ir gandrīz identiski salpingītam.
- Tuboolnīcu abscess ir bīstama olvadu iekaisuma komplikācija, kas attīstās līdz ar slimības strutojošu raksturu. Bīstamība ir tāda, ka infekcija var nonākt vēderplēvē, kas var izraisīt peritonītu vai sepsi – asins saindēšanos. Pacientam šajā situācijā nepieciešama steidzama palīdzība.
- Neauglība ir galvenā olvadu obstrukcijas izraisītā komplikācija. Šajā gadījumā IVF joprojām ir vienīgā iespēja iestāties grūtniecība.
- Ārpusdzemdes grūtniecība ir diezgan izplatīta slimības sekas. Šīs patoloģijas attīstības risks sasniedz 15-50%.
- Jāatzīmē, ka grūtniecība ar salpingītu var izraisīt ne tikai negatīvas sekas sievietes ķermenim. Komplikācijas var izraisīt augļa nāvi vai spontānu abortu. Ar gonoreju vai hlamīdiju infekciju pastāv risks inficēt bērnu.
Diagnostika

Olvadu iekaisuma diagnoze balstās uz anamnēzi un izmeklējumu rezultātiem un ietver:
- Sieviešu dzimumorgānu satura mikrobioloģiskā izmeklēšana (maksts, urīnizvadkanāls, dzemdes kakls). Visbiežāk slimības cēlonis slēpjas infekcijā, tāpēc ir nepieciešams identificēt slimības izraisītāju. Turklāt testi var atklāt iekaisuma pazīmes organismā.
- Ultraskaņas diagnostika (sonohisterosalpingoskopija) ir neinvazīva metode, kas ļauj ar transabdominālo un transvaginālo metodi noteikt patoloģiskas izmaiņas sieviešu dzimumorgānu rajonā.
- Hysterosalpingogrāfija ir rentgena izmeklēšana, kas ļauj novērtēt olvadu struktūru, formu un lūmenu. Labākai vizualizācijai pārbaudi veic, izmantojot kontrastvielu. Pētījuma precizitāte ir 80%.
- Laparoskopija ir galvenā diagnostikas metode, kuras efektivitāte sasniedz 80-90%. Dzemdes piedēkļu vizualizācija tiek veikta, izmantojot laparoskopisku aprīkojumu, kas ļauj novērtēt cauruļu ārējo virsmu. Pārbaude tiek veikta vispārējā anestēzijā.
- Lai nozīmētu kompetentu ārstēšanu, ir jāanalizē mikrofloras jutība pret antibiotikām.
Ārstēšana
Olvadu iekaisuma ārstēšanas taktika ir atkarīga no slimības cēloņa un formas, kā arī no komplikācijām un blakusslimībām, kas radušās.
- Narkotiku terapija ir vērsta uz infekcijas un iekaisuma likvidēšanu, kā arī imūnsistēmas stiprināšanu. Ar konservatīvu ārstēšanu tiek izmantotas antibiotikas, tomēr pirms to iecelšanas ieteicams veikt ķermeņa pārbaudi, lai noteiktu jutīgumu. Tāpat, lai efektīvāk ietekmētu patoloģisko fokusu, var izrakstīt svecītes - lokālus preparātus, kuriem ir pretiekaisuma un pretsāpju iedarbība. Lai stimulētu ķermeņa aizsardzības reakciju, ir indicēta autohemoterapija. Sāpju mazināšanai un adhēzijas atrisināšanai bieži tiek izmantota fizioterapija: zemfrekvences strāvas, balneoterapija, refleksoloģija utt.
- Operācija tiek veikta, ja konservatīvās ārstēšanas metodes ir neefektīvas un sastāv no caurules daļas noņemšanas. Optimālākā metode ir laparoskopija - ķirurģiska iejaukšanās, izmantojot laparoskopu caur caurumiem vēderplēves priekšējā sienā. Dažos gadījumos var būt nepieciešama laparotomija - šajā gadījumā pilnīgai piekļuvei tiek veikts iegriezums vēdera sienā. Operācijas indikācijas ir: strutojoši veidojumi un audzēji piedēkļu zonā, olvadu aizsprostojums saaugušu rezultātā utt.
Kā ārstēt olvadu iekaisumu – var izlemt tikai pēc rūpīgas sievietes izmeklēšanas.
Profilakse
Olvadu iekaisuma novēršana, pirmkārt, ir cīņa pret abortu. Turklāt jācenšas novērst komplikācijas pēc aborta un dzemdībām. Ne maza nozīme ir arī savlaicīgai dažādu infekciju un iegurņa orgānu slimību ārstēšanai.
Ņemot vērā infekcijas augšupejošo ceļu, jums jāievēro personīgās higiēnas noteikumi. Turklāt profilaktiskās ginekoloģiskās apskates divas reizes gadā palīdzēs atpazīt un savlaicīgi uzsākt ārstēšanu, kas novērsīs slimības tālāku attīstību.
Eksperta padoms
Ginekoloģija
Sniegto pakalpojumu veidi
Kas ir olvadu iekaisums un kāpēc tas attīstās?
Medicīnas vidē olvadu iekaisumu parasti sauc par salpingītu. Šai slimībai vairumā gadījumu ir infekcioza etioloģija. Patogēnā mikroflora var iekļūt olvadu dobumā tikai 2 galvenajos veidos - no dzemdes un no vēdera dobuma. Lielākajā daļā gadījumu tiek īstenots pirmais infekcijas variants. Tajā pašā laikā šī slimība var attīstīties gan specifiskas (hlamīdijas, gonokoku), gan nespecifiskas mikrofloras aktīvas reprodukcijas fona. Izraisīt piedēkļu iekaisumu, ne tikai patogēnos, bet arī nosacīti patogēnos mikroorganismus. Tomēr tas prasa vispārējās un / vai vietējās imunitātes samazināšanos. Līdzīgu situāciju var novērot hipotermijas vai imunitāti mazinošu slimību klātbūtnē. Turklāt grūtniecības laikā samazinās arī ķermeņa aizsargājošās īpašības, tāpēc šajā periodā sievietēm jābūt īpaši uzmanīgām.
Kā visbiežāk izpaužas olvadu iekaisums?
Galvenais simptoms šeit ir velkot sāpes vēdera lejasdaļā. Tajā pašā laikā tie ir raksturīgi gan hroniskām, gan akūtām slimības formām. Atkarībā no tā, kura caurule tiek ietekmēta, sāpes rodas vēdera lejasdaļā pa kreisi, pa labi vai abās pusēs. Ir vērts atzīmēt, ka hroniskā slimības forma ir bīstama, jo caurulēs var veidoties saaugumi. Šajā gadījumā ļoti bieži tiek traucēta olšūnas pāreja uz dzemdi. Stingri sakot, spermatozoīdi šajā gadījumā parasti nespēj sasniegt olvadu ampulāro daļu un apaugļot olu. Tā rezultātā sievietei attīstās sekundāra neauglība. Akūtā slimības forma visbiežāk neizraisa šādu komplikāciju. Tās galvenais simptoms ir sāpes vēdera lejasdaļā, parasti sāpes vai plīšanas. Turklāt bieži tiek novērotas izplatītas infekcijas slimības pazīmes. Mēs runājam par ķermeņa temperatūras paaugstināšanos, kā arī vājumu un samazinātu veiktspēju.

Kā izārstēt olvadu iekaisumu?
Visbiežāk šīs slimības ārstēšanas kurss sākas ar antibakteriālo līdzekļu iecelšanu. Tajā pašā laikā ārsts sākotnēji piedāvā pacientu kasēm ar diezgan plašu darbības spektru. Pēc konkrēta patogēna noteikšanas un tā jutības noteikšanas pret noteiktām antibiotikām zāles tiek mainītas uz efektīvākajām. Parasti pēc dažām dienām sāpes vēdera lejasdaļā pazūd, bet zāles jālieto tieši tik daudz, cik teicis ārsts. Gadījumā, ja pacientam jau ir izdevies izveidot saaugumus olvados iekšienē, nepieciešams veikt laparoskopiju. Tajā pašā laikā tiek ieviesti īpaši fermenti, kas novērsīs to atkārtotu saaugumu veidošanos, un esošie tiek sadalīti. Ir vērts atzīmēt, ka jo agrāk tiek atklāts dzemdes piedēkļu iekaisums, jo vieglāk to ārstēt. Tāpēc, tiklīdz sieviete sāk izjust atkārtotas sāpes vēdera lejasdaļā, viņai jākonsultējas ar ginekologu.
Ārpusdzemdes grūtniecība rodas, ja apaugļotas olšūnas implantācija notiek nevis dzemdes dobumā, bet gan citā vietā. Grūtniecība iestājas no spermas un olšūnas saplūšanas brīža. Parasti apaugļota olšūna vai zigota pievienojas dzemdes gļotādai.
Visbiežāk ārpusdzemdes jeb ārpusdzemdes grūtniecība attīstās vienā no olvadiem, caur kuriem olšūnas nonāk dzemdē (olvados). Šis patoloģijas veids ir pazīstams arī kā olvadu grūtniecība. Tomēr dažos gadījumos ārpusdzemdes grūtniecība attīstās vēderā, olnīcās vai dzemdes kaklā.
Daudzu faktoru dēļ ārpusdzemdes grūtniecība nevar noritēt normāli. Zigota nevar izdzīvot ārpus dzemdes dobuma, un veidojušās struktūras var iznīcināt daudzus mātes audus. Ja to neārstē, var attīstīties nopietna asiņošana, kas nekavējoties apdraud sievietes dzīvību.
Simptomi
 Ārpusdzemdes grūtniecības veidi un to biežums (noklikšķiniet, lai palielinātu)
Ārpusdzemdes grūtniecības veidi un to biežums (noklikšķiniet, lai palielinātu)
Sākotnējās stadijās ārpusdzemdes grūtniecība nekādā veidā nevar izpausties. Dažos gadījumos var būt normālas grūtniecības pazīmes, piemēram, menstruāciju pārtraukšana, krūšu jutīgums un slikta dūša.
Ārpusdzemdes grūtniecības tests būs pozitīvs, jo neatkarīgi no tā atrašanās vietas sievietes ķermenī apaugļota olšūna ražo hCG. Tomēr tests nevar atklāt šo atrašanās vietu, un to nevar izmantot, lai galīgi diagnosticētu šo patoloģiju.
Bieži vien pirmās ārpusdzemdes grūtniecības brīdinājuma pazīmes ir neliela asiņošana no dzimumorgānu trakta, ko pavada vai diskomforts starpenē. Ja asinis izplūst no olvados, tad iespējamas sāpes plecā patoloģiskā procesa pusē, kā arī vēlme izkārnīties atkarībā no tā, kur uzkrājas asinis un kādi nervi ir kairināti. Ja plīst olvads, tad ir smaga iekšēja asiņošana, kas izpaužas kā stiprs vājums, reibonis, bālums, auksti sviedri, samaņas zudums un šoks.
Cēloņi
Cauruļvadu grūtniecība, visizplatītākais ektopijas veids, rodas, kad zigota tajā iestrēgst ceļā uz dzemdi, bieži vien caurules bojājuma dēļ iekaisuma vai neregulāras formas dēļ. Turklāt savu lomu spēlē hormonālie traucējumi un pašas apaugļotās olšūnas patoloģiska attīstība.
Riska faktori
Apmēram 20 no katrām 1000 grūtniecībām ir ārpusdzemdes. Šī stāvokļa attīstībai ir daudz riska faktoru, tostarp:
- Ārpusdzemdes grūtniecība pagātnē. Ja sieviete vismaz vienu reizi ir slimojusi ar šo slimību, palielinās ārpusdzemdes risks.
- Iekaisums vai infekcija. Olvada iekaisums jeb salpingīts, kā arī infekcijas procesi dzemdē un piedēkļos palielina saslimšanas risku. Bieži vien šo slimību cēlonis ir hlamīdijas un gonoreja.
- Anatomiskās anomālijas. Ārpusdzemdes grūtniecība bieži attīstās sievietēm ar olvadu anomālijām un traumām, arī pēc operācijas. Jāatzīmē, ka pat plastiskās un olvadu rekonstrukcijas operācijas var palielināt risku.
- Kontracepcijas līdzekļu izvēle. Zigota veidošanās ārpus dzemdes ir lielāka iespējamība, ja sieviete lieto intrauterīnu ierīci vai ir bijusi olvadu nosiešana.
- Smēķēšana. Tabakas dūmu sastāvdaļas un smēķēšanas pieredze ir tieši saistītas ar šīs slimības rašanos.
Diagnostika
Ar vienkāršu fizisku pārbaudi uz ginekoloģiskā krēsla vairumā gadījumu nepietiek, lai diagnosticētu ārpusdzemdes grūtniecību. Diagnozi parasti apstiprina ar tādām attēlveidošanas metodēm kā (ieskaitot transvaginālo).
Citas pētījumu metodes, piemēram, CT un MRI, situācijas steidzamības dēļ praktiski netiek izmantotas.
Dažos ārkārtīgi smagos gadījumos, kad pacienta dzīvība ir apdraudēta, diagnoze tiek veikta nekavējoties operācijas laikā.
Ārstēšana
Standarta ārpusdzemdes grūtniecības ārstēšana ir operācija, kuras apjoms ir atkarīgs no zigotas atrašanās vietas. Cauruļvadu grūtniecības laikā tiek veikta laparoskopiskā tubektomija jeb skartās olvadas noņemšana. Tomēr ir arī citas terapijas, ko plaši izmanto Rietumu klīnikās.
Tātad, ja ārpusdzemdes grūtniecība tika atklāta agrīnā stadijā, pacientam var ievadīt metotreksāts- zāles, kas aptur dzimumšūnu augšanu un attīstību, kā arī iznīcina jau izveidotās embriju struktūras.
Pēc operācijas hCG līmenis asinīs tiek kontrolēts, lai nodrošinātu, ka ārpusdzemdes audi ir pilnībā izņemti. Ja šī hormona līmenis pazeminās lēni, pacientam var ievadīt metotreksāta injekciju.
Patoloģiju nav iespējams novērst, taču jūs varat samazināt tās attīstības risku. Piemēram, ierobežojiet savu seksuālo partneru skaitu un praktizējiet seksu ar prezervatīvu, lai novērstu STS pārnešanu un samazinātu iegurņa iekaisuma slimības risku. Plānojot grūtniecību, atmest smēķēšanu - tas arī samazinās patoloģijas iespējamību.
Viens no svarīgākajiem periodiem katras sievietes dzīvē ir grūtniecība, taču diemžēl tā ne vienmēr beidzas ar mazuļa piedzimšanu. Ārpusdzemdes grūtniecība mūsdienās nav kļuvusi tik reta parādība, un var būt ļoti grūti patstāvīgi saprast, vai ar topošās māmiņas veselību viss ir kārtībā.
Protams, ja rodas kaut mazākās šaubas, noteikti jāvēršas pie speciālista, taču tomēr ir virkne simptomu un pazīmju, kas palīdzēs saprast, vai ir vieta panikai, vēl ilgi pirms ārsta apmeklējuma.
Ārpusdzemdes grūtniecību ir diezgan grūti atšķirt no normālas, jo tā var gudri maskēties, it īpaši ļoti agrīnā stadijā. To pavada tādas pašas pazīmes kā normālai grūtniecībai: menstruāciju kavēšanās, toksikoze, piena dziedzeru pietūkums. Aptiekas tests parādīs tieši tās pašas divas sloksnes, jo hCG hormona līmenis paaugstināsies, tāpat kā parastas grūtniecības laikā. Bet tomēr ārpusdzemdes grūtniecībai ir īpaši, unikāli simptomi. Sākumā mēs apsvērsim visu veidu sāpes ārpusdzemdes grūtniecības laikā.
Sāpju raksturs ārpusdzemdes grūtniecības laikā: kad izsaukt trauksmi
Jebkurš diskomforts vēdera lejasdaļā grūtniecības sākumposmā jābrīdina topošajai māmiņai. Sāpes ārpusdzemdes grūtniecības laikā ir visizplatītākais šīs patoloģijas simptoms, taču jums joprojām ir jāspēj tās atšķirt, jo sāpju cēlonis vēderā var būt saistīts ar pilnīgi atšķirīgām, bet ne mazāk nopietnām slimībām. Mēģināsim saprast, kādas sāpes var parādīties ārpusdzemdes grūtniecības laikā.
Sākumā mēs tos raksturosim sīkāk: sāpes rodas, mainot ķermeņa stāvokli, pēkšņu kustību rezultātā vai ātras pastaigas laikā. Visbiežāk vēders sāp tikai vienā pusē – kur ir bojāta olvada, bet, ja grūtniecība ir dzemdes kakla, tad sāpīgas sajūtas parādās tuvāk vēdera vidum, tieši zem nabas. Kas attiecas uz ārpusdzemdes grūtniecības periodu, kurā rodas sāpes, tas katrai sievietei ir individuāls. Viss atkarīgs no augļa atrašanās vietas: ja tas attīstās olvadu ampulā, tad diskomforts parādīsies aptuveni 8-9 nedēļās, bet, ja uz zemesšaurnes, tad nepatikšanas jāgaida jau 5-6.
Vēlos arī kliedēt tautā populāro mītu, ka ārpusdzemdes grūtniecība nepavada toksikozi. Toksikoze ir gan normālas grūtniecības laikā, gan ārpusdzemdes laikā, bet tikai otrajā gadījumā tai ir nedaudz atšķirīgs raksturs. Ar ārpusdzemdes grūtniecību sāpes un slikta dūša ir izteiktāka nekā ar parasto grūtniecību. Ja normālas augļa olšūnas implantācijas laikā sāpju sajūtas ir velkošas un rada nelielu diskomfortu, tad ārpusdzemdes grūtniecības laikā tās izpaužas akūtu spazmu un asu sāpju uzliesmojumu veidā.
Vēlreiz ir vērts uzsvērt, ka katrai sievietei sāpes patoloģiskās grūtniecības norises laikā izpaužas atšķirīgi un dažādos laikos, dažreiz tās var nebūt vispār, savukārt asinis ārpusdzemdes grūtniecības laikā ir vairumam pacientu izrakstījumos. Bagātīgu vai smērējošu asiņošanu no maksts izraisa fakts, ka embrijs ir fiksēts vietā, kur ir vairāk asinsvadu nekā pašā dzemdē. Diezgan reti, bet joprojām pastāv nepārtraukta asiņošana, kas apdraud grūtnieces dzīvību: dažreiz ārstiem ir pilnībā jāizņem dzemde, lai izvairītos no nāves.
Ar ārpusdzemdes grūtniecību sāpes visbiežāk izpaužas uzreiz - dažreiz pietiek ar vienu neveiklu kustību, kamēr tās lēnām izzūd, it kā pakāpeniski atkāpjoties. Akūtu sāpju gadījumā sieviete jānoliek uz muguras un jāpalīdz ieņemt ērtāko un ērtāko pozu, kurā sāpes pāries. Sāpes pēc būtības var būt gan akūtas, gan tik tikko jūtamas, taču gan pirmajā, gan otrajā gadījumā nevajadzētu krist panikā. Sagaidi brīdi, kad sāpes pāries – tikai pēc tam varēs piecelties. Tomēr neaizmirstiet, ka jebkura neuzmanīga kustība var izraisīt stāvokļa pasliktināšanos.
Sekundārās ārpusdzemdes grūtniecības pazīmes
Papildus galvenajām ārpusdzemdes grūtniecības pazīmēm nevajadzētu aizmirst par sekundārajām pazīmēm, tostarp ķermeņa temperatūras paaugstināšanos, īpaši vēlā pēcpusdienā, strauju asinsspiediena pazemināšanos un biežu reiboni, ko izraisa ķermeņa līmeņa pazemināšanās. hemoglobīns asinīs. Īpaši novārtā atstātās situācijās nevar izslēgt iespēju attīstīt anēmiju. Un tomēr šādi simptomi ir diezgan subjektīvi, katrai sievietei tie ir individuāli, savukārt smērēšanās ārpusdzemdes grūtniecības laikā novērojama ikvienai.
Ja pamanāt sevī kaut vienu no uzskaitītajām pazīmēm, nekavējoties sazinieties ar speciālistu un veiciet ultraskaņas skenēšanu - tikai tas precīzi parādīs, vai ir pamats bažām. Ultraskaņas izmeklējums palīdzēs ne tikai pārliecināties, vai Jūsu grūtniecība norit normāli, bet arī laikus atklāt citas patoloģijas mazuļa attīstībā.
Ir zināms, ka sākotnēji patoloģija un norma ir ļoti līdzīgas pazīmēs. Taču ir arī atšķirības. Tie ir laikus jāpamana un jāveic nepieciešamie pasākumi.
Absolūti asimptomātiska patoloģiska grūtniecība neattīstās! Iespējams, ka pacients dažus “zvaniņus” nepamana.
Parasti pirmie ārpusdzemdes grūtniecības simptomi parādās divas nedēļas pēc ovulācijas dienas. Un aborts notiek spontāni 6-8 nedēļu laikā. Šajā intervālā ir nepieciešams noteikt patoloģiju.
Diagnostikas pazīmes ietver:
- sāpīgums;
- netipiska izdalīšanās;
- slikta sajūta.
Apskatīsim katru grupu tuvāk.
Kādas sāpes var rasties ārpusdzemdes grūtniecības laikā?
 Sāpīgākā vieta ir vēders. Un nekavējoties sāpes tiek lokalizētas tikai kreisajā pusē, un dažreiz tikai labajā pusē - kur notiek patoloģiskais process. Ar embrija augšanu sāpīgais stāvoklis pastiprinās, pārejot uz visu vēderu. Sieviete šādas sāpes uztver kā sāpes. Tas ir pastāvīgs, un brīžiem tas ir ass, dzeloņains.
Sāpīgākā vieta ir vēders. Un nekavējoties sāpes tiek lokalizētas tikai kreisajā pusē, un dažreiz tikai labajā pusē - kur notiek patoloģiskais process. Ar embrija augšanu sāpīgais stāvoklis pastiprinās, pārejot uz visu vēderu. Sieviete šādas sāpes uztver kā sāpes. Tas ir pastāvīgs, un brīžiem tas ir ass, dzeloņains.
Sākotnēji sāpju intensitāte ir neliela. Pacients var nepamanīt šīs pazīmes. It īpaši, ja šis nosacījums radās pirmo reizi. Galu galā līdzīgas sāpes dzemdē rodas normāli. Šis fakts ir izskaidrojams ar tā sienu stiepšanu, kas ir saistīta ar strauju augļa pieaugumu. Bez pieredzes sieviete diez vai pati atpazīs pirmos slimības signālus.
Embrija nefizioloģiskā attīstība, tāpat kā parastā, var izraisīt sāpju sindromus krūtīs. Sievietes ķermenis intensīvi gatavojas bērna barošanai. Attiecīgi piena dziedzeri uzbriest. Tāpat nav izslēgtas sāpju sajūtas defekācijas laikā.
Ja asinis nokļūst vēderplēvē, tad sāpes tiek lokalizētas vēderā un citās ķermeņa daļās. Šis stāvoklis ir ļoti bīstams, medicīniskās palīdzības meklēšana ir ārkārtīgi nepieciešama!
Menstruācijas ārpusdzemdes grūtniecības laikā
Jau sen zināms, ka nekomplicētas grūtniecības laikā menstruācijas apstājas. Lai gan brīžiem ir bīstami asiņu izdalījumi. Bet par normu to nosaukt nevar. Kā ar patoloģiju?
Ķermenis vispirms definē ārpusdzemdes patoloģiju kā normu un sāk sagatavoties bērna piedzimšanai. Tā rezultātā menstruācijas apstājas. Tas notiek tāpēc, ka augļa attīstība neatkarīgi no tā, kur tā notiek, ir saistīta ar "grūtniecības hormona" - progesterona - izdalīšanos.
Bet nelieli izdalījumi ārpusdzemdes grūtniecības laikā ir iespējami. Dažos veidos tie ir līdzīgi menstruācijām. Tomēr tā ir asiņošana, kas sākas kapilāru plīsuma dēļ. Asiņošanas pazīme ir gaišāka asiņu krāsa. 60% pacientu ir šie simptomi. Tos var saukt par pirmajiem traucējumu "zvaniņiem" organismā. Kopā ar asiņošanu var parādīties arī vilkšanas sāpes. Parasti tā lokalizācija ir vēdera lejasdaļa ar nobīdi pa kreisi vai pa labi. Turklāt sievietei nevajadzētu palaist garām šādus signālus.
Šāda simptomu grupa:
- ģībonis vai ģībonis;
- spiediena kritums;
- smaguma sajūta starpenē;
- nekritiska temperatūras paaugstināšanās;
- sāpes zarnās;
- caureja;
- slikta dūša;
- reibonis.
Dažreiz man sāp plecs. Tas parasti notiek, ja sieviete melo. Likās, kāda ir saikne starp plecu un grūtniecību? Tomēr tā ir. Ja rodas iekšējas asiņošanas, freniskais nervs var kļūt kairināts, izraisot sāpes.
Ja pacientei nav raksturīga grūtniecība, viņai steidzami jākonsultējas ar ārstu. Negaidiet orgānu audu bojājumus un sliktas sekas.
Kā tiek diagnosticēta ārpusdzemdes patoloģija?
Tagad medicīnai ir liels veidu arsenāls, kā diagnosticēt bīstamu stāvokli. Savlaicīga diagnozes noteikšana ir svarīgs uzdevums. Galu galā no tā ir atkarīgs sievietes turpmākais stāvoklis. Protams, ir grūti noteikt ārpusdzemdes patoloģiju pēc ārējiem simptomiem.
Ikviens var justies slikti dažādu iemeslu dēļ. Bet sāpīgu sajūtu parādīšanās vēderā, turklāt, joprojām ļauj aizdomas, ka kaut kas nav kārtībā. Tas ir tad, kad jums steidzami jāveic pārbaude klīnikā.
Pamatojoties uz sākotnējām pacienta sūdzībām, ārsts var pieņemt ārpusdzemdes patoloģiju un veikt nepieciešamos pētījumus. Galvenais ir būt savlaicīgi pirms caurules bojājuma un šoka stāvokļa.
Ja ārstēšana tiek veikta pirms pārtraukuma fāzes, tad pacientam nekas nedraud, bet bīstamos laikos pat operācija var neglābt - līdz 30% pacientu mirst. Turklāt olvadu saudzējoša operācija palielina pacientes iespējas atkārtot grūtniecību un iznēsāt normālu bērnu. Tas ir iespējams ar savlaicīgu ārstēšanu.
Kādas precizējošas procedūras veic ginekologs?
Pirmkārt, izskatās dzemdes izmērs. To neatbilstība gestācijas vecumam liek secināt, ka dzemdes dobumā nav embrija. Pēc tam ārsts pārbauda asins analīzi, pārbauda urīnu.
 Šis rādītājs ir diezgan informatīvs. Parasti tas katru dienu palielinās. Divkāršojas ik pēc divām dienām. Grūtniecības ilgumu ir viegli noteikt. Tomēr ar patoloģiju hCG praktiski nepalielinās. Lai pārliecinātos, asinis jāziedo atkārtoti ar pārtraukumiem. Pēc zemā hCG līmeņa grūtniecības laikā tiek vērtēts tā raksturs. Šāds pētījums nav galvenais diagnostikā, bet, pamatojoties uz tā rezultātiem, ārsts sāk tālāku pacienta stāvokļa izpēti.
Šis rādītājs ir diezgan informatīvs. Parasti tas katru dienu palielinās. Divkāršojas ik pēc divām dienām. Grūtniecības ilgumu ir viegli noteikt. Tomēr ar patoloģiju hCG praktiski nepalielinās. Lai pārliecinātos, asinis jāziedo atkārtoti ar pārtraukumiem. Pēc zemā hCG līmeņa grūtniecības laikā tiek vērtēts tā raksturs. Šāds pētījums nav galvenais diagnostikā, bet, pamatojoties uz tā rezultātiem, ārsts sāk tālāku pacienta stāvokļa izpēti.
Nākamais svarīgākais rādītājs ir progesterona daudzums. Patoloģijā tas ir daudz zemāks.
Visbeidzot, ginekologs izraksta ultraskaņas izmeklēšanu. Monitors parāda augļa neesamību dzemdē. Ja ir citas grūtniecības pazīmes, tiek izdarīts loģisks secinājums par tās nefizioloģisko norisi.
Plašāka informācija tiek iegūta no maksts ultraskaņas. Šī procedūra nosaka ikmēneša grūtniecību. Ar ārējo ultraskaņu tiek noteikts tikai sešu nedēļu periods. Protams, šī metode ir tālu no 100%. Dzemdes asins recekļi var maldināt jebkuru ierīci. Kļūda pētījumā ir aptuveni 10%.
Vai tests atklāj ārpusdzemdes grūtniecību?
Savlaicīga diagnostika ar šādu patoloģiju ir ļoti svarīga, jo sievietes interesējas par pašdiagnostikas iespēju mājās. Jā, un visas pārējās pārbaudes metodes kļūst informatīvas burtiski pēdējā drošā izteiksmē. Nav iespējams pieļaut cauruļu bojājumus un veikt steidzamu darbību.
 Nekavējoties veiciet atrunu, ka parasto testa patoloģiju nevar noteikt. Bet ir jauns inovatīvs jauninājums - INEXSCREEN testa kasete ārpusdzemdes grūtniecības noteikšanai. Šī testa darbība atšķiras no parastās.
Nekavējoties veiciet atrunu, ka parasto testa patoloģiju nevar noteikt. Bet ir jauns inovatīvs jauninājums - INEXSCREEN testa kasete ārpusdzemdes grūtniecības noteikšanai. Šī testa darbība atšķiras no parastās.
Testēšana balstās uz imūnhromatogrāfisko analīzi. Ja parastais tests nosaka β-hCG palielināšanos urīna paraugā, tad INEXSCREEN nosaka divas citas formas - neskartu un modificētu. Šie rādītāji grūtniecības fizioloģiskajā gaitā ir lielāki nekā patoloģiskajā. Tas ir jauns veids, kā noteikt ārpusdzemdes grūtniecību, taču tas ir ļoti informatīvs. Turklāt, izmantojot šo testu, ar lielu varbūtības pakāpi ir iespējams nepalaist garām drošus ārstēšanas termiņus. Šīs metodes ticamība ir aptuveni 90%.
Jebkurš pacients mājās var to lietot, kas dod papildu labumu. INEXSCREEN var diagnosticēt patoloģiju trīs nedēļas pēc ovulācijas. Tomēr tas ir ātrāk nekā ar citām metodēm. Ņemiet vērā, ka cena un klātbūtne lielākajā daļā aptieku padara šo diagnostikas metodi pieejamu visiem pacientiem.
Lai testa informācijas saturs būtu pēc iespējas augstāks, nepieciešams:
- pārbaudīt tikai svaigu urīnu;
- neizmantojiet kaseti ar bojātu iepakojumu;
- izlasiet instrukcijas.
Nobeigumā novēlam sievietēm būt vērīgākām pret sevi, pamanīt visus nepatikšanas signālus savā ķermenī. Tikai tad ir iespējama savlaicīga diagnostika un līdz ar to arī novēlota ārstēšana. Un tikai tad var novērst slimības briesmīgās sekas.
Salpingīts ir viena no visbiežāk sastopamajām iegurņa infekcijām. Izolēts olvadu iekaisums ir reti sastopams, tikai 30 procentos gadījumu. Citos gadījumos iekaisums skar arī olnīcas, attīstoties tā sauktajam salpingooforītam. Pēc dažādiem datiem, vidēji viena sieviete no 10 cieš no olvadu iekaisuma. 20 procentos gadījumu salpingīts beidzas ar neauglību.
Dzemdes anatomija
 Dzemde ir sieviešu reproduktīvās sistēmas nepāra muskuļu orgāns. Tam ir bumbierveida forma, un no tā sānos atkāpjas olvadi. Parasti dzemde ieņem centrālo stāvokli mazajā iegurnī ar nelielu sasvēršanos uz priekšu ( urīnpūšļa virzienā). Šo stāvokli nodrošina dzemdes un tās piedēkļu saišu aparāts. Dzemdes piedēkļus attēlo olvadi un olnīcas.
Dzemde ir sieviešu reproduktīvās sistēmas nepāra muskuļu orgāns. Tam ir bumbierveida forma, un no tā sānos atkāpjas olvadi. Parasti dzemde ieņem centrālo stāvokli mazajā iegurnī ar nelielu sasvēršanos uz priekšu ( urīnpūšļa virzienā). Šo stāvokli nodrošina dzemdes un tās piedēkļu saišu aparāts. Dzemdes piedēkļus attēlo olvadi un olnīcas. Olvadi
Dzemdes vai olvadu caurules atrodas abās dzemdes pusēs. Tie rodas dzemdes augšējo stūru reģionā un iet uz mazā iegurņa sānu sienām. Vidēji vienas caurules garums ir 10 - 12 centimetri, bet biezums - 0,5 centimetri. Anatomiski olvados izšķir vairākas daļas.Olvada daļas:
- dzemdes daļa;
- isthmus;
- ampulāra daļa;
- piltuve.
Caurules dzemdes daļa atrodas dzemdē, savienojot olvadu dobumu ar pašas dzemdes dobumu. Piltuve, kas atveras vēdera dobumā, savieno pēdējo ar olvadu dobumu. Tādējādi vienā galā olvada sazinās ar vēdera dobumu, bet otrā - ar dzemdes dobumu. Šīs anatomiskās īpatnības rezultātā dzemdes dobums sazinās ar iegurņa dobumu un vēdera dobumu. Tas izskaidro infekcijas izplatīšanos caur olvadiem. No vienas puses, infekcijas izraisītājs var iekļūt olvados no maksts un dzemdes ( augšupejošais ceļš), un, no otras puses, tas var iekļūt no vēdera dobuma ( lejupejošs ceļš).
Olvadu sienas nedaudz atšķiras no pašas dzemdes sienām. Atšķirībā no dzemdes, kurai ir trīs slāņi, olvadu sieniņām ir četri.
Olvadu sieniņu struktūra:
- iekšējais gļotādas slānis;
- muskuļu slānis;
- subserozais slānis;
- serozs vai savienojošs slānis.
Attīstoties iekaisuma procesam, kas ietekmē visus slāņus, cauruļu sienas sabiezē un deformējas, un tiek traucēta to caurlaidība.
olnīcas
Olnīcas ir sieviešu dzimumdziedzeri, kas atrodas iegurnī dzemdes sānos. Vidējais olnīcu izmērs svārstās no 2 līdz 5 centimetriem garumā un no 1,5 līdz 3 centimetriem platumā. Viņi veic vairākas svarīgas funkcijas sievietes ķermenī.Olnīcu funkcijas:
- dzimumšūnu uzglabāšana;
- ikmēneša dzimumšūnu nobriešana;
- dzimumhormonu sintēze estrogēns, progestīns).
Olnīcā izšķir divus slāņus - kortikālo vielu un stromu. Kortikālo vielu attēlo daudzi pūslīši, kurus sauc par folikuliem. Šīs pūslīši satur sieviešu dzimuma šūnas vai olas. Folikulās olas atrodas dažādās nogatavināšanas stadijās. Jo lielāks ir folikuls, jo nobriedušāka ir tajā esošā olšūna. Olnīcu stroma sastāv no saistaudiem.
Olnīcas atrodas tiešā olvadu tuvumā. Viena no garākajām caurules malām tuvojas olnīcas olvadu galam. Tas izskaidro faktu, ka izolēts olvadu iekaisums ir ārkārtīgi reti sastopams. Visbiežāk salpingīts rodas ar olnīcu iesaistīšanos, un šajā gadījumā to sauc par salpingooforītu.
Olnīcas ir kustīgi mazā iegurņa orgāni. Tāpat kā pati dzemde, tie tiek fiksēti ar saitēm.
Olvadu iekaisuma cēloņi
 Olvadu iekaisumam ir daudz iemeslu. Būtībā tās ir dažādas mikrobu asociācijas, kā arī vīrusi. Visbiežāk infekcija notiek augšupejošā ceļā, tas ir, infekcija no dzimumorgāniem ( maksts) vai urīnceļu orgāni ( urīnizvadkanāls) paceļas uz olvadiem.
Olvadu iekaisumam ir daudz iemeslu. Būtībā tās ir dažādas mikrobu asociācijas, kā arī vīrusi. Visbiežāk infekcija notiek augšupejošā ceļā, tas ir, infekcija no dzimumorgāniem ( maksts) vai urīnceļu orgāni ( urīnizvadkanāls) paceļas uz olvadiem. Seksuāli transmisīvās infekcijas
Seksuāli transmisīvās slimības ietver baktēriju, vīrusu un vienšūņu infekcijas.Visbiežāk sastopamās seksuāli transmisīvās infekcijas ir:
- 2. tipa herpes simplex vīruss.
Infekcijas mehānisms olvados
Lielākajai daļai infekciju raksturīga to asimptomātiskā gaita. Tā rezultātā sievietes ilgstoši nevēršas pēc palīdzības pie ārsta, un slimība kļūst hroniska. Ilgstoša baktēriju un vīrusu atrašanās dzimumorgānu gļotādās izraisa lokālu imunitātes samazināšanos, cirkulācijas pārkāpumu šajos orgānos. Turpmāka infekcija jebkura faktora ietekmē ( stress, aukstums) sāk izplatīties uz augšu. No maksts vai urīnizvadkanāla, iekļūstot caur dzemdes kakla kanālu, tas vispirms nonāk dzemdes dobumā un pēc tam sasniedz olvados.
Salpingīta attīstības mehānisms
infekcijas avots ( vīruss vai baktērija) iekļuvis olvadu gļotādā, tur sāk aktīvi vairoties. Olvadu gļotāda kļūst tūska, un tajā pasliktinās asinsrite. Bakteriālas infekcijas vairošanos pavada strutas uzkrāšanās caurulēs. Turklāt iekaisuma process ietekmē visus olvadu slāņus, kas izraisa to sabiezēšanu un līmēšanas procesa attīstību. Tā rezultātā veidojas olvadu obstrukcija, kas ir viens no biežākajiem sieviešu neauglības cēloņiem. Salpingīts, kas attīstās seksuāli transmisīvo infekciju rezultātā, parasti ir divpusējs.
Katrai seksuāli transmisīvajai infekcijai ir savs slimības attīstības mehānisms un savas īpašības. Tātad gonokoku infekcija izraisa strutojošu divpusēju salpingītu. Hlamīdiju salpingītu, kas tiek diagnosticēts 30 līdz 40 procentos gadījumu, biežāk nekā citus sarežģī adhezīvs process. Parasti hlamīdijas bojā ne tikai cauruļu gļotādu, bet arī olnīcas, izjaucot tajās esošo olšūnu nobriešanas procesu.
Izlaidīgs dzimumakts vairākas reizes palielina salpingīta attīstības risku. Tas ir tāpēc, ka tas palielina infekcijas risku, kā arī vairāku infekciju vienlaicīgu attīstību jeb tā saukto mikrobu asociāciju. Tajā pašā laikā vietējā imunitāte samazinās, un dzimumorgānu gļotāda kļūst mazāk izturīga pret baktēriju iekļūšanu.
Dzemdes gļotādas un olvadu mehāniski bojājumi
Papildus tūlītējiem cēloņiem, kas izraisa iekaisuma reakciju, ir arī provocējoši faktori. Šie faktori rada apstākļus baktēriju iekļūšanai un iekaisuma attīstībai. Tie ietver dažādus mehāniskus gļotādas bojājumus aborta un citu manipulāciju dēļ.Parasti baktēriju iekļūšanu un tālāku attīstību novērš veselīga gļotāda. Gļotādas augšējais slānis ( epitēlijs) ir viens no aizsardzības faktoriem pret infekcijām. Tomēr dažādi šī epitēlija slāņa bojājumi kļūst par galveno infekciju vārtiem.
Manipulācijas, kas izraisa dzemdes gļotādas un olvadu bojājumus:
- aborti ar kiretāžu;
- dzemdību trauma;
- intrauterīnās ierīces;
- dažādas intrauterīnās diagnostikas manipulācijas - salpingoskopija, metrosalpingogrāfija.
Aborti un dzemdību traumas pārkāpj dzemdes gļotādas un olvadu integritāti. Vislielāko bojājumu nodara skrāpēšana, kā rezultātā var tikt bojāts ne tikai gļotādas slānis, bet arī muskuļu slānis. Tās vietas, kuras bija pakļautas traumatizācijai, vēlāk apaug ar saistaudiem. Tie traucē asinsriti un uzturu. Tas viss padara olvadu gļotādu mazāk izturīgu pret infekcijām.
Intrauterīnās ierīces
Bet ne tikai mehāniski bojājumi var samazināt gļotādas pretestību. Intrauterīnās ierīces ļoti bieži sievietes ķermenis uztver kā svešķermeni. Tā rezultātā dzemdes gļotādā tiek iedarbināta iekaisīgi alerģisku reakciju kaskāde, kas arī noved pie vietējās imunitātes samazināšanās.
Arī pašas intrauterīnās ierīces ievadīšana un noņemšana var notikt ar gļotādas bojājumiem. Vislielākās briesmas ir sarežģītas intrauterīnās ierīces noņemšana ar instrumentāliem līdzekļiem.
Diagnostikas manipulācijas
Izmantojot metrosalpingogrāfiju, olvadu caurlaidība tiek vizualizēta, ievadot kontrastvielu dzemdes dobumā. Pēc kontrastvielas ievadīšanas tās sadalījums tiek apskatīts rentgena staros. Kontrindikācijas šai manipulācijai ir akūti infekcijas procesi, taču tajā pašā laikā pati manipulācija var veicināt ne tikai gļotādas bojājumus, bet arī hronisku dzimumorgānu infekciju saasināšanos.
Salpingoskopija tiek veikta, izmantojot īpašu aparātu ( salpingoskops), ko caur piltuvi ievada olvados. Salpingoskopa ieviešanas process notiek laparoskopijas laikā. Šajā gadījumā var tikt bojāta ne tikai olvadu gļotāda, bet arī visi tās slāņi.
Tādējādi galvenais salpingīta attīstības mehānisms, no vienas puses, ir infekcija, kas paceļas no dzimumorgāniem, un, no otras puses, gļotādas integritātes pārkāpums un imunitātes samazināšanās.
Kaimiņu orgānu iekaisums
Salpingīta attīstībā svarīga loma ir blakus esošo orgānu iekaisuma procesiem ( zarnas, urīnpūslis). Sakarā ar to, ka infekcija ir tuvu šiem orgāniem, tie var pāriet uz olvados. Visbiežāk infekcija iekļūst caur limfas asinsvadiem ar limfas plūsmu, bet tā var iekļūt arī ar asins plūsmu ( tuberkulozais salpingīts) vai sazinoties.Patoloģijas, kuras var sarežģīt salpingīta attīstība:
- pelvioperitonīts;
Iekaisīgas zarnu slimības gadījumā ( kolīts, apendicīts) iekaisuma process tiek pārnests gan kontakta ceļā, gan ar limfas plūsmu. Apendicīts var būt ne tikai salpingīta attīstības cēlonis, bet arī tā komplikācija.
Pelvioperitonīts ir serozās membrānas iekaisums, kas pārklāj iegurņa dobuma sienas ( klīnikā to sauc par vēderplēvi). Visbiežāk tā ir jebkura primāra infekcijas procesa komplikācija, piemēram, apendicīts. Vēderplēve izklāj ne tikai iegurņa dobuma sienas, bet arī iegurņa orgānus, proti, dzemdi un olvadus. Tāpēc iekaisuma reakcija no vēderplēves izplatās uz orgāniem, kas ar to ir pārklāti.
Salpingīta veidi
 Salpingītu klasificē pēc vairākiem kritērijiem, proti, pēc lokalizācijas, iekaisuma rakstura un slimības gaitas. Pēc kursa rakstura izšķir akūtu un hronisku salpingītu, pēc lokalizācijas - labās puses un kreisās puses, pēc iekaisuma rakstura - strutojošu un serozu.
Salpingītu klasificē pēc vairākiem kritērijiem, proti, pēc lokalizācijas, iekaisuma rakstura un slimības gaitas. Pēc kursa rakstura izšķir akūtu un hronisku salpingītu, pēc lokalizācijas - labās puses un kreisās puses, pēc iekaisuma rakstura - strutojošu un serozu. Akūts salpingīts
Akūts salpingīts attīstās sakarā ar infekcijas izraisītāja iekļūšanu olvados uz vispārējas imunitātes samazināšanās fona. Izraisītājs var iekļūt gan pa augšupejošu ceļu ( no maksts) un lejup no jebkura primārā fokusa ( apendicīts). Visbiežāk akūts salpingīts attīstās uz olnīcu iekaisuma, cistu vai ārpusdzemdes grūtniecības fona. Tās iezīme ir izteikti simptomi, kā arī vispārēju un lokālu simptomu klātbūtne. Akūts salpingīts sākas ar strauju stāvokļa pasliktināšanos un temperatūras paaugstināšanos virs 38 grādiem.Akūta salpingīta vispārējie simptomi:
- temperatūras paaugstināšanās;
- vājums, savārgums;
- pastiprināta sirdsdarbība.
Pastiprināta sirdsdarbība
Paaugstināta sirdsdarbība ir arī bieži sastopams iekaisuma reakcijas simptoms. To izraisa ķermeņa temperatūras paaugstināšanās. Ir zināms, ka sirdsdarbība korelē ar ķermeņa temperatūru. Tātad, paaugstinoties temperatūrai par vienu grādu, sirdsdarbība palielinās par 8-10 sitieniem minūtē. Attiecīgi, jo augstāka temperatūra, jo spēcīgāka ir sirdsdarbība.
Vājums, savārgums
Vājums, savārgums, sāpes muskuļos un locītavās izraisa baktēriju toksīnu iedarbība uz ķermeni. Katram infekcijas veidam ir raksturīgi savi toksīni, kas ir raksturīgi dažādiem audiem. Tātad dažiem ir raksturīgs nervu audu tropisms, un tajā pašā laikā attīstās tādi simptomi kā slikta dūša, vemšana, galvassāpes, bet citiem = muskuļu audiem, kas izpaužas kā stipras muskuļu sāpes un vājums.
Vietējie simptomi akūta salpingīta gadījumā:
- sāpes cirksnī;
- patoloģiski izdalījumi no dzimumorgāniem;
- kuņģa-zarnu trakta un urīnceļu simptomi.
Sāpes cirksnī
Sāpju sindroma attīstība ir saistīta ar iekaisuma reakcijām olvados. Šajā gadījumā tiek atbrīvoti sāpju jutīguma mediatori, pirmkārt, tie ir bradikinīni un prostaglandīni. Attīstoties iekaisuma procesam, sāpes pastiprinās. Pēc tam, kad iekaisums ir pārklājis visus olvadu slāņus, tas palielinās, uzbriest un sāk saspiest apkārtējos audus. Šajā gadījumā sāpes sāk dot coccyx, taisnās zarnas.
Sāpju lokalizācija ir atkarīga no tā, kura olvada ir iekaisusi. Tātad ar labās puses salpingītu sāpes ir lokalizētas labajā pusē un bieži vien var atdarināt akūtu apendicītu; ar kreisās puses salpingītu, sāpes kreisajā pusē; ar abpusējām sāpēm, kas lokalizētas abās pusēs.
Patoloģiski izdalījumi no dzimumorgāniem
Akūtā salpingīta izdalīšanās raksturs ir atkarīgs no patogēna veida. Ar gonokoku salpingītu tiek novēroti strutaini izdalījumi, ar trichomonām - bagātīgi, putojoši izdalījumi. Īpaši smagos gadījumos var rasties pat smērēšanās.
Akūtā salpingīta gadījumā izdalījumi parasti vienmēr ir bagātīgi. Tos var pavadīt nieze, dedzināšana, kas palielināsies urinējot.
Kuņģa-zarnu trakta un urīnceļu simptomi
Parasti akūtu salpingītu pavada kaimiņu orgānu traucējumi. Visbiežāk tiek novēroti urīnceļu sistēmas traucējumi. Tas ir saistīts ar urīnpūšļa tuvu atrašanās vietu blakus dzemdei un olvados. Tāpēc ar pēdējo iekaisumu tiek novērots arī urīnpūšļa reflekss kairinājums. Tas izpaužas kā sāpīga un neliela, bet bieža urinēšana. Ļoti bieži šie simptomi tiek sajaukti ar cistītu.
Papildus urīnceļu sistēmai ir kairināts arī kuņģa-zarnu trakts. Visbiežāk ir izkārnījumu traucējumi, kas izpaužas ar biežām defekācijas darbībām un vaļīgiem, neveidotiem izkārnījumiem.
Hronisks salpingīts
Hronisku salpingītu raksturo ļoti gausi un slikti simptomi. Vispārējais stāvoklis ir apmierinošs, temperatūra tiek novērota ārkārtīgi reti. Pat ja ir temperatūra, tā svārstās no 37 līdz 37,2 grādiem. Tiek novēroti niecīgi izdalījumi un vieglas, bet pastāvīgas sāpes vēdera lejasdaļā. Sāpju raksturs nav akūts, bet gan blāvas vai sāpīgas. Hroniska salpingīta gaita ir viļņota. Tas var periodiski palielināties un arī periodiski izbalināt. Paasinājumus var izraisīt stress, hipotermija.Hroniska salpingīta gadījumā tiek novēroti menstruālā cikla traucējumi. Visbiežāk sāpīgi algomenoreja) un maz ( oligomenoreja) menstruācijas. Zarnu vai urīnpūšļa kairinājums ir reti sastopams.
Neskatoties uz sliktu klīnisko ainu, hroniskam salpingītam ir nelabvēlīga prognoze. Visbiežāk tieši viņš ir neauglības cēlonis. Visnelabvēlīgākā prognoze attiecas uz hronisku divpusēju salpingītu, jo tiek skarti abi olvadi uzreiz.
Kreisās puses salpingīts
Kreisās puses salpingīts attīstās ar resnās zarnas iekaisumu sekcijās, kas atrodas vēdera dobuma kreisajā pusē. Infekciju var ieviest ar tādām slimībām kā pneimonija, tonsilīts, gripa. Process lokalizējas kreisajā olvados un bieži pavada tādu slimību kā olnīcu iekaisums ( adnexīts).Kreisās puses salpingīta gaita
Iekaisuma process ietekmē olvadu gļotādu, pēc kura tas pāriet uz muskuļiem un saistaudiem. Gļotāda uzbriest, parādās apsārtums, virsmas slānis pārklājas ar čūlām. Patoloģiskā procesa tālākā attīstībā mirstošie slāņi sāk salipt un veido dobumus, kuros uzkrājas asinis, gļotas un strutas.
Kreisās puses olvadu iekaisuma simptomi var būt gan izteikti, gan izplūduši un atkarīgi no slimības formas ( akūta, hroniska, subakūta). Patoloģiju pavada gan vispārīgas salpingīta izpausmes, gan specifiskas.
Prognoze par kreisās puses salpingītu
Kreisā salpingīta prognoze ir labvēlīga gadījumos, kad pacients vēršas pie ārsta pie pirmajiem simptomiem. Ar savlaicīgu ārstēšanu dzemdes funkciju atveseļošanās un atjaunošana notiek dažu nedēļu laikā.
Labās puses salpingīts
Ar labās puses salpingītu iekaisuma process tiek lokalizēts labajā olvados. Šo patoloģiju var izraisīt hlamīdijas, sēnītes, Escherichia vai tuberkulozes bacilis. Iemesls patogēnu iekļūšanai maksts var būt pareizas personīgās higiēnas trūkums, neaizsargāts dzimumakts, nolaidība ginekoloģisko operāciju laikā. Arī labās puses olvadu iekaisums var attīstīties ar apendicītu.Labās puses salpingīta gaita
Infekcijas avotu iekļūšana olvados izraisa pietūkumu un asinsrites traucējumus. Iekaisuma process ietekmē muskuļu audus, kā rezultātā piedēkļi tiek deformēti un sabiezēti. Tālāk mēģenē esošie sabiezējumi sāk salipt kopā ar vēderplēvi, veidojot saķeri. Process var ietekmēt papildinājumu un izraisīt sekundāru apendicītu.
Ņemot vērā anatomiskās struktūras īpatnības, labās puses salpingīts apgrūtina diagnozi, jo tā simptomi ir līdzīgi vairākām slimībām. Visbiežāk to sajauc ar apendicītu vai olnīcu apopleksiju.
Labās puses salpingīta prognoze
Ar savlaicīgu labās puses salpingīta atklāšanu un atbilstošas ārstēšanas iecelšanu prognoze ir pozitīva. Pilnīga pacienta atveseļošanās un visu dzimumorgānu funkciju atjaunošana iespējama divu līdz trīs nedēļu laikā.
Strutojošs salpingīts
Strutains salpingīts vairumā gadījumu ir gonorejas infekcijas rezultāts. Kad hlamīdijas nonāk olvados, iekaisuma process ietekmē dzemdi un olnīcas. Strutaina salpingīta cēlonis var būt aborts, spontāni aborti, beidzies kontracepcijas spirāles.Strutaina salpingīta attīstības mehānisms
Šo patoloģiju pavada strutojoša eksudāta uzkrāšanās caurules dobumā, kas ir iekaisuma procesa rezultāts. Kad strutas nokļūst vēdera dobumā, strutains salpingīts provocē vēderplēves serozā apvalka iekaisumu ( peritonīts). Arī strutas var ielauzties urīnpūslī, taisnajā zarnā, makstī. Parasti strutains salpingīts ir vienpusējs.
Strutaina salpingīta simptomi
Lielākajai daļai pacientu strutojošu salpingītu pavada drudzis, drebuļi, stipras un akūtas sāpes vēdera lejasdaļā. Slimības sākumā sāpēm ir lokāls raksturs, to tipiskā lokalizācija ir kreisais un labais cirkšņa reģioni. Pēc tam sāpes tiek dotas jostas reģionā un taisnajā zarnā. Ar vienlaicīgu dzemdes gļotādas un muskuļu iekaisumu ( endometrīts) dominē vidējās sāpes.
Strutaina salpingīta simptomu iezīme ir pastāvīga leikoreja ( izdalījumi no dzimumorgāniem) strutojošs veids. Strutaina salpingīta prognoze ir labvēlīga ar savlaicīgu ķirurģisku ārstēšanu. Pretējā gadījumā strutojošu salpingītu sarežģī peritonīts.
Salpingīts ar ooforītu
Salpingīts ar ooforītu salpingooforīts) - ir olnīcu un olvadu iekaisums. Šī salpingīta forma ir visizplatītākā. Salpingooforīta rašanos predisponējoši faktori ir imūnsistēmas vājināšanās, hipotermija, stress.Salpingīta gaita ar oophorītu
Iekaisuma procesa attīstība salpingīta gadījumā ar oophorītu sākas ar patogēna faktora uzņemšanu uz olvadu gļotādas. Tālāk process pāriet uz muskuļu audiem un serozo membrānu, pēc tam tas uztver iegurņa vēderplēvi un olnīcu epitēliju. Pēc ovulācijas infekcija nonāk olnīcā, turpinot attīstīties. Ar salpingītu ar ooforītu caurule un olnīca saplūst kopā, veidojot kopīgu iekaisuma konglomerātu.
Ar laikus uzsāktu un pareizi veiktu ārstēšanu reproduktīvās funkcijas atjaunošanas prognoze ir labvēlīga, pretējā gadījumā salpingooforītu sarežģī neauglība, olnīcu hipofunkcija.
Olvadu iekaisuma simptomi
 Olvadu iekaisuma simptomi ir atkarīgi no iekaisuma rakstura, iekaisuma fokusa lokalizācijas, kā arī no sievietes individuālajām īpašībām. Sieviešu pavadošās slimības ļoti ietekmē salpingīta simptomus. Pirmkārt, tas attiecas uz seksuāli transmisīvām infekcijām. Šī vai tā infekcija sievietes ķermenī nosaka iekaisuma raksturu, vispārējo un vietējo simptomu smagumu salpingīta gadījumā.
Olvadu iekaisuma simptomi ir atkarīgi no iekaisuma rakstura, iekaisuma fokusa lokalizācijas, kā arī no sievietes individuālajām īpašībām. Sieviešu pavadošās slimības ļoti ietekmē salpingīta simptomus. Pirmkārt, tas attiecas uz seksuāli transmisīvām infekcijām. Šī vai tā infekcija sievietes ķermenī nosaka iekaisuma raksturu, vispārējo un vietējo simptomu smagumu salpingīta gadījumā. Olvadu iekaisuma simptomi:
- sāpes vēdera lejasdaļā;
- ķermeņa temperatūras paaugstināšanās;
- izlāde;
- menstruālā cikla pārkāpums;
- sāpīgs seksuāls kontakts;
- sieviešu neauglība.
Sāpes vēdera lejasdaļā
Sāpju sindroms ir galvenais salpingīta gadījumā. Sāpes ir gan akūtā, gan hroniskā salpingīta gadījumā. Sāpju simptomu attīstība ir saistīta ar iekaisuma tūskas attīstību olvadu gļotādā. Šajā gadījumā olvadu ( vai caurules) uzbriest un palielinās izmērs, kairinot serozo membrānu ( vēderplēve), kas ir piepildīts ar daudziem nervu galiem. Palielinoties izmēram, olvada sāk saspiest citus tuvumā esošos orgānus un nervu galus, izraisot sāpju izplatīšanos.Akūtā salpingīta gadījumā sāpes ir dedzinošas, asas, bieži izstaro taisnās zarnas. Ar labās puses salpingītu sāpes atrodas labajā pusē, ar kreiso olvadu iekaisumu, sāpes ir lokalizētas kreisajā pusē. Hroniska salpingīta gadījumā ir trulas, pastāvīgas sāpes vēdera lejasdaļā. Sāpes pastiprinās urinēšanas vai dzimumakta laikā.
Ķermeņa temperatūras paaugstināšanās
Paaugstināta ķermeņa temperatūra ir obligāts simptoms strutainam un akūtam salpingītam. Temperatūras parādīšanās ir saistīta ar baktēriju vitālo aktivitāti iekaisuma fokusā. Pirmkārt, tā ir vielu izdalīšanās no baktērijām, kas izraisa temperatūru. Šīs vielas sauc par pirogēniem. Pirogēnus var ražot ne tikai baktērijas, bet arī pats organisms, reaģējot uz baktēriju iekļūšanu tajā. Šajā gadījumā tos sauc par endogēniem pirogēniem. Temperatūra akūtā salpingīta gadījumā ir saistīta gan ar ķermeņa pirogēniem, gan baktēriju pirogēniem.Akūtā un strutojošā salpingīta gadījumā tiek novērota 38-38,5 grādu temperatūra. Tas notiek pēkšņi, un to pavada drebuļi, pastiprināta svīšana.
Hroniska salpingīta gadījumā var novērot subfebrīla temperatūru ( 37 - 37,2 grādi). Šajā gadījumā dienas laikā var novērot temperatūras svārstības. Temperatūra var pilnībā nebūt, piemēram, ar hlamīdiju salpingītu. Tomēr temperatūras esamība vai neesamība ne vienmēr korelē ar slimības prognozi. Tātad hlamīdiju salpingītu, kam raksturīgs izdzēsts klīniskais attēls un temperatūras trūkums, visbiežāk sarežģī neauglība.
Piešķīrumi
Izdalījumu raksturs un intensitāte salpingīta gadījumā ir atkarīga no infekcijas avota. Būtībā olvadu iekaisumiem raksturīgi niecīgi mukopurulenti izdalījumi. Tie veidojas sakarā ar intensīvu baktēriju savairošanos dzemdes gļotādā un ir gļotu, dzemdes epitēlija šūnu un patogēno baktēriju uzkrāšanās. Izplatoties dzemdes un olvadu gļotādās, baktērijas stimulē palielinātu dziedzeru sekrēciju, kas atrodas gļotādā. Tā rezultātā veidojas vairāk gļotu nekā parasti. Pēc tam tam pievienojas iekaisumā iesaistītās šūnas ( leikocīti) un pašas baktērijas.Hroniskas salpingīta formas gadījumā izdalījumi var nebūt un novēroti tikai periodiski saasināšanās laikā.
Menstruālā cikla pārkāpumi
Menstruālā cikla pārkāpums ir neatņemams simptoms hroniskām salpingīta formām. Pārkāpumi var izpausties kā smagas vai, gluži pretēji, trūcīgas menstruācijas. Visbiežāk menstruācijas kļūst bagātīgas un sāpīgas, savukārt izdalījumi var būt ar asins recekļiem. Bet var novērot arī niecīgu izdalīšanos ar izteiktu sāpju sindromu.Var samazināties visa menstruālā cikla ilgums, un menstruācijas kļūst neregulāras.
Menstruālā cikla traucējumi galvenokārt rodas olnīcu funkciju izmaiņu dēļ. Ar hronisku olvadu iekaisumu samazinās olnīcu funkcija, kas izraisa sieviešu hormonu līmeņa pazemināšanos. Tā sekas ir menstruālā cikla traucējumi, kā arī seksuāla disfunkcija.
Sāpīgs seksuāls kontakts
Sāpes dzimumakta laikā ir bieži sastopams simptoms subakūtā un hroniskā salpingīta formā. Sāpes ir lokalizētas vēdera lejasdaļā un ir blāvas, velkoša rakstura. Sāpju sindromu izraisa gan iekaisums gļotādā, gan olnīcu funkcijas samazināšanās. Pirmajā gadījumā sāpes rodas iekaisušās maksts gļotādas kairinājuma dēļ. Otrajā gadījumā sāpju cēlonis ir estrogēna līmeņa pazemināšanās. Arī šo simptomu pavada pašas seksuālās vēlmes trūkums.sieviešu neauglība
Sieviešu neauglība ir vairāk salpingīta komplikācija nekā tā simptoms. Tas attīstās olvadu aizsprostojuma dēļ. Olvadu obstrukcijas attīstības pamatā ir adhezīvs process, kas tiek novērots hroniska salpingīta gadījumā. Ilgstoša iekaisuma un visu olvadu slāņu bojājumu dēļ ( vai caurules) veidojas tapas. Adhēzijas ir savienojošie pavedieni, kas veidojas gan pašā caurulītē, gan starp olvadu un citiem orgāniem. Pašas saaugumi veidojas ap iekaisuma šķidrumu, kas uzkrājas caurulēs. Šis iekaisuma eksudāts var noplūst no olvadas caur infundibulumu iegurņa dobumā. Tā rezultātā starp caurulīti un olnīcu sāk veidoties saaugumi, tādējādi aizverot caurules lūmenu.Intensīva līmēšanas procesa sekas ir olvadu aizsprostojums. Ja caurules lūmenis piltuves zonā aizveras, caurule kļūst pilnīgi neizejama, un tāpēc nobriedusi olšūna pēc folikula atstāšanas nevar tajā iekļūt un tālāk sasniegt dzemdi. Bet pat tad, ja dzīslas veidojas kaut kur olvadu vidū, tas tik un tā neļauj olšūnai iekļūt dzemdē. Tajā pašā laikā atbrīvotā olšūna, lai arī iekļūst olvados, iestrēgst kaut kur vidū, nekad nesasniedzot dzemdes dibenu.
Lielākais sieviešu neauglības attīstības risks tiek novērots ar divpusēju hronisku salpingītu, jo tas vienlaikus ietekmē divus olvadus. Ar vienpusēju salpingītu, pat ja ir izveidojies adhezīvs process, viena olvada paliek funkcionāla. Neauglības attīstības risks šajā gadījumā ir uz pusi samazināts.
Olvadu iekaisuma diagnostika
 Salpingīta diagnostikas metodes:
Salpingīta diagnostikas metodes:
- ginekoloģiskā izmeklēšana;
- iegurņa orgānu ultraskaņa;
- laparoskopija;
- radiopagnētiskās metodes;
- bakterioloģiskā izmeklēšana uztriepes no dzemdes kakla.
Ginekoloģiskā izmeklēšana
Ginekoloģiskā izmeklēšana ir metode, kas sastāv no vairākiem ginekologa pārbaudes posmiem. Tas ietver digitālo maksts pārbaudi un pārbaudi, izmantojot spoguļus. Pārbaude tiek veikta uz ginekoloģiskā krēsla, izmantojot vienreizējās lietošanas lateksa cimdus. Paciente guļ uz muguras, kājas ir saliektas ceļos un potītes uz speciāla statīva.Pētījumi ar spoguļiem
Šis pētījums sastāv no maksts sieniņu, tās velvju un dzemdes kakla vizualizācijas, izmantojot maksts spoguļus. Ir daudz maksts spoguļu modeļu, kuru izvēli veic ginekologs. Visbiežāk tiek izmantoti Sims karotītes formas spoguļi. Sākotnēji tiek ievietots apakšējais spogulis un pēc tam priekšējais. Ar salpingītu uz maksts un dzemdes kakla sieniņām ir redzamas gļoturulentas gļotas. Arī uz gļotādas var būt dažādas patoloģiskas izmaiņas eroziju, displāzijas, audzējiem līdzīgu veidojumu veidā.
Pirkstu maksts pārbaude
Pirkstu maksts pārbaude tiek veikta pēc pētījuma, izmantojot spoguļus. Šīs pārbaudes laikā ginekologs ievieto divus vienas rokas pirkstus pacienta makstī, bet otru roku un nedaudz nospiež uz vēdera lejasdaļas. Tas nosaka dzemdes formu un stāvokli, olvadu un olnīcu stāvokli. Ar salpingītu ārsts taustās pēc sablīvēta, stipri sāpīga olvada ( viens vai divi) un olnīcu. Attīstoties adhēzijas procesam olvados un olnīcās, ginekologs zondē audzējam līdzīgu veidojumu, kas sastāv no saaugumiem, olnīcas un olvadu.
Iegurņa orgānu ultraskaņa
Ultraskaņa ir neinvazīva izmeklēšanas metode, izmantojot ultraskaņas viļņus. Iegurņa orgānu ultraskaņu veic ultraskaņas diagnostikas speciālists.Iegurņa orgānu izpētē tiek izmantoti divu veidu ultraskaņa - transabdominālais un transvaginālais. Pirmajā gadījumā sensors tiek uzlikts vēdera lejasdaļā olvadu un olnīcu projekcijas punktos, tas ir, labajā un kreisajā cirkšņa apgabalā. Otrajā gadījumā sensors tiek ievietots makstī. Abos gadījumos sieviete atrodas guļus stāvoklī uz dīvāna. Pirms transabdominālās ultraskaņas veikšanas sievietei pēc iespējas vairāk jāpiepilda urīnpūslis, iepriekš izdzerot 4 līdz 5 glāzes ūdens.
Salpingīta pazīmes ultraskaņā:
- olvadu sieniņu sabiezēšana;
- olvadu paplašināšanās ar hipoehoisku saturu ( ar hronisku salpingītu);
- tapas ( ar hronisku salpingītu);
- šķidruma uzkrāšanās retrouterīnā telpā.
- olnīcas sfēriska forma ar izplūdušu kontūru;
- olnīcu neviendabīga struktūra, ultraskaņā tā šķiet hipoehoiska ( tumšs) un hiperehoisks ( gaisma) zemes gabali;
- šķidruma uzkrāšanās iegurnī;
- neskaidra folikulu vizualizācija.
Laparoskopija
Laparoskopija ir galvenā akūta salpingīta diagnostikas metode, tās precizitāte ir 80 - 90 procenti. Tomēr šī metode ir saistīta ar daudziem riskiem, tostarp ar saķeres attīstību.Laparoskopija ir paredzēta, lai vizualizētu dzemdes piedēkļus ( olvados un olnīcās), izmantojot laparoskopu. Šī metode ir sava veida mini-operācija, kas tiek veikta vietējā anestēzijā. Laparoskops, kas ir caurule ar lēcu sistēmu, tiek ievietots vēdera dobumā caur maziem caurumiem. Caur tam pievienotu optisko kabeli ārsts vizualizē olvadus un olnīcas. Tādējādi tiek tieši vizualizēti audi un tiek noteikti iekaisuma procesi tajos.
Ar strutojošu salpingītu ārsts var vizualizēt strutas vai pat asiņu uzkrāšanos olvados. Pati olvada izskatās tūska, palielināta, asi sarkana.
Radiopagnētiskās metodes
Radiopagnētiskās metodes ietver metrosalpingogrāfiju, ko galvenokārt izmanto, lai novērtētu olvadu caurlaidību. Metode ļauj novērtēt dzemdes un olvadu formu, struktūru, kā arī lūmenu.Metrosalpingogrāfija
Metode sastāv no kontrastvielas ievadīšanas dzemdes dobumā un olvados, ar turpmāku šīs vielas izsekošanu rentgena staros. Šo procedūru veic rentgena telpā. Sieviete atrodas ginekoloģiskajā krēslā ar ceļos saliektām kājām. Krēsls ir novietots zem fluoroskopa kameras. Ārsts ievieto katetru dzemdes kaklā, pēc tam tajā ievada kontrastvielu. Pakāpeniski kontrastviela piepilda dzemdi un olvadus. Šādā gadījumā tiek uzņemti aizkavēti attēli. Procedūra ilgst no 15 līdz 30 minūtēm, pēc tam katetru izņem.
Tālāk, pēc attēliem, ārsts izvērtē vielas pārvietošanos caur olvadiem. Ja viela pilnībā un vienmērīgi iziet cauri caurulēm, tad šķēršļu nav. Ja kontrasts ir pārstājis aizpildīt olvadu noteiktā līmenī, tad ir olvadu aizsprostojums.
Visbiežāk obstrukcija olvados ir saistīta ar līmēšanas procesu hroniska salpingīta gadījumā. Smailes deformē olvadu, kā arī aizpilda tās lūmenu. Rezultātā olvadu lūmenis kļūst neizejams olšūnai, kas ir neauglības cēlonis.
Dzemdes kakla uztriepes bakterioloģiskā izmeklēšana
Dzemdes kakla uztriepes bakterioloģiskā izmeklēšana ir viena no obligātajām metodēm salpingīta diagnostikā, jo visbiežāk salpingīta cēlonis ir seksuāli transmisīvās infekcijas ( STI).Infekcijas visbiežāk iekļūst olvados, paceļoties caur maksts, dzemdes kaklu, pašu dzemdi, galu galā sasniedzot olvados. Tāpēc, ārstējot salpingītu, ir jānoskaidro, kura infekcija saglabājas sieviešu dzimumorgānu traktā. Lai to izdarītu, ginekoloģiskās izmeklēšanas laikā tiek ņemta uztriepe bakterioloģiskai izmeklēšanai. Uztriepes ārsts ņem ar speciālu suku no dzemdes kakla un urīnizvadkanāla. Pēc tam to nostiprina uz stikla priekšmetstikliņa un nosūta uz laboratoriju, kur to pēta mikroskopā. Ar salpingītu palielinās leikocītu, oportūnistisko baktēriju skaits, samazinās labo baktēriju skaits ( lakto- un bifidobaktērijas)
Tomēr ne visas infekcijas tiek atklātas ar šo metodi. Tāpēc, ja uztriepē ir iekaisuma pazīmes ( palielināts balto asins šūnu skaits), bet patogēns nav identificēts, ārsts var ieteikt bakterioloģiskās kultūras vai PCR uztriepes analīzi ( polimerāzes ķēdes reakcija) .
Olvadu iekaisuma ārstēšana

Medicīniskā palīdzība
Salpingīta ārstēšana ar zālēm ietver ne tikai infekcijas likvidēšanu un pretiekaisuma terapiju, bet arī sievietes imūnsistēmas palielināšanos.Pirmajā vietā salpingīta ārstēšanā ir antibakteriālas zāles, kuru mērķis ir izvadīt infekciju no sievietes uroģenitālās sistēmas. Akūtā salpingīta gadījumā tiek izmantota arī simptomātiska ārstēšana, proti, pretdrudža un pretiekaisuma līdzekļi. Galvenā loma hroniskā salpingīta gadījumā tiek piešķirta imūnmodulatoriem.
Antibakteriālas zāles salpingīta ārstēšanai
| Zāļu nosaukums | Darbības mehānisms | Lietošanas veids |
| Ampicilīns | Novērš vairuma baktēriju attīstību, kavējot to sieniņu sintēzi. | 500 mg vai 1 g ampulas atšķaida ar fizioloģisko šķīdumu vai novokaīna šķīdumu. Intramuskulāri 500 mg ik pēc 6 stundām. Ar strutojošu salpingītu 1 grams ik pēc 8 stundām. Maksimālā deva ir 3-4 grami dienā. |
| Ampicilīns + oksacilīns
(tirdzniecības nosaukums Ampiox) | Tam ir antibakteriāla un baktericīda iedarbība. | Iekšpusē 500 mg, kas ir vienāds ar divām kapsulām, ik pēc 6 stundām. |
| Cefaleksīns
(tirdzniecības nosaukums Ecocephron) | Tas kavē vairuma baktēriju šūnu elementu sintēzi, tādējādi novēršot to vairošanos. | Iekšpusē viena līdz divas kapsulas ( 250-500 mg) 3-4 reizes dienā. Intramuskulāri, viena ampula ( 250 mg) ik pēc 6 stundām. |
| Cefotaksīms
(tirdzniecības nosaukums Klaforan) | Tas kavē vairuma baktēriju šūnu elementu sintēzi, tādējādi novēršot to vairošanos. Tās ir jaunākas zāles no cefalosporīnu grupas. | Intravenozi vai intramuskulāri. Vidēja smaguma salpingīta gadījumā vienreizēja zāļu deva ir 1 grams, un dienas deva ir 3 grami, tas ir, 1 grams ik pēc 8 stundām. Smagas salpingīta gadījumā deva tiek dubultota. |
| Eritromicīns | Novērš baktēriju augšanu iekaisuma fokusā. | Vienas kapsulas iekšpusē ( 250 mg) 4 reizes dienā. Smagos gadījumos devu dubulto līdz 2 gramiem ( 8 kapsulas) dienā. |
| Metronidazols
(tirdzniecības nosaukums Klion) | Bloķē ne tikai baktēriju, bet arī vienšūņu vairošanos ( Trichomonas). | Viena tablete ( 250 mg) 3-4 reizes dienā. Maksimālā metronidazola deva ir 1,5 grami. |
| Furazolidons | Tam ir pretmikrobu un pretprotozoāla aktivitāte. | 100 mg ( 2 kapsulas) 4 reizes dienā, kombinācijā ar galveno antibiotiku. |
| Tetraciklīns | Aptur baktēriju augšanu un vairošanos iekaisuma fokusā. | 250–500 mg katra ( viena vai divas kapsulas) 4 reizes dienā pēc ēšanas. |
| Kanamicīns | Pārkāpj olbaltumvielu sintēzi baktērijās, tādējādi novēršot to vairošanos. | Pulveris atšķaida ar fizioloģisko šķīdumu vai 0,5 procentu novokaīna šķīdumu Intramuskulāri 1 grams ( viena ampula) divas reizes dienā. |
Izvēles zāles salpingīta ārstēšanai ir penicilīnu sērijas antibiotikas, kā arī kombinētie penicilīni ( piemēram, ampioks). Strutaina salpingīta gadījumā tiek izmantotas cefalosporīnu grupas zāles ( cefaleksīns un cefotaksīms) un aminoglikozīdi ( kanamicīns). Visbiežāk antibiotikas tiek kombinētas ar nitrofurāna atvasinājumiem ( furazolidons), un ar trichomonas izraisītu salpingītu - ar metronidazolu. Hlamīdiju salpingīta gadījumā ieteicams lietot tetraciklīna grupas antibiotikas ( tetraciklīns) un makrolīdi ( eritromicīns).
Bieži simptomi pēc salpingīta ķirurģiskas ārstēšanas:
- vājums;
- nav smaga slikta dūša;
- bieža vēlme urinēt.
Ieteikumi par diētu un dzīvesveidu pēc operācijas
Pirmajā dienā pēc laparoskopijas ir nepieciešams atturēties no ēšanas. Otrajā un trešajā dienā priekšroka jādod piena produktiem
zems tauku saturs ( kefīrs, jogurts), rīvmaizi un liesu gaļu. No ceturtās dienas jums pakāpeniski jāatgriežas pie parastā uztura. Gultas režīms jāatceļ nākamajā dienā pēc laparoskopijas, lai novērstu trombozes attīstību.
Divu līdz trīs nedēļu laikā pēc operācijas ir jāatsakās no smagas fiziskās slodzes un sporta. Izvairieties no pēkšņām kustībām, smagumu celšanas, ilgiem lidojumiem un ceļojumiem. Ejot dušā, jūs nevarat berzēt šuves ar mazgāšanas lupatiņu, un pēc ūdens procedūrām brūču virsma jāapstrādā ar antiseptiķiem ( briljantzaļā vai kālija permanganāta šķīdumi). Divas nedēļas nevajadzētu iet vannā, apmeklēt pirtis, peldēties baseinos, ezeros un citās ūdenstilpēs. Apģērbs jāizvēlas brīvs, kas nerada spiedienu uz vīlēm.
Jums vajadzētu atgriezties pie seksuālās aktivitātes atkarībā no ārsta ieteikumiem.
Grūtniecības plānošana pēc operācijas
Olvadu obstrukcijas likvidēšana palielina pacientes grūtniecības iestāšanās iespējas. Laika gaitā apaugļošanās iespējamība samazinās, jo pēc gada vai diviem var rasties jauns līmēšanas process. Sievietēm, kuras vēlas grūtniecību, pēc operācijas jāsāk lietot hormonālās zāles vairākus mēnešus. Tālāk jums vajadzētu sākt plānot grūtniecību. Auglības atjaunošanas iespējas ir atkarīgas no līmēšanas procesa vietas. Ja tas atradās ap olvadu, vairāk nekā pusei pacientu var iestāties grūtniecība dabiski ( 60 procenti). Ja iekšpusē veidojas saaugumi, grūtniecības iespējamība tiek samazināta līdz 10 procentiem.
Tautas ārstēšanas metodes
Salpingīta ārstēšana ar tradicionālo medicīnu ietver šādas procedūras:- vannas;
- douching;
- Medicīniskie tamponi;
- uzlējumi un novārījumi.
Vannas
Ar olvadu iekaisumu vannām ir tonizējoša un attīroša iedarbība, palīdz mazināt sāpes slimības saasināšanās laikā. Vannas palīdz arī stiprināt imūnsistēmu. Saskaņā ar procedūras veikšanas metodi tie ir sadalīti ūdenī un tvaikā.Kadiķu vannas
Šīs ūdens procedūras ir ieteicamas pacientiem ar divpusēju salpingītu. Lai pagatavotu šādu vannu, jāņem 50 grami parastā kadiķa ( veres) un piepildiet ar litru ( četras glāzes) verdošs ūdens. Kā izejvielu var izmantot auga ogas un stublājus. Pēc kadiķa infūzijas ( divas līdz trīs stundas), pievienojiet uzlējumu vannas ūdenim. Ūdens temperatūrai jābūt 35-37 grādiem. Vannas ilgums nedrīkst pārsniegt pusstundu ( trīsdesmit minūtes).
Vannas ar salviju
Vannas ar salvijas uzlējumu ieteicamas sievietēm ar hronisku salpingītu. Pievienojiet māla salvijas uzlējumu vannai, kas piepildīta ar divām trešdaļām svaiga ūdens, kuras temperatūra nepārsniedz 35 grādus. Lai pagatavotu novārījumu, vajag simts gramus sausas salvijas. Piepildiet izejvielu ar vienu litru ūdens ( četras glāzes) un liek uz lēnas uguns pusotru stundu.
Vannas ar baldriānu
Vannām ar baldriāna ekstraktu ir relaksējoša un atjaunojoša iedarbība uz organismu. Piepildiet vannu ar ūdeni tā, lai ūdens līmenis sēdus stāvoklī nepārsniegtu krūškurvja līniju. Ūdens temperatūra nedrīkst pārsniegt četrdesmit grādus. Pievienojiet piecdesmit mililitrus vannai ( trīs ar pusi ēdamkarotes) baldriāna ekstrakts. Procedūras ilgums ir no divdesmit līdz trīsdesmit minūtēm.
Rozmarīna vannas
Lai pagatavotu rozmarīna vannu, jums būs nepieciešami trīsdesmit mililitri ( divas ēdamkarotes) šī auga ekstrakts, kas jāiegādājas aptiekā. Farmaceitisko līdzekli var aizstāt ar mājās gatavotu infūziju. Lai to izdarītu, ielej trīs simtus gramus rozmarīna lapu ar trim litriem ūdens ( divpadsmit glāzes) un, uzkarsē līdz vārīšanās temperatūrai, turiet uz lēnas uguns trīsdesmit līdz četrdesmit minūtes.
Piena tvaika pirts
Piena vanna palīdzēs mazināt sāpes cauruļu iekaisuma laikā. Lai ērti un efektīvi veiktu šo procedūru, jāiegādājas ķeblītis vai krēsls, kura sēdeklī ir izveidots caurums. Lai pagatavotu tvaika piena vannu, uzvāra trīs litrus svaiga govs piena. Pienu nedaudz atdzesē un ielej baseinā vai citā traukā, kura tilpums nepārsniedz desmit litrus. Novietojiet ķeblīti virs tvertnes un apsēdieties uz tā, nodrošinot tvaiku piekļuvi dzimumorgāniem. Ja nav krēsla ar caurumu, jūs varat iztikt bez tā, tupus pāri tvaikam. Ķermeņa apakšdaļai jābūt ietītai siltā segā. Procedūra jāveic, līdz piens ir atdzisis. Sistemātiski - vienu reizi dienā pirms gulētiešanas trīs līdz četras nedēļas.
douching
Douching princips ir mazgāt maksts ar augu novārījumiem. Procedūrai nepieciešama ginekoloģiskā šļirce, kas vispirms jādezinficē. Douching var veikt guļus stāvoklī. Procedūru horizontālā stāvoklī ir ērtāk veikt vannā. Ievadiet šļircē iepriekš sagatavotu novārījumu. Apstrādājiet vestibilu ar sterilu vazelīnu vai bērnu krēmu. Apgulieties uz vannas dibena un metiet kājas uz tās sāniem. Atslābiniet muskuļus un ievietojiet šļirces galu makstī, atbrīvojot no tās gaisu. Ielejiet šķīdumu maksts iekšpusē. Procedūras ilgums nedrīkst pārsniegt piecpadsmit minūtes. Pirmās procedūras laikā buljona temperatūrai jābūt trīsdesmit septiņiem - trīsdesmit astoņiem grādiem. Veicot turpmākās procedūras, šķidruma temperatūra pakāpeniski jāpalielina līdz četrdesmit pieciem līdz četrdesmit astoņiem grādiem. Ja dušas laikā paaugstinās ķermeņa temperatūra vai palielinās sāpes, infūzijas temperatūra jāsamazina. Lai palielinātu efektu, pēc dušas vēdera lejasdaļā jāuzliek sildīšanas spilventiņš vai jāuztaisa silta komprese.Douching ietekmē iekšējo dzimumorgānu dabisko mikrofloru, tāpēc procedūras jāveic kursā, kas nepārsniedz divas nedēļas.
Uzlējumi un novārījumi dušošanai
Augi šķīdumu pagatavošanai, ko izmanto douching:
- kliņģerīte;
- salvija;
- Ozola miza;
- Liepa;
- augstienes dzemde;
- badan.
Kolekcijas komponenti #1:
- knotweed ( augstienes putns) - piecdesmit grami;
- nātre ( lapas) - trīsdesmit grami;
- ozola miza - desmit grami;
- Potentilla sakne - desmit grami.
- melnais vecākais ( ziedi) - divas ēdamkarotes;
- kumelīte ( ziedi) - divas ēdamkarotes;
- linu sēklas - divas ēdamkarotes.
- Černobiļa ( vērmeles) - divdesmit grami;
- Veronikas ozols ( ziedi un lapas) - divdesmit grami;
- kumelīte ( ziedi) - divdesmit grami;
- saldais āboliņš - pieci grami.
Medicīniskie tamponi
Salpingīta ārstēšanā ar tautas metodēm plaši tiek izmantoti ārstnieciskie tamponi, kas ir ārstniecības auga novārījumā vai sulā iemērcēts sieviešu higiēnas tampons. Procedūra tiek veikta vakarā. Medicīnisko tamponu ievieto makstī un atstāj uz nakti. Terapeitisko tamponu pagatavošanai jāizmanto dabīgās kokvilnas tamponi.Tamponi ar bergēniju novārījumu
Badan piemīt pretiekaisuma iedarbība, veicina līmēšanas procesa rezorbciju. Lai pagatavotu uzlējumu, ņem simts gramus sausas bergēnijas saknes un sasmalcina to kafijas dzirnaviņās. Piepildiet izejvielu ar divām glāzēm ( 500 mililitrus) verdošu ūdeni, aptiniet trauku ar dvieli un atstājiet ievilkties sešas līdz astoņas stundas. Pēc tam buljonu izkāš un tamponu iemērc. Ārstēšanas kurss ar bergēniju nedrīkst pārsniegt divdesmit dienas.
Alvejas tamponi
Alvejai piemīt spēcīga pretmikrobu iedarbība, un to plaši izmanto tautas medicīnā olvadu iekaisuma ārstēšanā.
Alvejas lietošanas noteikumi:
- izmantot tikai zemākās lapas, kuru garums nepārsniedz piecpadsmit līdz astoņpadsmit centimetrus;
- alvejai jābūt vecākai par diviem gadiem;
- lai palielinātu barības vielu koncentrāciju, pirms lietošanas vairākas dienas nelaistīt augu ar ūdeni.
Tamponu šķīdumu receptes, kuru pamatā ir alveja:
- Ar ceļmallapu. Uzkarsē simts mililitrus ūdens līdz vārīšanās temperatūrai, pievieno vienu ēdamkaroti sasmalcinātu ceļmallapu un patur uz uguns divas līdz trīs minūtes. Izkāš buljonu un pievieno tam piecpadsmit pilienus ( ēdamkarote) alvejas sula;
- Ar kāpostiem. Sasmalciniet svaigu kāpostu lapu, izspiediet. Sajauc ēdamkaroti kāpostu sulas ar tādu pašu daudzumu alvejas sulas;
- Ar medu.Ņem vienu ēdamkaroti dabīgā šķidrā medus un sajauc ar ēdamkaroti alvejas sulas.
Līdzekļi norīšanai
Iekaisuma mazināšanai un imunitātes uzlabošanai tiek izmantoti līdzekļi, kuru pamatā ir ārstniecības augi. Lai pagatavotu zāles pēc tautas receptēm, jums vajadzētu izmantot svaigas sastāvdaļas un iegādāties garšaugus tikai aptiekās.Zāļu kolekcija ar absorbējošu darbību
Kolekcijā iekļautie augi veicina līmēšanas procesu rezorbciju. Arī novārījuma lietošana palīdz atjaunot organisma hormonālo fonu un mazināt sāpes.
Infūzijas sastāvdaļas:
- peonija izvairīgs ( Marijas sakne) - divdesmit grami ( pusotru ēdamkarotes ar augšpusi);
- strutene ( sprauslas) - divdesmit grami;
- kliņģerīšu ziedi ( kliņģerīte) - divdesmit grami;
- parastā nātre - divdesmit grami;
- lauka jarutka - desmit grami ( ēdamkarote bez augšas);
- saldais āboliņš - desmit grami.
Pretiekaisuma līdzeklis
Šī tautas līdzekļa sastāvā ietilpst zefīra sakne ( 50 grami) un kausētu speķi vai speķi ( divas ēdamkarotes).
Stikla vai keramikas traukā ielej sausu zefīra sakni ar ūdeni un atstāj uz divdesmit četrām stundām tumšā vietā. Pēc tam trauku novieto uz lēnas uguns, uzvāra un ļauj ievilkties vairākas stundas, līdz sakne kļūst mīksta. Atdzesējiet augu un sasmalciniet to gaļas mašīnā vai blenderī. Sajauciet speķi un zefīra biezputru un lieciet ugunī divas līdz trīs stundas bļodā ar biezām sienām. Noņem no uguns, apmaisa un liek traukā ar vāku, viegli uzglabājams ledusskapī. Līdzeklis jālieto trīs ēdamkarotes vienlaikus ar ēšanu.
Novārījumi, kas novērš iekaisumu
Receptes, kas samazina iekaisuma procesu salpingīta gadījumā:
- Ar viburnum. Ielejiet piecdesmit gramus ( trīs kaudzes ēdamkarotes) nosusiniet ziedus ar vienu litru verdoša ūdens un iemērciet trīsdesmit minūtes ( pusstunda) ūdens vannā. Izkāš buljonu, pievieno dabīgo liepziedu medu pēc garšas. Jums ir nepieciešams dzert dzērienu simts gramus trīs reizes dienā;
- Ar bērza mizu. Ielejiet vienu litru ūdens emaljētā vai stikla traukā. Pēc tam, kad ūdens vārās, tajā ielej divas ēdamkarotes sasmalcinātas sausas bērza mizas. Pēc divdesmit minūšu lēnas vārīšanas noņem no uguns, izkāš, pievieno ēdamkaroti dabīgā medus un piecus pilienus joda. Pirms gulētiešanas jums jāizdzer novārījums karsētā veidā, pa pusglāzei;
- Ar māti un pamāti. Apvienojiet divas ēdamkarotes sasmalcinātu saldā āboliņa un centaury garšaugu. Pievieno trīs ēdamkarotes māllēpes ziedu un pārlej ar litru verdoša ūdens. Novietojiet trauku ar dzērienu tumšā vietā uz divām līdz trim stundām, lai ievilktos. Jums jāņem 80 mililitru novārījums ( viena trešdaļa glāzes) piecas līdz sešas reizes dienā.
Olvadu iekaisuma novēršana
 Salpingīta profilakse ir savlaicīga un pareiza dzimumorgānu infekciju ārstēšana. Šim nolūkam reizi gadā ir ieteicams veikt profilaktisko ginekoloģisko izmeklēšanu ar bakterioloģisko analīzi. Identificētās infekcijas ir pilnībā jāizārstē. Lai infekcija nekļūtu hroniska, ir nepieciešams pabeigt ārstēšanas kursu, pat ja nav redzamu slimības simptomu.
Salpingīta profilakse ir savlaicīga un pareiza dzimumorgānu infekciju ārstēšana. Šim nolūkam reizi gadā ir ieteicams veikt profilaktisko ginekoloģisko izmeklēšanu ar bakterioloģisko analīzi. Identificētās infekcijas ir pilnībā jāizārstē. Lai infekcija nekļūtu hroniska, ir nepieciešams pabeigt ārstēšanas kursu, pat ja nav redzamu slimības simptomu. Vēl viens svarīgs punkts ir attieksme pret seksuālo partneri. Jo pat pēc veiksmīgas ārstēšanas infekcija var atkal iekļūt dzimumorgānos.
Ieteicams arī izvairīties no gadījuma dzimumakta un neaizsargāta dzimumakta. Sievietes imūnsistēma jāuztur augstā līmenī, jo vāja imūnsistēma provocē infekciju attīstību. Baktēriju ieejas vārti ir ievainotā dzimumorgānu gļotāda, tāpēc vēlams izvairīties no intrauterīnās kontracepcijas līdzekļu lietošanas.